Опухает ли при грыже позвоночника
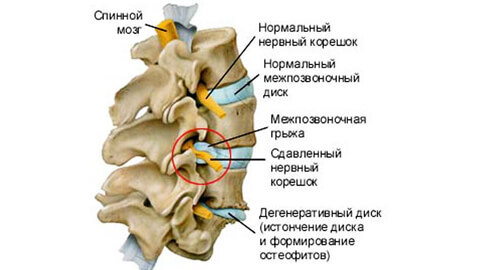
Межпозвоночная грыжа – распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку – фиброзное кольцо. Внутри него заключено пульпозное ядро – студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу – полностью или частично.
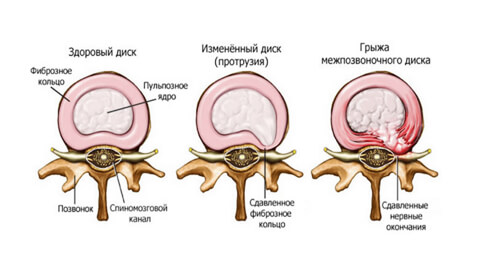
Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина – первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе – возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника – лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;

Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию – резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе- это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице – простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность – полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен – тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента – нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача – облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази – раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка – рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе – следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения – 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент – исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник – поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении – бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела – это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
- Точная диагностика причин болей в позвоночнике и других симптомов.
- Врачи с опытом работы более 15 лет.
- Эффективное лечение симптомов межпозвонковых грыж с помощью авторского метода – дефанотерапии.
Самые первый и наиболее распространенный симптом заболевания – боли. Поначалу они слабые, затем становятся все сильнее, возникают чаще. Позже к болям добавляются нарушения чувствительности и движений, вегетативные расстройства, нарушения со стороны внутренних органов.
Боли при межпозвонковых грыжах
Боль в спине, шее или пояснице – это та жалоба, с которой человек, страдающий межпозвонковой грыжей, как правило, приходит к врачу. Поначалу она скорее напоминает дискомфорт, неприятные ощущения в позвоночнике во время физической работы, поднятия грузов, длительного пребывания в однообразной позе.
Постепенно болевые ощущения усиливаются, начинают возникать при меньших нагрузках. В конечном итоге доходит до того, что человек не может долго сидеть, стоять, ходить.
В настоящее время считается, что существует две причины болей при межпозвонковых грыжах:
- Защемление нервных корешков. Такие боли называются корешковыми. Все достаточно просто: фораминальная или задняя грыжа сдавливает нерв, из-за этого возникают болевые ощущения. Однако, не все так просто. Иногда диск находится прямо возле корешка, но болей при этом не возникает, а диагноз устанавливают случайно, например, по данным МРТ.
- Источником дисковой боли является непосредственно сам межпозвоночный диск, в котором происходят дегенеративные процессы.
Нередко боли усиливаются после кашля, чихания, когда позвоночник долго находится в определенном положении.
Характеристики и виды болей при межпозвонковых грыжах
Боли бывают разными. Иногда они давящие, тянущие, ноющие, а иногда сильные, острые, внезапные, напоминающие удар электрическим током. При шейных грыжах боль нередко отдает в надплечье, руку, под затылок, беспокоят головные боли. Грудные грыжи нередко путают с межреберной невралгией, некоторые люди считают, что у них боли сердце. При поясничных грыжах боль нередко отдает в ягодицу, ногу, распространяется по ее задней поверхности. Такое состояние называется ишиасом. Оно говорит о том, что затронут седалищный нерв.
Боли и другие симптомы при грыже в шейном отделе позвоночника
Шейный отдел позвоночного столба состоит из семи позвонков. Первые два верхних выполняют особые функции, поэтому имеют характерное анатомическое строение. У первого шейного позвонка нет тела, он представляет собой кольцо с большим отверстием посередине. На теле второго позвонка находится костный вырост – зуб – направленный вверх. Он входит в отверстие в первом позвонке.
Между шейными позвонками находятся межпозвоночные отверстия. Через них выходят корешки спинномозговых нервов. Они выполняют разные функции и нумеруются в соответствии с порядком позвонков. Например, нерв, который выходит между пятым и шестым шейными позвонками (C5-C6) – обозначается как C6.
Боль и другие симптомы при грыжах межпозвоночных дисков в шейном отделе зависят от того, какие именно нервные корешки сдавлены:
- C4-C5 (нервный корешок C5): боль в области плеча. Слабость в дельтовидной мышце и в мышцах верхней части плеча. Обычно при поражениях такой локализации не возникает симптомов расстройства чувствительности, таких как онемение, парестезии (неприятные ощущения покалывания, «ползания мурашек»).
- C5-C6 (нервный корешок C6): это один из самых распространенных уровней поражения в шейном отделе. На первый план в данном случае выступают признаки нарушения чувствительности и движений. Возникает слабость в бицепсе – двуглавой мышце плеча. Онемение и чувство покалывания распространяются по наружной стороне плеча и предплечья, до большого пальца кисти.
- C6-C7 (нервный корешок C7): это еще одна распространенная локализация межпозвоночных грыж в шейном отделе позвоночника. Мышечная слабость отмечается в трицепсе (трехглавой мышце плеча), мышцах предплечья, которые отвечают за разгибание пальцев кисти. Пациент чувствует онемение и покалывание, которое распространяется по задней поверхности руки, до среднего пальца.
- C7-T1 (нервный корешок C8): эти нервные корешки выходят через отверстие, которое находится между последним шейным и первым грудным позвонком. При их защемлении грыжевым выпячиванием беспокоят боли и чувство онемения, которые распространяются вниз по руке до мизинца. Возникает слабость в мышцах рук.
Эти симптомы типичны, но ситуация может различаться от одного пациента к другому. Ведь грыжи бывают разными, у разных людей есть свои особенности в анатомии опорно-двигательной системы, разный порог болевой чувствительности.
В Клинике Бобыря работают опытные врачи, которые умеют правильно оценить симптоматику, знают, какие методы диагностики нужно назначить, чтобы оценить локализацию и направление грыжевого выпячивания диска, тяжесть течения и стадию заболевания.
Боли и другие симптомы при грыжах в поясничном отделе позвоночника
Симптоматика при межпозвонковых грыжах в поясничном отделе бывает очень разной. Многих пациентов вообще не беспокоят какие-либо жалобы, а заболевание у них выявляют случайно во время проведения обследования. В других случаях патология приводит к мучительным болям.
Статистика показывает, что до 90% больных, страдающих межпозвонковой грыжей в поясничном отделе, через шесть недель уже не будут испытывать никаких симптомов, даже если они не получали все это время какое-либо лечение. Но дегенеративные изменения в диске продолжаются, и в будущем могут привести к новому рецидиву, более сильному и продолжительному. Поэтому важно провести комплексное лечение, которое поможет предотвратить прогрессирование патологии, исправить осанку и укрепить мышечный корсет вокруг позвоночного столба. Такое лечение можно получить у опытных врачей-специалистов в Клинике Бобыря.
Специалисты считают, что симптомы межпозвонковой грыжи в поясничном отделе могут исчезать самостоятельно без лечения по трем основным причинам:
- Когда часть межпозвоночного диска выходит за пределы тел позвонков, организм человека воспринимает это выпячивание как чужеродный материал. Развивается воспалительная реакция, в результате чего часть грыжи рассасывается, и она уменьшается в размерах.
- По прошествии некоторого времени пораженный диск теряет часть жидкости и «усыхает». За счет этого он уменьшается в размерах и перестает сдавливать нервные корешки.
- Есть мнение, что, если человек выполняет физическую работу или упражнения, во время которых происходит разгибание поясницы, расстояние между передними частями тел поясничных позвонков увеличивается, и за счет этого деформированный диск частично возвращается в свое нормальное положение.
Так или иначе, стихание симптомов происходит из-за уменьшения грыжевого выпячивания.
Так как у многих людей, имеющих грыжи в поясничном отделе позвоночника, нет каких-либо симптомов, можно очень долго жить с этой патологией, не зная о ее существовании. Грыжа привлекает внимание лишь тогда, когда начинают беспокоить боли в пояснице, и пациент проходит обследование. И тут возникает опасность установить неправильный диагноз. Причина болей и других симптомов может быть не в грыже, а в других изменениях со стороны опорно-двигательной системы.
Опытные врачи в нашей клинике знают, как правильно провести дифференциальную диагностику и разобраться в причинах жалоб, с которыми обратился пациент.
Какие симптомы обычно беспокоят пациентов, страдающих межпозвонковыми грыжами в поясничном отделе позвоночного столба?
Симптоматика сильно варьирует. Нередко единственной жалобой, с которой пациенты обращаются к нашим врачам, является боль в пояснице. Ее интенсивность бывает очень разной. Зачастую это умеренные боли, которые беспокоят во время интенсивных физических нагрузок, длительного пребывания в однообразном положении. В других случаях болевой синдром очень интенсивный, причиняет выраженные страдания, сопровождается онемением, слабостью в мышцах, нарушением функции мочевого пузыря и прямой кишки. Некоторым из этих пациентов требуется экстренная помощь. Важно не запускать болезнь и не дожидаться серьезных симптомов, а своевременно обратиться к врачу.
Самая частая причина болей при поясничных грыжах – сдавление деформированным диском близлежащего нерва. При этом боль возникает по ходу всего нерва. Межпозвонковые грыжи – самая частая причина ишиалгии, болевых ощущений в седалищном нерве, которые распространяются по задней поверхности ноги.
В типичных случаях симптоматика при грыжевых выпячиваниях в поясничной области выглядит следующим образом:
- Боль в ногах обычно намного сильнее, чем в пояснице. Нередко она локализуется только с одной стороны и распространяется вниз по задней поверхности ноги. Такие боли называются радикулопатией или ишиалгиями.
- Зачастую пациенты описывают свои боли как острые, жгучие, пронзительные, «как будто удар электрическим током». Иногда болевые ощущения очень интенсивные, значительно усиливаются при малейшем движении, заставляют больного замереть в позе, в которой они его застали.
- Симптомы нередко возникают в разных местах: в области поясницы, ягодиц, на передней или задней поверхности бедра, в голени, стопах. Это зависит от локализации и степени выпячивания патологически измененного диска.
- Нарушение движений и чувствительности в ногах. Пациент может ощущать онемение, неприятное покалывание, «ползание мурашек», слабость в мышцах. Иногда больной описывает свои ощущения фразами: «нога стала ватной», «волочится».
- Степпаж, или «петушиная походка», или «отвислая стопа». Это состояние, при котором из-за сдавления нерва и нарушения иннервации мышц голени, и пациент не может поднять стопу. Во время ходьбы ему приходится высоко поднимать ногу, сгибая ее в коленном и тазобедренном суставе, затем выбрасывать вперед и резко опускать.
- Боль в пояснице – симптом, который мы не случайно поместили в списке не на первое место. Он присутствует не всегда. Обычно она тупая, ноющая, сопровождается ограничением подвижности в позвоночном столбе. Проще всего справиться с болевыми ощущениями, которые вызваны не самой грыжей, а спазмом мышц. Обычно состояние такого пациента значительно улучшается уже после 1-2 сеансов мануальной коррекции.
- Болевые ощущения, которые усиливаются во время движений и статических нагрузок. Это может происходить во время физической работы, выполнения физических упражнений, длительной работы с компьютером, особенно если неправильно оборудовано рабочее место. Иногда боль провоцирует смех, чихание, кашель. В тяжелых случаях симптомы усиливаются при незначительных нагрузках, ходьбе на небольшое расстояние.
- Боль, которая усиливается при определенном положении тела. Например, когда человек сутулится, сидит, выгнув спину «колесом», когда наклоняется вперед, назад или в сторону.
- Обычно боль начинается очень быстро. Иногда пациент не может точно сказать, чем было спровоцировано ее начало.
Существует закономерность: чем больше размеры грыжи в поясничном отделе позвоночника, тем более выраженными будут симптомы. Если грыжа небольшая и не сдавливает нервный корешок, боль обычно не очень сильная и ограничивается областью поясницы.
Симптомы межпозвонковой грыжи в поясничном отделе позвоночника, в зависимости от места локализации патологии
Поясничный отдел позвоночника состоит из пяти позвонков, первый из которых соединен с последним (XII) грудным позвонком, а последний – с первым крестцовым. Между поясничными позвонками справа и слева находятся межпозвоночные отверстия, через которые из спинного мозга выходят нервные корешки. Симптоматика зависит от того, на каком уровне возникло грыжевое выпячивание, и к сдавлению каких корешков оно привело:
- Уровень L2-L3 или L3-L4 (нервные корешки L3, L4). Возникают характерные боли в четырехглавой мышце бедра, которые распространяются по передней поверхности ноги. При осмотре врач может выявить патологический рефлекс в области колена.
- Уровень L4-L5 (нервные корешки L5). При такой локализации нарушается функция мышц, которые разгибают большой палец ноги и стопу. Это проявляется в виде «петушиной походки» – симптома, о котором мы рассказывали выше. Болевые ощущения локализуются в области ягодицы на стороне поражения. Больной может предъявлять жалобы на онемение в верхней части стопы.
- Уровень L5-S1 (нервный корешок S1, который выходит через отверстие между пятым поясничным и первым крестцовым позвонком). Возникает слабость в мышцах стопы и голени, из-за которой пациентам становится сложнее стоять, они не могут подняться на цыпочки. Онемение распространяется по наружной части голени и может достигать пальцев стоп.
Врач всегда должен помнить о том, что симптомы, которые так удобно бывает отнести на счет межпозвонковой грыжи в поясничном отделе, могут быть вызваны совсем другими причинами. Даже если на снимках обнаружено грыжевое выпячивание, это еще не дает стопроцентного повода винить во всем грыжу. Врач всегда должен индивидуально работать с каждым пациентом, внимательно оценивать его состояние и проводить дифференциальную диагностику. Именно такого подхода придерживаются доктора в Клинике Бобыря.
Боли и другие симптомы при межпозвонковой грыже в грудном отделе
Грудной отдел позвоночника состоит из 12 позвонков, соединенных с ребрами, а через них – с грудиной. Элементы позвоночного столба, ребра и грудина соединены в довольно жестко фиксированную конструкцию. Подвижность в грудном отделе минимальна, поэтому он лучше всего защищен, и в нем значительно реже, чем в шейном или поясничном отделе, развивается остеохондроз, межпозвонковые грыжи.
Симптоматика, которая беспокоит пациента, очень сильно зависит от двух факторов: размера грыжевого выпячивания и его направления.
- Если грыжевое выпячивание происходит назад, в сторону спинного мозга. В зависимости от степени сдавления спинного мозга, такие грыжевые выпячивания могут вызывать боли в верхней части спины или миелопатию – дистрофические изменения в спинном мозге, которые влекут за собой неврологические расстройства. В наиболее серьезных случаях может развиться паралич нижней части тела.
- Боковые грыжи, как правило, сдавливают нервные корешки. Чаще всего это приводит к болям в грудной клетке, которые носят опоясывающий характер – распространяются по ходу межреберных нервов. Это состояние широко известно как «межреберная невралгия». Некоторых пациентов беспокоят боли в животе.
- Переднебоковые грыжи могут сопровождаться сочетанием симптомов, описанных в двух предыдущих пунктах.
Расстройства движений и чувствительности
В состав нервных корешков входят чувствительные и двигательные волокна. В частности, они отвечают за движения в мышцах и чувствительность кожи. Расстройства этих функций присоединяются к болям спустя некоторое время, если человек не получает лечения.
Нарушение чувствительности проявляется в виде онемения – ощущения напоминают те, которые возникают, если «отлежать» руку или ногу. Возникают парестезии – неприятные ощущения в виде покалывания, «ползания мурашек».
В мышцах возникает слабость. Например, это может проявляться в том, что нога начала «отстегиваться», рука хуже справляется с работой. Тонус мускулатуры, которую иннервируют нервы из сдавленных корешков, снижается, она становится более вялой. Со временем развивается атрофия мышц, они уменьшаются в размерах.
Нарушения вегетативных функций
Работу потовых желез, а также сосудов, которые находятся в коже, тоже контролируют нервы. Поэтому при межпозвонковых грыжах эти функции тоже могут нарушаться. Возникает повышенная потливость либо, напротив, сухость кожи, она становится красной или бледной, ее температура повышается или снижается. Симптомы зависят от того, какие вегетативные нервы сдавлены.
Обычно симптомы возникают с одной стороны. Двухсторонние боли, нарушение чувствительности и мышечной силы обычно отмечаются в тяжелых случаях, при серьезном сдавлении нервных корешков.
Осложнения межпозвонковых грыж
Если ничего не предпринимать и не проводить лечения, со временем межпозвонковая грыжа будет увеличиваться, переходить на новые стадии, все сильнее сдавливать нервы. Закономерным следствием станет нарастание симптомов: боли, онемения, нарушения движений и тонуса мышц. Ситуация может зайти настолько далеко, что человеку станет сложно справляться с работой, повседневными делами, он становится инвалидом.
Другое возможное тяжелое осложнение – синдром конского хвоста. Это состояние, при котором сдавливаются нервные корешки, которые проходят в поясничном отделе спинномозгового канала в составе конского хвоста. Оно проявляется разными симптомами:
- Сильные боли в позвоночнике, ягодице, ноге.
- Седловидная анестезия: нарушение чувствительности, онемение и покалывание в зоне промежности (область, которая находится между половыми органами и анусом), на внутренних поверхностях бедер.
- Снижение тонуса мочевого пузыря, в результате которого развивается недержание мочи, при этом в мочевом пузыре постоянно остается некоторое количество мочи.
- Снижение тонуса прямой кишки. Из-за этого развивается, пожалуй, самый неприятный симптом – недержание кала.
- Сильная слабость в мышцах ног. Развивается частичный (парапарез) или полный (параплегия) паралич.
- У мужчин развивается импотенция.
- Во время осмотра пациента неврологу не удается обнаружить на ногах рефлексы.
Если эти симптомы возникли быстро, внезапно, требуется срочное хирургическое вмешательство.
Если боль в шее, спине, пояснице долго не проходит, если она отдает в руку или ногу – не стоит медлить с визитом ку врачу. Не дожидайтесь осложнений, лучше начинать лечение сразу! Чем позже предприняты меры, тем выше вероятность того, что симптомы усилятся, разовьются серьезные осложнения, и пациенту потребуется хирургическое вмешательство, экстренная помощь врача.
В Клинике Бобыря применяются все современные и классические методы лечения, которые помогают справиться с симптомами межпозвонковых грыж и затормозить прогрессирование дегенеративных процессов в позвоночнике. Мы применяем различные мануальные техники, физиопроцедуры, лечебную гимнастику, а также уникальный авторский метод основателя нашей клиники – дефанотерапию. Она помогает у многих пациентов справиться даже с сильными болями в течение 1-2 сеансов.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Источник
