Операция помпа на позвоночник
В Центральном научно-исследовательском институте травматологии и ортопедии им. Н.Н. Приорова недавно была успешно выполнена операция по лечению мышечного гипертонуса (спастики) при детском церебральном параличе (ДЦП) путем имплантации баклофеновой помпы. Жительница Москвы 8 лет, страдающая ДЦП со спастическим синдромом и с задержкой психического и речевого развития, получила шанс на дальнейшую полноценную жизнь.
Это далеко не первая подобная операция, но и массовой, к сожалению, ее пока не назовешь: лишь 80-100 пациентов в России получают ежегодно баклофеновую помпу, а нуждаются в ней десятки тысяч. Как помогает эта технология больным обрести человеческое существование и почему она так медленно развивается в России, порталу Medvestnik.ru рассказал хирург ЦИТО им. Н.Н. Приорова, член Американского общества управления болью, Американского и Международного обществ нейромодуляции (функциональной нейрохирургии), Американского спинального общества, профессор Александр Яковлев.
– Александр Евгеньевич, как появилась эта технология?
– Эта технология пришла к нам из США, где развивалась последние 30 лет. И стала настоящим спасением для больных с травмами спинного и головного мозга, инсультом, ДЦП, рассеянным склерозом. Для этих групп пациентов характерен тяжелейший синдром – спастичность, то есть постоянное напряжение мышц без возможности расслабиться. Оно настолько сильное, что деформирует и даже ломает кости, суставы. Пациенты испытывают сильную боль, из-за которой за ними сложно ухаживать. Они не могут ходить, говорить, имеют проблемы со зрением, с функциями кишечника и тазовых органов.
Терапия таких больных заключается в пероральном приеме Баклофена (Лиорезала). В таблетированной форме этот препарат широко используется при лечении спастики. При пероральном приеме его доставка осуществляется через циркуляцию в системном кровотоке, при этом возможно возникновение побочных эффектов со стороны центральной нервной системы либо может отсутствовать должный эффект от лечения. Компания Medtronic предложила метод лечения ITB Therapy, основанный на использовании меньших доз баклофена (это жидкая его форма, так называемый инъекционный баклофен), чем при пероральном приеме, что позволяет сократить возможные побочные эффекты. С помощью интратекального метода введения препарат, минуя гематоэнцефалический барьер, доставляется непосредственно в цереброспинальную жидкость.
Сама помпа SynchroMed представляет собой несложное и легко регулируемое устройство, которое включает резервуар для лекарственного средства, электронный блок управления, люмбальный катетер, с одной стороны подключенный к помпе, а с другой направленный в полость со спинномозговой жидкостью. Резервуар с препаратом устанавливается под кожу и из него по катетеру к спинному мозгу поступает лекарство в индивидуально подобранной дозировке, причем поступление может регулироваться в зависимости от индивидуальной клинической картины и времени суток. Это исключает возможность передозировки, корректировку дозы можно осуществить за одно посещение врача. Так достигается максимально возможное расслабление патологически зажатых мышц. Небольшие размеры устройства позволяют сделать его невидимым для окружающих. После установки человек живет обычной жизнью без ощущений дискомфорта. Такая терапия длительного действия (понадобится лишь поменять генератор через 7-8 лет) помогает пациентам преобразить жизнь, стать полноценными членами общества.
– Кому показана терапия баклофеновой помпой?
– Спектр заболеваний, при которых применяется баклофеновая помпа, широк. Как я сказал, спастика может быть последствием перенесенной черепно-мозговой, спинномозговой травмы, церебрального паралича, инсультов, рассеянного склероза. Помпа способна устранить или ослабить боли незлокачественного происхождения, например, болезнь оперированного позвоночника, артриты различной этиологии, в том числе ревматоидные, остеопороз, периферические нейропатии, постгерпетическую невралгию, фантомные боли, а также боли при злокачественных новообразованиях с использованием дополнительных анальгетиков.
Терапии ITB Therapy и имлантация программируемой помпы противопоказаны при наличии инфекции или аномалии развития позвоночника, при невозможности установки помпы на глубину 2,5 см или менее от поверхности кожи, если размеры тела пациента не соответствуют объему и весу помпы, а также при наличии повышенной чувствительности к баклофену. Поэтому пациенты, которым может быть полезна эта терапия, тщательно отбираются, корректировка дозировки после имплантации помпы осуществляется под медицинским наблюдением в условиях специального медицинского оснащения, в соответствии с указаниями в инструкции препарата.
Эффективное лечение возможно даже при тяжелой степени спастичности: у больных уменьшается частота и выраженность спазмов, боль и усталость, улучшается походка, появляется возможность соблюдать личную гигиену, осуществлять повседневную двигательную активность. Повышается качество жизни. По оценке самой компания Medtronic, за 31-78 месяцев выявлено полное или почти полное достижение 72% поставленных целей лечения. Был зафиксирован рост функциональных улучшений в среднем на 2 и более баллов по шкале функциональной независимости, при выполнении таких повседневных действий, как мытье, одевание нижней части тела, элементов, связанных с перемещением.
Хочу отметить, что наиболее эффективной технология показала себя при лечении ДЦП. Хирургическое вмешательство по установке помпы возможно для детей от 3-летнего возраста и старше, оптимальным я считаю возраст 6-7 лет. Разумеется, лечение пациентов нашего детского отделения предполагает комплексный подход, для чего в ЦИТО есть все возможности. Сама операция длится 1 час, но дальнейшая реабилитация займет месяцы. Когда мышцы девочки начнут скоординированно работать, мы постараемся исправить комплексную патологию, сделать так, чтобы она могла использовать руки, а затем задействовала и другие части тела.
Дети, прооперированные в раннем возрасте, будут мало чем отличаться от обычных людей. У них не возникает осложнений типа деформации суставов, не будет негативного психоэмоционального комплекса. Они могут самостоятельно принимать пищу, ухаживать за собой, учиться и быть социально независимыми.
– Если все так хорошо, почему все так плохо? Почему эта технология пришла к нам лишь спустя 20 лет? И почему лечение получает только малая часть пациентов, нуждающихся в нем?
– Ответ простой – все дело в финансировании. В США больше финансовых возможностей для развития технологий, медицина там наиболее продвинутая. Как будет развиваться метод лечения баклофеновой помпой у нас в стране, зависит от финансирования. Пациенты, которые поступают к нам в ЦИТО им. Н.Н. Приорова, в большинстве своем из семей, у которых нет средств на оплату лечения. Операции с последующей комплексной реабилитацией им выполняются по государственной программе бесплатной ВМП. Россия выделяет на высокотехнологичную помощь этим пациентам 800 квот в год, из них на категорию ДЦП приходится не более 80-100 квот, стоимость одной квоты составляет 1,3 млн рублей. Ни по количеству, ни по стоимости этого недостаточно. Только по Москве ежегодно рождается несколько тысяч детей с ДЦП.
Хочу подчеркнуть, что, хотя операция и недешевая, в долгосрочном плане государство сэкономит. Если однажды потратить 15-20 тысяч долларов на эту систему, можно потом сохранить миллионы долларов, которые тратятся на операции и процедуры, не имеющие особого смысла и позволяющие лишь исправлять осложнения, возникающие от перенапряжения мышц.
Источник
Высокоэффективный метод лечения спастичности (патологического напряжения мышц) различной этиологии. Методика заключается в ведении преперата непосредственно в спинной мозг, посредством специального устройства. Резервуар с препаратом устанавливается под кожу и из него по катетеру к спинному мозгу вводится препарат в индивидуально подобранной дозировке. Данный метод лечения не является патогенетическим (он не устраняет заболевание), это так называемое паллиативное лечение, однако такой вид введения препарата позволяет избежать побочных эффектов лечения за счет непосредственной доставки препарату к месту воздействия миную печень и почки.
Препарат Баклофен (Лиорезал) в таблетированной форме широко используется при лечении спастики. Однако при пероральном приеме часть пациентов либо испытывает ряд побочных эффектов, либо не получает должного эффекта лечения заболевания. «Лиорезал» для интратекального введения» или, как его еще называют, «инъекционный баклофен» является жидкой формой баклофена и вводится непосредственно в окружающую спинной мозг интратекальную область позвоночного столба.
Помпа представляет собой насос, который и подает лекарство (баклофен или морфин) прямо в эту область.
Таким образом, Баклофен (Лиорезал) применяют для лечения тяжелого спастического состояния церебрального происхождения у больных, которые нечувствительны к пероральному приему баклофена, либо испытывают болезненные ощущения при использовании эффективных доз препарата, и, когда другие подходы к лечению нежелательны (противопоказаны) или неэффективны.
Начиная с начала 80-х гг. было проведено множество исследований и испытаний данной терапии. В частности, три контрольных клинических исследования были предприняты для выяснения эффективности и безопасности применения метода долгосрочной интратекальной баклофеновой терапии (ДИБТ) для лечения тяжелых спастических состояний церебрального происхождения. Эти исследования проводились в нескольких медицинских центрах и включали изучение последствий введения тест-дозы баклофена (предварительное тестирование) в ходе отбора пациентов, а также результаты дальнейшего лечения пациентов методом ДИБТ.
Боли незлокачествоенного происхождения:
- Болезнь оперированного позвоночника;
- Артриты различной этиологии в том числе ревматоидные;
- Остеопороз;
- Периферические нейропатии;
- Остеопороз;
- Постгерпетическая невралгия;
- Фантомные боли;
- Каузалгия.
Злокачественные боли:
- Висцеральные, абдоминальные;
- Конечности;
- Таз;
- Позвоночник.
Спастика:
- Последствия перенесённой черепно-мозговой травмы;
- Последствия позвоночно — спинномозговой травмы (спинальной травмы);
- Церебральный паралич;
- Инсульты (нарушения мозгового кровообращения);
- Рассеянный склероз.
ПОКАЗАНИЯ ДЛЯ БАКЛОФЕНОВОЙ И МОРФИНОВОЙ ПОМПЫ:
- Тяжелое спастическое состояние церебрального происхождения; тяжесть состояния определялась значением «3» и более по Шкале Эшфорта для нижних конечностей;
- Предшествовавший прием (пероральный) антиспазматических препаратов не принес успеха;
- Возраст – не менее 3-х лет и старше;
- Минимальный период от предыдущего профильного хирургического вмешательства или полученной травмы не менее 1 года;
- Повреждения, вызвавшие церебральный паралич, произошли до достижения 2-х летнего возраста.
Система официально признана и рекомендована к применению и зарегистрирована Минздравом Российской Федерации.
Предварительно вводится тест-доза Баклофена (Лиорезала), чтобы выяснить, как организм пациента отвечает на введение препарата. Данная процедура проводится в клинических условиях. Тест-доза Баклофена (Лиорезала) вводится с помощью небольшой иглы в интратекальное пространство ствола спинного мозга в нижней части спины. Сразу же после инъекции иглу вынимают (возможна установка небольшой трубки – катетера – для инфузии лекарства в течение непродолжительного времени). В случае если препарат снимает спазмы или ригидное состояние мышечной системы, можно принять решение об установке помпы на постоянной основе.
* Введение препарата непосредственно в цереброспинальную жидкость позволяет миновать гематоэнцефалический барьер и непосредственно воздействовать на рецепторы спинного мозга. Дозировка лекарств, при этом столь минимальна, что с успехом позволяет избежать многих системных осложнений.
Система состоит из помпы и катетера, которые хирургическим путем помещаются (имплантируются) внутри Вашего организма.
Помпа представляет собой титановый плоский цилиндр высотой 19,5 мм, диаметром 87,5 мм. и весом 185г (для помпы с объемом 20 мл в заполненном состоянии), в котором находится перистальтический насос, электронный модуль и батареи, система звукового оповещения, система антибактериальной микрофильтрации, а также резервуар для лекарства, вводимого в организм через катетер.
Существует две модели помпы с внутренним резервуаром объемом 20 или 40 мл.
В центре лицевой поверхности помпы расположено отверстие для заполнения ее лекарством. Оно постоянно закрыто самозатягивающейся мембраной. Для заполнения помпы врач или медсестра вводят иглу шприца, заполненного лекарством, непосредственно через кожу больного в это отверстие.
Катетер – гибкая полимерная трубка малого сечения (диаметр дистального конца 1,4 мм.), располагаемая подкожно и предназначенная для доставки лекарства от помпы в интратекальное пространство.
Существенным элементом функционирования и контроля над деятельностью Вашей системы является компьютерный программатор, который позволяет врачу или медсестре телеметрическим путем (совершенно безболезненно для пациента) задавать условия работы помпы и следить за ходом подачи лекарства.
ПРИНЦИП РАБОТЫ ПОМПЫ:
Помпа создана таким образом, чтобы, в соответствии с рассчитанным Вашим лечащим врачом графиком лечения, совершенно незаметно для Вас доставлять строго определенное количество лекарства в должное время дня или ночи в организм.
У установленной помпы есть электронная «память», хранящая все указания врача для ее успешной работы.
ИМПЛАНТАЦИЯ СИСТЕМЫ:
Система (помпа и катетер) имплантируется хирургическим путем.
Нейрохирург через небольшой разрез в нижней части спины интратекально вводит катетер. Помпу помещают в подкожный «карман», который делают путем надреза в подреберной области. После подсоединения катетера к помпе врач зашивает «карман».
ЗАПОЛНЕНИЕ И ПРОГРАММИРОВАНИЕ ПОМПЫ:
Очень важно регулярно посещать врача для заполнения или программирования системы. Несоблюдение графика заполнения помпы может привести к полному расходу лекарства, т.е. к появлению симптомов спастики. График посещений определяет лечащий врач, а их периодичность будет определяться количеством вводимого лекарства и, в целом, Вашим состоянием здоровья. Периодичность таких посещений обычно составляет 2-3 месяца, максимум перерыв между визитами к врачу 6 месяцев.
Заполнение помпы проводится чрезкожно без анестезии.
Требуемые изменения и контроль работы помпы проводятся путем ее программирования, которое проводится телеметрически, то есть при помощи радиосигналов. Во время сеанса телеметрии (врач располагает телеметрическое устройство над кожей в месте нахождения помпы) проверяется работоспособность помпы, при необходимости изменяется количество или график подачи лекарства в организм.
РЕКОМЕНДАЦИИ ДЛЯ ПАЦИЕНТОВ:
- Если Ваша помпа издает предупреждающие сигналы – срочно свяжитесь с Вашим врачом.
- При длительном отъезде из места постоянного проживания – обязательно предупредите об этом Вашего врача для организации очередного заполнения помпы в месте Вашего пребывания или изменения режимов ее работы.
- Вы должны быть уверены, что Ваши родственники и близкие друзья знают о том, что Вам имплантирована помпа и способны оказать Вам первую помощь.
- Если Вы услышите тихие прерывистые сигналы (несколько раз в минуту), издаваемые помпой – звоните Вашему врачу. Это начала работать система звукового «тревожного» оповещения. Сигналы означают необходимость проведения проверки работы помпы – скорого завершения срока службы батарей, прекращения подачи лекарства и т.п. После проверки работы помпы с помощью программатора врач отключит «тревожный» сигнал и Вы (по согласованию с врачом) можете не включать более режим оповещения помпы, если он по какой-либо причине Вам не удобен.
- Вы должны расспросить Вашего врача обо всем, что Вам непонятно или неясно.
- Вы должны знать номер модели помпы, объем резервуара с лекарством, а также имеется ли блок прямого доступа к катетеру.
- Вы должны помнить: какой именно препарат и в какой дозе Вы получаете.
- Следуйте указаниям Вашего врача об уменьшении (прекращении) приема иных антиспастических препаратов во избежание превышения дозы лекарств.
- Соблюдайте график посещения врача для контроля работы и заполнения помпы.
- Избегайте видов деятельности, способных повредить нормальной работе Вашей системы (удары в область расположения помпы, резкие нагрузки – в виде сгибания/разгибания спины и т.п.).
- Всегда предупреждайте медицинских специалистов о том, что Вам имплантирована электронная система.
- Всегда имейте при себе следующую информацию (карточки):
- информацию для скорой помощи;
- идентификационную карточку Вашей системы;
- информацию о срочной медицинской помощи в случае превышения дозы лекарства.
Вашу помпу придется заменить по истечении срока службы батарей. Обычный срок эксплуатации батарей составляет до 4-5 лет в зависимости от интенсивности работы системы.
Как и при любом хирургическом вмешательстве всегда сохраняется вероятность инфицирования в месте имплантации компонентов системы.
Электрические приборы.
Бытовая техника – микроволновые печи, компьютеры и т.п. – не оказывают никакого воздействия на работу Вашей системы.
В то же время следует избегать воздействия высоковольтного промышленного оборудования и сильных магнитных полей.
Температура и давление.
Диагностические процедуры – рентгенография, компьютерная томография, ультразвуковое обследование – не оказывают воздействия на работу помпы.
Если Вы собираетесь предпринять какие-либо действия в условиях значительного повышения температуры (это может привести к повышению давления внутри помпы) – проконсультируйтесь с лечащим врачом.
В то же время следующие диагностические и лечебные виды воздействий могут повлиять на работу помпы:
- радиотерапия
- диатермия (глубокий прогрев)
- гиперборическая медицина
- электромагнитный резонанс
- литотрипсия
Источник

Рис. 1. Мышечно-венозная помпа нижней конечности.
В основе авторского метода лечения остеохондроза, грыж и протрузий межпозвонковых дисков лежит идея о том, что при помощи приемов мануальной терапии можно эффективно восстановить нарушенный отток венозной крови и лимфы от позвоночного столба к сердцу. Калабанов В.К. по своему первоначальному образованию – хирург, и ему известна созданная в 40 – 60-х годах прошлого столетия и принятая у сосудистых хирургов теория мышечно-венозной помпы нижней конечности. Основная идея этой теории заключается в том, что динамические сокращения мышц ноги при ходьбе выполняют функцию периферического венозного насоса (помпы), который проталкивает венозную кровь от ноги к сердцу. При этом давление в венозной системе нижней конечности снижается в 2 раза. (рис. 1)
Функцией мышечно-венозной помпы нижней конечности является обеспечение равновесия между усиленным притоком артериальной крови к структурам ноги (мышцам, связкам, костям и др.) и оттоком венозной крови от них к сердцу во время движения.
При движении человека также происходит усиленный приток артериальной крови к структурам позвоночного столба (мышцам, связкам, позвонкам, спинному мозгу, корешкам спинномозговых нервов и др.) и ликвора (спинномозговой жидкости) к спинному мозгу. Отток от структур позвоночника осуществляется в основном через венозную, а также через лимфатическую системы (рис. 2). Понятно, что существует природный механизм, который обеспечивает равновесие между усиленным притоком и оттоком и не допускает развитие отёка структур позвоночного столба. Врач Калабанов В.К. назвал этот механизм дурально-мышечно-венозно-лимфатической помпой позвоночника. Основная идея этой гипотезы состоит в том, что движения дурального мешка в позвоночном канале и динамические сокращения околопозвоночных мышц снаружи позвоночника при движениях позвоночного столба выполняют функцию периферического венозно-лимфатического насоса (помпы), который проталкивает венозную кровь и лимфу от позвоночного столба к сердцу. При этом происходит снижение давления в венозной и лимфатической системах позвоночника.

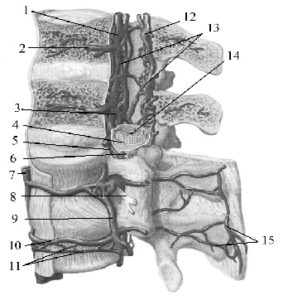
Рис. 2. Вены позвоночного столба; вид слева (Р.Д. Синельников, 1958):
1 – внутреннее венозное позвоночное сплетение (переднее);
2 – вена тела позвонка;
3 – продольные позвоночные пазухи;
4 – паутинная оболочка;
5 – эпидуральное пространство;
6 – твердая мозговая оболочка спинного мозга;
7 – нижняя полая вена;
8 – спинномозговой нерв;
9 – восходящая поясничная вена;
10 – поясничная вена;
11 – наружное венозное позвоночное сплетение (переднее);
12 – внутреннее венозное позвоночное сплетение (заднее);
13 – позвоночная венозная сеть;
14 – конский хвост;
15 – наружное венозное позвоночное сплетение (заднее).
Автор провёл ряд экспериментов при помощи МРТ, где выяснилось, что при движениях с функциональными деформациями (изгибами) позвоночника дуральный мешок натягивается и смещается к вогнутой стороне позвоночного канала. Это вызывает чередующиеся сдавления венозных и лимфатических сосудов с вогнутой стороны позвоночного канала и их компенсаторное расширение с выпуклой. Одновременно с этим, снаружи позвоночника, происходят чередующиеся динамические сокращения и расслабления околопозвоночной мускулатуры. Это вызывает чередующиеся сдавления венозных и лимфатических сосудов снаружи позвоночника.
Функциональные деформации (изгибы) позвоночника возникают во время разнообразных движений тела человека (ходьба, бег, повороты, наклоны). Наиболее распространенное движение – это, конечно же, ходьба, во время которой позвоночник приобретает форму спирали, закручивающейся то в одну, то в другую сторону (рис. 3).

Рис. 3. Схематичное изображение человека во время ходьбы, бега, переминания с ноги на ногу. Функциональная деформация позвоночника во фронтальной плоскости:
1 – сокращение околопозвоночных мышц на выпуклой стороне дуги деформации в шейном отделе позвоночника,
2 – колебательное смещение дурального мешка к вогнутой стороне дуги деформации в шейном отделе позвоночника,
3 – сокращение околопозвоночных мышц на выпуклой стороне дуги деформации в грудном отделе позвоночника,
4 – расширение эпидурального прстранства на выпуклой стороне дуги деформации позвоночного канала в грудном отделе позвоночника,
5 – колебательное смещение дурального мешка к вогнутой стороне дуги деформации в грудном отделе позвоночника,
6 – дуральный мешок,
7 – сокращение околопозвоночных мышц на выпуклой стороне дуги деформации в поясничном и нижнегрудном отделе позвоночника,
8 – колебательное смещение дурального мешка к вогнутой стороне дуги деформации в пояснично-крестцовом переходе позвоночника,
9 – расширение эпидурального пространства на выпуклой стороне дуги деформации позвоночного канала в пояснично-крестцовом переходе позвоночника,
10 – фиксация дурального мешка к большому затылочному отверстию,
11 – фиксация дурального мешка к крестцу.
Функцией дурально-мышечно-венозно-лимфатической помпы позвоночника является обеспечение равновесия между усиленным притоком артериальной крови к структурам позвоночника (мышцам, связкам, позвонкам, спинному мозгу, корешкам спинномозговых нервов и др.), ликвора к спинному мозгу и оттоком венозной крови, лимфы от них к сердцу во время движения с функциональными деформациями позвоночника.
У пациентов с грыжей и протрузией диска в острый период работа помпы нарушается. Грыжа и воспалительный отёк тканей блокируют дуральный мешок и вызывают постоянное сдавление венозных и лимфатических сосудов в позвоночном канале на уровне поражения. Рефлекторный стойкий спазм околопозвоночных мышц блокирует движения позвоночного столба и также вызывает постоянное сдавление венозных и лимфатических сосудов снаружи позвоночника.
Чтобы восстановить работу помпы позвоночника и, соответственно, отток венозной крови и лимфы из позвоночного канала и от позвоночного столба в целом, необходимо устранить мышечный спазм и снова «научить» позвоночный столб выполнять движения с функциональными изгибами. Эту задачу решает авторский способ мобилизационной техники: постактивизационное растяжение (ПАР). В позвоночном канале устраняется венозно-лимфатический застой, снижается давление, устраняется отёк тканей вокруг грыжи и корешка спинномозгового нерва. По сосудам в зоне неоваскуляризации к грыже поступают фагоциты и Т-лимфоциты, которые рассасывают её ткань, по сосудам же удаляются продукты её распада и происходит спонтанная резорбция грыжевого студенистого ядра (см. разделы «Механизм выздоровления», «Рассасывание грыжи» и «Результаты лечения – случай № 3»).
1. Калабанов В.К. Дурально-мышечно-венозно-лимфатическая помпа позвоночника. Гипотеза или реальный факт? // Мануальная терапия. 2006; № 4 (24). − С. 42-48.
2. Калабанов В.К. Дурально-мышечно-венозно-лимфатическая помпа позвоночника. СообщениеII. Экспериментальные данные магнитно-резонансной томографии о функциональном смещении дурального мешка в эпидуральном и спинного мозга в субарахноидальном пространствах. //Мануальная терапия. 2007; № 1(25). – С.74-81.
3. Калабанов В.К. Дурально-мышечно-венозно-лимфатическая помпа позвоночника. СообщениеIII. Экспериментальные данные магнитно-резонансной томографии о функциональном сдавлении дуральным мешком венозных сосудов эпидурального пространства. // Мануальная терапия. 2007; № 2 (26). – С.12-19.
4. Калабанов В.К. Дурально-мышечно-венозно-лимфатическая помпа позвоночника. Сообщение IV. Гипотеза о структурно-функциональной организации. // Мануальная терапия. 2007; № 3 (27).– С. 54-69.
5. Калабанов В.К. Дурально-мышечно-венозно-лимфатическая помпа позвоночника. Экспериментальное подтверждение гипотезы. //Мануальная терапия. 2014; № 3 (55). − С.61-73.
6. Блог посвященный неврологии. Дурально-мышечно-венозно-лимфатическая помпа позвоночника.
7. Блог посвященный неврологии. Сосудистый компонент в патогенезе неврологических осложнений остеохондроза позвоночника.
Вышеперечисленные статьи можно прочитать на данной страницена сайте журнала «Мануальная терапия» www.mtj.ru
Источник
