Операция на позвоночник в армении

Общая характеристика
Клиника эндоскопической нейрохирургии и спинальной хирургии Медицинского Центра Наири была основана в 2015 году. Основными направлениями деятельности клиники являются: минимально инвазивные вмешательства при различных заболеваниях головного и спинного мозга. Специалистами клиники создана ассоциация минимально инвазивной и эндоскопической спинальной хирургии (AAMIESS), которая считается армянским филиалом ISMISS (Ассоциация минимально-инвазивной спинальной хирургии).
Клиника тесно сотрудничает с ведущими экспертами ISMISS: проф. Х. Леу, В. Радченко, Б. Даруононом, Э. Чеснулисом, В. Парфионовым, М. Степаняном, Ю.Григоряном, М. Шубертом и другими.
Приоритетными направлениями деятельности клиники являются повреждения или другая патология спинного мозга и позвоночника.
Специалисты клиники первыми в Армении в 2007 году провели вертебропластику тела позвонка и грыж межпозвоночных дисков эндоскопическим методом. Все операции в клинике выполняются в соответствии с международными стандартами в области нейрохирургии.
В клинике для лечения межпозвоночных грыж шейного отдела используется как открытый, так и эндоскопический метод. При переломах или опухлях позвоночника используется транспедикулярная фиксация или вертебропластика. При опухлевых заболеваниях используется также метод абляции, при котором опухль прижигается и удаляется.
Клиника приобрела Косман RF-генератор, который позволяет:
- выполнять абляции межпозвоночных грыж небольших размеров. Процедура выполняется под КT-контролем: под местной анестезией, специальная игла вставляется в межпозвонковый хрящ и подсоединяется к генератору, в результате чего выделяемая тепловая энергия приводит к сморщиванию хряща и исчезновению грыж.
- При болях в спине (спондилоартрозе) происходит воспаление межпозвоночных суставов, вследствии чего объем движений в позвоночнике ограничивается. Ощущается постоянное напряжение и чувство боли. В этом случае, под местной анестезией, в область пораженных позвонков вставляется специальная игла и производится их денервация. Боль исчезает.
- С помощью Cosman RF технологии возможно также проведение лечения невралгии тройничного нерва, путем денервации его сенсорных ветвей.
- Больные с опухолевыми поражениями часто страдают от выраженного болевого синдрома, который не проходит даже при употреблении наркотических анальгетиков. Таким пациентам для облегчения боли мы предлагаем чрескожную КТ-контролируемую хордотомию. Сущность манипуляции заключается в денервации чувствительных нервных волокон спинно-таламического тракта, что проходит в верхне-шейной области (С1-С2) спинного мозга. Вследствие воздействия, уменьшается либо пропадает глубокая чувствительность одной части тела: таким образом, идущие от опухоли болевые импульсы не передаются в головной мозг и больной избавляется от боли. Альтернативным методом лечения считается стимуляция спинного мозга, во время которой вживляется специальный стимулятор, купирующий передачу болевых импульсов.
С 2016 года в клинике была внедрена методика стимулирующей операции позвоночника, которая позволяет лечить пациентов с различными патологиями спинного мозга.
В клинике также осуществляются операции пациентов с опухолью головного мозга. Клиника эндоскопической нейрохирургии и спинальной хирургии Медицинского Центра Наири единственная в Республике Армения, где проводится эндоскопическая хирургия опухолей гипофиза. Этот метод позволяет избежать трепанации черепа и уменьшает длительность пребывания в стационаре до 5-6 дней.
В 2016 году клиника эндоскопической нейрохирургии и спинальной хирургии Медицинского Центра Наири была оснащена нейро-навигационной системой STEALTHSTATION и ультразвуковым деструктором INTEGRA, которые также являются инновационными технологиями в области нейрохирургии Армении. Они минимизируют возможные риски интраоперационных осложнений.
Центр тесно сотрудничает с различными клиниками России и Германии. При возникновении необходимости, специалисты центра совместно с приглашенными специалистами-партнерами имеют возможность проведения совместных высокосложных операций.
Основные хирургические вмешательства, проводимые в клинике
1. Поражение позвоночника и спинного мозга
- эндоскопическое удаление цервикальных межпозвонковых грыж,
- открытое хирургическое удаление больших межпозвонковых грыж шейного отдела позвоночника через передний и задний доступы с последующей имплантацией,
- фиксационные операции при опухолях или травматических поражениях шейного, грудного и поясничного сегментов позвоночника,
- транскутанная вертебропластика с использованием костного цемента при врожденном, травматическом или неопластическом поражении шейного, грудного и поясничного сегментов позвоночника,
- эндоскопическое удаление грыж поясничного сегмента позвоночника,
- COSMAN RF-абляция под КT-контролем небольших размеров грыж пояснично-крестцового сегмента,
- денервация спомощью Cosman RF при спондилоартрозе и болях в спине,
- стимуляция позвоночника у пациентов с устойчивым болевым синдромом.
2. Поражения головного мозга
- удаление или разрушение опухоли головного мозга с помощью нейро-навигатора,
- эндоскопическое удаление опухоли гипофиза через трансназальный доступ,
- хирургическое лечение травм головного мозга и геморрагических инсультов,
- хирургическое лечение лекарственно-резистентных эпилепсий,
- биопсия мозга при различном его поражении с помощью нейронавигации.
Инновационные технологии и методология
- лечение различного характера болевого синдрома технологией COSMAN RF,
- эндоскопическая хирургия головного и спинного мозга,
- фиксационная хирургия позвоночника с использованием титановых имплантатов и костных цементов,
- хирургические лечение врожденных опухолей головного мозга с использованием STEALTHSTATION навигационной системы,
- селективное удаление опухолей головного мозга с интраоперационным использованием ультразвукового деструктора.
Инновационное оборудование
- высокочастотная система COSMAN RF,
- ультразвуковой деструктор INTEGRA,
- нейронавигационная система STEALTHSTATION фирмы Медтроник.
Врачи
Арман Паргевович Акопян, нейрохирург, д.м.н., Руководитель Эндоскопическая нейрохирургии и хирургия позвоночникаой
Источник
Отделение патологии позвоночника внесло огромный вклад в развитие вертебральной хирургии Армении.
Проблемы позвоночника могут возникать в одном или в нескольких компонентах, которые формируют позвоночный столб: мышечной ткани, связках, суставах, дисках, позвонках и нервах.
Каждое заболевание имеет ряд специфических симптомов. Очень важно немедленно обратиться к врачу при появлении следующих симптомов:
- Снижение мышечной силы в одной или нескольких конечностях.
- Нарушение работы сфинктеров: недержание или задержка.
- Любые неврологические симптомы, возникшие в результате травмы, инфекции или опухоли.
- Травмы позвоночника
- Деформации позвоночника
Дегенеративные изменения позвоночника являются результатом прогрессирующего износа составляющих позвоночник отделов. Артроз позвоночника, грыжи межпозвоночных дисков и гипертрофия связок представляют собой наиболее важную группу патологий позвоночника.
В силу различных факторов (механические перегрузки, старение и др.) может произойти частичное разрушение межпозвоночного диска и смещение студенистого ядра. При этом происходит сдавление корешка нерва в месте его выхода из спинномозгового канала. Хотя межпозвоночные грыжи могут образоваться на любом уровне, чаще всего они возникают в поясничном и шейном отделе позвоночника. Сжатие корешка нерва вызывает боль, расстройства чувствительности и/или мышечную слабость.
При уменьшении диаметра позвоночного канала, спинной мозг и корешки спинномозговых нервов могут сдавливаться, что сопровождается болевым синдромом и затруднением при ходьбе.
При спондилолистезе позвоночника один из позвонков смещается вперёд или назад по отношению к другим позвонкам. Возникает в результате дегенеративных процессов в позвоночном столбе и сопровождается сильным болевым синдромом.
При дегенеративном сколиозе в силу комбинации дегенеративно-дистрофических процессов в позвоночнике и его бокового отклонения, происходит сдавление нервных корешков и возможно даже спинного мозга что может сопровождается болевым синдромом.
Различные виды опухолей могут поражать позвоночник, быть локализованными непосредственно в тканях позвоночника: костной, соединительной ткани (первичные опухоли) или являться вторичным очагом (метастазы). Опухоли могут поражать позвонки и вызывать компрессию нервных структур или непосредственно прорастать нервные структуры.
Травмы с высокой энергией (спорт, дорожный травматизм) могут вызвать полное или частичное повреждение позвоночника, зачастую сопровождаясь травмой спинного мозга. У пациентов с остеопорозом возможны патологические переломы даже при незначительных травмах.
Различные врождённые патологии также способны вызвать проблемы с позвоночником: инфантильный сколиоз (боковое отклонение позвоночника), врождённый спондилолистез, расщепление позвоночника, менингоцеле и Мальформация Арнольда — Киари.
Чем раньше пациент обращается за специализированной помощью, тем эффективнее проводимое лечение.
Для точной постановки диагноза каждый пациент всесторонне обсуждается многопрофильной командой врачей специалистов. В состав мультидисциплинарной бригады входят: вертеброневрологи, нейрохирурги, ортопеды, рефлексотерапевт, психотерапевт, анестезиологи, кинезотерапевты, физиотерепавты, рентгенологи.
В отделении проводят лечение всех видов заболеваний и повреждений позвоночника:
- деформация позвоночника (сколиоз, остеохондроз),
- дегенеративные заболевания позвоночника (остеохондроз, грыжи межпозвоночных дисков, стенозы спинно-мозгового канала, нестабильность позвонков),
- спондилолиз или спондилолостез позвонков поясничного отдела позвоночника,
- коррекция искривленя позвоночника при болезни Бехтерева
- злокачественные и доброкачественные опухоли позвоночника,
- переломы и вывихи позвонков
- коррекция посттравматических и послеоперационных деформаций позвоночника.
В основном, лечение проводится хирургическим методом, с использованием современных технологий и инструментов.
После почти всех видов операций пациенты выписываются в течение 2-7 дней, в большинстве случаев – без дополнительной фиксации.
В соответствии с “Законом авторских и смежных прав” при копировании или воспроизведении материалов, размещенных на сайте, указание источника – Веб сайт Медицинского Центра Эребуни erebunimed.com обязательно.
Источник
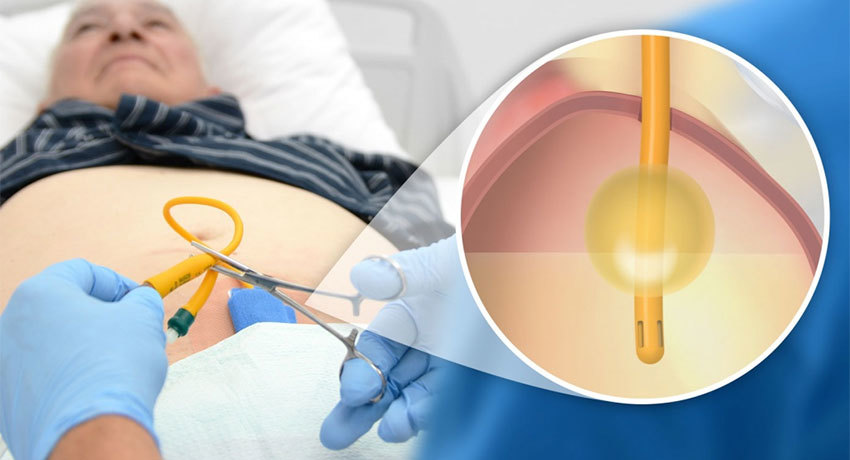
Эпицистостомия — это хирургическая операция для создания оттока содержимого мочевого пузыря через катетер (эпицистостому) в нижней части живота над лобком.

Обычно эпицистостомия применяется в случаях, когда катетеризация уретры по той или иной причине невозможна и нормальное мочеиспускание нельзя восстановить. То есть, нарушена уретральная проходимость, но функция мочевого пузыря сохранена.
В этом случае может возникнуть острая задержка мочи, угрожающая жизни, и установка эпицистостомы представляет экстренное вмешательство.
Показания
В одних случаях эпицистостомия применяется как временная мера, например, при подготовке к хирургической операции. В других случаях эпицистостома устанавливается на неопределенный срок.
Современные хирургические методики, применяемые в клинике «Медицина 24/7», делают эту операцию в полной мере безопасной и малотравматичной. Осложнения после нее, как правило, не возникают. При соблюдении правил гигиены эпицистостома практически не влияет на качество жизни.
Опорожнение мочевого пузыря через эпицистостому может быть как непрерывным (в мочеприемник), так и регулируемым, путем открывания и закрывания клапана (в судно или унитаз).
Основные показания к проведению эпицистостомии:
- облитерация (заращение или закрытие) уретры,
- травма, разрыв уретры,
- обструкция мочевыводящих путей (например, при мочекаменной болезни),
- нарушение проходимости, сужение мочеиспускательного канала из-за доброкачественного новообразования (гиперплазии), стриктур, воспаления,
- аденома простаты,
- нарушение тонуса мочевого пузыря из-за хронической задержки мочи,
- наличие камней или новообразований в мочевом пузыре, которые препятствуют нормальной эвакуации мочи,
- травмы или иные повреждения стенок мочевого пузыря,
- нейрогенные дисфункции мочевого пузыря в результате повреждения спинного мозга,
- психические расстройства с неконтролируемым мочеиспусканием,
- длительная обездвиженность в результате паралича (пациенты-колясочники).
Виды эпицистостостомии
В современной хирургической практике применяется три метода выполнения операции — открытая, троакарная эпицистостомия, а также создание эпицистостомы без вскрытия стенки мочевого пузыря.
Открытая эпицистостомия
Операция выполняется под местной или эпидуральной анестезией, при которой пациент остается в полном сознании, но нижняя часть тела теряет чувствительность. В некоторых случаях возможно применение общего наркоза.
Хирургическое вмешательство выполняется при наполненном мочевом пузыре.
В нижней части живота на 2 см выше лобка выполняется вертикальный разрез кожи длиной 4–5 см, мышцы раздвигаются и создается доступ к стенке мочевого пузыря.
В верхней части мочевого пузыря создаются фиксаторы из капроновой нити. Стенка пузыря между ними разрезается, после чего его содержимое откачивается вакуумным насосом.
Далее устанавливается катетер, который прочно фиксируется швами. Мочевой пузырь прикрепляется к плоским мышцам посредством двух стежков.
Из мочевого пузыря выпускается дренажная трубка, рана послойно ушивается. Область операции обрабатывается антисептиком, сверху накладывается повязка.
Этот вид операции выполняется как временная мера перед проведением хирургической операции или как средство постоянной эвакуации содержимого мочевого пузыря.

Троакарная эпицистостомия
Операция проводится под визуальным контролем. Для этого через уретру внутрь вводится цистоскоп — миниатюрная видеокамера на гибком оптико-волоконном проводнике. Изображение с видеокамеры передается на монитор компьютера, так что врач может все время контролировать свои действия и выполнять манипуляции с высокой точностью.
Операция выполняется под местной инфильтрационной анестезией, с чрескожным доступом при наполненном мочевом пузыре.
На брюшной стенке делается небольшой разрез (не более 1 — 1,5 см). После этого, используя троакар, врач проходит мышцы и апоневроз брюшины, достигает стенки мочевого пузыря и проникает через нее. По внутренней поверхности троакара вводится катетер. Троакар извлекается, катетер фиксируется швами.
Такие вмешательства применяются как временный способ дренирования, обычно перед хирургической операцией.
Установка эпицистостомы без вскрытия мочевого пузыря
В этом случае искусственный мочевыводящий канал формируется через разрез в области пупка. После его создания брюшина вокруг пупочного кольца ушивается, чтобы надежно герметизировать эпицистостому.
Прооперированная область обрабатывается антисептиком, сверху накладывается стерильная повязка.
Искусственный мочевыводящий канал представляет собой тонкую гибкую трубочку, которая может быть соединена с мочеприемником или иметь свободный конец. Во втором случае эвакуация мочи выполняется открыванием клапана и в целом мало отличается от обычного мочеиспускания.
Подготовка
Перед проведением эпицистостомии пациент клиники «Медицина 24/7» проходит обязательный комплекс диагностических обследований:
- Общий анализ крови.
- Анализ крови на свертываемость (коагулограмма).
- Анализы на простатический специфический антиген (ПСА), сифилис, ВИЧ.
- Анализ крови на сахар.
- Общий анализ мочи.
- Бактериологический посев.
- Мазок уретры.
Для выбора оптимального способа проведения операции и исключения противопоказаний проводятся дополнительные исследования:
- Сбор анамнеза, осмотр и пальпация врачом-урологом клиники.
- УЗИ мочевого пузыря и уретры, почек, ТРУЗИ простаты.
- Цистография и МСКТ-цистоуретрография. Рентгеновские снимки с применением контрастирующего вещества помогают максимально точно оценить проходимость уретры, диагностировать новообразования и другие причины обструкции мочеиспускательного канала.
- Урофлуометрия. В случае приема разжижающих кровь препаратов его следует прервать за 1 — 2 недели до операции. Также следует отказаться от курения, употребления алкоголя. Перед операцией волосы на лобке сбриваются.
Эпицистостомия выполняется при наполненном мочевом пузыре, поэтому за 2 часа до операции нужно выпить не менее 1,5 литров воды.
После операции
После проведения эпицистостомии пациент некоторое время находится в стационаре клиники «Медицина 24/7» под постоянным врачебным наблюдением.
Срок пребывания в стационаре зависит от вида проведенной операции и ее целей. Если эпицистостома была установлена в рамках подготовки к последующей хирургической операции, пациент находится в клинике до полного завершения лечения.
Если эпицистостомия была сделана как самостоятельная операция для обеспечения эвакуации содержимого мочевого пузыря, срок госпитализации зависит от техники проведенного вмешательства, а также от самочувствия пациента.
После операции пациенту назначаются антибактериальные препараты, уросептики, мочевой пузырь регулярно промывается дезинфицирующим раствором.
Послеоперационный уход включает надлежащее содержание катетера, регулярные замены цистостомического дренажа, замены мочеприемника.
В течение 7 — 10 дней прооперированная область обрабатывается антисептиками. Далее для гигиенических процедур можно будет использовать обычное мыло.
В последующем требуются:
- ежедневная гигиена кожи вокруг катетера,
- ежедневная гигиена внешней части дренажной системы,
- своевременное опорожнение мочевого пузыря,
- своевременные опорожнение мочеприемника,
- ежемесячные смены дренажной трубки,
- контроль за положением мочеприемника (он должен находиться ниже талии),
- достаточное потребление жидкости (рекомендуемый объем питья — не менее 2 л в день).
Как показывает практика клиники «Медицина 24/7», операции эпицистостомии не мешают в последующем вести нормальный образ жизни, не создают препятствий для физической активности и даже занятий спортом и сексуальной жизни.
Мы вам перезвоним
Оставьте свой номер телефона
Противопоказания
Установка эпицистостомы не делается при:
- пустом мочевом пузыре,
- невозможности исследовать мочевой пузырь пальпацией и с помощью УЗИ,
- наличии ракового заболевания мочевого пузыря в настоящее время или в прошлом,
- высоком риске повреждения органов малого таза,
- наличии спаек органов малого таза, в области мочевого пузыря,
- общем тяжелом состоянии,
- нарушении свертываемости крови.
Материал подготовлен врачом-онкологом, урологом, хирургом клиники «Медицина 24/7» Исаевым Артуром Рамазановичем.
Источник
