Операции на спинном мозге шейного отдела позвоночника
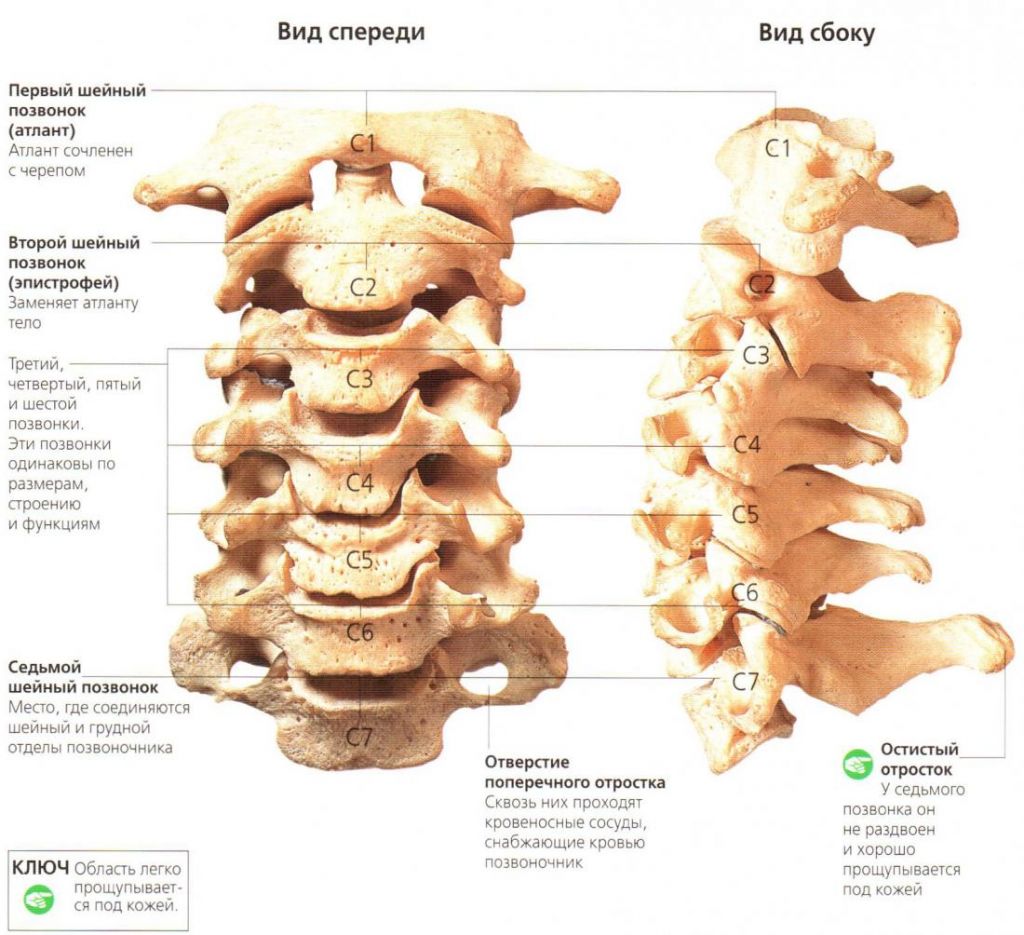
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- микрохирургическая дискэктомия – иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа;
- ламинэктомия – частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок;
- эндоскопическая операция – методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях;
- нуклеопластика – «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
- артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
Импланты шейного отдела позвоночника на рентгене.
- вертебропластика – операция, при которой в поврежденное тело позвонка «заливается» высокопрочный костный цемент для восстановления его целостности и прочности (делается при компрессионных переломах позвонков, гемангиомах, остеопорозе);
- трансплантация – вживление фрагмента костной ткани, взятой у пациента, с целью закрытия образовавшегося дефекта после операции, например, для заполнения пространства между позвонками и их фиксации после извлечения межпозвоночного диска;
- имплантация – это, как правило, установкаспециальных динамических или неподвижных металлоконструкций (часто при шейно-грудном сколиозе) или протезирование искусственного межпозвонкового диска.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Источник
К категории особо повышенной сложности манипуляций на позвоночнике относят нейрохирургические вмешательства на спинном мозге (СМ). Цель хирургии уменьшить или полностью избавиться об боли и другого дискомфорта.
Показания к операции могут быть следующие: врожденные аномалии, травматические и дегенеративные нарушения, доброкачественные и злокачественные новообразования. Прежде чем назначить довольно серьезную операцию, специалистом тщательнейшим образом оценивается тяжесть клинического случая на основании данных визуализационной диагностики (МРТ, КТ, ангиографии и пр.) и результатов проведенных тестов на наличие неврологических расстройств (чувствительность, мышечная сила и др.).
Исход оперативного вмешательства напрямую зависит от запущенности болезни, профессионализма хирурга и качества послеоперационной реабилитации. Далеко не во всех клиниках, где делают операции на спинном мозге (видео процесса см. ниже), безупречно оперируют и восстанавливают пациентов. Во многих медучреждениях недопустимо высокий процент осложнений и отдаленных последствий, даже при отличной технической базе интраоперационного оборудования.
Важно понимать, что позвоночная система – это не просто комплекс костно-хрящевых элементов, но и вместилище спинного мозга, одного из главных центров нервной системы, обеспечивающего двигательные возможности конечностей и иннервацию внутренних органов. Малейшая ошибка хирурга в ходе оперативного сеанса, например, ненужное или некорректное пересечение артерий, травмирование инструментами здоровой ткани СМ или нервного корешка, может обездвижить пациента, поставить под угрозу его жизнь.
Операция фиксированного спинного мозга(высвобождение)
Это заболевание характеризуется неподвижностью спинного мозга, он оказывается зафиксированным к позвоночнику. В норме СМ должен быть в меру мобильным в момент движений, что позволяет ему уберечься от травм и различного рода повреждений. В подавляющем количестве случаев спинной мозг «привязан» к позвоночному столбу в нижнем отделе спины, то есть в пояснично-крестцовой части.
Остеоневральный недуг преимущественно является врожденным пороком развития, выявляется чаще у детей среднего дошкольного возраста. Первые неврологические, функциональные, кожные признаки у 80% детей определяются в районе 4-5 лет. Синдром наиболее тяжело протекает у взрослого человека, чем у ребенка, так как у взрослых нагрузка на хребет значительно выше. Симптоматика имеет склонность к интенсивному нарастанию, и последствия, к которым может быстро привести заболевание, довольно тяжелые:
- снижение чувствительности ног и зоны промежности;
- нарушение моторных функций;
- парестезии и мышечная атрофия;
- прогрессирующий сколиоз;
- костно-суставные деформации;
- сбой работы тазовых органов (энурез, недержание кала и пр.);
- локальные трофические язвы, липомы;
- парезы, параличи ног.
Основное лечение – хирургическое вмешательство по устранению аномальной фиксации спинного мозга с целью оптимизации его структурно-функционального состояния и достижения регресса сформировавшихся на фоне болезни расстройств. В качестве базовых приемов выделяют эксцизию терминальной нити, разъединение всех спаек на соответствующем участке с артропластической реконструкцией нормальной анатомии позвоночника, укорачивающую вертебротомию.
Результаты хирургии прямо зависят от срока проведенной операции. Доказано клинически, что чем раньше пациента прооперируют, тем выше шансы на благополучный исход. Хороших результатов при раннем оперировании достигают порядка 90% пациентов. Некоторым прооперированным больным (10%) по причине повторной фиксации требуется провести спустя определенное время еще одно вмешательство.
По мнению большинства врачей, хирургию нужно делать даже при отсутствии или легкой степени неврологических симптомов, не дожидаясь их появления либо рецидивирующего нарастания. Новорожденным с фиксированным спинным мозгом тоже рекомендована операция.
Операция при астроцитоме спинного мозга
Астроцитома – одна из самых распространенных опухолей из группы глиом, образованная внутри спинного мозга нейроэпителиальными клетками (астроцитами) атипичного роста. Это – первичное заболевание, которое может иметь доброкачественную или злокачественную природу. По статистике, мужской пол в 1,5 раза чаще, чем женский, подвержен данной патологии. Астроцитарные глиомы в большинстве своем формируются в шейной и шейно-грудной зоне. Чаще поражают детскую категорию пациентов младшего и среднего возраста.
Астроцитома на срезе МРТ.
При глиоме любого типа вопросы по удалению, при глиобластоме аналогично, решается на основании конкретизированных данных: подтипа, локализации, степени новообразования, возраста и состояния здоровья человека. В настоящее время усовершенствованные нейрохирургические разработки позволяют подобного вида опухоли благополучно ликвидировать, однако светлые перспективы возможны исключительно при раннем их обнаружении и своевременном лечении.
На 1-2 стадии образование имеет четкую границу от здоровой ткани, поэтому он легко распознается и спокойно может быть удален радикально с минимальным риском развития рецидива в отдаленный послеоперационный период. С каждой последующей стадией рост инфильтрации и инвазия новообразования прогрессируют, что существенно усугубляет прогнозы на излечение и продление жизни человека.
Лечение базируется на микрохирургической операции с нейронавигацией по полной или частичной резекции глиомы с дальнейшим проведением сеансов радиотерапии. На последних стадиях при операбельности опухоли изначально назначается курс лучевой терапии, чтобы достичь максимально возможного отграничения опухолевой ткани от здоровых структур, и лишь потом приступают к операционной части лечения. Химиотерапия при данном диагнозе практически не используются.
Для клиники астроцитом характерны локальная боль, искривление позвоночника, угнетение моторики, вынужденное положение головы, выступающее для пациента как необходимость для снижения болезненных явлений.
Эпендимома спинного мозга: последствия, операция
Эпендимома является интрамедуллярной опухолью спинного мозга, гистологически она преимущественно доброкачественной формы, но может в редких случаях и метастазировать. Опухоль формируется из эпендимоцитов – глиальных клеток, которые выстилают центральный канал СМ, расположенный в сером веществе. Частота заболеваемости составляет 1-2 случая на 1 млн. человек, наиболее распространена у пациентов мужского пола. Чаще всего диагностируется у маленьких детей, мальчиков, причем основной зоной локализации выступает конечный отдел спинного мозга. Опухолевая структура сдавливает здоровые материи мозга, нарушает нормальную циркуляцию ликвора, вследствие чего развиваются признаки неврологического дефицита:
- парестезии в ногах (односторонние или двусторонние);
- боль в области новообразования (может отдавать в ягодицы, бедро, ноги);
- дисфункция мочеполовой системы;
- выпадение анального рефлекса;
- расстройство сенсорных функций кожно-кинестетического анализатора;
- мышечная слабость, вплоть до атрофии мышц, чаще передних бедренных;
- объемные и многолетние эпендимомы могут вызвать парез и параплегию.
Чем больше в размерах увеличено новообразование, тем агрессивнее степень выраженности симптомов. Липома конуса и другие патологии позвоночника в пояснично-крестцовой зоне проявляются идентично. Поэтому предельно значимо для определения верной и эффективной тактики лечения пациента правильно дифференцировать истинную болезнь от заболеваний, которые имеют аналогичную специфику симптомов. Магниторезонансная, радионуклидная диагностика, ликвородинамические пробы, биохимические анализы крови позволяют точно поставить диагноз.
После получения положительного ответа диагностики на наличие эпендимомы, в безотлагательном порядке начинают лечение. Единственный способ борьбы с данным заболеванием – это оперативное вмешательство. Заключается оно в использовании метода декомпрессии (ламинэктомии) для открытия доступа к проблемному участку с последующим вскрытием (миелотомией) спинного мозга и как можно более радикальным иссечением дефектной ткани под контролем микроскопа и интраоперационной ультрасонографии. После операции рекомендуются сеансы лучевой терапией с целью предупреждения рецидива.
Поскольку для благоприятного прогноза чрезвычайно важно добиться полного удаления аномального разрастания в спинном мозге, лучше не откладывать оперативное вмешательство. Резецировать эпендимому полноценно и без остатка получается в раннем периоде ее развития. Когда она серьезно расширит свои объемы и дислокацию, полное ее удаление практически сделать нереально. Без непоправимой травматизации жизненно важных структур ЦНС при тяжелых и запущенных эпендимомах можно произвести только субтотальную резекцию или же ограничиться лишь паллиативным лечением.
Реабилитация после операции на спинном мозге
От того, насколько адекватным и полноценным будет послеоперационная реабилитация, всецело зависит окончательный результат функционального восстановления больного. Первую медицинскую помощь пациент получает еще будучи в стационаре, дальше ему следует продолжить восстановление в отделении реабилитации или в специализированном центре по данному профилю. Восстановление после спинальных операций – длительный процесс, в целом он продолжается 12 месяцев. Из них не менее 3 месяцев человек нуждается в тщательном контроле со стороны врачей.
Восстановительная терапия складывается из 3 этапов, каждый из которых включает в себя свои задачи и комплекс лечебных мер.
- I этап – устранение болевого синдрома, предупреждение возможных осложнений, работа над мышечным комплексом в щадящем режиме, приведение в норму общего состояния здоровья, обучение базовым манерам самообслуживания, ходьбе с поддерживающими приспособлениями.
- II этап – компенсация асимметрии тазовой оси, верхней и нижней части спины, ликвидация парезов и возобновление чувствительности конечностей, возвращение контроля над работой органов таза, постепенное расширение спектра физических навыков на бытовом уровне, плодотворная работа над укреплением костно-мышечной системы.
- III этап – полноценное или по максимуму возможное восстановление биомеханики и стабилизация выносливости опорно-двигательного центра, возвращение пациента в естественную социально-бытовую среду с некоторыми ограничениями по физической активности.
Неважно, учитывала ли операция лечение спастичности после перенесенной травмы, удаление опухоли или другую лечебную цель, без точного соблюдения специального оздоровительного плана положительная динамика будет невозможна.
Реабилитация состоит из:
- медикаментозное лечение – антибиотики, антикоагулянты, витаминно-минеральные комплексы, НПВС, нейропротекторы и пр.;
- регулярная лечебная гимнастика – это ежедневные дозированные занятия ЛФК (введение в них новых элементов, продолжительность и интенсивность нагрузки осуществляется постепенно и очень осторожно);
- физиотерапия – электрофорез, диадинамотерапия, ультразвук, магнитолечение, лазерная терапия, электростимуляция и др.;
- массаж, мануальная терапия и рефлексотерапия – воздействие рук специалиста, а также специальных инструментов на важные зоны тела человека;
- санаторно-курортное лечение – всегда назначается сразу по завершении основного курса реабилитации (показано проходить 1-2 раза в год).
Цена операции на спинном мозге
Нейрохирургическая процедура на главнейшем органе центральной нервной системы, расположенном в позвоночном канале, относится к высокотехнологичному типу терапии повышенной сложности. Цены на данную категорию медицинской помощи достаточно высокие. Наиболее точную сумму вам назовут в ходе консультации и изучения конкретно вашего диагноза в избранном вами медучреждении. Для первого же знакомства с примерными российскими ценами на распространенные медуслуги можете воспользоваться данными из нашей таблицы.
| Операция | Стоимость, руб. |
| Устранение фиксации СМ | 100-150 тыс. |
| Удаление эпендимомы | 120-300 тыс. |
| Иссечение астроцитомы | 94-200 тыс. |
| Удаление глиобластомы | 150-340 тыс. |
| Резекция опухоли вида «песочные часы» | 250-500 тыс. |
| Лучевая терапия на установке Cyber Knife (1 сессия) | от 150 тыс. и более |
Источник
