Ольга позвоночник поясничный отдел

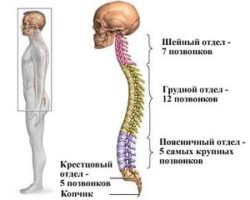
Позвоночник – очень сложная костная система, которая выполняет роль опорной оси организма и обеспечивает прямохождение. Он надежно оберегает спинной мозг, обеспечивает правильное расположение и функционирование внутренних органов. Именно к нему крепятся все части скелета.
Также позвоночник обеспечивает статическую устойчивость и динамическую подвижность тела человека. Он состоит из нескольких отделов. Каждый из них имеет свои особенности строения и выполняемые функции. Один из таких отделов, на который ежедневно приходятся огромные нагрузки, принято называть пояснично-крестцовым отделом позвоночника.
Содержание статьи:
Общие сведения, отделы
Типичные травмы
Профилактика болезней
Общие сведения об отделе
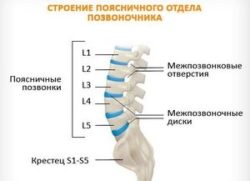
Как и в остальных отделах, в пояснично-крестцовом отделе позвоночника имеются позвонки. В каждом позвонке выделяют передний и задний отделы. Передний отдел – тело позвонка, строение которого предназначено для легкого складывания позвонков в вертикальную конструкцию.
Тела несут основной вес и противостоят компрессиям. Задний отдел – дуга, оберегающая спинной мозг. Кроме того, она служит для соединения позвоночно-двигательных сегментов. Позади дуги имеются отростки, служащие для присоединения связок и мышц.
 Каждый позвонок имеет по 4 фасеточных сустава, при помощи которых связывается с соседними позвонками. Эти суставы обеспечивают подвижность позвоночного столба.
Каждый позвонок имеет по 4 фасеточных сустава, при помощи которых связывается с соседними позвонками. Эти суставы обеспечивают подвижность позвоночного столба.
В результате размещения позвонков один над другим из дуг образуется полая трубка, называемая спинномозговым каналом. Именно там находится идущий от головного мозга спинной мозг. Во все стороны от него расходятся нервные волокна. Они образуют корешки спинномозговых нервов. Спинной мозг заканчивается на уровне 2-го поясничного позвонка. Корешки, отходящие от него, свисают дальше внутрь спинномозгового канала и выходят наружу через межпозвоночные отверстия.
Между телами позвонков находится межпозвоночные диски, которые служат для объединения позвонков и устранения трения между ними. Они имеют вид кольца с желеподобным веществом в центре (ядро). Кольцо диска состоит из упругих фиброзных волокон, которые крепятся к телам позвонков. Эти диски выполняют также и амортизационную функцию во время движения человека, обеспечивая скольжение позвонков.
При травмах позвоночника или частых перенапряжениях позвоночника жидкое ядро может вытекать через трещинки фиброзного кольца. При этом образуются межпозвоночные грыжи, которые защемляют нервные корешки и вызывают боль.
Таким образом передний комплекс позвоночника выполняет роль опоры для всего тела, а задний защищает спинной мозг, контролирует подвижность позвонков и скрепляет позвоночно-двигательные сегменты.
Позвоночно-двигательный сегмент
Позвоночно-двигательный сегмент – это часть позвоночника, которую образуют 2 смежных позвонка. Также туда входят связочный аппарат этих позвонков, их суставы, межпозвоночный диск и околопозвоночные мышцы. Каждый такой сегмент по 2 межпозвонковых отверстия, по которым проходят кровеносные сосуды и корешки спинномозговых нервов.
Поясничный отдел содержит 5 таких позвоночно-двигательных сегмента. При этом последний сегмент образуется 5-м поясничным и 1-м крестцовым позвонками.
Поясничный отдел позвоночника
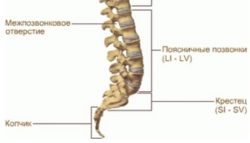
Этот отдел позвоночника состоит из 5 позвонков. В некоторых случаях при люмбализации в нем насчитывают 6 позвонком, что является вариантом нормы. Позвонки этого отдела обозначают латинской буквой L и числом, соответствующим порядковому номеру позвонка.
 Именно на поясничный отдел приходится вся тяжесть вышележащего позвоночника. Из-за этого у позвонков есть свои особенности. Все они имеют опорную часть больших размеров, которая увеличивается от L1 до L5. Увеличивается не только ширина, но и высота тела позвонка.
Именно на поясничный отдел приходится вся тяжесть вышележащего позвоночника. Из-за этого у позвонков есть свои особенности. Все они имеют опорную часть больших размеров, которая увеличивается от L1 до L5. Увеличивается не только ширина, но и высота тела позвонка.
Поясничные позвонки имеют наиболее выраженные и массивные отростки. Центральные части поперечных отростков являют собой рудименты ребер, которые слились с истинными поперечными отростками в ходе эволюции. У основания этих отростков имеются еще и небольшие добавочные отростки.
Остистые отростки расположены практически горизонтально сзади практически на уровне тел позвонков. Их концы утолщены и направлены назад. Такое расположение и строение этих отростков связано с большой подвижностью позвоночника в этой части.
Отдельно следует выделить позвонок L5. Его тело спереди выше, чем сзади и имеет клиновидную форму. Такое строение необходимо для формирования поясничного лордоза.
Несмотря на то, что межпозвоночные отверстия в этом отделе позвоночника достаточно широки, именно здесь наиболее часто наблюдается болевой синдром из-за повреждения корешков. Это объясняется большой подвижностью отдела и большими нагрузками на него. Исключением является 5 позвонок. Именно он имеет наименьшее межпозвонковое отверстие в месте соединения с крестцом, несмотря на то, что соответственный спинномозговой нерв имеет наибольший диаметр среди всех спинномозговых нервов.
Крестцовый отдел позвоночника
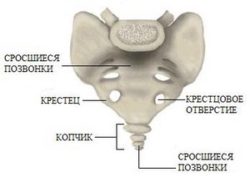
Крестцовый отдел позвоночника представлен 5 сросшимися позвонками. Их обозначают S1-S5. Позвонки отдела срастаются не сразу. Срастание начинается примерно в 14-летнем возрасте и завершается к 25 годам. Не редки случаи, когда крестец срастается с 5 поясничным позвонком только после 25 лет.
Сросшиеся позвонки называют крестцовой костью. Она имеет вид пирамиды, направленной вершиной вниз.
 Основание крестца своим передним краем образует угол, выступающий вперед, вместе с позвонком L5. На основании имеются 2 суставных отростка, которые направлены назад и слегка в сторону.
Основание крестца своим передним краем образует угол, выступающий вперед, вместе с позвонком L5. На основании имеются 2 суставных отростка, которые направлены назад и слегка в сторону.
На передней стороне крестцовой кости заметны поперечные линии – места сращивания позвонков. По краям имеются тазовые крестцовые отверстия, через которые выходят спинномозговые нервы.
Задняя поверхность крестца покрыта 3 линиями гребешков. Они образуются путем сращивания рудиментов суставных и остистых отростков.
Внутри крестца проходит продолжение спинномозгового канала, которое заканчивается нижним крестцовым отверстием. Это отверстие имеет важное значение в медицине. Именно здесь проводится эпидуральная блокада.
Благодаря такому строению крестцового отдела межпозвоночные грыжи в нем практически не возникают.
Копчиковый отдел
Этот отдел не относится к пояснично-крестцовому отделу, однако является завершающей частью позвоночника. Копчик представляет собой 3-5 сросшихся между собой позвонков, которые утратили свои характерные признаки. Этот отдел не выполняет никакой важной роли в организме человека. Суставные хрящи и прилегающие связки обеспечивают хорошую подвижность копчика, благодаря чему он может отклоняться назад во время родов.
Изгибы отдела
Поясничный отдел позвоночника имеет физиологический изгиб вперед, именуемый поясничным лордозом. Он начинает формироваться в детском возрасте с момента начала прямохождения. Благодаря смещению оси нагрузки кзади в условиях поясничного изгиба обеспечиваются круговые вращения тела.
Крестцовый отдел имеет изгиб, направленный назад. Его называют крестцовым кифозом.
Эти изгибы очень важны для всего организма. Благодаря ним обеспечиваются амортизационные свойства позвоночника, происходит смягчение толчков при беге и ходьбе, что уберегает головной мозг от повреждений при движении тела.
Связки
 Отдел укреплен следующими связками: задняя продольная, надостная (отсутствует на уровне 5поясничного-1 крестцового позвонков), поперечно-теловая, поперечно-крестцовая, поперечно-подвздошная, крестцово-бугорная, крестцово-копчиковая, желтые и др.
Отдел укреплен следующими связками: задняя продольная, надостная (отсутствует на уровне 5поясничного-1 крестцового позвонков), поперечно-теловая, поперечно-крестцовая, поперечно-подвздошная, крестцово-бугорная, крестцово-копчиковая, желтые и др.
Все связки выполняют очень важную роль, так как фиксируют позвоночный столб и регулируют движения в нем. Они ограничивают наклоны туловища в стороны, вперед и назад, компенсируют при этом смещения позвонков.
Иннервация отдела
Поясничное сплетение образовано переплетением I—IV поясничных спинномозговых нервов. Оно напоминает форму треугольника с верхушкой, направленной вдоль тел позвонков. Поясничное сплетение разветвляется на терминальные и коллатеральные ветви. Последние выполняют иннервацию квадратной мышцы поясницы и большой и малой поясничной мышц. Терминальные ветви представлены подвздошно-паховым, подвздошно-подчеревным, бедренно-половым, бедренным, запирательным нервами и кожным нервом бедра.
Крестцовое сплетение образовано пояснично-крестцовым стволом и 1-3-ми крестцовыми нервами. Оно находится под тазовой фасцией на передней части тела грушевидной мышцы. Крестцовое сплетение имеет 1 терминальную и 6 коллатеральных ветвей, которые в свою очередь разделяются на множество нервов.
БОлезни и травмы
Этот отдел позвоночника наиболее часто подвергается разнообразным повреждениям и патологиям. Причиной этому служат особенности функционирования отдела. Именно здесь имеется наибольшая свобода движений позвонков, которым необходимо удерживать на себе всю массу вышележащих отделов.
Также именно на этот отдел приходится наибольшая нагрузка при поднятии и перемещении тяжестей, при длительном пребывании в сидячем положении, при работе в согнутом положении или связанной с частыми нагибаниями и разгибаниями и т.д.
Травмы могут возникать из-за неудачного падения с высоты, обрушивания тяжестей (например, обвал здания), а также вследствие ДТП. Поражения позвоночника в этом отделе очень опасны, так как могут стать причиной полного обездвиживания либо даже смерти.
Боль в поясничном и крестцовом отделах позвоночника может возникать не только из-за травм. Ее причиной могут быть:
-
 нестабильность позвонков;
нестабильность позвонков; - протрузия диска;
- межпозвоночная грыжа;
- остеохондроз;
- дискоз;
- поясничный кифоз;
- люмбаго;
- пояснично-крестцовый радикулит;
- фасеточный синдром;
- перелом позвонка;
- деформирующий спондилез;
- анкилозирующий спондилоартроз;
- опухоли позвоночника;
- остеомиелит;
- ишиас;
- фибромиалгия;
- ущемление нервных корешков;
- миозит и др.
В некоторых случаях боль в пояснице не свидетельствует о проблемах с позвоночников. Это так называемая перемещающаяся боль при заболеваниях внутренних органов. Поэтому при возникновении даже слабой болезненности или дискомфорта в пояснице необходимо обращаться за помощью к врачу. Он на основе проведенных анализов и исследований дифференцирует заболевание и назначит соответствующее лечение.
Факторы риска развития заболеваний пояснично-крестцового отдела:
- врожденные анатомические особенности позвоночника;
- перенесенные травмы позвоночного столба;
- избыточный вес;
- высокий рост;
- курение;
- слабое физическое развитие;
- психологические факторы.
Профилактика болезней поясницы
Чтобы избежать болезней пояснично-крестцового отдела, следует придерживаться следующих рекомендаций:
- следить за осанкой и правильным положением тела во время работы и отдыха;
- заниматься спортом: йога, гимнастика и т.д.;
- стараться не носить тяжести;
- избегать сквозняков и переохлаждений;
- равномерно распределять тяжести между руками;
- спать на ортопедическом матрасе;
- следить за весом;
- избавиться от вредных привычек;
- менять положение тела как можно чаще при длительной работе в одной позе.
Источник
Содержание статьи
Поясничный остеохондроз – опасное заболевание позвоночника, свойственное людям достигшим 35-летнего возраста и старше. Естественный износ суставов обуславливает развитие патологии. Несвоевременное обращение к ревматологу, в большинстве случаев, приводит к инвалидности. Современная медицина предлагает множество эффективных способов лечения на первичных стадиях. Ранняя диагностика – залог здоровой жизни без ограничений.

Поясничный остеохондроз – общее определение
Остеохондрозом поясничного отдела позвоночного столба называется дистрофический дегенерационный процесс в межпозвоночных хрящевых образованиях – дисках.
Диски обеспечивают главные функции позвоночника – способность двигаться и сгибаться, устойчивость к нагрузкам. В результате патологии важные элементы истончаются, деформируются, происходит совмещение позвонков, защемление нервных окончаний и кровеносных сосудов. Негативные процессы сопровождаются болевыми ощущениями различной интенсивности и ограничением двигательной функции.
Патология вызывает изменения в соединительных элементах позвоночника – хрящах, костях, дисках и суставах. Обуславливается как естественными процессами износа, так и приобретенными заболеваниями суставов или результатом неправильного образа жизни.

Причины возникновения
Причин, для развития поясничного остеохондроза, может быть множество:
- Природное или преждевременное изнашивание организма;
- Чрезмерные нагрузки на поясницу – подъём грузов, работа «на ногах» или малоподвижный, «сидячий» жизненный уклад;
- Генетическая предрасположенность к суставным заболеваниям, например ревматоидный артрит;
- Нарушение метаболизма, в результате чего происходит накапливание токсичных веществ в соединительных дисках;
- Хронические заболевания кровеносной системы. Питательные вещества и микроэлементы перестают в должном объеме поступать в хрящевую ткань. Наступает гипоксия, которая способствует разрушению межпозвоночных соединений;
- Аутоиммунные патологии.
Спровоцировать развитие поясничного остеохондроза могут и второстепенные факторы:
- Застарелые повреждения, ушибы спины;
- Превышение весовой нормы, более, чем на 15-20%;
- Занятия тяжелыми или силовыми видами спорта;
- Постоянное ношение неудобной обуви. Высокие каблуки, тесная колодка, резиновая или спортивная обувь – первые враги позвоночника;
- Вальгусные изменения стопы;
- Сколиоз, кифоз, сахарный диабет, туберкулез позвоночника;
- Воздействие низких температур.

Клиническая картина
Симптомы поясничного остеохондроза полностью зависят от того, какие нервные корешки затронула болезнь. Степень сдавливания позвонков, стадия заболевания и поражение диска определяют признаки.
Ревматологами выделяются следующие основные симптомы:
- Нарушение тактильной восприимчивости в поясничной зоне. Онемение распространяется на внутреннюю часть бедер и паховую область. Может затрагивать как одну, так и обе конечности;
- В пояснице появляется острая, стреляющая боль. Большой палец ноги полностью теряет подвижность и наблюдается характерное онемение;
- Потеря нормального функционала стопы, чувствительности пальцев, голени и наружной части бедра. В этих частях ноги появляется тонус и регулярные судорожные приступы. При осмотре наблюдается отсутствие ахиллова рефлекса;
- Если болезнь затрагивает нижнюю корешковую артерию, то наблюдается полный паралич мышц ягодиц, задней поверхности бедер и промежности. Происходит серьезное нарушение двигательной функции, вплоть до полной неподвижности.
При поясничном остеохондрозе затрагиваются не только нервные окончания позвоночника, но и кровеносные сосуды.
От вида поражения зависят следующие специфические признаки:
- При нарушениях только нервных корешков наблюдается изменение походки больного. Боли локализуются не только в поясничной зоне, но и на всех участках ног. Корешковый синдром характеризуется постоянной болью. Как правило, только с одной стороны. В пояснице отмечаются покалывание и ломота. Боль можно снять небольшой зарядкой.
- Передавливание кровеносных сосудов приводит к перфузии в тазобедренной области. В результате происходит кислородное голодание дисков позвоночника. Болезненные ощущения возникают во время ходьбы в области ягодиц, бедер и поясницы. Полностью снимаются после ночного отдыха.
Одновременное нарушение функционала сосудов и нервных корешков может привести к необратимой деформации дисков. В подвижных суставах поясницы формируются костные наросты шиповидной формы. Это приводит к тяжелому болевому синдрому и делает нормальное естественное движение невозможным. Нарушается осанка, походка. По мере прогрессирования, может наступить полный паралич.
Стадии заболевания
Поясничный остеохондроз развивается постепенно, в несколько этапов. Каждой стадии свойственны свои признаки, по которым определяется степень прогресса.
I стадия. Начинается медленное разрушение межпозвоночных дисков. Процесс может длиться от нескольких месяцев, до 2-5 лет. Проявляется незначительными болями, дискомфортом в паховых и бедренных мышцах. Замечается при ходьбе или при перемене погоды.
II стадия. В негативный процесс втягиваются коллагеновые волокна фиброзных колец позвоночника. Между отдельными позвонками стремительно сокращается пространство. Появляется трение, которое вызывает сильнейшие болевые приступы. Нарушается походка, осанка, появляется сутулость. Поясничный остеохондроз чаще всего диагностируют именно во второй стадии течения.
III стадия. Появляется межпозвоночная грыжа. И если больного не заставили обратиться за медицинской помощью симптомы II стадии, то игнорировать мучительные боли третьего этапа уже не получится. Деформация костей и суставов позвоночника в поясничной зоне уже носит необратимый характер. Ходьба даётся с большими усилиями. Это связано с болью и невозможностью её снять обычными болеутоляющими.
IV стадия. Частичное или полное нарушение двигательной функции. На этом этапе пациенту устанавливается группа инвалидности. Грозит полным параличом. Жизнедеятельность невозможна без приёма широкого комплекса лекарственных средств.

Диагностические мероприятия
Диагностические меры включают в себя несколько приёмов и начинаются со сбора полного анамнеза заболевания. В ходе первичной консультации с врачом-ревматологом выясняются следующие данные:
- Тщательно анализируются жалобы больного – место локализации боли, где еще ощущается дискомфорт, в каких частях тазобедренного сустава имеется ощущения тяжести, судорожности и т.д.;
- Продолжительность, регулярность, характер болевых ощущений;
- Когда появились первые, даже незначительные, симптомы. Сколько прошло времени с момента последнего приступа, что вызывает дискомфорт и какие факторы способствуют его устранению;
- Окружающие условия жизни больного. Профессия, работа, домашняя нагрузка, занятия спортом и наличие дополнительных факторов для повышенной физической нагрузки (дача, сад, увлечения, связанные с переносом тяжестей);
- Изучение истории болезней, которыми пациент страдал в прошлом или в настоящем.
После сбора клинической картины, ревматолог приступает непосредственно к внешнему осмотру. В ходе обследования анализируются походка, анатомическое положение ног, рук, туловища, по отношению к позвоночнику. Осматриваются кожные покровы на предмет изменений – пигментация, шелушение, экземы, сыпи и т.д. Даётся оценка двигательной функции.
Выполняя простые упражнения, наклон вперед, назад, поднятие рук и ног, повороты головой, вращательные движения тазом больной даёт возможность врачу определить степень повреждения позвоночника в поясничном отделе.
Заключительными мероприятиями внешнего осмотра, становятся действия, для определения степени корешкового поражения:
- Симптом Ласега. Лежа на спине, пациент поднимает поочередно ноги, согнутые в колене. Если это вызывает болевые ощущения в пояснице, то показания считаются положительными.
- Симптом Дежерина. Больному предлагается максимально напрячь мышцы живота. Возникновение дискомфорта в позвоночнике указывает на развитие поясничного остеохондроза.
- Симптом Нери. Резкие наклоны головы вперед и назад отзываются болью в пояснице.
- Симптом Вассермана. Пациенту, в положении лежа на животе, максимально отодвигают ногу в сторону. При наличии патологии, неприятные болевые ощущения возникают в паху и передней части бедра.
Для подтверждения или исключения диагноза больному предлагается пройти инструментальное диагностирование. Самым эффективным способом определения поясничного остеохондроза считается МРТ. Исследование показывает расстояние между позвонками, развитие новообразований и костных деформаций. Может быть противопоказано больным с психическими нарушениями.
Компьютерная томография даёт достаточно правдивую картину заболевания в одной плоскости – горизонтальной или вертикальной.
Рентген используется только на последних стадиях, когда начинаются необратимые изменения в костной ткани позвоночника.

Комплексное лечение поясничного остеохондроза
Причины возникновения патологии до конца не выяснены. Научные исследования в области суставных заболеваний позвоночника ещё не определили достаточно эффективных методов для полного восстановления межпозвоночных дисков. Современные способы лечения направлены лишь на устранение внешних признаков болезни. Полное выздоровление, в настоящее время, считается невозможным.
Традиционная лекарственная терапия
Ревматолог назначает медикаментозное лечение, в зависимости от общего состояния больного. Клиническая картина дает необходимую информацию для составления схемы терапии препаратами нескольких групп.
Анестезирующие средства. Назначаются инъекции, мази или препараты широкого спектра действия. «Кеторолак», «Анальгин», «Кетанол», «Баралгином», «Бутадион», «Трибузон» – хорошо показали своё действие для общего обезболивания.
Противовоспалительные препараты (НПВС). Самые распространенные – «Нурофен», «Ибупром», «Индометацин», «Артроцид», «Индовазин», «Вольтарен», «Диклак”, «Ортофен», «Диклоберл».
Сосудорасширяющие. Снятие тонуса с мышц поясничного отдела и ног применяются «Берлитон», «Трентал», «Актовегин», «Эуфиллин».
Хондропротекторы. Призваны исключить негативный прогресс поясничного остеохондроза. Для этой цели назначаются «Хондроксид», «Терафлекс», «Хонда Эвалар», «Формула-С», «Артра».

Физиотерапия
Физиотерапевтические процедуры, являются неотъемлемой частью стационарного или амбулаторного лечения поясничного остеохондроза.
Включают в себя следующие мероприятия:
- Электрофорез с обезболивающими;
- Магнитотерапия;
- Гидротерапия;
- Парафиновые аппликации.
Лекарственная и физиотерапия в комплексе снимают острую боль и воспаление. Но не являются залогом остановки прогресса патологии. Только курсовое лечение, 2-3 раза в год и ответственное отношение пациента поможет избежать регресса и поддерживать общее состояние в удовлетворительной форме.

ЛФК и лечебный массаж
Комплекс упражнений лечебной гимнастики обеспечивает нормализацию циркуляции крови в пояснице и способствует исключению застойных процессов. Только физиотерапевт может назначить упражнения для выполнения в клинических или домашних условиях. Как правило, это всевозможные мягкие наклоны и вращательные движения, из положения лежа и сидя. Самостоятельные физические нагрузки могут не только не принести никакого результата, а стать причиной еще большего смещения позвоночных дисков.
Сеансы мануальной терапии способствуют укреплению мышечной ткани, притоку крови в пораженную поясницу, снимают напряжение. Специалист делает массаж сначала на здоровой части спины, для разогрева мышц и улучшения кровообращения. Затем переходит на пораженные области поясничного отдела. В зону манипуляций входит поясница, ягодицы, бедра, голени и стопы. Сеансы проводятся регулярными курсами, не реже 10 сеансов в 6 месяцев.
Хирургическое вмешательство
Показано на последней стадии поясничного остеохондроза, с целью восстановления двигательной функции позвоночника. Операция остаётся единственным выходом для пациентов, у которых присутствуют следующие симптомы:
- Постоянный болевой синдром, не поддающийся лечению даже опиат содержащими препаратами;
- Сильная сдавленность нервных корешков и существенное смещение дисков;
- Новообразования, разрастание костной ткани;
- Полное разрушение позвонков, в силу постоянного трения;
- Паралич.
Современные методы предлагают малотравматичные способы внутреннего вмешательства. Например, эндоскопия. Имеет благоприятный прогноз, малый срок реабилитации и низкий показатель побочных эффектов.

Народное лечение
Поясничный остеохондроз хорошо поддается лечению лекарственными травами и народными способами. Мази, настойки, ванны на основе сборов используются для снятия отеков и боли. Большинство эффективных рецептов включают в себя анестезирующие и противовоспалительные травы:
- Тысячелистник (алоэ);
- Мята перечная;
- Зверобой;
- Еловая или сосновая хвоя;
- Шалфей.
Содержание в народных рецептах этих трав, обусловлено их лекарственными действиями, научно доказанными традиционной медициной. Лечение в домашних условиях позволит поддержать поясницу в стабильном состоянии и предотвратить обострение заболевания после комплексного лечения.
Профилактика
Несмотря на то, что поясничный остеохондроз является неизлечимым заболеванием, его негативные проявления можно свести к минимуму. На ранних этапах заболевание успешно лечится, только стоит своевременно обратиться за врачебной помощью. Важно полностью придерживаться составленной схемы лечения и выполнять рекомендации ревматолога.
Источник
