Новые технологии для позвоночника
Наиболее частой проблемой межпозвонковых дисков приводящей к болевым проявлением и обращению за медицинской помощью являются остеохондроз и грыжа диска. Грыжа диска может образоваться вследствие различных причин. Например, подъем тяжелых предметов ненадлежащим образом является одной из наиболее распространенных причин образования грыжи диска. Неправильная техника подъема тяжестей вызывает избыточное воздействие на межпозвонковый диск, что приводит к разрыву фиброзного кольца диска и образованию грыжи диска. Избыточные нагрузки могут возникать при занятиях спортом или при травмах во время ДТП. Кроме того, диск гораздо легче повреждается на фоне дегенеративных изменений в позвоночнике (остеохондрозе), когда происходит уплощение дисков и изменений в прочности фиброзного кольца диска.
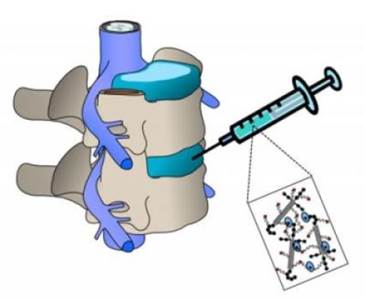 Иногда, достаточно трудно определить конкретную причину образования грыжи межпозвоночного диска. Диски могут иногда повреждаться в связи с изнашиванием вследствие тяжелой физической нагрузки. Кроме того, пожилые люди более предрасположены к образованию грыж дисков из-за инволюционных изменений в структуре диска и его функциональных свойств. Снижение содержания воды в диске снижает амортизационные свойства диска и его прочность, что и приводит к разрыву фиброзного кольца. Грыжа диска у молодых, как правило, имеет четкую причинно-следственную связь с инцидентом избыточной нагрузки на позвоночник и межпозвонковые диски.
Иногда, достаточно трудно определить конкретную причину образования грыжи межпозвоночного диска. Диски могут иногда повреждаться в связи с изнашиванием вследствие тяжелой физической нагрузки. Кроме того, пожилые люди более предрасположены к образованию грыж дисков из-за инволюционных изменений в структуре диска и его функциональных свойств. Снижение содержания воды в диске снижает амортизационные свойства диска и его прочность, что и приводит к разрыву фиброзного кольца. Грыжа диска у молодых, как правило, имеет четкую причинно-следственную связь с инцидентом избыточной нагрузки на позвоночник и межпозвонковые диски.
Боль является основным симптомом грыжи межпозвоночного диска, но это может быть далеко не единственный симптом. Проблемы при грыже межпозвоночного диска связаны с тем, что возможно давление на нервы, которые выходят из позвоночного столба и иннервируют определенные зоны. Когда грыжа диска давит на нервы, то это может приводить к возникновению болей в отдаленных от грыжи местах тела . Например, грыжа межпозвоночного диска в поясничном отделе позвоночника может вызвать боль по всей ноге, от бедра до стопы , так как происходит давление на седалищный нерв, который иннервирует всю нижнюю конечность .
Если есть грыжа диска в шейном отделе позвоночника пациент может испытывать боль, онемение, покалывание и слабость в руке. В некоторых редких случаях диски могут воздействовать на спинной мозг, и это будет приводить не только к болевых проявлениям в конечностях и нарушениям чувствительности, но и к нарушению функции мочевого пузыря и кишечника. При возникновении проблем с функциями мочевого пузыря и кишечника необходимо срочно обратиться за медицинской помощью .
Лечение
Основными методами лечения грыжи межпозвоночного диска являются физиотерапия, массаж, медикаментозное лечение, иглотерапия, мануальная терапия и ЛФК. Если возникновению грыжи диска способствовали травма или избыточная нагрузка, то необходима разгрузка ,и нередко даже это может привести к стабилизации болевых проявлений. Но наиболее оптимальные результаты дает применение ЛФК, цель которого укрепить мышечные структуры позвоночника и, таким образом, улучшить биомеханику позвоночника и уменьшить нагрузку на межпозвонковые диски. Другие методы лечения, например, прием НПВП позволяет уменьшить отек и воспалительный процесс .
В редких случаях, возможно, требуется оперативное лечение грыжи диска. Выбор в пользу хирургии может быть оправдан, когда уже исчерпаны все возможные консервативные методы лечения или есть нарастающая неврологическая симптоматика, например, синдром конского хвоста. Кроме того, хирургические методы лечения не всегда позволяют полностью избавиться от неврологических симптомов, в том числе и болевого синдрома. Современные хирургические методы лечения предпочитают малоинвазивные операции, но нередко требуется фиксация позвонков – спондилодез (когда удаляется поврежденный диск и производится механическое сращивание позвонков). Но недавно появилась альтернатива оперативному лечению. Эта малоинвазивная техника введения стволовых клеток, которые получают из амниотической жидкости, плаценты и пуповины, в мембрану вокруг спинного мозга или непосредственно в поврежденный диск .
Терапия с помощью стволовых клеток терапии может купировать боль и улучшить функции двигательных сегментов позвоночника и остановить дегенерацию межпозвоночного диска при остеохондрозе – так считают ученые Университета Дьюка (Северная Каролина, США).
Для использования терапии с помощью стволовых клеток, ученые должны сохранить клетки живыми, синтезировать соответствующий материал замены и доставить его в нужное место в позвоночнике пациента. Благодаря разработке новых биоматериалов в лаборатории биоинженерии в Университете Дьюка эти задачи стали выполнимыми. В качестве доказательства правильности концепции проведенного исследования, опубликованного онлайн в журнале «Биоматериалы», аспирант Обри Франциско и профессор биомедицинской инженерии Лори Сэттон представили новый биоматериал, разработанный для доставки репаративных клеток в студенистое ядро диска. Желеобразное ядро диска выполняет функцию амортизации и перераспределяет векторы нагрузки на позвонок, и поэтому восстановление структуры ядра имеет очень большое значение, так как именно это обеспечивает мобильность двигательных сегментов позвоночника и помогает уменьшить боль.
“Наша основная задача состоит в том, чтобы создать материал, который был бы жидкостью вначале и превращался гель после инъекции в дисковое пространство и сохранял бы стволовые клетки в том месте, где они нужны, « сказал Сэттон. “Наша вторая задача в том, чтобы создать материал, который будет обеспечивать доставленные клетки возможности реагировать на внешние стимулы для полноценного функционирования и биосинтеза» .
Дегенерации диска является частой проблемой человека по мере старения организма. Со временем, мягкие, упругие диски, которые работают как амортизаторы , сжимаются . Хотя дегенерация диска может развиваться в любом отделе позвоночник, это в основном происходит в шейном и поясничном отделах позвоночника , в результате чего и возникают болевые проявления . У людей с остеохондрозом могут развиваться грыжи межпозвоночных дисков, остеоартрит или стеноз позвоночного канала.
 Предыдущие лабораторные исследования показали, что ре-имплантация стволовых клеток может приостановить дегенерацию диска. Несколько компаний уже предлагают методы доставки клеток к дискам, но эти методы не проверенные и не эффективные. “Они позволяют клеткам быстро мигрировать из места инъекции,” сказал Франциско.
Предыдущие лабораторные исследования показали, что ре-имплантация стволовых клеток может приостановить дегенерацию диска. Несколько компаний уже предлагают методы доставки клеток к дискам, но эти методы не проверенные и не эффективные. “Они позволяют клеткам быстро мигрировать из места инъекции,” сказал Франциско.
Стратегия же команды ученых из Университета Дьюка – это удержание стволовых клеток на месте и обеспечение выработки белка имитирующего ламинин (нативный белок ткани студенистого ядра). Ламинин обычно обнаруживается в юношеском возрасте, а не в дегенеративно измененных дисках, и этот белок позволяет клеткам прикрепиться к месту пересадки биоматериала и оставаться там. Ламинин может также способствовать более длительной жизни клеток, что позволит произвести больше соответствующего внеклеточного матрикса или структурного усиления дисков, которые помогают остановить дегенерацию», сказал Сеттон.
Исследователи, финансируемые Национальным Институтом Здоровья, разработали компонентный гель, предназначенный для введения полипотентных стволовых клеток в межпозвонковый диск. В геле смешиваются вместе три компонента: протеин ламинин-111, который был химически модифицирован, и два полиэтиленгликоля ( гидрогели), которые можно прикрепить к модифицированному ламинину. Отдельно, эти вещества остаются в жидком состоянии. Гель, однако, удерживает стволовые клетки на месте инъекции.
Исследователи, совместно с доктором наук Робби Боулз, пометили стволовые клетки биолюминесцентным маркером люциферазы, что позволило отследить местоположение клеток. Затем они вводили в гель в хвосты крыс так же, как хирург будет вводить гель с клетками в диск пациенту. После прокалывания тонкого наружного слоя хвоста, они продержали иглу на месте в течение одной минуты, и ввели крысе инъекцию геля в межпозвонковый диск, и закрыли место инъекции. Раствор начал затвердевать в течение пяти минут и полностью затвердел через 20 минут.
Визуализация биомаркера люциферазы показала, что более чем через 14 дней после инъекции значительное количество клеток остается на месте, в отличие от тех случаев, когда суспензию стволовых клеток вводили в виде раствора. Франциско объяснил, что при использовании стратегии жидкой доставки стволовых клеток практически 100 % от введенных ПП клеток вытекают из межпозвонкового диска в течение 3-4 дней .
Результаты исследования, хоть и предварительные, могут оказать положительное влияние на будущее клеточной терапии, сказал Сэттон. Но необходимо провести еще много работы для оптимизации оборудования и моделей, которые будут доставлять стволовые клетки в межпозвонковые диски человека.
“Концепция в том, что эти клетки будут стимулированы для образования матрицы, которая может поддерживать регенерацию тканей или остановит дегенерацию “, сказал Сэттон. “Дополнительные исследования, которые будут учитывать высоту диска или матрицу гидратации после доставки на место стволовых клеток будут иметь важное значение для достижения этой цели.
И у этих будущих исследований очень высокий потенциал.
Источник
Люди, которые имеют заболевания позвоночника, знают, что иногда непросто избавиться от болей, используя консервативное лечение. Но, благодаря современным разработкам, существуют эффективные малоинвазивные методы лечения.
Избавиться от проблем с позвоночником сегодня можно быстро и просто, благодаря таким малоинвазивным методам, как холодноплазменная нуклеопластика и радиочастотная денервация.
Несмотря на то, что пациенту предстоит перенести оперативное вмешательство, врач не будет производить разрезы, человеку не придется госпитализироваться и проходить долгую реабилитацию. Болевые ощущения исчезают в тот же день, когда происходила процедура, причем длится она 15-20 минут.
Что такое холодноплазменная нуклеопластика
Во время манипуляции происходит разрушение желеобразного содержимого диска под воздействием низкотемпературной ионизированной плазмы. Благодаря точечному действию не нагреваются соседние участки. При этом само содержимое диска имеет температуру не более 50°С. Благодаря этому нет риска получить ожог фиброзного кольца, сосудов или нервных корешков.
Холодноплазменная нуклеопластика имеет и другое название – коблация. Для проведения процедуры потребуется электрод с разностью электрических потенциалов между контактами, чтобы ионизировать токопроводящую жидкость. Этот процесс приводит к формированию слоя низкотемпературной плазмы. Этой энергии хватит, чтобы разрушить макромолекулы пульпозного ядра, расщепив до низкомолекулярных соединений, благодаря чему она заметно уменьшится.
Практически в 90% случаев после такого микроинвазивного вмешательства пациент чувствует себя намного лучше, отмечая исчезновение болей в первые несколько часов после коблации. В остальных же случаях полное избавление от болевых ощущений происходит в течение двух недель.
По прошествии 2-3 часов после манипуляций человек уже практически не ограничен в движениях, может идти домой либо на работу. Но все же рекомендуется в течение нескольких дней долго сидеть.
В чем преимущества этой процедуры
Благодаря холодноплазменной нуклеопластике можно быстро и безболезненно избавиться от болей, а также уменьшить риск того, что в дальнейшем появятся осложнения. Тем ни менее этот метод не может гарантировать полного излечения, или обещать того, что у болезни не случится рецидив.
Но можно выделить бесспорные преимущества методики:
- Пациенту не делается общий наркоз, а, значит, нет и рисков, сопряженных с ним.
- Процедура проводится очень быстро, и человек может вернуться к своим делам через 2-3 часа после вмешательства.
- После коблации практически нет ограничений, а восстановительный период длится до трех недель.
- Нет шрамов и рубцов после операции.
- Исключена кровопотеря.
- Риск появления осложнений сведен к нулю, при соблюдении рекомендаций специалиста.
Как правило, нуклеопластика назначается, если диагностирована протрузия позвоночника или грыжа до 7 мм, а также в тех случаях, когда пациент страдает от болей, от которых не получается избавиться с помощью лекарств.
Что представляет собой радиочастотная денервация
Радиочастотная денервация является малоинвазивным методом, применяемым при заболеваниях позвоночного столба, дегенеративно-дистрофического характера. Во время процедуры прогреваются нервные окончания, а потом происходит их разрушение. Так боль в спине полностью проходит, поскольку нервные окончания больше не могут передать болевой импульс, возникший в позвоночнике, в мозг.
Радиочастотная денервация часто проводится на поясничном отделе, реже – в шейном и грудном.
В каких случаях проводится эта процедура
Показанием для применения этого метода лечения является наличие спондилоартроза, часто возникающего вследствие развития остеохондроза.
Когда еще необходимо использовать радиочастотную денервацию в качестве лечения:
- Если болевые ощущения в области груди, шеи и спины не проходят в течение длительного времени (больше полугода), и становятся сильнее, когда человек долго стоит, сидит или разгибается. Также боль будет ощущаться и при пальпации.
- Консервативная терапия оказалась безрезультативной, не последовало положительного эффекта и после физиотерапевтических процедур, проводимых более полутора месяцев.
- Наблюдается ограничение движений. Чтобы избежать боли, человек вынужден принимать неправильное положение. Может наблюдаться асимметричность в положении предплечий, когда речь идет о проблемах в шейном отделе.
- Для избавления от болевого синдрома после диагностической блокады.
Болевые ощущения, возникающие при спондилоартрозе, появляются из-за того, что деформируются суставы, расположенные между позвонками. Это в свою очередь приводит к тому, что уменьшается промежуток между другими позвонками. И, как результат, повреждаются связки и мышцы. Чтобы убедиться в этом, обязательно назначается рентген и МРТ, и только после подтверждения патологических изменений проводится радиочастотная денервация.
Во время процедуры используется местный наркоз, что позволяет ускорить восстановление пациента после вмешательства.
Когда проведение процедуры противопоказано
Радиочастотная денервация не может быть проведена в ряде случаев:
- Когда фиброзное кольцо позвоночника повреждено: произошел его разрыв или возникла протрузия.
- Пациент является наркозависимым, в том числе и от анальгетиков.
- Выбухание содержимого межпозвоночного диска в позвоночный канал более, чем 1/3.
- При переломах позвоночного столба, когда возникает повреждение спинного мозга.
- Высота межпозвоночного диска сокращена больше, чем на половину.
- Наличие новообразований в позвоночнике.
- Прогрессирующие неврологические симптомы.
- Ранее проведенные хирургические вмешательства на позвоночнике.
- Нарушения в кровообращении спинального канала и др.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Александр
2019-12-16 11:39:45
Бабий Александр Сергеевич – прекрасный врач. Помог выздороветь и дал полные рекомендации для профилактики. Горячо рекомендую! Большое спасибо! Читать дальше

Анна
2016-01-20 10:07:15
Прохожу лечение суставов и могу сказать что комплексное лечение которое мне назначили действительно помогает. Уже сейчас, хоть курс еще не окончен я чувствую себя намного лучше, мне стало намного лучше как ходить так и спать, а это большой плюс в жизни не просыпаться от боли, а крепко спать. Читать дальше

Федоров Олег
2014-09-17 12:18:37
Выражаю благодарность М.А. Бобырю! Много лет мучаюсь болями в шее. Все прошло! Даже не представлял, что когда-нибудь избавлюсь от этой напасти! Читать дальше

Александр Б.
2014-02-03 18:38:09
Мне почти 40 (39,5). Почти всю свою жизнь имею проблемы с позвоночником, до 37 вообще думал, что так и должно быть. Но затем, спасибо женщине из флюорографии – была удивлена масштабами моих деформаций, что и породило во мне сомнения, что имеющиеся неудобства “так и должны быть”. Первые походы к… Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Источник
- при смещенных позвонках и протрузиях дисков;
- для лечения грыж межпозвонковых дисков;
- при остеохондрозе и сопровождающих жалобах (головные боли, головокружения, шаткость походки, онемение в руках и ногах, плохой сон);
- при повреждениях, нарушениях работы нервов: в плече и шее, в нижней части спины, в ногах, при резких движениях, длительном положении в одной позе;
- для лечения сколиоза у детей старше 9 лет.
Факты о тракционной терапии
Высокая эффективность и безопасность.
Метод лечения заболеваний позвоночника вытяжениями (тракциями) был известен еще со времен Гиппократа. Растяжка зарекомендовала себя как способ лечения после травм, врожденных и возрастных изменений в спине. Тракционная терапия имеет высокую эффективность, является комфортной и абсолютно безопасной для пациентов.
Уникальная методика.
Тракционная терапия позвоночника с помощью компьютерного 3D вытягивания появилась в России лишь недавно. Аппаратов такого типа в России очень мало, буквально единицы. И один из них имеется в Центре восстановительной медицины и реабилитации ФНКЦ ФМБА.
Инновационные технологии.
В отличие от традиционного «одномерного» стола, когда врач с помощью механического устройства тянул тело пациента вверх (шейное вытяжение) или вниз (через грузы, подвешенные к ногам), роботизированный Spinetronics ic-ATT Antalgic-Trak работает во всех направлениях.
Профессиональный контроль.
Мягкие, индивидуально подобранные, направленные в разные стороны тракции буквально расправляют позвоночник и межпозвонковые диски по всем направлениям. Интенсивность и длительность терапии контролирует компьютер, под наблюдением врача.
Запишитесь на консультацию реабилитолога-мануального терапевта и узнайте о возможностях роботизированной тракционной терапии именно для вашей ситуации!
Что такое тракционная терапия
Межпозвоночные диски представляют собой гелеобразные «подушечки», окруженные плотным фиброзным кольцом, соединяющие позвонки между собой и обеспечивающие их подвижность, амортизацию при движении и защиту от истирания. С возрастом, под влиянием травм или неправильного положения тела состояние межпозвонковых дисков нарушается.
В результате патологических процессов гелеобразная масса может стать более густой, тугоподвижной. Может нарушиться питание межпозвонковых дисков, и как следствие происходит повреждение их капсулы – тонкого слоя хряща. Нередко диски деформируются, выпячиваются за пределы своего анатомического положения, защемляют нервы, пережимают сосуды.
Все это может привести к появлению жалоб на боль в позвоночнике (спине) при движении и в покое, в положении лежа или сидя, а также к нарушению кровоснабжения головного мозга по позвоночным артериям, головным болям, бессоннице, головокружению, появлению шума в ушах и т. п.
Tractio или вытяжение – метод, основанный на физиологии и анатомии позвоночника. Тракционная терапия растягивает позвоночный столб, придавая ему исходное положение и давая возможность дискам встать на место, перестать пережимать кровеносные сосуды и нервы.
Традиционно вытяжение проводят на специальном столе. Пациент ложится на специальный стол, его голова фиксируется с помощью гамачка. Затем стол наклоняется ногами книзу, и собственная масса тела начинает растягивать позвоночник. В другом варианте груз подвешивается к ногам, и вытяжение происходит за счет его массы.
Тракционная терапия на аппарате Spinetronics ic-ATT Antalgic-Trak проходит более комфортно для пациента: полусидя, периоды растяжения чередуются с периодами ослабления тракции. Так же аппарат позволяет выбрать направление, силу и длительность тракции показанное именно в конкретном случае. Для безопасности предусмотрено устройство экстренного выключения, контролируемое пациентом.
Преимущества тракционной терапии в ФНКЦ ФМБА России
Центр восстановительной медицины и реабилитации ФНКЦ ФМБА – единственное в г. Москва и одно из нескольких в России, где установлен аппарат Spinetronics ic-ATT Antalgic-Trak.
Специалисты ФНКЦ ФМБА прошли обучение в компании, разрабатывающей этот аппарат и технологии его использования. Пациенты имеют возможность пройти полное обследование при жалобах на боли в спине и комплексную тракционную терапию.
Опыт врачей, специалистов восстановительной медицины по диагностике и лечению заболеваний, травм и возрастных изменений позволяет подобрать оптимальное лечение и растянуть позвоночник исключительно с индивидуальным расчетом силы, длительности, частоты и других параметров 3d реабилитации.
Мы разработали несколько программ тракционного лечения пациентов с различными заболеваниями позвоночного столба. В зависимости от показаний может быть назначен как короткий, так и продолжительный курс 3d реабилитации – от 1 до 15 сеансов.
Во время тракционной терапии на Spinetronics ic-ATT Antalgic-Trak компьютер ведет непрерывный мониторинг распределения нагрузки по всем направлениям и при необходимости оптимизирует ее до безопасной и при этом максимально эффективной.
Тракционная 3d реабилитация: легкое движение без болей в спине!
Проверьте себя: есть у вас риск заболеваний позвоночника?
Ответьте на несколько вопросов:
- Вы ощущаете боль в спине после статической нагрузки (сидения за рабочим столом, лежания в определенной позе)?
- После ходьбы у вас болит спина в средней или нижней части?
- У вас постоянное чувство тяжести в спине, вам бывает трудно подобрать удобную позу?
- Вставание с мягкого кресла вызывает боль или дискомфорт?
- Вы ведете малоподвижный образ жизни (менее 30 минут ежедневной физической нагрузки)?
- Вы занимались или занимаетесь спортом с повышенными нагрузками (в т. ч. фитнес, силовые тренировки, бег)?
- У вас имеется избыточный вес?
- Вы были вынуждены лежать длительное время (операция, травма, парез)?
- Вы перенесли ранее травму позвоночника?
- У вас был/есть сколиоз?
- Вы испытываете любой из этих симптомов или их сочетание: головокружение, головные боли, трудности с засыпанием, шум в ушах, прострелы в руку или плечо?
Если вы ответили «да» хотя бы на 2 вопроса, вам определенно стоит записаться на прием к врачу-реабилитологу.
Он проведет диагностику состояния позвоночного столба и при необходимости даст рекомендации по лечению, в том числе с использованием тракционной терапии.
Источник
