Нестабильность позвоночника в мм

Дата публикации: 23.02.2018
Дата проверки статьи: 29.11.2019
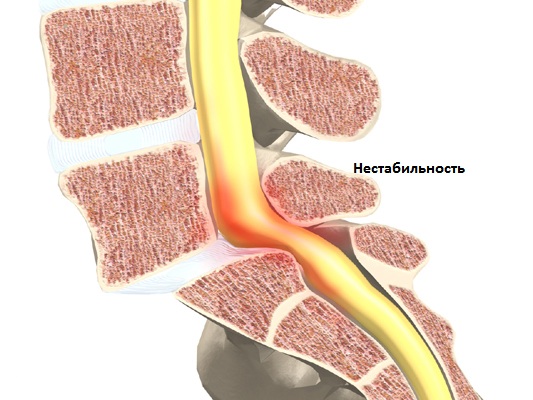
Нестабильность позвонков – патологическое состояние, сопровождающееся дискомфортом в пораженной области позвоночника. Оно вызвано растяжением связок, дегенеративными изменениями межпозвонковых дисков, слабостью мышечного корсета и другими причинами. Болезнь может развиваться в любом возрасте. Если своевременно не обратиться к врачу-вертебрологу, то нестабильность позвонков приведет к серьезным последствиям. При сдавливании спинного мозга заболевание грозит инвалидизацией.
Симптомы нестабильности позвонков
Нестабильность позвонков возникает на фоне следующих причин:
- травмы спины различного происхождения;
- оперативное вмешательство на позвоночнике и спинном мозге;
- слабый или недоразвитый суставно-связочный аппарат;
- остеохондроз;
- чрезмерные физические нагрузки;
- возрастные изменения;
- гипертрофия фасеточных суставов.
Нестабильность позвонков поясничного отдела позвоночника может возникнуть на фоне компрессионных переломов, опухолей и межпозвоночной грыжи. В грудном отделе подвижность позвонков наблюдается крайне редко.
Виды нестабильности позвонков
Врачи выделяют 4 вида нестабильности позвонков:
- посттравматическая – появляется в результате вывихов или переломов;
- дегенеративная – происходят дегенеративные изменения в позвоночнике вследствие других болезней;
- послеоперационная – возникает на фоне сильных нагрузок на спину в реабилитационный период после операции;
- диспластическая – появляется при патологии соединительной ткани связок, суставов и позвонков.
Диагностика
В первую очередь необходимо сдать рентген. Более информативным диагностическим методом называют МРТ. Он позволяет определить степень повреждения дисков и спинного мозга. Также врач может провести тест на нестабильность позвоночника в лежачем положении. Пациент должен лечь на живот, тело при этом находится на столе, бедра свисают, а стопы упираются в пол. Далее доктор совершает пальпацию и спрашивает о появлении болевых ощущений. Положительным считается тест, если боль возникла во время отдыха и исчезла при напряжении спины.
При подозрении на остеопороз врачи назначают денситометрию. Процедура помогает определить плотность костей. Для диагностики нестабильности позвонков в сети клиник ЦМРТ используют такие методы:
К какому врачу обратиться
Заболевания опорно-двигательной системы лечит ортопед. Он поставит диагноз, назначит эффективное комплексное лечение и скорректирует его при необходимости. Также для лечения болезни можно обратиться к неврологу или травматологу-ортопеду.
Лечение нестабильности позвонков
При заболевании назначают обезболивающие препараты и противовоспалительные нестероидные средства. Также в курс лечения включают хондропротекторы. В тяжелых случаях не обойтись без новокаиновых блокад. Полезно при патологиях опорно-двигательного аппарата внутрисуставное введение ферматрона.
Эффективно при нестабильности позвонков выполнять упражнения ЛФК. Помимо приема медикаментов врачи рекомендуют мануальную терапию, лечебных массаж и физиопроцедуры. Хорошо себя зарекомендовали электрофорез, ультразвуковое лечение, иглорефлексотерапия и биоакупунктура. Для улучшения кровообращения применяют гирудотерапию. Кроме того, больной должен носить ортопедический фиксирующий корсет. Процедуры следует проходить 2-3 раза в неделю. Лечение длится от 3 до 6 недель.
Современной методикой лечения нестабильности позвонков считается кинезиология. С ее помощью можно безболезненно восстановить смещенный позвонок. Во время сеанса врач вытягивает позвоночник, позвонки принимают нормальное положение.
Если традиционное лечение не принесло положительного результата, требуется оперативное вмешательство. Врач фиксирует нестабильные позвонки с помощью имплантов или других металлоконструкций. Такую методику использует при наличии подвывихов позвонков, частых рецидивах патологии и неврологических симптомах.
Для лечения нестабильности позвонков в сети клиник ЦМРТ применяют разные методы:
Если не вылечить нестабильность позвонков, то может стремительно развиваться остеохондроз. Прогрессирование недуга вызывает артроз межпозвонковых суставов. Нагрузка на мышцы значительно увеличивается, что приводит к нарушению мышечного тонуса и появлению боли при продолжительном сидении и любой физической активности.
Также к серьезным осложнениям нестабильности позвонков относятся:
- неврологические расстройства;
- спазмы;
- ограничения движения;
- головная боль;
- общая слабость;
- тошнота;
- спондилез.
В редких случаях с годами восстанавливается функционирование позвонков за счет образования остеофитов. Болевой синдром при этом исчезает, но нарушается подвижность позвоночника.
При сдавливании спинномозговых нервов больной часто жалуется на головокружение и перепады артериального давления. У него может возникать одышка, снижается качество зрения, появляется шум в ушах. Постоянные головные боли дают сильную нагрузку на сердце и вызывают различные заболевания других внутренних органов. В отягощенных случаях возникает частичный или полный паралич.
Профилактика нестабильности позвонков
Для предотвращения нестабильности позвонков следует придерживаться нескольких рекомендаций:
- укреплять мышечный каркас спины с помощью специальных упражнений;
- сбалансированно питаться;
- избегать усиленных нагрузок на позвоночник;
- вести здоровый образ жизни;
- принимать витаминные комплексы.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник

Дата публикации: 11.03.2018
Дата проверки статьи: 29.11.2019
Нестабильность позвоночно-двигательного сегмента – распространенный вид нарушения, характеризующийся появлением дополнительных объемов для движения. В результате сильной активности позвонков возникает болевой синдром или происходит защемление нервных окончаний. При ПДС у человека смещается вышерасположенный позвонок относительного нижерасположенного. Это обусловлено дегенеративными изменениями, происходящими в диске и дугоотростчатых суставах. У пациента отмечается дегенерация диска, уменьшение давления в нем и снижение высоты диска. Заболевание не сковывает движения, но двигаться становится больно.
Симптомы нестабильности позвоночно-двигательного сегмента
Нестабильность позвоночника сопровождается такими симптомами:
- эпизодические боли в пояснице, усиливающиеся после физической активности;
- болевой синдром, отдающий в ноги;
- спазм мышц;
- нарушения чувствительности;
- отечность.
Если человек длительное время терпит боль и не обращается за помощью к врачу, на краях тел позвонков образуются остеофиты. Такой процесс считается естественным, поскольку организм пытается стабилизировать сегмент за счет увеличения опорной площади тела позвонка. Костные разрастания могут встречаться в суставах заднего опорного комплекса и вызывать стеноз.
Нестабильность позвоночно-двигательного сегмента возникает на фоне следующих причин:
- врожденная аномалия развития диска;
- вывих позвонка и другие виды травм;
- дегенеративные изменения в диске;
- остеохондроз;
- чрезмерные физические нагрузки;
- осложнение онкологических и воспалительных заболеваний;
- последствия хирургических вмешательств на позвоночнике.
Виды нестабильности позвоночно-двигательного сегмента
Врачи выделяют 4 вида нестабильности:
- посттравматическая – патология возникает после перенесенной травмы позвоночника
- дегенеративная – происходит вследствие дегенеративно-дистрофических процессов в спине;
- дисплатическая – появляется при неправильном формировании тела позвонка, межпозвоночного диска, связок позвоночника или межпозвоночных суставов;
- послеоперационная – возникает на фоне нарушения целостности костных структур позвоночника после хирургической операции.
Диагностика
Для выявления нестабильности позвоночника врач проводит осмотр и собирает историю болезни, выслушивает жалобы пациента. В ходе осмотра он оценивает объем движений во всех отделах позвоночника, наличие деформаций и функциональных блоков, спазма мышц, усиление боли при определенных движениях.
К эффективным инструментальным методам диагностики относятся рентгенография. Чтобы проверить наличие морфологических изменений в мышцах, связках, хрящевой ткани и нервных структурах, врач назначает компьютерную томографию или МРТ. При подозрении на ликвородинамические нарушения требуется проведение миелографии.
Для диагностики нестабильности позвоночно-двигательного сегмента в сети клиник ЦМРТ применяют такие методы:
К какому врачу обратиться
При болях в спине для диагностики и лечения рекомендуется обращаться к врачу-неврологу.
Лечение нестабильности позвоночно-двигательного сегмента
На ранних стадиях патологии курс лечения направлен на снижение боли и выполнение комплекса лечебной гимнастики. Специальный комплекс упражнений, подобранный врачом, поможет укрепить мышечный корсет, устранить спазм и приостановить дальнейшее развитие заболевания. Для снятия болевых ощущений при нестабильности позвоночника врач назначает нестероидные противовоспалительные препараты.
В более отягощенных случаях показаны анальгезирующие блокады. Для улучшения состояния костных структур используются хондропротекторы. В курс лечения врач может включить мануальную терапию, ультразвуковую терапию, электрофорез и рефлексотерапию.
При выраженных симптомах нестабильности позвоночника показано ношение корсета. Пациент также должен заниматься лечебной физкультурой для поддержания тонуса мышц. Такое лечение улучшает общее самочувствие и восстанавливает функции позвоночника.
На поздних стадиях болезни требуется оперативное вмешательство. После фиксации нестабильного сегмента важно соблюдать рекомендации лечащего врача в период реабилитации, поскольку утраченная функция полностью ложится на соседние участки позвоночника. Хирургическое вмешательство показано при подвывихе позвонка, спинальном и корешковом синдромах, непереносимости лекарств и физиотерапевтических процедур, выраженной боли, которая длится более 1,5 месяца.
Для лечения нестабильности позвоночно-двигательного сегмента в сети клиник ЦМРТ используют разные методы:
Если не вылечить нестабильность позвоночника, она может привести к серьезным осложнениям:
- неврологические нарушения, вызванные сдавливанием спинного мозга;
- кардиальный синдром;
- нарушение кровообращения сосудов, находящихся внутри позвоночника;
- воспаление сухожилий плеча;
- мышечно-тонический синдром;
- боль в шее;
- радикулопатия.
Наиболее распространенным осложнением считается спондилолистез. Он развивается постепенно. Сначала пациента ощущает боль в области поясницы. Со временем она усиливается при наклонах туловища. Нередко болевой синдром иррадиирует в нижние конечности. Также к симптомам заболевания относятся слабость в ногах, боль в тазобедренной области, коленях и голенях. Они приводят к значительному уменьшению двигательной активности больного. Чем выше локализовано поражение, тем сильнее боль у пациента. При серьезной компрессии нервных окончаний может ухудшится чувствительность, возникнут парезы и гипотрофия мышц.
Профилактика нестабильности позвоночно-двигательного сегмента
Для предотвращения нестабильности в различных отделах позвоночника врачи рекомендуют соблюдать такие правила:
- выполнять умеренные физические нагрузки в тренажерном зале;
- заниматься плаванием;
- чаще гулять пешком;
- своевременно лечить симптомы остеохондроза;
- сбалансированно питаться;
- избегать травм позвоночника и переохлаждений;
- курсами принимать витаминные препараты.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник

Позвоночно-двигательный сегмент – это термин, обозначающий функциональную единицу позвоночника для определения нарушений кинематических свойств позвоночного столба.
ПДС комплектуется из двух позвонков, которые соединены друг с другом диском, связками, мышцами (особенное значение имеет межпозвонковый диск, позволяющий амортизировать нагрузки и удары ). Фасеточные суставы позволяют иметь определенный диапазон движений между позвонками. В боковых отделах позвоночного сегмента через фораминальные отверстия проходят кровеносные сосуды и нервные корешки. Двигательные свойства позвоночника зависят от деятельности множества ПДС.
Нарушения функции ПДС возможно в виде нестабильности или в виде блокады.При сегментарной нестабильности возникают условия для избыточного объема движений, что может приводить к появлению болевого синдрома и нередко к компрессии нервных образований.При блокаде же сегмента происходит резкое уменьшение движений между позвонками. Но при этом одновременно происходит увеличение объема движений в соседних сегментах, что является компенсаторной реакцией позвоночника и позволяет сохранить необходимый объем движений в позвоночнике. То есть в том и другом случае появляется нестабильность ПДС. С точки зрения биомеханики нестабильность ПДС означает потерю способности сегмента сохранять физиологическое положение позвонков по отношению друг к другу, то есть избыточное смещение вышележащего позвонка в горизонтальной и боковых направлениях относительно нижележащего позвонка.Нестабильность ПДС может быть обусловлена как патологическими процессами в межпозвонковом диске и фасеточных суставах, так и быть обусловлена слабостью мышечно-связочного аппарата различного генеза. Наиболее часто нестабильность обусловлена все же дегенеративными изменениями в диске -уменьшение высоты диска амортизационных функций диска приводит к увеличению амплитуды движений в вышележащем сегменте ( дискогенная нестабильность). Возникает S образная динамическая деформация заинтересованной области позвоночника и соответственно избыточная нагрузка на фасеточные суставы и связочный аппарат. Мышечный аппарат имеет большое значение в развитии нестабильности так, как хорошо развитые мышцы спины ( особенно глубокие ) позволяют компенсировать избыточную подвижность при нестабильности. Но длительный болевой синдром приводит к тому, что человек начинает ограничивать как объем, так и амплитуду движений туловища, что в итоге приводит к гипотрофии мышц и дальнейшему прогрессированию нестабильности .Человек совершает движения по такой траектории, которая позволяет избегать болевых проявлений и со временем возникает патологический двигательный стереотип движений.Соответственно мышцы, которые не участвуют в движении становятся дряблыми, тонус снижается и мышечная сила тоже снижается.Длительная нестабильность приводит не только к изменениям в мышцах, но и приводит к образованию костных разрастаний по краям позвонков ( остеофитов ) – это тоже своего рода компенсаторная реакция организма, с целью увеличить площадь тела позвонка . Остеофиты иногда направлены в спинномозговой канал и тогда возникают условия для спинального стеноза и компрессии спинного мозга и корешков. Различают несколько видов нестабильности позвоночника : посттравматическая, дегенеративная, послеоперационная, диспластическая. По локализации нестабильность может быть в шейном отделе, в поясничном отделе позвоночника.Нестабильность в грудном отделе практически не встречается из-за анатомической ригидности этого отдела позвоночника.
Симптомы
Симптомы зависят как от локализации нестабильности ПДС, так и степени воздействия на невральные структуры. При нестабильности в шейном отделе позвоночника основным симптомом является боль в шее, которая усиливается при физической нагрузке. Причиной болевого синдрома является перенапряжение мышц шеи, вследствие этого возникает мышечный спазм, ухудшается микроциркуляция и тонус в мышцах.Вследствие этого со временем у человека снижается возможность выполнять обычные физические нагрузки. По мере прогрессирования нестабильности и развития стеноза спинномозгового канала возникает воздействие на спинной мозг и нервные структуры и могут появиться следующие осложнения:
- радикулопатия,
- цервикалгия,
- мышечно-тонические синдромы ( синдром передней лестничной мышцы,
- синдром малой грудной мышцы,
- плечелопаточный периартрит,
- синдром позвоночной артерии,
- компрессия спинного мозга, кардиальный синдром).
При локализации нестабильности в поясничном отделе появляется картина спондилолистеза. Спондилолистез развивается постепенно и вначале проявляется эпизодическим болями в пояснице, которые усиливаются после физических нагрузок и могут иррадиировать в в ноги ( особенно при наклонах туловища ). Кроме того возможно слабость в ногах, болезненные ощущения в тазобедренных суставах, бедрах,голени. Спазм мышечных групп в пояснице при нестабильности сегментов в этом отделе приводит к уменьшению объема пассивных и активных движений . Выраженность клинической симптоматики зависят от размера листеза и степени воздействия на нервные структуры.При выраженной компрессии невральных структур возникают такие клинические проявления, как парезы, гипотрофия мышц, нарушения чувствительности, вегетативные нарушения, иногда развитие синдрома конского хвоста ( сильные боли, моторные нарушения,нарушения функции мочевого пузыря, кишечника).
Диагностика
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основане жалоб пациента,истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования. Оценивается наличие деформаций, объема движений в различных отделах позвоночника, наличие функциональных блоков, мышечного спазма,усиление болезненности при определенных движениях . Из инструментальных методов исследования прежде всего используется рентгенография, как стандартная, так и более информативное исследование – рентгенография с функциональными пробами. Смещение позвонка вперед или назад более 2-3 мм при проведении рентгенографии с наклоном вперед и разгибанием является признаком наличия нестабильности позвоночника.Но рентгенография позволяет визуализировать изменения только в костных структурах и при необходимости диагностики морфологических изменений в мягких тканях ( хрящевая ткань,связки, мышцы, нервные структуры ) необходима томография ( КТ или МРТ). МРТ является наиболее достоверным диагностическим методом диагностики таких изменений в позвоночника, как стеноз спинномозгового канала грыжа диска компрессия корешка и т.д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение ЭМГ необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное ).
Лечение.
Тактика лечения при нестабильности зависит от степени выраженности клинических проявлений. В начальных стадиях развития нестабильности очень хороший эффект дает лечебная физкультура( ЛФК), после снятия болевого синдрома .Дозированные физические нагрузки на тренажерах, лечебная гимнастика, плавание, ходьба помогают укрепить мышечный корсет,снять мышечный спазм и приостановить развитие дегенеративных процессов остеохондроза. При наличии болевого синдрома применяются физиотерапия, иглорефлексотерапия,медикаментозное лечение . При наличии выраженной нестабильности рекомендуется корсетирование длительностью до нескольких месяцев,но параллельно с ношением корсета необходимо ЛФК для того, чтобы не развились гипотрофии мышц. Ношение корсета помогает ограничить движения в сегменте с наличием нестабильности и позволяет мышечно-связочному аппарату восстановить свою функцию . Но иногда консервативные методы лечения оказываются не эффективными и тогда необходимо оперативная стабилизация позвонков. Оперативное лечение показано и в тех случаях, когда есть клинические признаки компрессии спинного мозга или невральных структур ( парезы, нарушения функции мочевого пузыря и кишечника, выраженный болевой синдром ). Оперативное лечение нестабильности заключается в стабилизации позвонков с использованием различных конструкций ( титановых ) и пластики с использованием костной ткани или керамики. Учитывая,что после формирования костного блока функцию сегмента на себя берут соседние сегменты,большое значение имеет ранняя реабилитация с целью усиления мышечного корсета. Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
Источник
