Нервы от позвоночника к тазу
Нервная система нижней части спины, таза, паха и живота, содержит много важных нервных проводников, которые действуют в этой области тела, а также нижних конечностях. Этот участок нервной системы имеет самые низшие части спинного мозга наряду с многими крупными нервами, сплетениями и ганглиями, которые служат для иннервации органов брюшной полости.
По мере того, как спинной мозг спускается через позвоночный канал, в нижней части спины он сужается до точки, известной как артериальный конус вокруг позвонка L2 … [Читайте ниже]

[Начало сверху] … Фактическая точка окончания мозга зависит от возраста и роста, спинной мозг завершает свой продольный рост в младенчестве, однако имеет усиленный рост в детском и подростковом возрасте. От артериального конуса отходят множество отдельных спинномозговых нервов, спускаются через позвоночный канал поясничного и крестцового отдела позвоночника, объединяясь в структуру, известную как конский хвост. Каждая пара спинномозговых нервов конского хвоста выходит из позвоночного канала сквозь отверстие между позвонками поясничного отдела позвоночника или в крестце.
При выходе из позвоночного канала, спинномозговые нервы в нижней части спины образуют две сети, известные как поясничное и крестцовое сплетения. Поясничное сплетение снабжает нервы кожи и мышц боковой области живота, бедер, переднюю поверхность бедра и наружные половые органы. Крестцовое сплетение проводит нервы к коже и мышцам задней поверхности ног и стоп. Седалищный нерв, самый длинный и крупный нерв в человеческом теле, переносит большую часть нервных сигналов от крестцового сплетения в ногу до разделения на множество мелких ветвей.
Спинномозговые нервы в нижней части спины также имеют многие нейроны вегетативной нервной системы (ВНС), которые поддерживают жизненно важные непроизвольные процессы пищеварительной, мочевыделительной, эндокринной и репродуктивной систем. Нейроны симпатического отдела ВНС проходят от спинного мозга и образуют нервы, которые отвечают за несколько вегетативных ганглиев в брюшке. Каждые вегетативные ганглии, такие, как ганглии солнечного сплетения, образуют сплетения нервных волокон, которые выходят к органам брюшной полости и малого таза, чтобы контролировать их функции.
Парасимпатический отдел ВНС представлен также в области живота и таза с помощью блуждающего нерва и крестцовых нервов. Блуждающий нерв является черепным нервом, который выходит из базы параллельного мозга в спинной мозг, чтобы стимулировать пищеварение в печени, желудке и кишечнике. Парасимпатические нейроны в спинном мозге имеют крестцовые нервы в нижней части спины, чтобы иннервировать органы малого таза, такие как мочевой пузырь и репродуктивные органы, управляя их функциями. Помимо противоположных функций симпатического и парасимпатического отделов ВНС, нервная система в состоянии эффективно контролировать все органы малого таза и брюшной полости.
Часто упускается из виду часть нервной системы — энтеральная (ЭНС), находящаяся в желудочно-кишечном тракте. ЭНС — это сеть около 100 миллионов нейронов, которые регулируют функции желудочно-кишечного тракта. ЭНС контролирует содержимое желудочно-кишечного тракта; решает, как наиболее эффективно усвоить его содержание; и управляет движениями гладкой мускулатуры и секрецией желез, что приводит к перевариванию пищи, чтобы обеспечить организм необходимыми питательными веществами. Хотя мозг способен контролировать и управлять ЭНС через вегетативные нейроны, ЭНС зачастую работает автономно и может функционировать даже после нарушения нервных связей с мозгом.
Источник
Нервы спины представляют собой сложную схему, разнообразные сплетения, иннервирующие почти все ткани. Большинство из них выходят из спинномозгового канала и могут распространяться за пределы спины, например в конечности и церебральный отдел.
Анатомия спинномозговых нервов
Все нервные отростки отходят от ЦНС — головного и спинного мозга
На всей продолжительности спинномозгового канала расположена 31 пара отростков:
- шейные – 8;
- грудные – 12;
- поясничные – 5;
- крестцовые – 5;
- копчиковый – 1.
Связь происходит посредством переднего и заднего корешка. Передний отвечает за чувствительность, а задний содержит множество двигательных и симпатических волокон.
В области, где соединяются корешки, располагается чувствительный узел спинного мозга, который сосредоточен в межпозвоночном отверстии. Это скопление тел чувствительных нейронов.
На небольшом расстоянии от области формирования сплетения спинного мозга разделяются на ветви:
- менингеальную или оболочечную;
- заднюю;
- переднюю;
- соединительную.
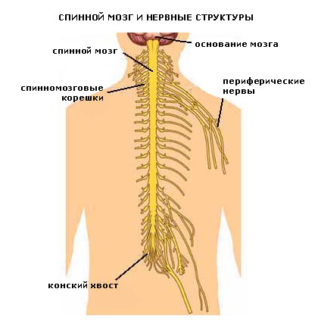
От спинного мозга отходит 31 пара нервных корешков
Оболочечную ветвь образуют чувствительные и симпатические волокна. Сразу после выхода она заходит обратно в межпозвоночное отверстие, иннервируя спинномозговые оболочки и сосуды.
В задней и передней ветвях присутствуют различные волокна (симптоматические, чувствительные и двигательные). Они участвуют в иннервации кожного покрова и мышечных структур тела человека:
- задними иннервируется спина, частично шея, задняя поверхность тазового отдела;
- передними иннервируется передняя поверхность шеи, тела, конечности.
Передними ветвями образованы шейное, поясничное и крестцовое сплетения. Кроме того, из корешков спинного мозга (с 8 шейного и по 3 поясничный сегмент) выходит белая соединительная ветвь, окончание которой – в узлах симпатического ствола. От каждого из последних заходит в стволы сплетений спинного мозга серая соединительная ветвь, образованная симпатическими волокнами.
Зоны иннервации сплетений
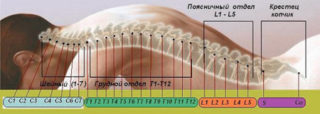
Зоны иннервации созвучны названиям отделов позвоночника плюс отдельно плечевая зона
Существует несколько основных зон иннервации сплетений спины:
- шейная;
- плечевая;
- поясничная;
- крестцовая.
В шейном сплетении присутствуют передние ветви четырех верхних спинномозговых корешков шеи, соединение которых происходит с помощью дугообразных петель. Сплетение имеет связь с подъязычным и добавочным отростками, а также с симпатическим стволом.
Здесь содержатся двигательные, чувствительные, смешанные ветви. Схема иннервации позвоночника двигательными сегментами:
- глубокие шейные мышцы;
- мышцы шеи, расположенные под подъязычной костью;
- подбородочно-подъязычная мышца.
Чувствительными ветвями иннервируются кожные покровы надключичного отдела, шейной области и мочки уха. Смешанные ветви участвуют в иннервации диафрагмального нерва, который распространяется в грудной отдел, в частности, в перикард, плевру, брюшину, выстилающую диафрагму.
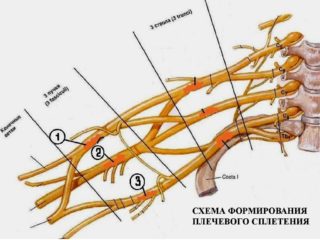 В плечевой зоне сосредоточены передние ветви 5-8 шейных отростков спинного мозга и частично 1 грудного. Три пучка располагаются в надключичном отделе, окружая подмышечную артерию: медиальный, латеральный и задний.
В плечевой зоне сосредоточены передние ветви 5-8 шейных отростков спинного мозга и частично 1 грудного. Три пучка располагаются в надключичном отделе, окружая подмышечную артерию: медиальный, латеральный и задний.
Плечевое сплетение разделено на 2 части: подключичную и надключичную. В последней располагаются:
- дорсальный корешок, иннервирующий мышцу, которая поднимает лопатку и ромбовидные мышцы;
- надлопаточный нерв, проходящий в зоне лопаточной вырезки, направленный в надостную и подостную мышцы;
- подлопаточный корешок, иннервирующий большую круглую и одноименную мышцы;
- длинный грудной нерв, иннервирующий переднюю зубчатую мышцу;
- грудные нервы, иннервирующие грудные мышцы;
- грудоспинной корешок, иннервирующий широчайшую мышцу спины.
В подключенном сплетении располагается продолжение трех пучков надключичного сплетения.
В поясничном сплетении присутствуют передние ветви 12-го грудного и первых четырех поясничных нервов спинного мозга. Его локализация – в большой поясничной мышце и на переднем отделе квадратной мышцы поясницы.
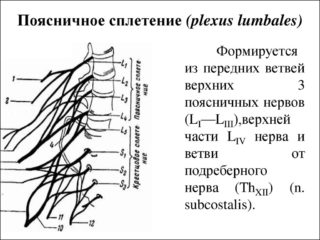 Поясничное сплетение – исток следующих корешков:
Поясничное сплетение – исток следующих корешков:
- подвздошно-подчревного;
- подвздошно-пахового;
- бедренно-полового;
- латерального кожного нерва бедра;
- запирательного;
- бедренного.
В сплетении в области крестца присутствуют передние ветви крестцового и копчикового спинномозговых нервов. Его локализация – на переднем отделе грушевидной мышцы.
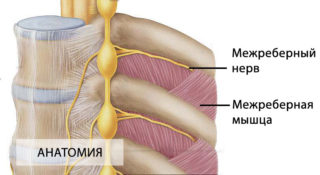
Анатомия межреберных нервов
 В спине присутствуют не только нервные окончания позвоночника, но и межреберные отростки, которые проходят по промежуткам между наружной и внутренней межреберными мышцами. В начале они располагаются под нижним краем конкретного ребра, в области между веной и артерией.
В спине присутствуют не только нервные окончания позвоночника, но и межреберные отростки, которые проходят по промежуткам между наружной и внутренней межреберными мышцами. В начале они располагаются под нижним краем конкретного ребра, в области между веной и артерией.
Из верхних шести нервов отходят отростки в кожу передней грудной стенки, которые именуют передними кожными ветвями. Пять нижних межреберных нервов и подреберный нерв отходят в переднюю стенку брюшины, распространяются в области между поперечной и внутренней косой мышцами, проходят сквозь стенку влагалища.
Передние ветви (межреберные и подреберные) иннервируют наружные и внутренние мышечные структуры, мышцы, участвующие в поднятии ребер, поперечную мышцу груди и мышцу живота и др.
Из каждого межреберного нерва отходят латеральные и передние кожные ветви, которые участвуют в иннервации кожного покрова груди и живота. Первые разделяются на переднюю и задние ветви, соединяются с медиальным кожным отростком плеча и носят название межреберно-плечевых нервов.
Передние кожные ветви распространяются из межреберных нервов, проходят по краю грудины и прямой мышце живота. Ими иннервируются молочные железы.
Поражение нервов спины
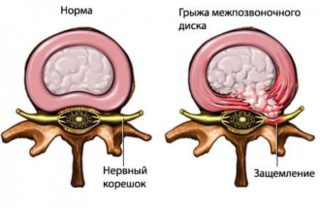
Ущемление нервов межпозвоночной грыжей
Нервы поясничного отдела или любого другого в спине могут травмироваться под действием провоцирующих факторов. В большинстве случаев болевой синдром в спине возникает по причине защемления корешка межпозвонковой грыжей. Также защемлять нервы могут остеофиты (наросты на позвонках), опухолевидные и кистозные новообразования в позвоночном столбе.
Редко корешковые симптомы возникают на фоне карциноматозного менингита. Еще реже подобная клиническая картина проявляется при наличии объемных образований в спинномозговом канале: эпидурального абсцесса, спинальной менингиомы и т.д., которые чаще протекают с типичными симптомами дисфункции спинного мозга.
Болеть спина может при воспалении корешков, вызванном инфекционными патогенами: микобактериями, грибками, сифилитической инфекцией и др.
Острый дискомфорт возникает, если человек застудил поясничный корешок. В таком случае боль распространяется на ягодицу, конечность, стопу. При застуживании отростка в позвоночнике в области лопатки симптом иррадиирует в руку, шею, ребра сзади со спины. Дискомфорт усиливается во время движения, поворота корпуса, наклона, кашля.
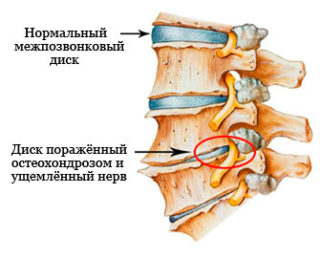
Ущемление нерва костными остеофитами при остеохондрозе
Компрессия отростков, расположенных в спинномозговом канале, характеризуется нарушением чувствительности кожного покрова ниже уровня зажатия, вялым пара- или тетрапарезом, изменением рефлексов, дисфункцией сфинктеров.
Для подтверждения диагноза и выявления места, в котором зажало корешок, проводится нейротомография и нейрофизиологическое обследование. Чем раньше будет устранена причина компрессии, тем ниже риск появления негативных последствий, среди которых – отмирание отростка. Для назначения лечения нужно идти к врачу.
Лечить пораженные нервы в позвоночнике можно консервативно и хирургическим путем. В первом случае назначают анальгетики или НПВС, гормональные или наркотические препараты для устранения боли, миорелаксанты для снятия мышечного спазма.
Если причиной компрессии выступает присутствие инородного включения (опухоли, остеофитов или др.), проводится операция по удалению дефекта. В послеоперационный период назначают физиотерапевтические процедуры, ЛФК.
Определить причину боли в спине сможет только врач на основании комплексной диагностики. Симптомы, присущие лишь заболеваниям нервной системы, отсутствуют.
Источник
Защемление нерва — что это?
Защемление может произойти у любого нерва нашего тела. Когда измененная окружающая ткань (воспаление, опухоли и т.д.) давит на нервные окончания, они постоянно передают болезненные ощущения. Даже если нерв здоров, пациент будет чувствовать сильную боль. А при долгом отсутствии лечения нерв часто воспаляется, что приводит к постоянным нестерпимым болям.
Седалищный нерв самый крупный нерв в организме человека формируется из слияния нескольких корешков L4-S3 в нижней части спины — пояснично-крестцового отдела позвоночника, далее идёт в ягодицу, по задней поверхности бедра и к нижней части ноги. Поэтому поражение даже на одном участке приведёт к боли во всей конечности. А при запущенной болезни начинает теряться чувствительность и подвижность, что особенно неприятно, если поражены обе ноги.
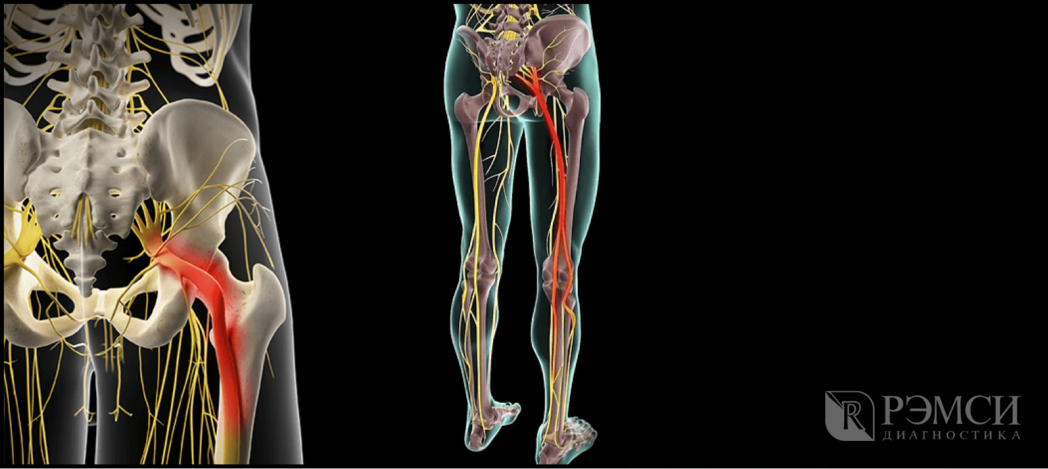
Возможные причины защемления
Нерв может поражаться на любом уровне своего расположения. Произойти это может по множеству причин:
- Межпозвонковая грыжа — самая частая причина. Даже небольшая деформация фиброзного кольца способна защемить нервные корешки, формирующие седалищный нерв;
- Остеохондроз, искривление позвоночника, краевые костные разрастания тел позвонков;
- Смещение позвонков (листез) после травм спины и в следствие дегенеративных процессов;
- Новообразования позвоночника, малого таза, ягодичной области;
- Воспаления органов малого таза;
- Тромбоз близлежащих сосудов;
- Мышечные воспаления и отёки: после переохлаждения, травм, чрезмерной физической нагрузки;
- Синдром грушевидной мышцы;
- Беременность, при которой матка с плодом слишком сильно давит на соседние ткани.
Быстрее болезнь может развиваться из-за ожирения и недостатка минеральных веществ и на фоне эндокринных нарушений, таких как сахарный диабет. Кроме того, седалищный нерв может быть повреждён после перенесённых инфекций и отравлений.
Симптомы защемления седалищного нерва
Основным симптомом поражения седалищного нерва будет являться боль. На данном этапе сложнее всего правильно определить причину болезни, но сделать это необходимо: если её запустить, то лечение и реабилитация будет проходить намного дольше.
Что же свидетельствует о начальной стадии защемления?
- Тянущая или жгучая боль, которая захватывает только часть поясницы, ягодицы, задней поверхности бедра;
- Ощущение мурашек на ноге;
- Усиление неприятных ощущений при смене положения, смехе, кашле, резких движениях.
- Дискомфорт и болевые ощущения в положении сидя и при наклонах вперед.
На начальной стадии болезни вы вряд ли будете обращать внимание на эти симптомы. Они будут малозаметны, боль периодически будет ослабевать. Мурашки и онемение ног можно списать на неудобную позу.
Совсем другой характер симптомов проявляется на более поздних стадиях. Именно в этот момент большинство пациентов замечает дискомфорт при долгой неподвижности и периодическую резкую боль в ноге. Если не начать бороться с болезнью в это время, то появятся симптомы посерьезнее:
- Ощущение интенсивного жжения кожи и глубоких слоёв мышц задней поверхности ноги,
- Резкое ограничение подвижности ноги и поясницы,
- Слабость поражённой ноги,
- В части случаев пациенты отмечают покраснение или побледнение участка ноги с повышением или наоборот понижением потоотделения на данном участке.
Кроме того, если защемление вызвало другое заболевание, его симптомы также будут проявляться в полной мере. Именно поэтому болезнь часто оказывается незамеченной: на фоне грыжи или перелома онемение и покраснение ног кажутся просто ещё одним симптомом, несерьёзным и не заслуживающим внимания.
Что можно делать во время приступа болезни?
Если боль от защемления пришла внезапно, вы можете облегчить своё состояние домашней терапией:
- Выбрать положение тела при котором болевой синдром будет выражен наименьшим образом, как правило на спине или на здоровом боку с прямой ногой в которой ощущается боль.
- Ограничить двигательную активность.
- Можно принять анальгетики: в виде таблеток или мази для растирания (при отсутствии противопоказаний).
При нестерпимой боли вызывайте неотложную медицинскую помощь.
Помните, что дома защемление вылечить невозможно: даже если симптом будет купирован, болезнь никуда не пропадёт. Так что после снятия обострения вам придётся посетить невролога.
Что нельзя делать при обострении защемления?
Не рекомендуется активно двигаться: при сильной боли необходимо максимально ограничить двигательную активность. Если есть подозрение на воспаление, то ни греть, ни растирать больное место нельзя. Постарайтесь в это время спать на жёстком матрасе на боку. И, разумеется, не стоит принимать рецептурные лекарства и противовоспалительные средства без рекомендации врача.
Диагностика и лечение
Для постановки диагноза врачу-неврологу требуется, помимо визуального осмотра, более полное обследование. В него могут входить:
- Рентген поясницы и костей таза,
- УЗИ органов малого таза,
- Компьютерная или магнитно-резонансная томография поражённой области,
- Общий и биохимический анализ крови.
С их помощью доктор сможет установить причину защемления, осмотреть область поражения во всех деталях, узнать о наличии воспалительного процесса. Если необходимо, он может назначить УЗИ поражённой области и ЭНМГ — исследование нервов с помощью ответов на электрические импульсы. Это поможет понять, где именно поражён нерв.
Для лечения применяются нестероидные противовоспалительные препараты, миорелаксанты, комплекс витаминов группы «В». При нестерпимой боли, которая не снимается комплексным лечением можно поставить блокаду. Отлично себя зарекомендовала физиотерапия и ЛФК.
При необходимости доктор может назначить дополнительные витаминные комплексы, обезболивающие средства, антиоксиданты. А параллельно со снятием симптомов защемления будет идти борьба с болезнью, которой оно было вызвано. Так можно намного быстрее победить недуг и вернуть себе хорошее самочувствие без угрозы рецидива.
Источник
Позвоночник и тазобедренный сустав у человека связаны тесным образом. Позвоночный столб – это центральный опорный механизм, благодаря которому формируется туловище и обеспечивается прямохождение человека. Тазобедренный сустав – самое крупное сочленение костей нижних конечностей. Он соединяет подвздошную кость тазового кольца с бедром.
На него приходится максимальная амортизационная и физическая нагрузка при движении. Ходьба, бег, прыжки и даже просто стояние на месте – все это оказывает серьезную нагрузку на тазобедренный сустав.
Позвоночный столб человека условно подразделяется на пять отделов. Это шейный, грудной, поясничный, крестцовый и копчик. Каждый из них имеет определённый градус физиологического искривления. Это так называемые амортизационные изгибы позвоночного столба. За счет их присутствия происходит гашение серьезных нагрузок и более равномерное распределение механического натяжения. При правильно функционирующем мышечном каркасе позвоночника никаких проблем с опорно-двигательным аппаратом у человека не возникает.
Но сложность заключатся в том, что современные люди ведут малоподвижный образ жизни. В их повседневном распорядке дня отсутствуют регулярные физические нагрузки, благодаря которым мышечный каркас работает и сохраняет свою способность обеспечивать полноценное диффузное питание хрящевых тканей крупных суставов и межпозвоночных дисков.
На первый взгляд кажется, что с тазобедренными суставами может быть связан только пояснично-крестцовый отдел позвоночника. Действительно по боковым проекциям крестца располагаются суставные поверхности. Они формируют крестцово-подвздошное сочленение. Именно оно отвечает за непосредственное крепление нижних конечностей к позвоночному столбу или телу человека. На подвздошно-крестцовые суставы передается механическая и амортизационная нагрузка через тазобедренные суставы. Поэтому любое отклонение в положении головки бедренной кости в вертлужной впадине может приводит к деформации подвздошно-крестцового сочленения.
На самом деле патологии тазобедренного сустава могут провоцировать развитие дегенеративных дистрофических изменений в межпозвоночных хрящевых дисках по всей протяжённости позвоночника. Неравномерное распределение амортизационной нагрузки влечет за собой статическое перенапряжение паравертебральных мышц. Они блокируют процесс диффузного питания хрящевой ткани фиброзного кольца. Это часто приводит к появлению характерных признаков распространенного полисегментарного остеохондроза.
При появлении боли в области вертела тазобедренного сустава или в районе позвоночника рекомендуем как можно быстрее обратиться на прием к ортопеду или вертебрологу. Причинами болезненности могут быть опасные заболевания, требующие незамедлительной медицинской помощи.
В Москве вы можете записаться на бесплатную консультацию врача ортопеда или вертебролога в нашей клинике мануальной терапии. В ходе первичного приема врач проведет полноценное обследование, поставит предварительный диагноз и даст все необходимые рекомендации по проведению дополнительного обследования, лечению.
Может ли болеть тазобедренный сустав от позвоночника
Боль в тазобедренном суставе от позвоночника – это очень распространенное явление. Предлагаем узнать некоторые сведения по анатомии и физиологии этого отдела опорно-двигательного аппарата человеческого тела.
Итак, вот что необходимо понимать для представления о возможных предпосылках появления болевого синдрома в области тазобедренного сустава:
- тазобедренный сустав формируется за счет головки бедренной кости и вертлужной впадины тазового кольца;
- амортизационная нагрузка через него передается на подвздошно-крестцовое сочленение костей и крестец;
- частичное гашение амортизации и механической нагрузки происходит с помощью физиологического изгиба пояснично-крестцового отдела позвоночника и межпозвоночного диска L5-S1;
- крестец к достижению возраста в 25 лет становится единой костью, состоящей из сросшихся тел позвонков (межпозвоночные диски в нем полностью атрофируются);
- поясничный отдел позвоночника состоит из пяти тел позвонков и разделяющих их межпозвоночных дисков;
- внутри поясничного и крестцового отделов находятся соответствующие сегменты спинного мозга;
- от них отходят корешковые нервы, отвечающие за иннервацию органов брюшной полости, малого таза, нижних конечностей;
- ответвления корешковых нервов формируют поясничное и крестцовое нервные сплетения;
- от них отходят крупные нервы, направляющиеся к нижним конечностям (седалищный, паховый, запирательный, подкожный латеральный, бедренный и т.д.);
- седалищный нерв при выходе из нервного сплетения направляется ко входу в туннель грушевидной мышцы и через него выходит в области вертела тазобедренного сустава.
Может ли болеть тазобедренный сустав от позвоночника – ответ на этот вопрос всегда положительный. Действительно, любые дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков приводят в итоге к нарушению иннервации мышечного волокна. В результате снижается интенсивность диффузного питания хрящевого синовиального слоя внутри тазобедренного сустава и он начинает разрушаться.
Примерно в 75 % случаев развития коксартроза (деформирующего остеоартроза тазобедренного сустава) есть этиологический фактор в виде остеохондроза пояснично-крестцового отдела позвоночника.
Вот самые распространенные причины, по которым болит тазобедренный сустав от позвоночника:
- пояснично-крестцовый остеохондроз на стадии протрузии – происходит компрессионное поражение корешковых нервов;
- межпозвоночная грыжа – оказывает давление на окружающие ткани и провоцирует воспалительную реакцию, в результате чего страдает сустав;
- поражение пояснично-крестцового нервного сплетения;
- синдром грушевидной мышцы;
- изменение осанки и искривление позвоночного столба – нарушается процесс распределения амортизационной нагрузки и может происходит смещение головки бедренной кости в вертлужной впадине;
- скручивание костей таза на фоне развития дегенеративного дистрофического процесса в подвздошно-крестцовом суставе;
- смещение тел позвонков и межпозвоночных дисков;
- стеноз спинномозгового канала (как правило в таком случае страдают одновременно оба сустава);
- опухолевые и воспалительные инфекционные процессы, оказывающие давление на нервное волокно, отвечающее за иннервацию области тазобедренных суставов.
Особую опасность для здоровья нижних конечностей представляет собой остеохондроз пояснично-крестцового отдела позвоночника. При тотальном разрушении межпозвоночных дисков начинается патологический процесс нарушения кровообращения. Иннервация сосудистой стенки становится затруднительной. В результате этого у пациентов часто развиваются атеросклероз и варикозное расширение сосудов нижних конечностей, облитерирующий эндартериит и т.д. Последствия нарушения кровообращения – разрушение крупных суставов нижних конечностей.
Грыжа позвоночника и тазобедренный сустав
Поясничная грыжа позвоночника оказывает на тазобедренный сустав негативное воздействие. Она провоцирует постоянное воспаление, которое усиливает инфильтративный отек мягких тканей и затрудняет нормальную иннервацию нижних конечностей.
Но боле серьезное влияние оказывает компенсаторное перенапряжение мышечного волокна в области пояснично-крестцового отдела позвоночника. Оно вызывает серьезное искривление позвоночника и нарушает естественную осанку. У человека наблюдается резкое изменение физиологического изгиба в области пояснично-крестцового отдела. В результате меняется положение головок бедренных костей в суставной полости и начинается ускоренная дегенерации защитного хрящевого слоя.
У пациентов с грыжей межпозвоночного диска l5-S1 деформирующий остеоартроз тазобедренного сустава развивается в течение последующих 3 – 4 лет. Это важно учитывать при проведении комплексного лечения.
Но существует и обратная взаимосвязь. В ряде случаев межпозвоночная грыжа поясничного отдела возникает в результате нарушения функции тазобедренного сустава. Если у человека присутствует вальгусная или варусная деформация нижних конечностей, неправильная постановка стопы (плоскостопие или косолапость), то у него с высокой долей вероятности есть отклонения в работе тазобедренного сочленения костей.
При резких движениях такие люди рискуют получить разрыв фиброзного кольца межпозвоночного диска в поясничном или пояснично-крестцовом отделе позвоночника. При появлении характерных болей необходимо провести рентгенографическое исследование тазобедренных суставов и МРТ пояснично-крестцового отдела позвоночника.
Лечение позвоночника и тазобедренного сустава
В настоящее время возможно безопасное и эффективное лечение позвоночника и тазобедренного сустава с помощью методов мануальной терапии. Не стоит идти на поводу у врачей из городской поликлиники, которые предлагают вам симптоматическое лечение. Оно включает в себя использование фармакологических препаратов, которые лишь временно избавят вас от болевого синдрома. При этом большинство из них может усиливать процесс разрушения хрящевых тканей межпозвоночных дисков и тазобедренного сустава.
В нашей клинике мануальной терапии для лечения тазобедренных суставов и позвоночного столба применяются совершенно иные методики. Мы не используем фармаколочгеиские препараты. Для восстановления поврежденного хрящевого слоя в полости тазобедренного сустава отлично помогает кинезиотерапия, лечебная гимнастика, остеопатия, фармакопунктура и другие виды воздействия.
Курс лечения позвоночника и тазобедренного сустава для каждого пациента разрабатывается индивидуально. Поэтому важно при наличии болей прямо сейчас записаться на первичный бесплатный прием к вертебрологу или ортопеду в нашей клинике мануальной терапии. Помните о том, что консервативное лечение деформирующего остеоартроза тазобедренного сустава возможно только на ранней стадии. При переходе патологи на 3-ю стадию, когда полностью разрушена хрящевая ткань, лечение возможно только хирургическим путем с помощью эндопротезирования сустава.
Курс лечения в нашей клинике мануальной терапии может включать в себя:
- мануальное вытяжение позвоночго столба и тазобедренного сустава – эта процедура позволяет создать благоприятные условия для полного расправления и восстановления сдавленной хрящевой ткани;
- остеопатию – за счет специального воздействия специалист активирует процессы микроциркуляции крови и лимфатической жидкости, ускоряет диффузное питание хрящевых волокон и т.д.;
- массаж – снимается чрезмерное напряжение мышечного волокна, улучшается эластичность и клеточная проницаемость мягких тканей в очаге поражения;
- лечебная гимнастика – улучшает тонус мышц и запускает процесс нарушенного диффузного питания;
- рефлексотерапия за счет активации скрытых резервов человеческого организма запускает процесс естественной регенерации тканей.
Также мы применяем физиопроцедуры, лазерное воздействие, кинезиотерапию и многое другое. Вы можете прямо сейчас записаться на бесплатный прием врача ортопеда или вертебролога в нашей клинике мануальной терапии. В ходе приема вам будут даны индивидуальные рекомендации по проведению лечения позвоночника и тазобедренного сустава.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
