Негативные последствия операции на позвоночнике
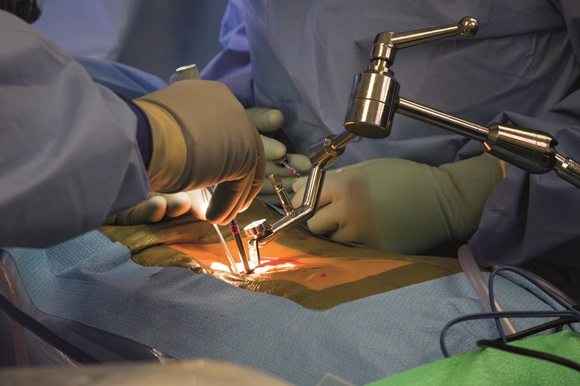
Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек.
Даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
Зоны, куда может отдавать болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
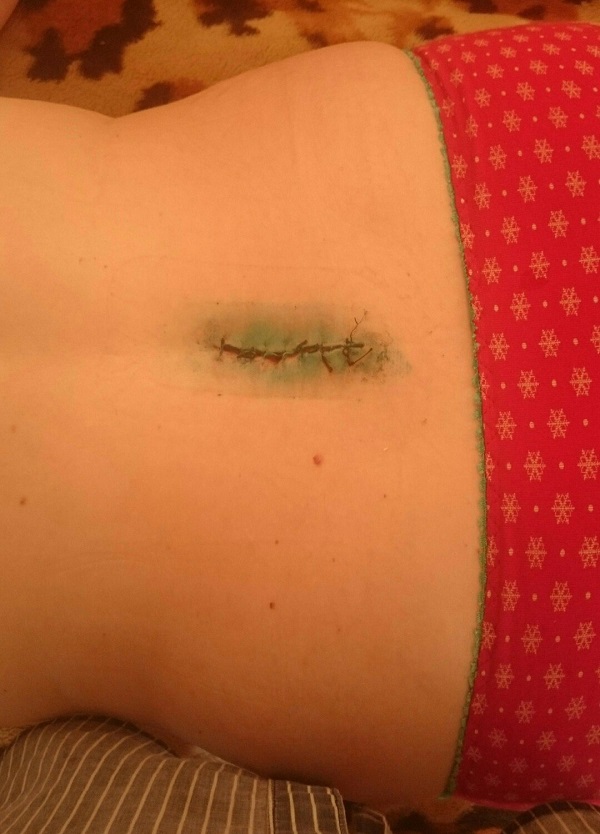
Заживший операционный шрам.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей осложнений. Современные нейрохирургические технологии великолепно продуманы от создания безопасного доступа до точной визуализации, они отлично изучены, освоены и отточены до мелочей.
Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Поэтому лучше проходить операцию в зарубежных странах по хирургии позвоночника и опорно-двигательного аппарата (в Чехии, Германии, Израиле). Даже самые сложные в техническом плане манипуляции здесь вам проведут «чисто», безукоризненность ответственной процедуры обеспечена.
Очень значимо и реабилитационное пособие получить качественно и в полном объеме, а вот эту часть лечебного процесса могут предоставить уже далеко не все зарубежные страны-лидеры. Кроме того, стоимость полноценной чешской программы высокопрофессионального комплексного лечения в 2-3 раза ниже, чем цена в Германии и Израиле только на одну услугу врача-хирурга. Прогнозы на благополучный послеоперационный исход в Чехии – 95%-100%.
Памятка после удаления грыжи: два важных дополнения
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
- Где-то можно вычитать, что баня эффективна против спаечно-рубцового процесса после удаления позвоночной грыжи. Внимание! Этот факт не имеет подтверждений. Более того, в баню ходить запрещено после операции минимум 6 месяцев, а еще лучше год. Температурные процедуры, это стимуляторы метаболизма и нормализации функций организма и если имеется хотя бы малый признак внутреннего или наружного воспаления в зоне операционного поля, они же могут так же интенсивно и простимулировать прогрессирование воспалительной реакции. Парная способна вызвать отек операционной раны, расхождение «свежих» швов. А это – благоприятная среда для попадания патогенных бактерий и развития гнойно-инфекционного патогенеза.
- Что касается секса, его следует ненадолго исключить. Обычно врачи не советуют возобновлять половую активность как минимум 14 дней со дня вмешательства. И даже с этого момента, пока вы окончательно не восстановитесь, сексуальный контакт должен быть максимально безопасным. Вы должны быть пассивным партнером. Чтобы не причинить травму прооперированной части хребта, секс допускается щадящего типа, не отличающийся высоким напряжением. Правило отсутствия избыточной нагрузки на позвоночник, в частности на пояснично-крестцовый отдел (чаще грыжи удаляют именно в этом сегменте), должно соблюдаться примерно 6 месяцев.
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
Боли после удаления грыжи позвоночника
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
Грыжа поясничного отдела.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника.
Вы должны понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Когда можно садиться
Кроме того, человек должен знать, когда можно садиться, так как преждевременная отмена запрета на положение «сидя» – нередкая причина развития повторных деформаций хрящевых структур диска. Обычно запрещается сидеть 4-6 недель, но продолжительность сроков должен устанавливать в любом случае врач. Также вы обязаны носить корсет для позвоночника, который поможет быстрее восстановиться проблемному отделу и внести свою лепту в профилактику последствий. А вот относительно того, как долго ортопедическое устройство придется использовать, тоже определяется сугубо компетентным специалистом с учетом клинических данных по динамике восстановления.
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
Этот комплекс выполняется как до, так и после операции.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Осложнения после удаления грыжи позвоночника
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.
- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проведена качественно, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
Источник
Риск развития послеоперационных осложнений достаточно высок. Поэтому к хирургическому вмешательству врачи прибегают при неэффективности консервативного лечения, уже развившихся осложнениях, быстром прогрессировании патологии позвоночника. Одним из этапов предоперационной подготовки становится полное обследование пациента для предупреждения возможных осложнений.

Основные постоперационные осложнения
Причины развития осложнений после хирургического лечения заболеваний позвоночника — наличие у пациента других хронических патологий, нарушения кроветворения и (или) свертываемости крови, ошибки медицинского персонала на подготовительном этапе и во время вмешательства. Спровоцировать их могут и врожденные, приобретенные аномалии позвоночника, при которых полный доступ к операционному полю ограничен. Все осложнения объединены в три группы:
- Общие. Возникают после хирургического лечения не только заболеваний позвоночника, но и любых других патологий.
- Неврологические. Развиваются в постоперационном периоде из-за нарушения работы спинного мозга и нервных корешков, в том числе и в результате их механического повреждения.
- Связанные с установкой имплантатов или сращением смежных позвоночных структур. Возникают после операций, выполняемых с целью стабилизации сегментов.
Большинство осложнений выявляется достаточно быстро по характерной симптоматике. Их своевременное устранение позволяет сразу наладить оптимальную работу позвоночника и рядом расположенных соединительнотканных структур. Но некоторые осложнения развиваются постепенно, сопровождаются неярко выраженной симптоматикой. В таких случаях обнаружить их помогает плановое посещение врача и проведение необходимых диагностических исследований.
Общие осложнения
Такие последствия могут возникать при всех методах проведения операций. Дискэктомия, ламинэктомия, спондилодез, замена межпозвонковых дисков имплантатами, устранение врожденных и приобретенных аномалий позвоночника — любое из этих хирургических вмешательств способно стать причиной развития общих осложнений.
Последствия анестезии
Все хирургические вмешательства требуют предварительного обезболивания. Для этого используются фармакологические препараты, правильный выбор которых позволяет свести к минимуму нежелательные последствия. Но иногда даже тщательное предварительное тестирование не способно установить индивидуальную чувствительность организма пациента к обезболивающим средствам. На этапе подготовки необходимо обязательно сообщить анестезиологу о непереносимости того или иного препарата.
После проведения операции на позвоночном столбе возможны следующие последствия анестезии:
- механическая асфиксия;
- нарушение моторики кишечника;
- приступы тошноты, попадание содержимого желудка в пищевод;
- галлюцинации, психические расстройства;
- учащение или урежение сердечного ритма.
Во время наркоза используется мягкая трубка, которую вставляют в горло. После операции ее извлекают, но пациент еще несколько часов может испытывать неприятные и даже болезненные ощущения. Если хирургическое лечение длительное, то есть риск последующего воспалительного поражения легких из-за застойных явлений.
Кровотечения
Передний или боковой доступ к операционному полю повышает риск спонтанных кровотечений. Это обусловлено необходимостью вскрытия брюшной полости или рассечения подкожных мышц шеи. Даже хирург с большим опытом, часто проводящий сложные операции, иногда повреждает один из крупных кровеносных сосудов. Не допустить такого развитие событий позволяет правильная укладка пациента и использование контролируемой гипотензии с целью снижения кровопотери.
В ходе операции обязательно отслеживается состояние позвоночных структур для своевременного обнаружения ишемических повреждений спинного мозга и нервных корешков, иннервирующих, в том числе и нижние конечности. Кровотечения, возникающие во время хирургического вмешательства, удается быстро устранить. Гораздо опаснее те, которые открываются уже после наложения швов. В таких случаях необходимо экстренное проведение повторной операции.
Тромбоз, тромбоэмболия
Тромбофлебитом называется воспалительный процесс во внутренней венозной стенке с формированием тромба. Одна из причин его развития — хирургическое лечение заболеваний, локализованных преимущественно в пояснично-крестцовом отделе позвоночника. Если в ходе вмешательства повреждаются сосуды, то защитной реакцией организма становится ускоренное сворачивание крови. Наблюдается ее сгущение во всех венах, артериях и капиллярах, что значительно повышает вероятность образования тромба, особенно у предрасположенных к этому пациентов.
Не так опасно замедление кровотока, как отрыв части кровяного сгустка и его проникновение в легкое или сердце. Развивается тромбоэмболия — закупорка кровеносного сосуда тромбом, попавшим в циркулирующую кровь. Из-за расстройства кровообращения ткани начинают отмирать, а это может стать причиной летального исхода.
Чтобы снизить вероятность тромбообразования, хирурги используют специальные механические средства для ускорения кровотока. Применяются и медикаменты (антикоагулянты), препятствующие сгущению крови.
Нарушение работы легких
При проведении операции пациент должен глубоко, качественно дышать, иначе возможно быстрое развитие пневмонии. Функционирование легких нарушается по следующим причинам:
- применение для наркоза определенных лекарственных средств;
- длительное нахождение в положении лежа в постоперационном периоде;
- повреждение плевры — серозной оболочки, покрывающей легкие, внутреннюю поверхность грудной клетки, средостение и диафрагму.
Исключить любую вероятность появления проблем с легкими позволяет обучение пациента технике глубокого диафрагмального дыхания в подготовительном периоде, а также использование спинальной анестезии. Соблюдение постельного режима рекомендовано только на протяжении нескольких дней. Затем пациенту нужно вставать, передвигаться по больничной палате. Повреждение плевры обычно хирурги обнаруживают сразу и устраняют его. Если оно осталось незамеченным, то кровь скапливается и препятствует глубокому дыханию. В этом случае необходимо проведение операции для восстановления целостности плевры.
Инфекции
Инфекционные осложнения, обычно бактериальной природы, диагностируются у 1 пациента из 100 прооперированных. К ним предрасполагают пожилой возраст, низкий иммунитет, наличие хронических заболеваний. На проникновение инфекционных возбудителей указывают такие симптомы:
- постоянное повышение выраженности болевого синдрома;
- покраснение, отечность кожи около наложенных швов;
- появление неприятного запаха от выводимого наружу содержимого раны;
- мелкая дрожь и повышенная температура тела.
Гной после операции свидетельствует о тяжелом течении инфекционно процесса. Если он распространился на глубоко расположенные мягкие ткани, то требуется повторная операция с хирургическим очищением некротических очагов. Затем пациенту назначается курсовой прием антибиотиков, к которым чувствительны болезнетворные бактерии.
При поверхностной инфекции, затронувшей только кожу около шва, достаточно частой обработки покрасневших тканей антисептическими и антибактериальными растворами.
Неврологические осложнения
Так как операционное поле находится в непосредственной близости от спинного мозга, то существует риск его повреждения. Может быть травмирована его твердая защитная (дуральная) оболочка. В большинстве случаев хирурги обнаруживают повреждение в ходе операции и своевременно устраняют его. Если оно не было замечено, то это проводит к серьезным последствиям. Сквозь разрез или прокол начинает выделяться спинномозговая жидкость, провоцируя воспаление тканей.
На развившееся осложнение указывают участившиеся боли в голове и в прооперированной области позвоночника. Особенно опасно внедрение в спинной мозг через образовавшееся отверстие патогенных микроорганизмов (бактерий, вирусов, грибков). Это может стать причиной менингита, требующего немедленного повторного хирургического вмешательства.
Последствия использования имплантатов и проведения спондилодеза
Иногда пациенты на этапе реабилитации жалуются на постоянные дискомфортные, а иногда и болезненные ощущения после спондилодеза. Так называется хирургическое вмешательство на позвоночник, направленное на обездвиживание смежных позвонков за счет их сращивания. После иссечения грыжевого выпячивания подобные симптомы возникают исключительно редко. В данном случае повторной операции не требуется. Улучшить самочувствие поможет грамотная реабилитация:
- ежедневные занятия лечебной физкультурой;
- проведение физиотерапевтических процедур;
- санаторно-курортное лечение.
На начальном этапе реабилитации пациенту могут быть назначены препараты с анальгетическим эффектом в виде мазей или таблеток.
Миграция кейджа
Ситуация гораздо более серьезная при смещении или переломе установленного кейджа. Это искусственный аналог межпозвонкового диска, изготовленный из пластика. Кейдж необходим для сращения костных структур, снижения нагрузки на позвоночник. Его смещение может произойти из-за несоблюдения больным врачебных рекомендаций или ошибки хирурга, например, отсутствия транспедикулярной системы.
Миграция имплантата обычно происходит в течение нескольких месяцев после хирургического вмешательства, до сращения костных тканей, формирования рубцов. Если она достаточно существенна, то позвоночный сегмент утрачивает стабильность, возникает вероятность травмирования им спинномозгового корешка или крупного кровеносного сосуда. Незамедлительно проводится повторное вмешательство для установки кейджа на место.
Операция в Artusmed позволяет избежать развития таких осложнений, так как чешские врачи имеют большой опыт хирургического лечения позвоночника.
Формирование ложного сустава
Такой термин используется в хирургии для обозначения редко возникающего постоперационного осложнения — чрезмерно медленного сращения костных структур. Их поверхности смещаются относительно друг друга, что становится причиной болей в позвоночнике, усиливающихся при движении. Устранить патологическую подвижность возможно только повторным хирургическим вмешательством. Дополнительно пациенту назначаются витамины, микроэлементы для укрепления костных тканей.
Источник
