На спине вмятина в области позвоночника
- #1
Мне 27 лет.
Беременностей не было. Сидячая работа за компьютером. У меня много лет болела спина в области поясницы, весной 2014 сделала мрт. Выяснилось что у меня грыжа 0,6см L5/S1 и протрузия 0,4см L4/L5.Через несколько дней прострелило так, что я на месяц слегла.Стреляло в ноги даже если лежа я шевелила пальцем ноги.Через знакомых нашли иглорефлексотерапевта,который очень помог.Стреляющая боль прошла. Осталась ноющая терпимая боль в пояснице. Делаю зарядку по диску Шевцова “Дедушкин секрет”,который тоже посоветовали.После упражнений боли проходят.С работы уволилась, сижу дома, спину берегу,тяжелое не поднимаю, делаю упражнения. Не так давно начала замечать на спине ямки. Со временем они увеличились, в них появились синяки. Невропатолог удивилась, такого в ее практике не было.Подскажите что это может быть, возможно ли это последствия грыжи, на сколько это опасно. Какие действия предпринять чтобы избавиться от них.





Последнее редактирование модератором: 30 Окт 2014
- #2
А когда и что кололи в это место?
Если нет, то к дерматологу(спросить про склеродермию).
- #3
Врач,который делал иглорефлексотерапию,перед процедурой или во время, делал укол Алфлутоп 1.0.Это было в апреле.
Терапевт в поликлинике тоже заподозрила склеродермию, но направила к ревматологу. Завтра постараюсь попасть, (в поликлинике это не всегда удается)
- #4
У меня была девушка со склеродермией, выглядело вот точно так же. Я помню, еще из Франции ей Мадекассол доставал..
============
С девушкой все хорошо сейчас, что “была” я не в том смысле написал.
- #5
Укол в какое место? В ягодицу или вдоль позвоночника?
- #6
Уколы делали с двух строн от позвоночника,в области поясницы.Мне кажется примерно в места ямок. К ревматологу так и не попала. Талонов нет(( Придется ехать в платную клинику.Очень хочется верить, что это все таки не склеродермия.Очень меня пугает она..
- #7
Во-первых, не бойтесь! Своевременный прием лекарств – и болезнь больше не прогрессирует, а так она доставляет только небольшой косметический дискофорт.
Анализ на склеродермические антитела (Scl – 70) даст Вам ответ. Я бы, не дожидаясь направления сдал, все равно ИМХО на него отправят..
==========
Если туда кололи – вопрос, ЧТО кололи.. Что-то не думаю, что от Алфлутопа такое может быть, я проколол офигенный курс в ляжки, что-то ляжки без дырок.. А после алфлутопа не было там синяков? Может, синяки так отходят? Хотя это тоже не объясняет “дырки”.
Как вариант, думаю, что это была какая-то поддельная гадость вместо лекарства, которая и вызвала такую реакцию..
А волосы в этих местах выпали?
- #8
Большое спасибо за участие в моей проблеме!)Я тоже не думаю что алфлутоп так повлиял. По окончании иголок я помню, на пояснице были синяки небольшие.Я не обратила внимания,т.к.после уколов это нормально. Еще во время иглоукалывания мне делали процедуру с небольшим разрядом тока,электрофорез по-моему называется.
Волос в ямках нет,но и вокруг почти тоже лысо)
После праздников побегу сдавать анализы.
Спасибо еще раз!
- #9
Электрофорез обычно делается с каким-то лекарством. Вспомните, какое лекарство было на поясничных электродах, возможно дело в нем.
Думаю, сразу еще попросят общий анализ крови сделать, с СОЭ, тоже можно (обычно в той же поликлинике, только чуть дороже, в Че стоит ~50 рублей).
- #10
Внутритканевая электростимуляция.
А по уколам такую реакцию дают стероиды.
- #11
Была у ревматолога, сдала анализ на Антинуклеарные антитела (иммуноблот)-отрицательно.Была у двух нейрохирургов-сказали не из-за позвоночника точно.Сделала повторное мрт, рентгенографию с функциональной пробой,результаты все выложу.Быть может у кого то есть еще мысли по поводу моих вмятин.




- #12
Была у ревматолога, сдала анализ на Антинуклеарные антитела (иммуноблот)-отрицательно.Была у двух нейрохирургов-сказали не из-за позвоночника точно.Сделала повторное мрт, рентгенографию с функциональной пробой,результаты все выложу.Быть может у кого то есть еще мысли по поводу моих вмятин.
Вроде как отрицательные антинуклеарные антитела не исключают склеродермии.. Но, надеюсь, ревматологу виднее..
А вот у Вас ставят снижение костной массы – надо вот на это обратить внимание тоже.
- #13
Рекомендую обратиться к за помощью к профессору кафедры неврологии Волгоградского ГМУ Борулину Александру Евгеньевичу.
- #14
Спасибо всем,кто мне отвечал и пытался помочь!Сейчас уже могу уверенно сказать что ямок почти нет!Спина ровная и красивая)Обошла очень много врачей,сдала кучу анализов-все в норме. Один очень хороший врач подсказал мне,что очень редко,но такое может быть от иглоукалывания. Мышцы в пояснице были напряжены, их иголками простимулировали. Иглорефлексотерапия мне очень помогла, я бы и сейчас такое же выбрала лечение. Просто когда не знаешь что это за ямки и пройдут ли они вобще,очень пугают разные мысли.
- #15
Слава Богу! А ямки действительно были один-в-один как склеродермия. Пронесло!
Источник
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют “седалищный нерв”. Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги – ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
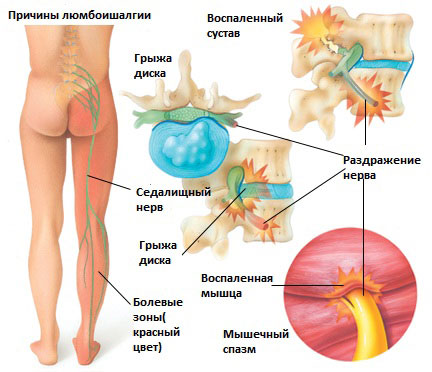
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва – по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок – симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 – 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник
