На каком уровне позвоночника расположена верхняя граница гортани у детей
Оглавление темы “Топографическая анатомия гортани.”:
- Гортань. Топография гортани. Границы гортани. Хрящи гортани. Связки гортани.
- Мышцы гортани. Складки гортани. Синтопия гортани.
- Сосуды гортани. Кровоснабжение гортани. Нервы гортани. Иннервация гортани. Лимфоотток от гортани.
Гортань. Топография гортани. Границы гортани. Хрящи гортани. Связки гортани.
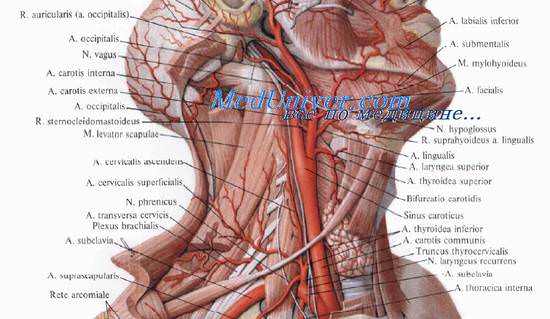
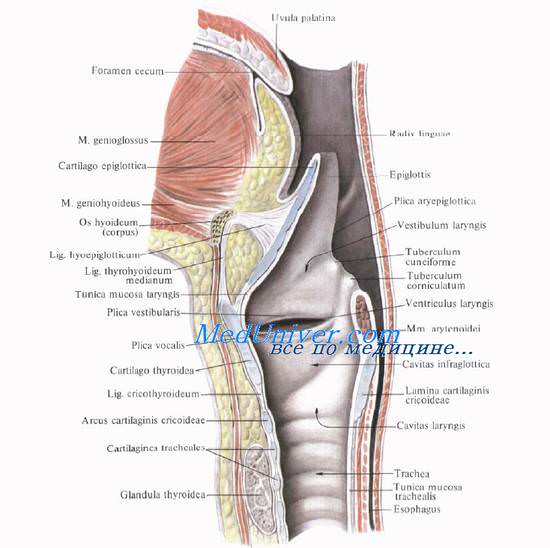
Гортань занимает срединное положение в верхней части передней области шеи сразу ниже подъязычной кости. Гортань расположена на уровне IV—VI шейных позвонков.
Верхнюю границу, или вход в гортань, aditus laryngis, ограничивают спереди надгортанник, epiglottis, по бокам черпаловидно-надгортанные складки, plicae aryepiglotticae, и сзади — верхушки черпаловидных хрящей, apex cartilaginis arytenoideae.
Перстневидный хрящ гортани, cartilago cricoidea, образует нижнюю границу, или основание гортани, на котором расположены щитовидный и черпаловидные хрящи.
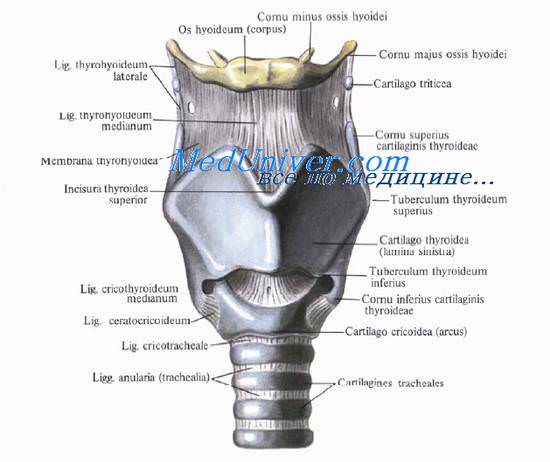
Внизу перстневидный хрящ гортани прочно связан с трахеей посредством перстнетрахеальной связки, lig. cricotracheale. Форма хряща близка к форме перстня диаметром около 2—3 см. Более узкая часть кольца, обращенная кпереди, образует дугу, arcus, которая расположена на уровне VI шейного позвонка и легко пальпируется. Его задняя часть, пластинка четырехугольной формы (lamina cartuaginis cricoideae), вместе с черпаловидными хрящами составляет заднюю стенку гортани.
Между перстневидным и щитовидным хрящами гортани натянута перстнещитовидная связка, lig. cricothyroideum. Ее боковые отделы прикрыты одноименными мышцами, а срединный отдел связки, свободный от мышц, имеет форму конуса. Раньше перстнещито-видную связку называли lig. conicum. Отсюда произошло название операции вскрытия гортани — коникотомия.
Щитовидный хрящ гортани, cartilago thyroidea, — самый большой хрящ гортани. Он образует переднебоковую стенку гортани. Хрящ состоит из двух пластинок, lam. thyroideae, которые впереди соединяются почти под прямым углом. Выступающую вверху часть, prominentia laryngea, называют кадыком, или адамовым яблоком. Выступ гортани сильно выдается вперед у мужчин и малозаметен у женщин и детей. В передней части хряща имеется верхняя щитовидная вырезка, incisura thyroidea superior, хорошо определяемая пальпаторно.
Щитовидный хрящ прочно связан с подъязычной костью щитоподъязычной мембраной, membrana thyrohyoidea, прикрытой одноименными мышцами. Эта мембрана прикрепляется к верхнему краю подъязычной кости сзади таким образом, что между ней и костью остается промежуток, нередко занятый слизистой сумкой, bursa retrohyoidea. Сумка может быть местом образования срединной кисты шеи, а при ее нагноении — флегмоны шеи.
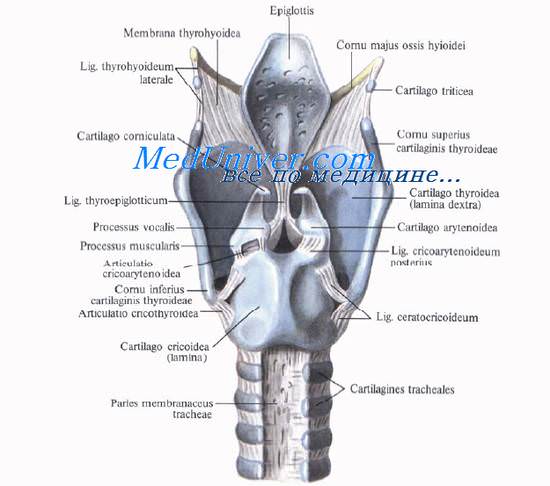
Надгортанник гортани, epiglottiis, по форме напоминает язык собаки или листок; вверху он широк, внизу сужен в виде стебелька или ножки, прикрепленной к внутренней поверхности верхнего края щитовидного хряща. Надгортанник состоит из эластического хряща; он более мягкий, чем другие хрящи гортани. Его передняя поверхность (fades lingualis) обращена к языку, задняя (fades laryngea) — в полость гортани.
Кроме названных трех непарных хрящей гортани, в состав гортани входят три парных хряща гортани — черпаловидные, рожковидные [Santorini] и клиновидные [Morgagni—Wrisberg].
Мышцы гортани. Складки гортани. Синтопия гортани.
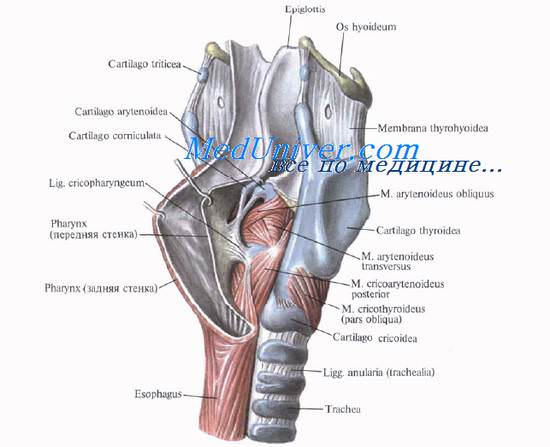
На передней и боковой поверхностях гортани расположены мышцы, которые перемещают ее вверх или вниз: грудино-подъязычная, m. sternohyoideus, грудино-щитовидная, m. sternothyroideus, и щитоподъязычная, m. thyrohyoideus.
Остальные 8 мышц гортани по функциональному признаку можно разделить на 4 группы:
1) мышца, расширяющая гортань, задняя перстнечерпаловидная, m. cricoarytenoideus posterior;
2) латеральная перстнечерпаловидная, поперечная и косая черпаловидные мышцы (антагонисты мышцы, расширяющей гортань);
3) мышцы, натягивающие голосовые связки, — перстнещитовидная, crycothyroideus, и голосовая, m. vocalis;
4) мышцы, опускающие надгортанник, — чер-паловидно-надгортанная и щитонадгортанная.
Полость гортани во фронтальном сечении напоминает песочные часы.
Пространство от входа в гортань до складок преддверия, plicae vestibulares (ложных голосовых связок), носит название преддверия гортани, vestibulum laryngis.
Ниже складок преддверия располагаются желудочки гортани, ventriculi laryngis [Morgagni], снизу ограниченные голосовыми складками, plicae vocales. Под складками лежат голосовые связки, ligg. vocales, и мышцы, mm. vocales, на поперечном разрезе имеющие треугольную форму. Длина голосовых связок у мужчин — 20—22 мм, у женщин — 18—20 мм. Щель, образующуюся между голосовыми связками, называют голосовой щелью, rima glottidis.
Пространство между нижними поверхностями голосовых связок до верхнего края первого кольца трахеи носит название подголосовой полости, cavitas infraglottica.
Синтопия гортани
Вверху гортань как бы подвешена посредством шитоподъязычной мембраны к подъязычной кости. Гортань открывается в полость глотки, а внизу переходит в трахею. Спереди гортань прикрыта подподъязычными (предгортанными) мышцами; латерально располагаются сосудисто-нервные пучки шеи и доли щитовидной железы. Позади находится гортанная часть глотки.
Сосуды гортани. Кровоснабжение гортани. Нервы гортани. Иннервация гортани. Лимфоотток от гортани.
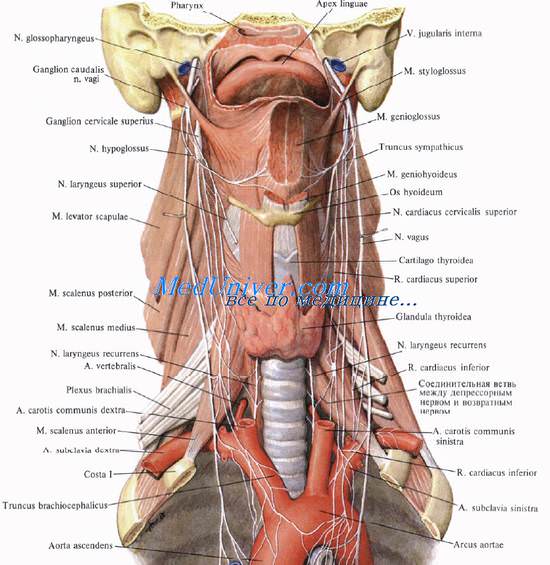
Кровоснабжение гортани обеспечивается аа. laryngea superior et inferior, которые отходят от верхней и нижней щитовидных артерий. Артерии гортани анастомозируют с одноименными ветвями противоположной стороны, а вены образуют сплетения. Отток венозной крови происходит по одноименным венам во внутренние яремные и плечеголовные вены.

Лимфоотток от гортани
Лимфоотток осуществляется в передние (предтрахеальные) и глубокие лимфатические узлы шеи, расположенные вдоль сосудисто-нервного пучка.
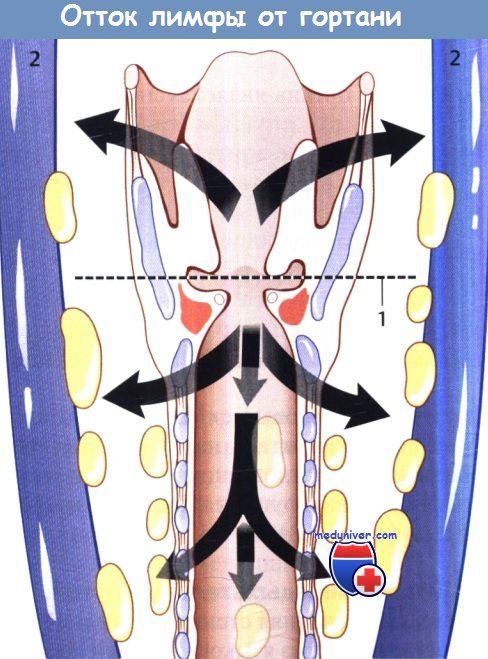
Лимфатический барьер гортани, включающий надскладочные и подскладочные лимфатические узлы.
Первым эшелоном надскладочных лимфатических узлов являются непостоянный предгортанный лимфатический и верхние глубокие шейные лимфатические узлы.
Первым эшелоном подскладочных лимфатических узлов являются пре- и паратрахеальные и нижние глубокие яремные лимфатические узлы.
1 – лимфатический барьер гортани; 2 – внутренняя яремная вена.
Нервы гортани. Иннервация гортани
Гортань иннервируется верхним и возвратным гортанными нервами (ветви блуждающих нервов), а также ветвями от симпатического ствола. Поля иннервации гортанных нервов перекрывают друг друга в среднем отделе гортани.
Верхний гортанный нерв, n. laryngeus superior содержит двигательные волокна для перстнещитовидной мышцы и чувствительные для слизистой оболочки верхнего этажа гортани. Все остальные мышцы гортани и, самое главное, голосовую мышцу иннервирует n. laryngeus recurrens. Часть его волокон обеспечивает чувствительную иннервацию слизистой оболочки гортани ниже голосовой щели, а также слизистую оболочку 1—3-го хрящей трахеи.
Правый возвратный гортанный нерв, n. laryngeus recurrens dexter, отходящий от блуждающего нерва на уровне правой подключичной артерии, по трахеопищеводной борозде поднимается до уровня перстнещитовидного сустава, после чего проникает через заднюю стенку в полость гортани.
Левый возвратный гортанный нерв, n. laryngeus recurrens sinister отходит от блуждающего нерва на уровне нижнего края дуги аорты, затем идет позади трахеи по передней стенке пищевода. Конечная ветвь левого возвратного гортанного нерва проникает в полость гортани так же, как и ветвь правого.
Учебное видео по анатомии гортани
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия шеи.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 14.9.2020
Источник
Особенности строения. Особенности гортани новорождённых и грудных детей, имеющие большое значение для развития заболеваний: малый размер органа и узкий просвет, чрезвычайная морфофункциональная хрупкость, низкая устойчивость против любых патогенных воздействий, узкий диапазон функциональных возможностей и др.
Гортань у новорождённых расположена высоко, на два шейных позвонка выше, чем у старших детей (верхняя граница гортани на уровне II шейного позвонка, нижняя граница — на уровне III—IV шейных позвонков). В результате уменьшено расстояние от полости рта до голосовой щели, что при неполноценности жевательного аппарата и несостоятельности защитного механизма гортани повышает риск аспирации инородных тел и распространения нисходящего воспалительного процесса на гортань и трахеобронхиальное дерево из носа, носоглотки и полости рта.
Расположение пластинок щитовидного хряща под тупым углом друг к другу значительно уменьшает сагиттальный размер и без того узкой и короткой голосовой щели. Поэтому даже незначительные воспалительные или узелковые изменения гортани приводят к серьёзным стенотическим нарушениям. Несмотря на небольшие размеры гортани, у новорождённых и грудных детей хорошо развиты морганиевы желудочки, с чем связывают пронзительность детского крика. В морганиевых желудочках содержится активно функционирующая лимфоидная ткань (миндалина Френкеля), много серозно-мукозных желёз. В верхней части подголосового отдела гортани между слизистой оболочкой и эластическим слоем есть треугольное пространство, заполненное рыхлой, богато васкуляризированной ретикулярной лимфоидной тканью, что обусловливает частое развитие и тяжёлое течение подскладочных стенозов воспалительного и травматического генеза.
В патологии гортани у новорождённых и грудных детей играет роль несовершенство защитной функции гортани в связи с недоразвитием рефлексогенных зон. Недостаточная дифференцированность нервного аппарата гортани приводит к полному слиянию двух рефлексогенных зон гортани на всём протяжении. Не оформлена третья рефлексогенная зона, рецепторы которой равномерно разветвлены во всей слизистой оболочке подголосового отдела гортани. В связи с этим возможна бессимптомная аспирация инородных тел.
Аспирация и заглатывание инородных тел происходит при самых неожиданных обстоятельствах: при кормлении грудью в рот ребёнка могут попасть заколка или серьга матери, старшие дети нередко закладывают малышам посторонние предметы в рот. Грудные дети очень активны, инородные тела могут попасть им в рот, если нет надлежащего присмотра старших. Непосредственное прилежание передней стенки трахеи к вилочковой железе при резкой гиперплазии последней может приводить к давлению на несформировавшуюся и неокрепшую стенку трахеи с развитием серьёзных стенотических явлений.
Наряду с врождёнными стенозами гортани тяжёлые дыхательные нарушения возникают при ангиодисплазии сосудистой системы гортани, возникающей вследствие сложного нарушения эмбриогенеза под воздействием инфекции, травмы или гормональных расстройств в антенатальный период. Гемангиомы и лимфангиомы локализуются преимущественно на боковых и передней стенках подголосового отдела гортани, реже — на голосовых, желудочковых складках и в области черпаловидных хрящей. Изолированное ангиоматозное поражение гортани наблюдается редко. У большинства детей гемангиома и лимфангиома гортани сочетаются с ангиоматозным поражением шеи, лица, околоушной области, средостения. Вследствие бурного роста гемангиом и лимфангиом в первом полугодии жизни возможно возникновение угрожающей жизни ребёнка асфиксии. Характерны стенотические нарушения, затруднения при кормлении ребёнка, задержка развития, резкое ухудшение состояния при респираторно-вирусных заболеваниях. Ангиоматозные образования способны к спонтанной регрессии вследствие изъязвления и последующего рубцевания, облитерации сосудистых полостей и капилляров.
Из воспалительных заболеваний гортани у новорождённых и грудных детей наиболее часто возникают подскладочный ларингит и острый хондроперихондрит всех хрящей гортани с вовлечением передних регионарных лимфатических узлов. Серьёзной неонатальной патологией считают травматическое повреждение гортани при проведении реанимационных мероприятий у новорождённых в родильных домах с использованием эндотрахеальной интубации и электроотсоса. Реанимационные мероприятия проводят сразу после рождения, в экстремальных условиях, по витальным показаниям.
Показания для проведения продлённой эндотрахеальной интубации у новорождённых:
❖ асфиксия;
❖ респираторный дистресс-синдром и резкие нарушения жизненно важных функций;
❖ нарушение мозгового кровообращения II-III степени;
❖ глубокая недоношенность;
❖ судорожный синдром;
❖ ларингоспазм с асфиксией;
❖ агональное состояние;
❖ перинатальная тяжёлая энцефалопатия;
❖ нарушение ритма дыхания;
❖ сердечно-сосудистая недостаточность и др.
Даже при соблюдении необходимых условий эндотрахеальной интубации термопластическими трубками соответствующего диаметра возможно травматическое повреждение гортани новорождённых. Постинтубационные поражения гортани выявляют при длительной интубации, продолжающейся более 2 сут. Повышенная ранимость гортани обусловлена морфологической и функциональной неполно-ценностью хрящей, мягких и легко травмирующихся. Если своевременное проведение экстубации затруднительно, следует выполнить трахеотомию.
У новорождённых и грудных детей нередко происходит поражение четырёхугольного хряща носовой перегородки интубационной трубкой при интубации через нос длительностью более бсут с последующим выраженным западением спинки носа и нарушением носового дыхания. Одновременно возможно развитие травматического этмоидита, гнойного дакриоцистита и периостита орбитальной стенки.
Из нервных расстройств гортани у новорождённых и грудных детей преобладает ларингоспазм — судорога гортанных мышц на почве перинатальной патологии, на фоне гипокальциемии или спазмофилии, гиповитаминозе D, рахите. Ларингоспазм кратковременен, сопровождается шумным инспираторным стридором и временной остановкой дыхания. Возникает внезапно как ответная реакция на воздействие необычных раздражителей. Нередко приступу предшествуют кашель, испуг, крик, манипуляции в области гортаноглотки. После шумного нервного вдоха дыхание сначала становится поверхностным и прерывистым, а затем на некоторое время прекращается. Голова ребёнка запрокинута назад, глаза широко раскрыты, мышцы шеи напряжены, кожные покровы бледные или цианотичные. Иногда идёт пена изо рта, возможны судороги конечностей и мышц лица. Через 10 с-1 мин после длительного хриплого вдоха следует стонущий выдох, и постепенно восстанавливается нормальное дыхание. Ларингоспазм может быть продолжительным, повторяться несколько раз в день в течение нескольких месяцев с краткими периодами затишья, обычно прекращается летом и возобновляется зимой. В момент приступа черпалонадгортанные складки сведены к средней линии, голосовая щель плотно сомкнута, черпаловидные хрящи сближены и вывернуты; слизистая оболочка не изменена. Полость гортани можно осмотреть лишь после ослабления спазма.
Особенности диагностики. При сборе анамнеза тщательно выясняют все обстоятельства перинатального периода, наличие сопутствующих заболеваний, начало и последовательность развития симптомов заболевания гортани, предшествующее лечение. При формировании постинтубационных стенозов гортани выясняют показания к проведению эндотрахеальной интубации, продолжительность, использованные технические средства. Берут клинические анализы крови и мочи, исследуют мокроту на микрофлору и чувствительность к антибиотикам.
Из инструментальных методов исследования показаны:
❖ ригидная эндоскопия и фиброэндоскопия гортани,
❖ ретроградный осмотр гортани при наличии трахеостомы,
❖ рентгенография, при необходимости — компьютерная томография гортани,
❖ ультразвуковая допплерография, при необходимости — ангиография сосудов гортани (при ангиоматозном поражении гортани).
Дифференциальная диагностика. Дифференциальную диагностику проводят с врождёнными стенозами гортани.
Показания к консультации других специалистов. Наблюдение неонатолога или педиатра для исключения поражения других органов и систем, согласования объёма и характера проводимого консервативного лечения, коррекции искусственного вскармливания при невозможности грудного кормления ребёнка.
Пример формулировки диагноза. Постинтубационный стеноз подголосового отдела гортани, регионарный лимфаденит; трахеоканюленоситель.
Особенности лечения.Цель лечения — купирование воспалительного процесса, восстановление просвета гортани и её функций, предотвращение распространения воспаления на трахеобронхиальное дерево и лёгкие. С учётом тяжести течения заболеваний гортани новорождённых и грудных детей обязательно госпитализируют в специализированное ЛОР-отделение многопрофильной больницы для организации наблюдения другими специалистами, оказания реанимационной помощи. Из немедикаментозных методов лечения применяют физиотерапию на область воспалительных поражений гортани. Воздействие магнитного поля в раннем пери¬оде формирования постинтубационных осложнений, лазеротерапия через 2-3 нед после поражения. При ангиоматозном поражении гортани применяют массивные дозы глюкокортикоидов из расчета 4,5 мг/кг с учётом суточного ритма синтеза эндогенных гормонов, через день, на курс — 21 инъекция. Для предупреждения надпочечниковой недостаточности назначают большие дозы аскорбиновой кислоты.
Лечение постинтубационных поражений гортани у новорождённых и грудных детей имеет некоторые особенности. Основные лечебные мероприятия направлены на устранение травматической дисфагии и стенозирующих расстройств. Лечение проводят комплексно, с учётом характера, степени, активности, уровня и протяжённости стенозирующего процесса, а также структурных и функциональных особенностей гортани. Проводят противовоспалительную, аэрозольную ингаляционную терапию с использованием глюкокортикоидов, антибактериальных препаратов, спазмолитиков, муколитиков и щелочных составов; обязательна коррекция метаболических нарушений.
В лечении гемангиом и лимфангиом используют склерозирующую терапию наружных элементов опухоли, поэтапную крио- и лазеродеструкцию наружных и эндоларингеальных узлов, введение в ангиоматозное образование гранул реактивного золота, эндоваскулярную окклюзию питающих опухоль сосудов. При угрожающей асфиксии производят трахеотомию. Если к 3-летнему возрасту обратного развития ангиоматоза не произошло, опухоль удаляют при боковой и надподъязычной фаринготомии или после наложения ларингофиссуры.
При постинтубационных поражениях гортани проводят эндоскопическую лазеро- или криодеструкцию постинтубационных гранулём, мембран, устраняют ткани, суживающие и деформирующие просвет гортани. Необходимо наблюдение педиатра для согласования объёма проводимой консервативной терапии и питания ребёнка, при крайней тяжести состояния — консультация реаниматолога. В дальнейшем в течение года после стационарного лечения — постоянное наблюдение участкового педиатра и отоларинголога. Проведение дыхательной гимнастики и занятия с логопедом. При ухудшении дыхания через верхние дыхательные пути и возникновении дисфагии показана повторная госпитализация для тщательного обследования и лечения.
При своевременной диагностике заболеваний и травматических повреждений гортани, оказании высококвалифицированной помощи прогноз благоприятный. Во избежание формирования тяжёлых постинтубационных стенозов у новорождённых и грудных детей продолжительность эндотрахеальной интубации не должна превышать 4-6 сут при строгом соблюдении всех правил. При упорной несостоятельности спонтанного дыхания необходимо расширение показаний к наложению трахеостомы.
Оцените статью:
(9 голосов)
Статьи из раздела Отоларингология на эту тему:
Глотка
Полость носа и околоносовые пазухи
Ухо
Источник
