На каком позвоночники заканчивается спинной мозг
Обрати внимание!
Центральная нервная система (ЦНС) состоит из спинного и головного мозга.
Спинной мозг человека находится в позвоночном канале. Он представляет собой цилиндрический тяж длиной (43)-(45) см и массой около (30) г. Спинной мозг омывается спинномозговой жидкостью, которая защищает его от толчков.
Наверху спинной мозг соединён с продолговатым мозгом (отделом головного мозга). Внизу он продолжается до поясничного отдела позвоночника. Спинной мозг разделён на две симметричные половины передней и задней продольными бороздами.
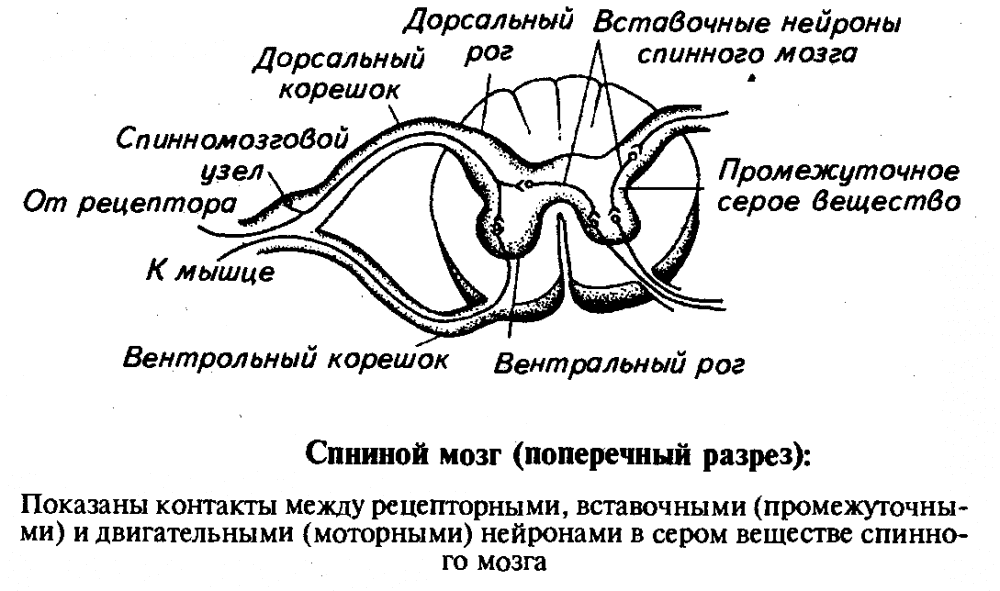
В центре спинного мозга проходит спинномозговой канал, заполненный спинномозговой жидкостью. Вокруг него сосредоточено серое вещество, образованное телами нейронов, на поперечном срезе имеющее форму бабочки. В сером веществе различают рога: передние, задние и боковые.
- Передние рога образованы телами двигательных нейронов (мотонейронов). Аксоны этих нейронов проводят возбуждение к скелетным мышцам туловища и конечностей.
- В задних рогах в основном находятся тела вставочных нейронов, которые передают нервные импульсы с отростков чувствительных нейронов на тела двигательных нейронов. Вставочные нейроны передают также информацию в другие отделы спинного мозга и в головной мозг.
- В боковых рогах залегают нейроны, образующие центры симпатической части вегетативной нервной системы.
Наружный слой спинного мозга образован белым веществом, состоящим из отростков нейронов, образующих проводящие пути.
Спинной мозг подразделяется на участки – сегменты. От каждого сегмента отходят спинномозговые нервы. Всего от спинного мозга отходит (31) пара смешанных спинномозговых нервов, каждый из которых начинается двумя корешками: передним (двигательным) и задним (чувствительным). В составе передних корешков находятся также вегетативные нервные волокна. На задних корешках расположены нервные узлы – скопления тел чувствительных нейронов. Соединяясь, корешки образуют смешанные нервы. Каждая пара спинномозговых нервов иннервирует определённый участок тела.
Пример:
шейные и верхние грудные сегменты управляют органами грудной полости, мышцами шеи и рук органам. Нервы, отходящие от нижних грудных и верхних поясничных сегментов, иннервируют органы брюшной полости и мышцы туловища. От нижних поясничных и крестцовых сегментов отходят нервы, которые управляют органами таза и мышцами ног.
Функции спинного мозга
Основные функции спинного мозга:
- рефлекторная – осуществляется соматической и вегетативной нервными системами;
- проводниковая – осуществляется белым веществом восходящих и нисходящих проводящих путей.
Рефлекторная функция спинного мозга заключается в том, что здесь замыкаются дуги безусловных рефлексов, которые регулируют соматические и вегетативные функции организма. Через спинной мозг проходят рефлекторные дуги, с которыми связаны сокращения всех скелетных мышц тела (кроме мышц головы).
Пример:
примером простейшего двигательного рефлекса может быть коленный рефлекс, который проявляется в разгибании ноги при ударе по сухожилию мышцы ниже коленной чашечки.
Проводниковая функция спинного мозга заключается в проведении импульсов от головного мозга к органам и обратно. По восходящим путям в головной мозг поступает информация от рецепторов кожи, мышц, сосудов, органов мочеполовой системы.
По нисходящим путям нервные импульсы поступают из головного мозга к двигательным нейронам передних рогов, а от них – к органам.
Обрати внимание!
Белое вещество спинного мозга обеспечивает связь и согласованную работу всех отделов центральной нервной системы, осуществляя проводниковую функцию. Все рефлексы спинного мозга находятся под контролем головного мозга.
Источник
- Главная
- Статьи
- Мой позвоночник – мое здоровье
- Спинной мозг и позвоночник. Пояснично-крестцовый отдел
20.11.2017
Спинной мозг располагается в позвоночном канале, являясь прямым продолжением головного мозга. Верхней анатомической границей спинного мозга является линия соединения верхнего края первого шейного позвонка с краем затылочного отверстия. Заканчивается спинной мозг на уровне поясничного отдела, где происходит его конусовидное сужение, переходящее в мозговую терминальную нить, которая находится в позвоночном канале крестцового отдела.
По данным статистики, поясничный остеохондроз является самым распространенным (!) заболеванием опорно-двигательного аппарата (более 50% случаев).
Дело в том, что поясничный отдел испытывает значительное давление со стороны верхней половины тела. Кроме того, позвоночник своими суставами формирует систему рычагов, значительно увеличивающими нагрузку на диски и тела позвонков. Так, давление на диски в области поясничного отдела позвоночника при кашле или чихании составляет более 200 кг! Поясничный отдел является самым подвижным сегментом позвоночного столба.
Под влиянием нагрузок, создаваемых весом и подвижностью поясничного отдела, межпозвонковый диск постепенно утрачивает эластичность, его пульпозное студенистое ядро теряет способность сохранять воду, крошится и перестает выполнять функцию амортизатора. Более плотное фиброзное кольцо, стабилизирующее диск по периферии, также теряет способность растягиваться и сжиматься. В нем появляются микротрещины, а затем и разрывы, через которые содержимое диска выпячивается наружу. Развивается грыжа межпозвонкового диска. Диск уплощается, позвонки «смыкаются» между собой, сокращая размер отверстий, через которые выходят нервные сплетения. Происходит сдавливание корешков спинномозговых нервов. В случае выпадения грыжи (или ее части) в спинномозговой канал может сдавливаться и спинной мозг! Последствия зависят от тяжести и длительности патологического процесса. При ущемлении нервных сплетений развивается болевой синдром с последующим нарушением подвижности и чувствительности нижних конечностей. Нарушается сегментарная иннервация почек и мочевыводящих путей, надпочечников, простаты и матки. При сдавливании спинного мозга на уровне пояснично-крестцового отдела в патологический процесс могут вовлекаться рефлекторные центры мочеиспускания, эрекции и дефекации, вплоть до полной утраты рефлекса (недержание мочи, эректильная дисфункция, непроизвольная дефекация).
Основными структурными компонентами хрящевой ткани межпозвонковых дисков являются хрящевые клетки – хондроциты и внеклеточный матрикс. Причем большую часть массы хряща составляет именно межклеточный матрикс, формирующей пульпозное ядро, окруженное плотной, но эластичной фиброзной тканью (фиброзное кольцо). Хрящевая ткань имеет ограниченный ресурс регенерации, поскольку в ней мало клеток способных к воспроизводству. Основная часть регенерации идет за счет восстановления внеклеточного матрикса, который нуждается в РЕГУЛЯРНОМ ПОСТУПЛЕНИИ КРЕМНИЯ, ВОДЫ И БЕЛКА (см. статью: «Синовиальная жидкость – уникальная смазка суставов», раздел «особенности питания хряща»).
Кремний:
Процесс износа межпозвонковых дисков исследователи связывают, прежде всего, с дефицитом кремния – элемента пластичности, гибкости тканей межпозвонковых дисков. Кремний является ключевым элементом формирования внеклеточного матрикса, его способности удерживать воду.
«Нормальное содержание Si – естественный ключ к здоровью». Вернадский В.И.
Вода:
Хрящ нуждается в регулярном обновлении жидкости. Вода заполняет «ячейки» межклеточного вещества, формируя его структуру.
Белок:
«Стенки» ячеек межклеточного матрикса состоят из волокон соединительной ткани, где основным строительным материалом является белок. Клетки хрящевой и костной ткани, синовиальная жидкость, связочный и мышечный аппарат также нуждаются в регулярном поступлении качественного белка.
Нутриентная поддержка межпозвонковых дисков:
БАД «Оптисорб» (сочетание неорганического цеолита с минералом органической природы – диатомитом), цеолитсодержащие БАД «Литовит-М», «Литовит-Ч» и «Литовит-О» в контексте темы остеохондрозов являются эффективными донорами кремния в минеральный обмен. Эффективность цеолитсодержащих БАД в профилактике и реабилитации не ограничивается кремнием. Суставы, кости, мышцы, сухожилия и нервные сплетения нуждаются в постоянном, качественном минеральном питании, важнейшей частью которого является кальций – основной структурный компонент прочности костной ткани. Фосфор, который играет большую роль в поддержке мышечной ткани и костей, магний, натрий, фтор… Цеолитсодержащие БАД является средством регуляции всего (!) минерального баланса, поставляя в организм недостающие макро- и микроэлементы и выводя содержащиеся в избытке.
Как селективные энтеросорбенты, цеолитсодержащие БАД удаляют из организма токсины. Детоксикационные свойства БАД распространяются в том числе, и на межклеточное матрикс, что, безусловно, способствует самовосстановлению хрящевой ткани.
В комплексе с цеолитсодержащими энтеро-, доноросорбентами в схемах профилактики и реабилитации остеохондрозов рекомендуется использовать «НовоПротеин» – специализированный продукт питания, обладающий высокой витальной ценностью по содержанию белков и незаменимых аминокислот в соотношении, которое позволяет обеспечивать полноценный белковый обмен в хрящевой ткани, мышечном и связочном аппарате.
Рекомендуемая схема оздоровления позвоночника (профилактическая):
Оптисорб
- 15 дней по 2,5г – 2 раза в день (утром и вечером, до, либо после еды),
- 5 дней перерыв,
- 15 дней по 2,5 г – 2 раза в день.
Запивать растворимым напитком «Литовит Брусника» в указанной дозировке (1 чайная ложка гранулята на 100-150 мл фильтрованной воды комнатной температуры).
НовоПротеин: 30 г (2 столовых ложки) сухого продукта размешать с 200 мл тёплой воды или низкожирных молока, кефира или сока. Употреблять готовый коктейль 1 раз в день вместе с приемом пищи.
Рекомендуемая схема оздоровления при остеохондрозах:
- в период ремиссии – «Литовит-О» (утром и вечером, до, либо после еды),
- в период обострения – «Литовит-Ч» (утром и вечером, до, либо после еды),
- 15 дней по 1 г утром и 1,5 г вечером, 5 дней перерыв,
- 15 дней по 2,5 г – 2 раза в день.
Запивать растворимым напитком «Литовит Брусника» в указанной дозировке (1 чайная ложка гранулята на 100-150 мл фильтрованной воды комнатной температуры).
НовоПротеин 30 г (2 столовых ложки) сухого продукта размешать с 200 мл тёплой воды или низкожирных молока, кефира или сока. Употреблять готовый коктейль 2 раза в день вместе с приемом пищи.
Необходимым условием профилактики и реабилитации является потребление качественной воды – не менее 30-50 мл на кг массы тела! Оптимальным вариантом восстановления качественного состава воды является использование угольно-цеолитовых фильтров «Арго»!
Выражение «здоровый позвоночник» в большинстве случаев равнозначно выражению «здоровый спинной мозг», что является одним из необходимых условий качества жизни человека.
Источник
 Спинной мозг размещается в канале позвонка. Он представлен в виде трубки, которую полностью окружают невральные дуги позвоночника. Они так выполняют защитную функцию. На спинной мозг ложится две важные функции, а именно отдает импульсы, которые двигаются в головной мозг и из него, а также считается рефлекторным центром. Спинной мозг – это тяж, длина которого равняется 41-45 сантиметрам у взрослого человека. Кроме того, он слегка сплющен спереди назад. Вес его у человека достигает 35 грамм, а его ширина находится в диапазоне от 1,0 до 1,5 сантиметров. Спинной мозг обладает цилиндрической формой, а его нижняя часть заканчивается коническим заострением приблизительно в области 2 по счету позвонка поясницы. От конуса мозга в нижнем направлении проходит терминальная нить. Это нерабочая часть мозга спины находится внизу. А вот наверху она превращается в головной мозг. Полость позвоночного канала полностью никогда не занимается спинным мозгом. Между стенками данного канала и самим спинным мозгом находится пространство, которое заполняется жировой тканью, мозговыми фасциями, сосудами с кровью, ну и жидкостью, вырабатываемой в спинном мозге.
Спинной мозг размещается в канале позвонка. Он представлен в виде трубки, которую полностью окружают невральные дуги позвоночника. Они так выполняют защитную функцию. На спинной мозг ложится две важные функции, а именно отдает импульсы, которые двигаются в головной мозг и из него, а также считается рефлекторным центром. Спинной мозг – это тяж, длина которого равняется 41-45 сантиметрам у взрослого человека. Кроме того, он слегка сплющен спереди назад. Вес его у человека достигает 35 грамм, а его ширина находится в диапазоне от 1,0 до 1,5 сантиметров. Спинной мозг обладает цилиндрической формой, а его нижняя часть заканчивается коническим заострением приблизительно в области 2 по счету позвонка поясницы. От конуса мозга в нижнем направлении проходит терминальная нить. Это нерабочая часть мозга спины находится внизу. А вот наверху она превращается в головной мозг. Полость позвоночного канала полностью никогда не занимается спинным мозгом. Между стенками данного канала и самим спинным мозгом находится пространство, которое заполняется жировой тканью, мозговыми фасциями, сосудами с кровью, ну и жидкостью, вырабатываемой в спинном мозге.
У спинного мозга выявили четыре поверхности. Это несколько уплощенная передняя, немного выпуклая задняя, две практически округлые боковые, которые превращаются в переднюю и заднюю в определенном месте. Спинной мозг обладает различным диаметром. Снизу вверх диаметр ствола постепенно увеличивается. Самым большой размер в поперечнике находится у двух веретенообразных утолщениях, а именно в верхнем отделе. Данное утолщение называется шейным. Оно находится в зоне выброса спинномозговых нервов, двигающихся в конечности, расположенные в верхней части тела. Утолщение в районе и поясницы, и крестца размещено в нижнем отделе. Оно разместилось в месте подхода этих нервов к зоне нижних конечностей. Примерно в районе утолщения на шее размер поперечный этого мозга достигает полутора сантиметров, в середине грудной части равняется одному сантиметру, в районе поясницы и крестца, а точнее их утолщения – всего 1,2, переднезадняя часть равняется всего 0,9, ну а в зоне грудины – 0,8. Шейное утолщение берет свое начало в районе 3-4 шейных позвонков, затем достигает второго грудного, а наибольшая ширина находится на уровне 5-6 позвонка шеи. Это утолщение тянется от 9-10 грудных позвонков до первого поясничного. Самую большую ширину можно увидеть в области двенадцатого позвонка грудины.
Спинной мозг формируется за счет двух видов вещества. Во время разреза по горизонтали можно увидеть, что серое вещество обладает формой бабочки, а в некоторых случаях буквы Н. его окружает белое вещество, которое создается благодаря пучкам аксонов и дендритов. У серого вещества есть так называемые «крылья», которые подразделяются на четыре рога, получившие название задних и передних. В последних рогах присутствуют тела нейронов. Их аксоны двигаются совместно со спинномозговыми нервами к мышцам. Другие нервные клетки, относящиеся к спинному мозгу, считаются вставочными. Фронтальные рога несколько шире, чем задние, так как в них располагаются двигательные нервные клетки, ну а задние оснащены вставочными нейронами, которые позволяют связываться с остальными нервными клетками, к примеру, с чувствительными и двигательными. Чувствительные части фигурируют не в зоне спинного мозга, а конкретно в его отверстиях, в которых формируются скопления, а именно узлы спинномозговые.
Спинномозговые узлы включают в себя ложноуниполярные клетки нервов, то есть афферентные, которые обладают одним отростком. Он расходится на две ветки. Одна из них названа центральной и двигается вместе с задним корешком в спинной мозг. Что касается другой, то ее зовут периферической. Она переходит в нерв спинномозговой. Значит, внутри узлов спинномозговых синапсов нет, потому что в этой части нашего организма находятся клеточные тела лишь афферентных нейронов. Такая особенная черта выделяет эти узлы на фоне вегетативных узлов периферической системы нервов, в виду того, что последние сообщаются с эфферентными и вставочными нейронами. Спинномозговые узлы, относящиеся к крестцовым корешкам, находятся внутри канала крестца, а узел корешка копчика разместился прямо в мешке, образованном твердой мозговой оболочкой спины. Ввиду того, что спинной мозг обладает более короткой длиной, чем позвоночный канал, то место, где корешки нервов выходят совершенно не соответствует области межпозвоночных отверстий. Для того чтобы можно было добраться до последних, корешки двигаются не только в различные стороны от мозга, но и вертикально вниз, при всем при том, тем отвеснее, чем ниже они отдаляются от спинного мозга. В области поясницы корешки нервов доходят до соответствующих межпозвоночных отверстий параллельно концевой нити и формируют пучок, названный конским хвостом.
От мозга спины, получаясь из фронтальных и задних корней, отдаляется 31 пара спинномозговых смешанных нервов, то есть 8 относятся к шее, 12 к грудине, 5 к пояснице, 5 к крестцу, 1 к копчику. Та зона спинного мозга, которой полностью соответствует месту ухода пар спинномозговых нервов, принято в медицине называть сегментом мозга. Он делится на тридцать один сегмент.
Абсолютно все, без исключения, волокна мозга перехлестываются, а если быть точнее, то перебрасываются с одной стороны тела на другую в каком-либо месте по дороге от рецептора и до головного мозга, а иногда и от мозга до мышцы. Некоторое число волокон пересекается в зоне спинного мозга, а остальные проходят эту процедуру в районе головного мозга.
В самой центральной точке серого вещества размещается неширокий канал, движущийся по всему спинному мозгу. Его наполняет цереброспинальная жидкость, состав которой очень сильно напоминает плазму крови. Оба мозга закрыты несколькими фиброзными оболочками. Их еще называют мозговыми. Та, достаточно твердая, прикрепляется к костным позвоночным дугам, вторая несколько мягче находится прямо на спинном мозге, ну а третья по счету похожа на паутину и лежит между первой и второй оболочками. Области между ними полностью заполнены цереброспинальной жидкостью, в связи с этим спинной мозг подобно головному плавает в этой жидкости. Она выполняет защитную функцию, смягчая удары об твердую поверхность позвонков во время движения.
Спинной мозг насыщается кровью благодаря позвоночной, глубокой артерии шеи, а точнее из ее ствола, который относится и к ребрам и к шее, ну и благодаря задним артериям межреберья, поясницы и боковых крестцовых артерий. К мозгу присоединяются три длинных продольных артериальных сосуда, а именно все спинномозговые артерии. Фронтальная артерия спинного мозга прилегает к фронтальной щели мозга. Они формируются за счет веток обеих артерий позвонка в районе верхней зоны спинного мозга. Задняя артерия спинного мозга обладает парой. Каждая из них присоединяется к задней области мозга в районе прохода задних корешков нервов спинного мозга. Данные три артерии доходят до нижней зоны мозга спины. Практически все артерии спинного мозга формируют единое целое на части спинного мозга большим количеством анастомозов и с ветками артерий межреберья, поясницы, крестца, которые входят в позвоночный канал сквозь межпозвоночные отверстия и отправляющих в мозговое вещество тончайшие ветки.
Источник
Спинной мозг
Располагается на протяжении от большого затылочного отверстия до верхнего края второго (очень редко третьего) поясничного позвонка. Его средняя протяженность составляет 45 см. У большинства людей СМ заканчивается на уровне L 2 , в редких случаях достигая нижнего края 3-го поясничного позвонка. (рис.1.17).
Вдоль передней поверхности спинного мозга проходит передняя медиальная борозда, которая на поперечном сечении выглядит вдающейся в спинной мозг на глубину в 3 мм. (рис.1.18)
| Рис. 1.18. Поперечное сечение спинномозгового канала на уровне Т11. 1.Зубчатая связка 2.Задняя медиальная перегородка 3.Передня медиальная щель 4.Задняя продольная связка 5.Мягкая мозговая оболочка 6.Твердая мозговая оболочка 7.Субдуральное пространство 8.Паутинная оболочка 9.Субарахноидальное пространство 10.Вентральный корешок нерва 11.Дорсальный корешок нерва 12.Ганглии дорсального корешка 13.Переднее менингеальное ответвление эпидурального и субарахноидального пространства 14.Эпинервий (продолжение твердой мозговой оболочки) 15.Белая ветвь 16.Серая ветвь 17.Спинномозговой нерв Т11 |
Кровоснабжение спинного мозга
СМ снабжается спинальными ветвями позвоночной, глубокой шейной, межреберных и поясничной артерий. (рис.1.19)
| Рис.1.19. Артериальная поддержка спинного мозга. 1.Позвоночная артерия 2.Глубокая шейная артерия 3.Верхняя межреберная артерия 4.Межреберная артерия 5.Передняя спинномозговая артерия 6.Задняя спинномозговая артерия 7.Передняя и задняя корешковые артерии 8.Спинномозговая ветвь межреберной артерии 9. Артерия Адамкевича |
Передние корешковые артерии входят в спинной мозг поочередно – то справа, то слева (чаще слева). Задние спинальные артерии являются ориентированными вверх и вниз продолжениями задних корешковых артерий. Ветви задних спинальных артерий соединяются анастомозами с аналогичными ветвями передней спинальной артерии, образуя многочисленные сосудистые сплетения в мягкой мозговой оболочке (пиальную сосудистую сеть). (рис.1.20 и 1.21)
| Рис.1.20. Артериальная поддержка спинного мозга, вид спереди. 1. Межреберная артерия 2. Спинномозговая ветвь межреберной артерии 3. Передняя и задняя корешковые артерии 4. Передняя спинномозговая артерия 5. Задняя спинномозговая артерия |
| Рис. 1.21 | |
| А. Кровоснабжение спинного мозга, вид сзади. 1. Спинномозговая ветвь межреберной артерии 2. Передняя и задняя корешковые артерии 3. Задняя спинномозговая артерия 4. Передняя спинномозговая артерия | Б. Поперечное сечение спинного мозга, показывающее снабжение кровью. 1. Передняя спинномозговая артерия 2. Передняя спинномозговая вена 3. Задняя спинномозговая артерия 4. Задняя корешковая артерия 5. Передняя и задняя артерии 6. Спинномозговая ветвь межреберной артерии |
Тип кровоснабжения спинного мозга зависит от уровня вхождения в спинно-мозговой канал самой большой по диаметру корешковой (радикуломедулярной) артерии – так называемой артерии Адамкевича. Возможны различные анатомические варианты кровоснабжения спинного мозга, в том числе такой, при котором все сегменты спинного мозга ниже Th 2-3 питаются из одной артерии Адамкевича (вариант а , около 21% всех людей). В других случаях возможны: б ) нижняя дополнительная радикуломедуллярная артерия, сопровождающая один из поясничных или 1-й крестцовый корешок, в ) верхняя дополнительная артерия, сопровождающая один из грудных корешков, г ) рассыпной тип питания спинного мозга (три и более передних радикуломедуллярных артерии).
Как в варианте а , так и в варианте в, нижняя половина спинного мозга снабжается только одной артерией Адамкевича. Повреждение данной артерии, компрессия ее эпидуральной гематомой или стойкая констрикция (при использовании адреналина в качестве адъюванта) способны вызвать тяжкие и необратимые неврологические последствия.
От СМ кровь оттекает через извилистое венозное сплетение (рис.1.22), которое также располагается в мягкой оболочке и состоит из шести продольно ориентированных сосудов. Это сплетение сообщается с внутренним позвоночным сплетением эпидурального пространства из которого кровь оттекает через межпозвонковые вены в системы непарной и полунепарной вен. (рис.1.23)
Вся венозная система эпидурального пространства не имеет клапанов, поэтому она может служить дополнительной системой оттока венозной крови, например, у беременных при аорто-кавальной компрессии.
Cпинномозговая жидкость
Спинной мозг омывается СМЖ, которая играет аммортизирующую роль, защищая его от травм. (рис.1.36) СМЖ представляет собой ультрафильтрат крови (прозрачная бесцветная жидкость), который образуется хориоидальным сплетением в боковом, третьем и четвертом желудочках головного мозга. Скорость продукции СМЖ составляет около 500 мл в день, поэтому даже потеря ее значительного объема быстро компенсируется.
| Рис. 1.36. Циркуляция цереброспинальной жидкости. Стрелки указывают направление потока цереброспинальной жидкости. 1.Арахноидальная грануляция 2.Твердая мозговая оболочка (внешний слой) 3. Твердая мозговая оболочка (внутренний слой) 4.Субдуральное пространство о 5.Арахноидальная оболочка 6.Субарахноидальное пространство 7.Верхний сагиттальный синус 8.Мягкая мозговая оболочка 9.Хороидальное сплетение 3-го желудочка 10.Большая церебральная вена 11.Cisterna cerebellomedullaris 12. Межжелудочковый канал 13.Межмозжечковая емкость 14.Сильвиев водопровод 15.Емкость большой церебральной вены (cisterna ambiens ) 16.Хороидальное сплетение 4-го желудочка 17. Канал Мажанди |
СМЖ содержит протеины и электролиты (в основном Na + и Cl -) и при 37° С имеет удельный вес 1,003-1,009.
| Физико-химические свойства СМЖ | |
| рН | 7,3 |
| общий объем (взр.) | 150 мл |
| удельный вес | 1,003-1,009 |
| давление СМЖ (положение на боку) | 60-80 мм.рт.ст. |
| протеин | 18-41 мг/дл |
| глюкоза | 50-75 мг/дл |
| натрий | 137-153 ммоль/л |
| калий | 2,6-3,3 ммоль/л |
| кальций | 1,02-1,34 ммоль/л |
| магний | 0,9-1,2 ммоль/л |
| хлорид | 120-130 ммоль/л |
Арахноидальные (пахионовы) грануляции, расположенные в венозных синусах головного мозга, дренируют большую часть СМЖ. Скорость абсорбции СМЖ зависит от давления в субарахноидальном пространстве. Когда это давление превышает давление в венозном синусе, открываются тонкие трубочки в пахионовых грануляциях, которые пропускают СМЖ в синус. После того, как давление выравнивается, просвет трубочек закрывается. Таким образом, имеет место медленная циркуляция СМЖ из желудочков в субарахноидальное пространство и далее, в венозные синусы. Небольшая часть СМЖ абсорбируется венами субарахноидального пространства и лимфатическими сосудами, поэтому в позвоночном субарахноидальном пространстве происходит некоторая локальная циркуляция СМЖ. Абсорбция СМЖ эквивалентна ее продукции, поэтому общий объем СМЖ обычно находится в пределах 130-150 мл.
Возможны индивидуальные различия объема СМЖ в люмбо-сакральных отделах спинального канала, которые могут оказывать влияние на распределение МА. Интересно отметить, что люди с избыточным весом имеют меньший объем СМЖ. Наблюдается отчетливая корреляция между объемом СМЖ и эффектом СА, в частности, максимальной распространенностью блока и скоростью его регрессии.
Корешки спинного мозга и спинно-мозговые нервы
Каждый нерв образуется за счет соединения переднего и заднего корешка спинного мозга. Задние корешки имеют утолщения – ганглии задних корешков, которые содержат тела нервных клеток соматических и вегетативных сенсорных нервов. Передние и задние корешки по отдельности проходят латерально через паутинную и твердую мозговую оболочку прежде, чем объединиться на уровне межпозвоночных отверстий, формируя смешанные спинно-мозговые нервы. Всего существует 31 пара спинно-мозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и одна копчиковая. (рис. 1.24)
| Рис. 1.24. Отношение спинномозгового столба к источникам нервных корешков из спинного мозга. |
Каждый нерв формируется объединением вентрального и дорсального корешка, который в свою очередь состоит из нескольких отростков, связанных со спинным мозгом (рис.1.25). Каждый вентральный и дорсальный корешок проходят раздельно через паутинную и твердую мозговую оболочки объединяясь затем на или около межпозвоночных отверстий и формируя, таким образом, смешанный спинномозговой нерв.
| Рис.1.25. Отростки дорсальных корешков и корешки спинномозгового нерва. |
Каждый дорсальный корешок имеет утолщение, ганглий дорсального корешка, который содержит нервные клетки соматических и вегетативных сенсорных нервов. Ганглии дорсальных корешков находятся на различном расстоянии от спинного мозга и могут располагаться сбоку от той точки, где два корешка соединяются.
После того, как два корешка соединились, сенсорные и двигательные нервные волокна переплетаются в соответствии с их возможным местом назначения. Они организованы в пучок, каждый из которых содержит различное число нервных волокон.
Каждое волокно окружено соединительной тканью, эндонервием, а каждый пучок – перинервием. Ткань, покрывающая набор пучков, так называемый смешанный нерв, называется эпинервием (рис.1.26). Эти компоненты соединительных тканей нервов образуются из оболочек спинного мозга.
| Рис. 1.26. 1.Эпинервий 2.Жировая клетка 3.Пучок 4.Перинервий 5.Эндонервий 6.Оболочка клетки Шванна 7.Аксон 8.Ядро клетки Шванна 9.Миелинизированное нервное волокно |
Спинной мозг растет медленнее позвоночного столба, поэтому он короче позвоночника. В результате этого сегменты и позвонки не находятся в одной горизонтальной плоскости. Поскольку сегменты спинного мозга короче соответствующих позвонков, то в направлении от шейных сегментов к крестцовым постепенно увеличивается расстояние, которое необходимо преодолеть спинномозговому нерву, чтобы достичь «своего» межпозвоночного отверстия. На уровне крестца это расстояние составляет 10-12 см. (рис. 1.27) Поэтому нижние поясничные корешки удлиняются и загибаются каудально, формируя вместе с крестцовыми и копчиковыми корешками конский хвост.
| Рис. 1.27. |
В пределах субарахноидального пространства корешки покрыты только слоем мягкой мозговой оболочки. Индивидуальные особенности анатомии спинальных корешков могут определять вариабельность эффектов СА и ЭА. Размеры нервных корешков у различных людей могут значительно варьировать. В частности, диаметр корешка L 5 может колебаться от 2,3 до 7,7 мм. Задние корешки имеют больший размер по сравнению с передними, но состоят из трабекул, достаточно легко отделимых друг от друга. За счет этого они обладают большей поверхностью соприкосновения и большей проницаемостью для МА по сравнению с тонкими и не имеющими трабекулярной структуры передними корешками. Эти анатомические особенности отчасти объясняют более легкое достижение сенсорного блока по сравнению с моторным.
Сегментарное распределение спинно-мозговых нервов
Спинно-мозговые нервы, покидающие спинной мозг через межпозвонковые отверстия, сразу же разделяются на переднюю и заднюю ветви. Задняя иннервирует кожу и мышцы спины, передняя – остальные части тела. Каждый спинальный сегмент обеспечивает иннервацию определенного участка кожи (дерматом), определенных мышц (миотом) и костей (остеотом). (рис.1.28)
| Рис. 1 28. |
Сегментарная иннервация суставов и мышц представлена в таблице 1.
Таблица 1. Сегментарная иннервация суставов и мышц.
| Плечевой сустав | С6-8 |
| Локтевой сустав | С5-8 |
| Лучезапястный сустав | С6-7 |
| Суставы кисти и пальцев | С7-8, Тh1 |
| Межреберные мышцы | Тh1-11 |
| Диафрагма | С3-5 |
| Мышцы брюшной стенки | Тh7-12 |
| Сгибатели бедра | L1-3 |
| Разгибатели бедра | L5 , S1 |
| Сгибатели колена | L5 , S1 |
| Разгибатели колена | L3-4 |
| Сгибатели стопы | L4-5 |
| Разгибатели стопы | S1-2 |
Кожное распределение спинно-мозговых нервов представлено на рисунке 1.29.
| Рис.1.29. Дерматомальное распределение спинномозговых нервов. Этот рисунок произведен из нескольких авторитетных источников, поэтому должен рассматриваться только как приблизительное руководство. |
Кожные зоны иннервации соседних сегментов в значительной степени перекрывают друг друга.
Вегетативная нервная система
Спинальная анестезия может обусловить широкое распространение блокады как симпатических, так и парасимпатических нервов. Это существенно влияет на управление кровотоком, а также на нормальное функционирование желудочно-кишечного тракта (рис. 1.30). Кроме того, афферентные вегетативные висцеральные нервы вовлечены в передачу болевых импульсов из абдоминальной области и должны быть блокированы, если необходимо достигнуть полной анальгезии. Наконец, блокада вегетативной поддержки эндокринных желез может в огромной степени модифицировать ответ этих желез на хирургический стресс.
| Рис. 1.30. Симпатические эфферентные нервы. A. Симпатические ганглии из T6- L2 B. Брюшной ганглий C. Верхний мезентериальный (брыжеечный) ганглий D. Аорто-ренальный ганглий E. Внутренний мезентериальный ганглий F.Тазовый ганглий 1.Больший чревный нерв 2.Меньший чревный нерв 3.Нижний чревный нерв 4.Первый люмбарный чревный нерв 5. Половой нерв 6.Сплетение, окружающее гастродуоденальную артерию 7.Брюшинное сплетение 8.Верхнее мезентериальное сплетение 9.Верхнее подчревное сплетение 10.Нижнее мезентериальное сплетение 11. Верхнее подчревное сплетение 12. Нижнее подчревное сплетение (тазовое сплетение) |
Симпатическая нервная система
Эфферентные импульсы из ЦНС к кровеносным сосудам и внутренним органам проводятся симпатическими волокнами, идущими в составе преганглионарных и постганглионарных нервов. Пре- и постганглионарные волокна образуют синапсы в составе ганглия. Ганглии располагаются в симпатической цепочке и крупных нервных сплетениях, таких, как кардиальное, чревное, гипогастральное.
Преганглионарные волокна отходят от нервных клеток, находящихся в боковых столбах СМ. Они покидают СМ в составе передних нервных корешков на протяжении от Тh1 до L2 . Сразу же за межпозвонковым отверстием преганглионарные волокна, имеющие тонкую миелиновую оболочку, покидают спинальные нервы и образуют соединительные ветви, входящие в симпатическую цепочку. В ее составе они распространяются вверх и вниз, образуя синапсы с соответствующими ганглиями.
Симпатический ствол проходит вдоль передне-боковых поверхностей тел позвонков. (рис.1.22 и рис.1.31)
| Рис. 1.31. Симпатические эфферентные нервы. 1.Верхние шейные ганглии 2.Средние шейные ганглии 3.Звезчатые (шейно-грудные) ганглии 4.Ганглии брюшины 5.Верхние мезентериальные ганглии 6.Нижние мезентериальные ганглии 7.Верхнее подчревное сплетение |
В грудной клетке от него отходят волокна к чревным нервам, которые проникают через диафрагму и достигают ганглиев в чревном и аорто-ренальном сплетениях. В брюшной полости симпатический ствол образует соединения с чревным, аортальным и гипогастральным сплетениями. Ствол заканчивается на передней поверхности крестца. Немиелинизированные постганлионарные волокна отходят от ганглиев и широко распространяются ко всем органам, имеющим симпатическую иннервацию. Сегментарное распределение висцеральных симпатических нервов представлено в таблице 2.
Таблица 2. Сегментарное распределение висцеральных
симпатических нервов.
| Голова, шея, верхние конечности | Тh1-5 |
| Сердце | Тh1-5 |
| Легкие | Тh2-4 |
| Пищевод (нижняя часть) | Тh5-6 |
| Желудок | Тh6-10 |
| Тонкий кишечник | Тh9-10 |
| Толстый кишечник | Тh9-10 |
| Печень и желчный пузырь | Тh7-9 |
| Поджелудочная железа и селезенка | Тh6-10 |
| Почки и мочеточники | Тh10 – L2 |
| Надпочечники | Тh8 – L1 |
| Яички и яичники | Тh10 – 11 |
| Мочевой пузырь | Тh11 – L2 |
| Предстательная железа | Тh11 – L2 |
| Матка | Тh10 – L1 |
Парасимпатическая нервная система
Эфферентные и афферентные нервы парасимпатической системы исходят из черепно-мозговых нервов (в основном, из блуждающего), а также из 2-й, 3-й и 4-й пар сакральных нервов. (рис 1.32 и рис.1.33) Ветви блуждающего нерва иннервируют сердце, легкие, пищевод, значительную часть ЖКТ до поперечно-ободочной кишки. Ветви сакральных нервов, идущие параллельно симпатическим, иннервируют толстый кишечник книзу от поперечно-ободочной кишки, мочевой пузырь, сфинктеры и репродуктивные органы.
| Рис.1.32. Схематическая диаграмма эфферентного компонента ? |
