Миелодисплазия позвоночника у ребенка
Миелодисплазия – это собирательный термин, который в себя включает различные варианты врожденных нарушений развития нижнего отдела позвоночника. Обычно патология диагностируется в раннем детстве. Сопровождается различными по тяжести нарушениями периферической чувствительности, функции органов брюшной полости и малого таза, снижением двигательной функции нижних конечностей. Без своевременного лечения приводит к развитию инвалидности пациента.
Содержание статьи:
Причины
Симптомы
Методы лечения
Профилактика
Возможные причины развития

Миелодисплазия пояснично-крестцового отдела позвоночника возникает как следствие следующих патологий:
- спинномозговой грыжи (часть спинного мозга выходит за пределы костного канала из-за дефекта оболочек);
- рахишизиса (врожденной аномалии развития нервной ткани);
- сирингомиелии (появления полости в тканях спинного мозга);
- агенезии дистального отдела позвоночника;
- добро- и злокачественных образований спинного мозга;
- травматических повреждений;
- дегенеративных изменений позвоночника;
- расщепления позвоночника (неполного закрытия нервной трубки в период развития плода).
Миелодисплазия пояснично-крестцового отдела позвоночника у детей часто возникает уже с момента рождения. Она проявляется врожденными пороками развития позвоночника, которые сочетаются с детским церебральным параличом, синдромом Арнольда-Кларка, поражением кожи и сирингомиелией.
 Эти все патологии объединяет то, что они сопровождаются нарушением иннервации на уровне спинномозговых нервов поясничного отдела (L1-L5).
Эти все патологии объединяет то, что они сопровождаются нарушением иннервации на уровне спинномозговых нервов поясничного отдела (L1-L5).
Код болезни миелодисплазия по МКБ-10 – Q06.8
Клиническая картина
Выраженность клинической картины при миелодисплазии зависит от причины заболевания, степени поражения спинного мозга. При сирингомиелии часто наблюдается медленное прогрессирование симптоматики. Начало заболевания обычно при врожденных патологиях совпадает с моментом рождения. Выраженность симптоматики может варьировать с возрастом ребенка.
Обычно отдельно выделяют несколько групп симптомов:
- неврологические дефекты;
- нарушения функционирования опорно-двигательного аппарата;
- ухудшение со стороны органов пищеварительной или мочеполовой систем.
Симптомы миелодисплазии
Неврологические симптомы такой патологии как миелодисплазия включают в себя:
- снижение периферической чувствительности кожи;
-
 развитие парестезии (ощущения жжения, бега мурашек по коже);
развитие парестезии (ощущения жжения, бега мурашек по коже); - снижение физической силы отдельных мышц ног (симметрическое или несимметрическое);
- ноющие боли в поясничной области, которые могут отдавать в ногу и усиливаться при отдельных движениях туловища;
- развитие трофических язв на стопах;
- паралич одной или обеих конечностей.
Также наблюдаются признаки нарушения функции опорно-двигательного аппарата:
- мышечная атрофия нижних конечностей;
- деформация поясничного отдела позвоночника и крестца;
- развитие деформации стоп из-за разницы в тонусе различных мышц;
- хронические артриты тазобедренных или коленных суставов;
- аномалии развития таза.
Со стороны внутренних органов возможны следующие симптомы:
- атония мочевого пузыря, что приводит к недержанию мочи;
- склонность к запорам;
- повышенная продукция газов в кишечнике;
- нарушение репродуктивной функции, сниженное сексуальное влечение;
- повышенный риск развития инфекций мочеполовой системы.
Диагностика
Диагностику пациента с такими нарушениями как миелодисплазия проводит врач-невропатолог. Обычно к нему направляют педиатры или участковые терапевты. Сначала он тщательно собирает жалобы пациента или его родителей, особый акцент делается на нарушения чувствительности и моторики.
Также необходимо уточнить течение беременности у матери, наличие заболеваний в этот период, прием медикаментов, наличие аномалий развития у ближайших родственников. После этого проводится тщательный внешний осмотр пациента, при котором часто уже можно выявить признаки аномалий развития поясничного отдела позвоночника.
Общеклинические исследования играют малозначительную роль в диагностике такого нарушения как миелодисплазия. Акцент делается на инструментальную диагностику:
-
 компьютерную томографию (КТ);
компьютерную томографию (КТ); - магниторезонансную томографию (МРТ);
- ультразвуковую диагностику органов пищеварительной и мочеполовой систем;
- электромиографию.
Использование этих методов позволяет точно установить тип патологи позвоночника (и/или) спинного мозга и верифицировать причину развития миелодисплазии в большинстве случаев.
Большое значение имеет ранняя диагностика врожденных пороков развития в период беременности женщины. Поэтому необходимо несколько раз проводить скрининговое ультразвуковое обследование, которое позволяет выявить наиболее грубые пороки развития позвоночника уже во втором триместре.
Методы лечения
Оперативные вмешательства
Операции проводятся в специализированных нейрохирургических клиниках. Наиболее частые варианты вмешательств – следующие:
- оперативная стабилизация позвоночника – проводится при наличии значительного искривления поясничного отдела (более 30°);
- кифэктомия – пластика кифоза поясничного отдела;
- микрохирургические вмешательства на спинном мозге (удаление опухолей, кист);
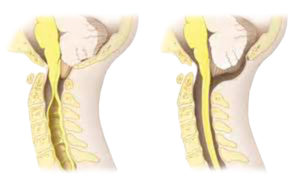
- люмбальное шунтирование – при наличии гидроцефалии;
- пластика врожденных пороков развития поясничного отдела – желательно проводить в первые недели после рождения ребенка.
Операция позволяет восстановить нормальную физиологическую структуру позвоночника, ликвидировать компрессию спинномозговых нервов.
Медикаментозное лечение
Терапия лекарственными препаратами позволяет снизить выраженность симптоматики миелодисплазии. Она включает в себя назначение следующих групп медикаментов:
-
 нестероидные противовоспалительные средства для снижения локального воспаления и болевого синдрома;
нестероидные противовоспалительные средства для снижения локального воспаления и болевого синдрома; - ингибиторы холинэстеразы (прозерин, неостигмин, физостигмин) – способствуют восстановлению двигательной активности периферических мышц;
- миорелаксанты (толперизон, баклофен, циклобензаприн) – снижают тонус мышц, который часто повышен при парезах нижних конечностей;
- нейропротекторы (церебролизин, цитиколин, гамма-аминомасляная кислота) – способствует восстановлению (поврежденных участков нервной системы);
- витамины группы В – необходимы для регенерации нервной ткани;
- спазмолитики (дротаверин, папаверин) – при спазматических кишечных коликах;
- стимуляторы моторики пищеварительного тракта (домперидон, итоприд) – при сопутствующем нарушении перистальтики кишечника.
Немедикаментозные методы лечения
Немедикаментозное лечение в неврологии играет одну из ведущих ролей в лечении пациентов с миелодисплазией. Оно позволяет восстановить нарушенную функцию периферических нервов, сокращает время реабилитации после проведения оперативного вмешательства и позволяет пациентам в дальнейшем жить полноценно.
Обычно к немедикаментозным методам относят:
- Лечебная физкультура (ЛФК) – проводится под контролем квалифицированного реабилитолога по индивидуальной программе для каждого пациента. Начинается в ранний послеоперационный период. Ее цель – максимально развить двигательные способности и укрепить мышечный аппарат пациента. Со временем к ней добавляют также занятия плаванием и гимнастикой.
-
 Массаж – проводят аккуратно в несколько этапов. Сначала необходимо снять гипертонус отдельных мышц поясницы и нижних конечностей. Затем проводят коррекцию при наличии деформации позвоночных дисков и укрепляют мышечный аппарат.
Массаж – проводят аккуратно в несколько этапов. Сначала необходимо снять гипертонус отдельных мышц поясницы и нижних конечностей. Затем проводят коррекцию при наличии деформации позвоночных дисков и укрепляют мышечный аппарат. - Физиотерапевтические методы (электростимуляция, магнитотерапия, электрофорез, ультразвук) улучшают микроциркуляцию в области поражения, способствуют более быстрой регенерации тканей, снятию воспалительного процесса.
- Рациональное питание пациента. Диета при миелодисплазии должна включать достаточное количество витаминов и микроэлементов, поэтому она содержит большое число фруктов и овощей.
Профилактика миелодисплазии
Специфической профилактики заболевания не существует. Основные усилия направлены на предупреждение развития врожденных пороков развития у плода. Поэтому беременным выдаются следующие рекомендации:
- Регулярно посещать врача женской консультации в отведенные сроки
- Избавится от курения, и не употреблять алкоголь.
- Приостановить прием медикаментов с возможным токсическим действием на плод.
- Рациональное питание с достаточным употреблением нутриентов.
- Избегать токсического действия промышленных ядохимикатов, ионизирующего излучения.
Оценка статьи:
Загрузка…
Источник
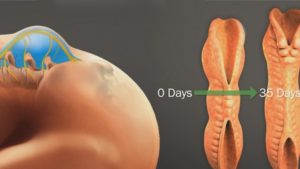
Миелодисплазия – врожденное заболевание, характеризующееся патологическими изменениями в позвоночном столбе и спинном мозге. Патология имеет множество разновидностей и в легкой степени может протекать без выраженных симптомов, но тяжелые степени нарушения ведут к серьезным проблемам со здоровьем и инвалидности. Она может поражать любую часть позвоночного столба, но в 85% случаев развивается в конечном отделе. Как распознать миелодисплазию позвоночно-крестцового отдела и можно ли вылечить болезнь?
Миелодисплазия пояснично-крестцового отдела позвоночника
Миелодисплазия – что это
Под понятием «миелодисплазия» подразумевают несколько патологий опорно-двигательной и нервной системы, каждая из которых имеет свои признаки и особенности клинического течения.
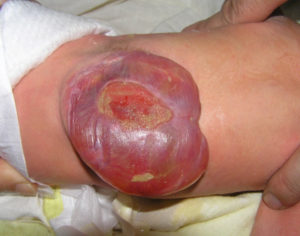
Спина Бифида — один из дефектов позвоночника пожизненного состояния, влияющий в первую очередь на двигательную способность
Таблица. Патологии опорно-двигательной и нервной системы.
| Патология | Особенности клинического течения |
|---|---|
Спина бифида | Патологические изменения, при которых наблюдается расщепление позвоночника или несращивание позвоночных дужек. |
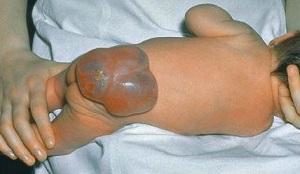
Спинномозговая грыжа | Выпячивание разных элементов спинного мозга (нервные окончания, белое вещество, спинномозговые оболочки) сквозь отверстие, образовавшееся в твердых тканях из-за патологических изменений его строения. |
Сирингомиелия | Образование полостей в спинномозговом веществе и связанные с ним расстройства деятельности нервной системы. |
Рахишизис | Патология, при которой происходит расщепление позвоночника, спинномозговой канал остается открытым, а спинной мозг не защищен костной тканью и зияет наружу. |
Доброкачественные новообразования | Как правило, доброкачественные опухоли при миелодисплазии представлены кистами, реже встречаются другие формы новообразований. |
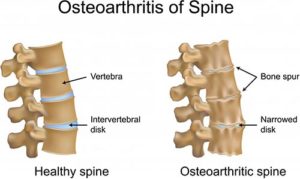
Остеофиты | Образования, которые формируются из костной ткани по краям позвоночного столба. |
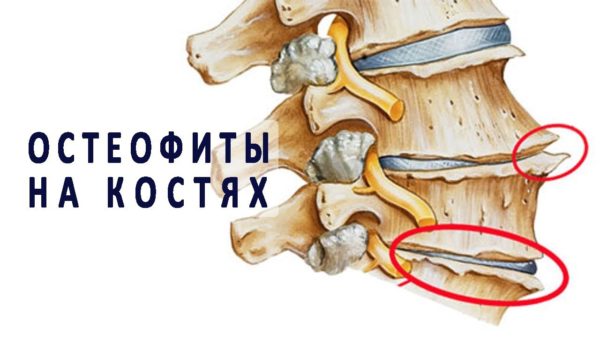
Остеофиты на костях
Миелодисплазия позвоночника может сопровождаться несколькими патологиями – например, спина бифида в сочетании с рахишизисом, а если болезнь представлена одним нарушением, то обычно это спинномозговая грыжа.
Внимание! Термин «миелодисплазия» может относиться не только к нервной системе и опорно-двигательному аппарату, но и к кроветворению. Миелодисплазия крови – онкогематологическая патология, и ничего общего с миелодисплазией позвоночника не имеет.

Миелодисплазии
Причины и факторы риска
Точные причины развития миелодисплазии поясничного отдела неизвестно – врачи считают, что патология может быть связана со сбоями, которые происходят в организме плода во время развития нервной системы и позвоночника:
- генетические мутации половых клеток матери или отца, могут быть как спонтанными, так и наследственными (встречается у 20-25% больных);
- отрицательное воздействие разных факторов на организм будущей матери и ребенка в первом триместре беременности, во время которого происходит формирование большинства органов.
Иногда генетические мутации сопровождаются неблагоприятным воздействием на организм будущей матери, вследствие чего у ребенка развивается миелодисплазия и другие серьезные нарушения. В группе риска находятся дети женщин с хроническими заболеваниями, матерей старше 30 лет, а также беременных, которые проживают в регионах с плохой экологией.
Тревожным признаком для будущих родителей может стать отягощенное течение беременности – по статистике, проблемы с вынашиванием ребенка, особенно в первом триместре, наблюдаются в 70% случаев миелодисплазии. Наибольшую опасность представляют внутриутробные инфекции, авитаминоз, воздействие лекарственных препаратов с тератогенным воздействием.

Внутриутробные инфекции
Симптомы
В сложных случаях миелодисплазию можно диагностировать сразу после рождения ребенка или внутриутробно с помощью ультразвуковой диагностики, но иногда она остается незамеченной до тех пор, пока у больного не появляются определенные признаки и нарушения. В число симптомов патологии входят:
- нарушение двигательной активности нижних конечностей, частичное или полное (парезы, параличи);
- расстройства чувствительности кожи и мягких тканей над пораженной областью позвоночного столба – отсутствие реакции на высокие или низкие температуры и другие раздражающие факторы;
- болевые ощущения в пояснично-крестцовой области;
Боль в пояснице
- гипотонус мышц, который проявляется быстрой утомляемостью и слабостью;
- снижение рефлексов – в зависимости от формы патологии, у больных могут отсутствовать разные рефлексы;
- искривление позвоночного столба – сколиоз, кифоз, лордоз;
- нарушения походки, включая косолапость, хромоту и т. д.;
- дисфункции мочевыводящей системы и пищеварительного тракта – чаще всего энурез или недержание кала, реже склонность к запорам и повышенному газообразованию;
- задержки физического и психического развития;
- появление трофических язв на ногах или спине, которые могут гноиться, воспаляться и не заживать на протяжении длительного времени.
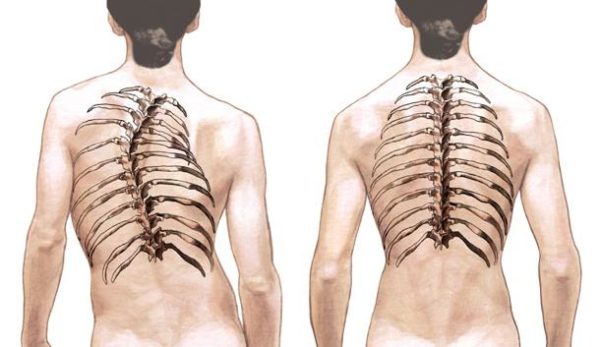
Искривление позвоночника
Выраженность симптомов и самочувствие больного зависят от особенностей клинического течения болезни. Легкие формы могут протекать практически незаметно для ребенка и его близких, а в некоторых случаях человек может дожить до зрелого возраста, не подозревая о том, что он болен – патология выявляется при плановых обследованиях.
Заболевание может протекать в открытой или закрытой форме. В первом случае у больных диагностируются кисты спинного мозга, которые не сопровождаются другими изменениями и достаточно легко удаляются хирургическим способом. Закрытая форма, как правило, имеет невыраженные симптомы, поэтому выявить ее достаточно сложно, особенно на первых стадиях.
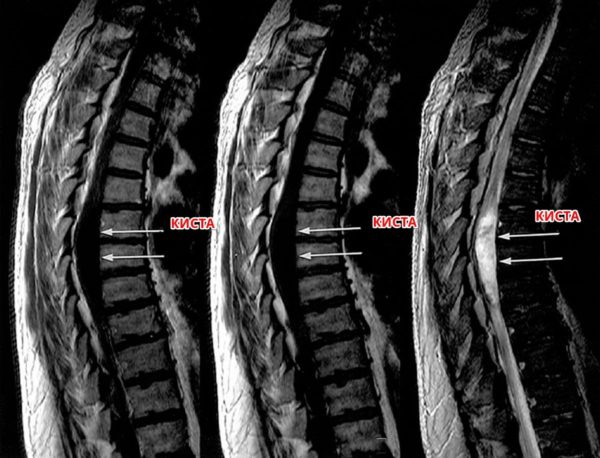
Киста спинного мозга
Внимание! Если в патологический процесс при миелодисплазии вовлекаются внутренние органы (нарушается их иннервация или происходит сдавливание измененными структурами позвоночника), симптомы заболевания могут быть абсолютно разными. Например, при поражении почек у больных наблюдаются расстройства мочеиспускания и пищеварительного тракта, отеки, головные боли.
Как распознать миелодисплазию на ранних стадиях
Диагностировать миелодисплазию у новорожденных и младенцев достаточно сложно, особенно если выраженные признаки отсутствуют. Родителям нужно обращать внимание на любые изменения в состоянии ребенка, а при любых тревожных симптомах немедленно обращаться к врачу. Характерный признак миелодисплазии пояснично-крестцового отдела, который наблюдается практически у 100% больных – недержание кала и мочи, реже склонность к запорам и сильному газообразованию. Если неконтролируемое опорожнение кишечника и мочевого пузыря наблюдается у ребенка, который по возрасту уже должен самостоятельно контролировать выделительные функции организма, следует как можно скорее обратиться к врачу.

Недержание мочи — один из характерных признаков
Методы диагностики
При первых признаках миелодисплазии поясничного отдела больным назначается комплексная диагностика, которая включает несколько видов лабораторных и инструментальных исследований.
- Магнитно-резонансная томография. Наиболее эффективный метод выявления аномалий спинного мозга и позвоночного столба на любых стадиях.
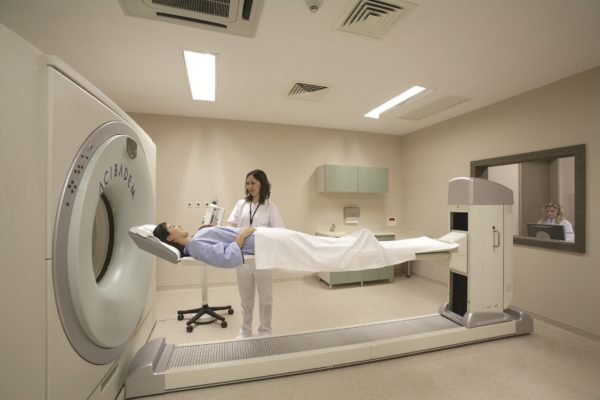
Магнитно-резонансная томография
- Рентгенография. Назначается для диагностики кифоза, сколиоза и других патологий, которые сопровождают миелодисплазию поясничного отдела.
- Нейросонография. Метод базируется на ультразвуковом исследовании головного мозга для исключения распространенного осложнения спинномозговых патологий – гидроцефалии.
- Электронейромиография. Позволяет оценить степень поражения нервных и мышечных структур с помощью регистрации электрических импульсов.
- УЗИ внутренних органов. Ультразвуковое исследование брюшной полости и мочеполовой системы проводится при нарушениях выделительной функции, а также для оценки состояния органов, которые могут быть вовлечены в патологический процесс.
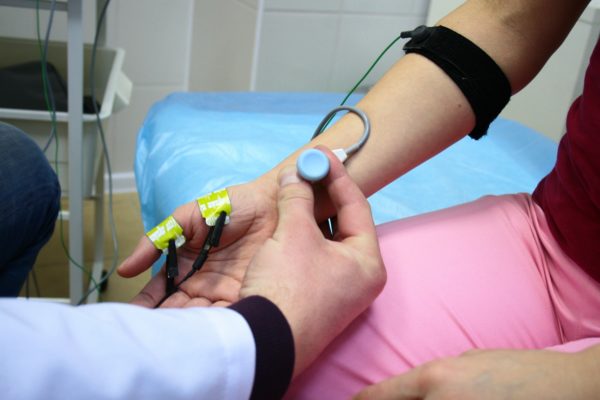
Электронейромиография
Важно! Детям с подозрением на пояснично-крестцовую миелодисплазию, вне зависимости от первичного диагноза, необходимо проходить диагностику регулярно – заболевание может протекать в скрытой форме (без видимых изменений), но при этом быстро прогрессировать.
Прогноз и осложнения миелодисплазии
Успех лечения, качество и продолжительность жизни больных зависят от формы заболевания и особенностей клинического течения. Нарушения легкой степени, как правило, не сопровождаются выраженными симптомами и патологическими изменениями, поэтому люди с таким диагнозом практически не отличаются от здоровых. В тяжелых случаях у больных наблюдаются нарушения двигательной активности, постоянный дискомфорт в области спины, расстройства работы внутренних органов, параличи и парезы.

Паралич — одно из возможных осложнений
Некоторые пациенты не могут передвигаться самостоятельно и вынуждены использовать специальные приспособления, а также неспособны самостоятельно обслуживать себя – в таких случаях человеку присваивается определенная группа инвалидности.
Видео — Миелодисплазия позвоночника (Spina Bifida)
Лечение заболевания
Терапия миелодисплазии направлена на улучшение двигательной активности и мышечного тонуса, предотвращение возможных осложнений, при необходимости – социальную адаптацию ребенка и прививание навыков самообслуживания. Для лечения используются консервативные или хирургические методики в комплексе с физиотерапией – выбор схемы и тактики терапии зависит от клинического течения патологии и общего состояния больного.
Лечение миелодисплазии
Консервативное лечение лекарственными препаратами
Для лечения миелодисплазии пояснично-крестцового отдела используются следующие медикаменты:
- лекарства для улучшения двигательной активности и состояния периферических мышц («Неостигмин», «Прозерин», «Физостигмин»);
- препараты для снятия мышечного напряжения, которое наблюдается при парезах нижних конечностей – «Баклофен», «Циклобензаприн»;

«Баклофен»
- нейропротекторы, способствующие регенерации поврежденных участков спинного мозга («Цитиколин», «Церебролизин»);
- витамины группы В для активизации обменных процессах в мышечных тканях;
- нестероидные противовоспалительные препараты, анальгетики и спазмолитики – при болевом синдроме;
- дегидратационная терапия «Диакарбом» и сульфатом магния в комплексе с «Аспаркамом» необходима в случаях, когда миелодисплазия сопровождается ухудшением оттока и накоплением цереброспинальной жидкости.

«Диакарб»
Внимание! Схему и дозировку лечения медикаментозными средствами должен подбирать лечащий врач после комплексной диагностики и оценки состояния больного.
Консервативное немедикаментозное лечение
Немедикаментозная терапия играет ключевую роль в борьбе с миелодисплазией и ее осложнениями. Она улучшает функцию мышц и нервов, укрепляет ткани, активизирует кровообращение и метаболические процессы, сокращает время реабилитации после хирургических вмешательств, а в некоторых случаях в буквальном смысле ставит больного на ноги.
- Физиотерапия. Электрофорез, ультразвуковое и магнитное воздействие, лазерное и ультразвуковое облучение нормализуют микроциркуляцию в области поражения, способствуют быстрому восстановлению тканей, снимают болевые ощущения и воспалительный процесс.
- Лечебная физкультура. Цель занятий лечебной физкультурой – улучшить двигательную функцию и укрепить мышечный корсет. Комплекс упражнений подбирается индивидуально для каждого пациента и выполняется под наблюдением опытного специалиста. Основное правило ЛФК – выполнять упражнения регулярно на протяжении месяца и более.

Лечебная физкультура
- Массаж. Улучшает кровообращение в тканях, устраняет застойные явления, способствует укреплению мышц и снижению гипертонуса.
Использовать акупунктуру и альтернативные методы лечения при миелодисплазии следует с большой осторожностью, особенно у маленьких пациентов, иначе возможно серьезное ухудшение состояния.
Хирургическое вмешательство
Оперативное лечение миелодисплазии поясничного отдела позвоночника проводится в клиниках, специализирующихся на нейрохирургии. Чаще всего используются следующие виды операций:
- стабилизация позвоночного столба хирургическим путем (при наличии искривления более чем на 30 градусов);
- пластика кифоза и других врожденных патологий развития пояснично-крестцового отдела, обычно выполняется в первые недели после появления ребенка на свет;
- микрохирургические процедуры (удаление кист и опухолей);
- экстренное оперативное лечение проводится при разрывах спинномозговой оболочки на последних стадиях грыжи.
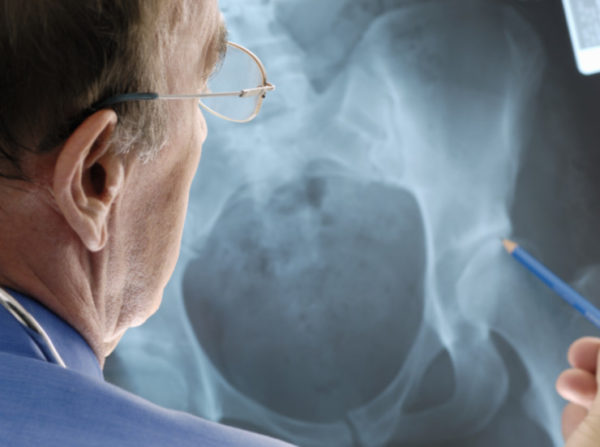
Оперативное лечение миелодисплазии поясничного отдела позвоночника
Хирургическое вмешательство позволяет устранить компрессию нервных окончаний, устранить повреждения и улучшить состояние опорно-двигательного аппарата, но при этом связано с риском осложнений, поэтому назначается только в тяжелых случаях.
Профилактика миелодисплазии
Специфическая профилактика пояснично-крестцовой миелодисплазии отсутствует, поэтому для предотвращения заболевания необходимо придерживаться общих правил, направленных на снижение риска развития врожденных пороков у плода при беременности:
- нормально питаться, употреблять продукты с содержанием витаминов и микроэлементов;
- отказаться от вредных привычек;
- принимать специальные витаминные комплексы для будущих мам;
- не применять медикаментозные средства без консультации с врачом;
- вовремя посещать женскую консультацию, сдавать анализы и выполнять врачебные рекомендации;
- избегать факторов, которые могут способствовать нарушению развития ребенка – ионизирующее излучение, воздействие тяжелых металлов, инфекционные заболевания.