Менингоцеле в поясничном отделе позвоночника

Менингомиелоцеле – это грыжа спинномозгового канала, при которой происходит выпячивание тканей и вещества спинного мозга через костный дефект позвоночного столба. Клиническая картина включает в себя наличие грыжеобразного выпячивания на спине ребенка в поясничной или крестцовой области. Сразу или с возрастом возникает нарушение иннервации нижерасположенных сегментов, вследствие чего развиваются тазовая дисфункция, парапарезы или параплегия. Диагностика основывается на наружном осмотре, подтверждении поражения ЦНС при помощи КТ и МРТ. Лечение хирургическое с последующей симптоматической терапией.
Общие сведения
Менингомиелоцеле или spina bifida cystica – это одна из форм спинального дизрафизма, которая проявляется выходом тканей спинного мозга за пределы позвоночного канала через костный дефект дужек. Впервые патология была описана в 1641 году Н. Тульпиусом. Распространенность составляет 5-20 на 10000 новорожденных. Является тяжелым заболеванием, которое вызывает серьезные неврологические нарушения и в некоторых случаях приводит к полному обездвиживанию больного. При менингомиелоцеле грыжевой мешок содержит оболочки спинного мозга, спинномозговую жидкость и корешки спинальных нервов. Чаще заболевание наблюдается при беременности матери в возрасте после 35 лет. В 6-8% случаев прослеживается наследственная склонность, что свидетельствует о генетическом характере патологии. При адекватном своевременном лечении прогноз относительно благоприятный.
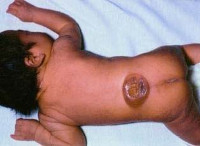
Менингомиелоцеле
Причины менингомиелоцеле
Менингомиелоцеле развивается при наличии одного или нескольких факторов риска со стороны матери: прием фармакологических средств (оральные контрацептивы, препараты из групп салицилатов, вальпроатов, амфетаминов); употребление алкогольных напитков, табачных изделий, наркотиков, других тератогенных веществ; недостаточность микроэлементов и питательных веществ (в частности – Zn, Fe, фолиевая кислота) в рационе беременной; TORCH-инфекции (чаще всего – вирусы краснухи, гриппа и парагриппа). Также патология может иметь наследственный характер – установлен аутосомно-рецессивный механизм передачи заболевания, однако в 90-95% случаев семейный анамнез не отягощен.
Нервная трубка образуется из нервной пластинки на 19-20 день гестации. В нормальных условиях ее анатомическое закрытие происходит на 22-24 сутки, в результате чего остаются только верхнее и нижнее отверстие. Существует закономерность: чем позднее развивается менингомиелоцеле – тем ниже его локализация. Патогенез менингомиелоцеле досконально не изучен. На данный момент в педиатрии существуют 3 основных теории, объясняющих механизм развития данной патологии. Первая – это патология закрытия нервной трубки или теория Реклингхаузена. Она объясняет развитие спинального дизрафизма дефектом нейроэктодермы, возникающим в периоде раннего онтогенеза – на 25-30 день после оплодотворения.
Вторая – гидродинамическая или теория Моргани. Ее суть заключается в повышении давления внутри спинномозгового канала в I триместре беременности. Повышение давления провоцирует выпирание оболочек с последующим формированием костного дефекта и грыжи. Косвенным подтверждением данной теории является сопутствующая гидроцефалия в 90% случаев заболевания. Третья теория объясняет развитие менингомиелоцеле нарушением темпа роста тканей спинномозгового канала. При этом скорость дифференциации костных тканей позвоночного столба отстает или опережает развитие нервной трубки, из-за чего формируется дефект позвоночного столба.
Симптомы менингомиелоцеле
Клинические проявления менингомиелоцеле наблюдается уже с момента рождения ребенка. Основной признак – наличие характерного «мешка», который являет собой грыжеобразное выпячивание спинного мозга на спине ребенка. В некоторых случаях данное образование покрыто тонким шаром эпидермиса, но зачастую в дефекте позвоночного столба визуализируются непосредственно оболочки спинномозгового канала и нервные корешки. Наиболее характерная локализация – поясничный или крестцовый отдел. Примерно у половины новорожденных с изолированной формой изменения общего состояния изначально не возникает, однако с возрастом у всех детей появляются неврологические нарушения. Степень поражения напрямую зависит от уровня спинного мозга, на котором сформировалась грыжа.
При развитии менингомиелоцеле ниже 4 поперечного сегмента (L4) наблюдаются нарушения иннервации мочевого пузыря, реже – терминальных отделов кишечного тракта. Типичное проявление – недержание мочи. В более тяжелых случаях помимо тазовой дисфункции развиваются расстройства чувствительности и моторной функции нижних конечностей по типу парапареза. При локализации грыжевого выпячивания выше уровня 3 поперечного сегмента (L3) возникает полная параплегия, приводящая к тотальному обездвиживанию ног. Менингомиелоцеле зачастую сочетается с гидроцефалией и мальформацией Арнольда-Киари II типа с характерными для них клиническими проявлениями: увеличением размеров головы, рвотой, бессонницей, конвульсиями, атаксией, нарушением акта глотания, головными болями в области затылка, задержкой психофизического развития и т. д. Значительно реже в виде осложнения возникает эпилепсия.
Начиная с 12-ти месячного возраста, часто наблюдаются задержка в физическом развитии, набор излишней массы тела и деформации нижних конечностей. Ожирение в основном связано с малоподвижным или неподвижным образом жизни, а деформация – с отсутствием осевой нагрузки на ноги и отсутствием сопротивления для внутренних групп мышц стопы. На фоне дисфункции мочевого пузыря учащается пузырно-мочеточниковый рефлюкс, увеличивается вероятность развития инфекционных заболеваний мочевой системы, что может привести к почечной недостаточности.
Диагностика менингомиелоцеле
Диагностика менингомиелоцеле базируется на сборе анамнестических данных, проведении физикального обследования, использовании лабораторных и инструментальных методов исследования. При сборе анамнеза педиатр может установить факторы риска заболевания или возможную этиологию. Физикальное исследование заключается в непосредственном осмотре грыжевого выпячивания, определении уровня поражения и выявлении симптомов сопутствующих патологий. В общих лабораторных тестах (ОАК, ОАМ) при изолированной форме менингомиелоцеле отклонения от нормы не выявляются. При наличии в анамнезе данных, указывающих на возможную этиологию, могут использоваться специфические анализы – определение концентрации фолиевой кислоты, железа, цинка в плазме крови; ПЦР или ИФА на возбудителей TORCH-инфекций. Для уточнения уровня поражения спинного мозга и размера дефекта применяются методы нейровизуализации – компьютерная и магнито-резонансная томография. Также данные исследования позволяют выявить сопутствующие аномалии строения ЦНС – гидроцефалию, мальформацию Арнольда-Киари и другие. Дифференциальная диагностика менингомиелоцеле проводится с другой формой расщепления позвоночника – менингоцеле.
Лечение менингомиелоцеле
Основное лечение менингомиелоцеле осуществляется хирургическим путем. Суть – послойное закрытие дефекта и формирование спинномозгового столба. Ход операции: выделение и вскрытие грыжевого мешка, погружение тканей ЦНС в позвоночный канал, удаление дефекта и сшивание его остатков, коррекция дужек при помощи миофасциального лоскута. После операции, несмотря на восстановление нормальной структуры спинного мозга, избежать неврологических нарушений удается редко, т. к. ткани спинного мозга и корешков во время внутриутробного развития подвергаются необратимой дегенерации. При сопутствующей гидроцефалии также проводится ее нейрохирургическая коррекция.
Симптоматическая терапия подразумевает лечение развившихся осложнений. Назначают уросептики при частых инфекциях мочеполовой системы, оксибутинина гидрохлорид при дисфункции мочеиспускания и антихолинергические средства для стимуляции нейромедиаторной передачи. Важная роль отводится коррекции рациона ребенка, направленной на компенсацию дефицита микроэлементов. Применяют препараты цинка и железа, фолиевой кислоты, витамина С и В12. При частых запорах рекомендовано увеличить объем потребляемой жидкости.
Прогноз и профилактика менингомиелоцеле
Прогноз при менингомиелоцеле зависит от эффективности проводимого лечения. Как правило, при своевременной хирургической коррекции патологии, адекватной симптоматической терапии и рациональном питании исход достаточно благоприятный.
Специфической профилактики для данной патологии не существует. При отягощенном семейном анамнезе беременной проводится амниоцентез с целью антенатальной диагностики дефектов строения позвоночного столба и спинного мозга плода. Кроме того, используются общепринятые методы исследования в период беременности: УЗИ, определение концентрации альфа-фетопротеина в околоплодных водах. При выявлении TORCH-инфекций осуществляется их лечение и полноценное обследование матери и плода после проведенной терапии. Беременным рекомендуется увеличить количества метионина, витамина В12 и фолиевой кислоты в рационе, т. к. данные вещества снижают риск расщепления позвоночника ребенка.
Источник
Менингоцеле – это один из врожденных пороков развития позвоночника и спинного мозга. В его основе лежит неполное закрытие нервной трубки – анатомической структуры эмбрионального периода.
Классификация
Выделяют три вида пороков, связанных с расщеплением позвоночника (лат: spinabifida): spina bifida occulta, менингоцеле и менингомиелоцеле. Это проявления одного и того же патологического процесса, имеющие разную степень выраженности.
Spina bifida occulta (скрытое расщепление) представляет собой исключительно костный дефект – щель в задней стенке позвонка или нескольких позвонков. Чаще всего это случается в поясничном или крестцовом отделе позвоночника на уровне от L1 (первого поясничного позвонка) до S2, S3 (второго-третьего крестцовых позвонков). Ни оболочки спинного мозга, ни корешки спинномозговых нервов через дефект кости не выпячиваются.
Менингоцеле – выбухание через костный дефект мозговых оболочек, содержащих ликвор. Кисты обычно располагаются в пояснично-крестцовом отделе позвоночника, достигают иногда больших размеров, имеют короткую ножку.
Спинномозговая жидкость при этом скапливается над паутинной оболочкой (meningocele subduralis) или под ней (meningocele subarachnoidalis). Это наиболее доброкачественная форма спинномозговых грыж, так как спинной мозг в большинстве случаев сформирован правильно.
Миеломиелоцеле – это самый сложный и частый из вариантов расщепления позвоночника – при таком пороке развития в дефект кости попадает и выпячивается наружу все содержимое позвоночного канала (спинной мозг с его оболочками и нервные корешки). Это может быть причиной тяжелых неврологических проблем.
Причины возникновения
В развитии всех видов расщепления позвоночника определенную роль играет наследственность. Это подтверждает тот факт, что частота рождения детей со spinabifida у родителей, которые сами страдают этим пороком, выше, чем в популяции.
Факторами риска по развитию данной болезни у детей являются внутриутробные инфекции, ионизирующее облучение, повышение температуры тела матери, действие химических токсинов (например, пестицидов), прием антиконвульсантов (противосудорожных средств) во время беременности, недостаток в рационе питания беременной фолиевой кислоты.
При этом наиболее важным периодом являются первые недели беременности, когда формируется нервная трубка. В норме она должна закрыться на четвертой неделе вынашивания.
Клиническая картина
Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Клинически неврологическая симптоматика может отсутствовать или наблюдаются легкие вялые парезы ног, снижение ахилловых рефлексов.
Иногда спинномозговые оболочки в месте выпячивания могут быть не покрыты кожей. В таком случае оперативное лечение необходимо срочно, чтобы закрыть «ворота» для проникновения инфекции.
Диагностика патологии
Первичный врачебный осмотр позволяет заподозрить наличие у пациента данного заболевания.
Методом выбора для уточнения диагноза является магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
МРТ позволяет точно установить, что является содержимым грыжевого мешка.
Лечение и профилактика
Менингоцеле в области L1 – S2, S3 имеет хороший прогноз в отношении хирургического излечения. Поскольку в состав грыжевого мешка при менингоцеле не вовлечена ткань спинного мозга, после оперативного лечения человек может полностью выздороветь.
Консервативных (нехирургических) методов лечения этой болезни не существует. Операция помимо устранения косметического дефекта преследует цель закрытия входных ворот для возможного проникновения инфекции внутрь позвоночного канала.
В настоящее время активно разрабатываются хирургические методы антенатальной коррекции порока, т.е. операции на позвоночнике плода, когда он еще находится в утробе матери.
Первое направление профилактики – при беременности необходимо избегать факторов риска развития spinabifida. Активная профилактика заключается в приеме препаратов фолиевой кислоты во время вынашивания.
Источник
Содержание:
 Менингоцеле поясничного отдела – патология позвоночника, при которой в нём присутствует отверстие с выходом грыжевого мешка. Выпячивание представляет собой грыжу, которая заполнена жидким содержимым, но не имеет в своём составе спинномозговой оболочки.
Менингоцеле поясничного отдела – патология позвоночника, при которой в нём присутствует отверстие с выходом грыжевого мешка. Выпячивание представляет собой грыжу, которая заполнена жидким содержимым, но не имеет в своём составе спинномозговой оболочки.
Патология встречается относительно редко и диагностируется ещё у плода. При этом отмечается неполное закрытие нервной трубки. Иногда симптомы настолько минимальны, что порок выявляется случайно уже во взрослом возрасте.
Характеристика
Изначально формируется костный дефект, который называется spina bifida occulta и проявляется как расщепление позвоночника. Однако здесь нет пока никаких выпячивании и грыжевых мешков.
Менингоцеле – это второй этап формирования патологии. При этом через костных дефект наружу выходят оболочки спинного мозга, а жидкость здесь – ликвор. Это уже настоящая киста, которая может иметь довольно большие размеры. Но нервные корешки пока в процесс не включены.
На третьем этапе развития, когда появляется менингомиелоцеле, затрагиваются и нервные окончания, и корешки спинного мозга.
Если патология диагностируется ещё у плода, и женщина решает рожать ребёнка с данным заболеванием, то роды проходят только через кесарево сечение, так как при обычных родах киста может повредиться и стать причиной смертельного исхода.
Причины
Менингоцеле пояснично-крестцового отдела диагностируется относительно редко. Изучена патология хорошо, а вот причины до сих пор остаются не выясненными. Но считается, что есть большая вероятность появления грыжи при нехватке фолиевой кислоты и других витаминов, которые женщина не получила во время беременности или в период её планирования.
Второй фактор – генетическая предрасположенность. Замечено, что расщепление позвоночника в основном встречается у те деток, чьи родители также страдали данным заболеванием. К другим провоцирующим факторам следует отнести:
- Внутриутробные инфекции.
- Излучение.
- Повышенную температура тела при беременности без видимых причин.
- Работу на вредном производстве.
- Приём препаратов против судорог.
Существует связь развития менингоцеле с сахарным диабетом у матери, особенно, если он не был своевременно выявлен.
Проявления
Менингоцеле пояснично-крестцового отдела позвоночника диагностируется довольно просто, но иногда расщепление костей столь незначительно, что грыжа имеет минимальный размер и длительное время остаётся без какой-либо диагностик.
Основной симптом – выпячивание в районе поясницы или крестца, размер которого может быть самым разным. Это и есть грыжа, которая покрыта кожей, а внутри у неё ликвор, поэтому она мягкая на ощупь.
Кожа над этим местом истончённая, имеет синюшный или красный оттенок. Иногда грыжа не покрыта кожей, и тогда малышу требуется срочное оперативное вмешательство.
Именно в районе поясницы и крестца данное образование встречается чаще всего. Но не исключается её наличие в области грудной части или шеи.
Каких-либо тяжёлых неврологических проявлений при данной патологии не наблюдается, так как спинной мозг не затрагивается, да и нервные корешки не попадают в кисту. Парезы и параличи происходят только при таком условии.
Но это не значит, что грыжу на спине лечить не надо. Особенно тяжело она протекает в момент ущемления, а произойти это может в любой момент.
Диагностика
 Менингоцеле поясничного отдела у взрослых диагностируется разными методами. Для оценки его содержимого используется методика трансиллюминации, которая позволяет рассмотреть содержимое.
Менингоцеле поясничного отдела у взрослых диагностируется разными методами. Для оценки его содержимого используется методика трансиллюминации, которая позволяет рассмотреть содержимое.
Контрастная миелография проводится для того, чтобы узнать, есть или нет повреждение спинного мозга. МРТ – самый надёжный метод, чтобы выявить все имеющиеся патологические образования, а также точно понять, как сильно произошло расщепление позвонков.
Лечение
Менингоцеле пояснично-крестцового отдела позвоночника у взрослых и детей хорошо лечится, так как в патологический процесс не вовлекаются нервные корешки. После оперативного вмешательства и закрытия грыжевого пространства пациент может считать себя полностью здоровым.
Операцию надо проводить как можно раньше, желательно в первые несколько дней после рождения ребёнка. Если же заболевание обнаружено у взрослого, то здесь всё зависит от имеющихся симптомов и наличия жалоб, а также от размера грыжи.
Но иногда оперативное вмешательство может быть и отложено. Это чаще всего случается с минимальными по размеру грыжами, при целостном кожном покрове и при практически полном отсутствии проявлений, кроме наличия самого грыжевого мешка.
После операции обязательно нужен длительный реабилитационный период, который включает в себя массаж, физиопроцедуры, и правильное питание.
Источник
Менингоцеле (спинномозговая грыжа) – это один из врожденных пороков развития позвоночника и спинного мозга. В его основе лежит неполное закрытие нервной трубки – анатомической структуры эмбрионального периода.

Классификация
Выделяют три вида пороков, связанных с расщеплением позвоночника (лат: spinabifida): spina bifida occulta, менингоцеле и менингомиелоцеле. Это проявления одного и того же патологического процесса, имеющие разную степень выраженности.
Spina bifida occulta (скрытое расщепление) представляет собой исключительно костный дефект – щель в задней стенке позвонка или нескольких позвонков. Чаще всего это случается в поясничном или крестцовом отделе позвоночника на уровне от L1 (первого поясничного позвонка) до S2, S3 (второго-третьего крестцовых). Ни оболочки спинного мозга, ни корешки спинномозговых нервов через дефект кости не выпячиваются.
На спине новорожденного может не быть никаких признаков болезни. Во многих случаях человек вообще не подозревает о наличии у него порока развития позвоночника и узнает об этом случайно во время рентгенологического обследования.
Менингоцеле – более тяжелая патология. Через костный дефект задней части позвонка мозговые оболочки выпячиваются под кожу, образуя карман. Этот карман заполняется спинномозговой жидкостью, превращаясь в кисту. Кисты могут быть самых разных размеров: от небольших до гигантских.
Однако само вещество спинного мозга и корешки спинномозговых нервов не попадают в костный дефект и не ущемляются там. Это значит, что при менингоцеле грубые неврологические нарушения обычно не возникают и хирургическое лечение очень эффективно.
Самый сложный и частый из вариантов расщепления позвоночника – менингомиелоцеле. При таком пороке развития в дефект кости попадает и выпячивается наружу все содержимое позвоночного канала (спинной мозг с его оболочками и нервные корешки). Это может быть причиной тяжелых неврологических проблем.
Причины возникновения
В развитии всех видов расщепления позвоночника определенную роль играет наследственность. Это подтверждает тот факт, что частота рождения детей со spinabifida у родителей, которые сами страдают этим пороком, выше, чем в популяции.
Факторами риска по развитию данной болезни у детей являются внутриутробные инфекции, ионизирующее облучение, повышение температуры тела матери, действие химических токсинов (например, пестицидов), прием антиконвульсантов (противосудорожных средств) во время беременности, недостаток в рационе питания беременной фолиевой кислоты.
При этом наиболее важным периодом являются первые недели беременности, когда формируется нервная трубка. В норме она должна закрыться на четвертой неделе вынашивания.
Клиническая картина
 Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Иногда спинномозговые оболочки в месте выпячивания могут быть не покрыты кожей. В таком случае оперативное лечение необходимо срочно, чтобы закрыть «ворота» для проникновения инфекции.
Менингоцеле в поясничном отделе называют люмбальным. Другое название менингоцеле крестца – сакральное менингоцеле.
Диагностика патологии
Первичный врачебный осмотр позволяет заподозрить наличие у новорожденного ребенка данного заболевания. Методом выбора для уточнения диагноза является магнитно-резонансная томография (МРТ). МРТ позволяет точно установить, что является содержимым грыжевого мешка.
Компьютерная томография позвоночника в отделе L1 – S2, S3 также может определить характер порока, однако ее применение ограничено в период новорожденности в связи с лучевой нагрузкой.
Ультразвуковое исследование используется в период беременности для скрининга пороков развития нервной трубки.
Степени сколиоза: обзор и диагностика всех стадий.
Как быстро и эффективно исправить сколиоз – читайте здесь.
Как лечить спинальную мышечную атрофию?
Лечение и профилактика
Менингоцеле в области L1 – S2, S3 имеет хороший прогноз в отношении хирургического излечения. Поскольку в состав грыжевого мешка при менингоцеле не вовлечена ткань спинного мозга, после оперативного лечения человек может полностью выздороветь.
Консервативных (нехирургических) методов лечения этой болезни не существует. Операция помимо устранения косметического дефекта преследует цель закрытия входных ворот для возможного проникновения инфекции внутрь позвоночного канала.
В настоящее время активно разрабатываются хирургические методы антенатальной коррекции порока, т.е. операции на позвоночнике плода, когда он еще находится в утробе матери.
Первое направление профилактики – при беременности необходимо избегать факторов риска развития spinabifida. Активная профилактика заключается в приеме препаратов фолиевой кислоты во время вынашивания.
https://youtu.be/-rkdd-YiO_o
Источник
