Массаж при дорсопатии позвоночника

Массажу при дорсопатии отводится важная роль – он оказывает благоприятное влияние на организм, восстанавливает силу и тонус мышц, увеличивает работоспособность, улучшает кровоток в тканях.
Полезные свойства массажа при дорсопатии
Правильные движения с оптимальной интенсивностью являются хорошим средством для снятия напряжения мышц. Особую эффективность показывают дозированные прикосновения к определенной зоне. Плавные движения создают рефлекторное расслабление позвоночника, межпозвонковая емкость для деформированного диска увеличивается.
Виды массажа
Массаж при дорсопатии широко применяется в комплексном лечении. Различают несколько видов воздействия:
- Классический – получил широкое применение при болях в поясничном отделе. Массаж при дорсопатии пояснично-крестцового отдела позвоночника включает разные движения: скручивания, выжимания, поглаживания и растирания.
- Точечный – применяют для закрепления положительной динамики лечения. Методика подразумевает механическое воздействие на болевые точки с различной интенсивностью.
- Вакуумный – выполняется с применением банок, способствует восстановлению, улучшению кровотока и питания дисков.
Техника выполнения
Для достижения эффективности процедуры необходимо придерживаться правил выполнения массажных движений. Процедуру следует доверить квалифицированному специалисту, действия непрофессионала могут стать причиной ухудшения состояния больного. Массажист выполняет движения в направлении к лимфоузлам. Сначала необходим разогрев кожи. Движения представляют собой легкие надавливания на поверхность, интенсивность их постепенно возрастает. Мастер последовательно выполняет растирания, разминания и в завершении – поглаживания. В зависимости от зоны воздействия, пациент должен занять определенное положение. Для грудного и поясничного отдела процедура выполняется лежа. При массаже шейного отдела пациент сидит на стуле, опустив голову. Продолжительность отдельной процедуры и курса зависят от симптомов заболевания, обрабатываемого отдела позвоночника и состояния пациента.
Особенности выполнения массажа при дорсопатии пояснично-крестцового отдела
Специалист массирует мышцы с обеих сторон позвоночника, которые служат корсетом, поддерживающим крестцовый и поясничный отделы. Также растирают и разминают пояснично-крестцовую зону и ягодицы. Для массажа при дорсопатии пояснично-крестцового отдела пациент должен занять лежачее положение на твердой поверхности. Желательно, чтобы у стола было отверстие для лица, тогда позвоночник будет в правильном положении. Руки нужно вытянуть вдоль тела, ноги немного развести и расслабиться. Массаж при дорсопатии пояснично-крестцового отдела начинают с разогрева с помощью поглаживающих движений поясницы, крестца и верха ягодиц. Мышцы расслабляются, кровоток улучшается. Далее массажист переходит к выжиманиям, которые чередуют с растираниями и поглаживаниями. Болезненные зоны обрабатываются с большой осторожностью. Также применяются приемы разминания, поколачивания и потряхивания. Движения идут сверху вниз, чтобы улучшить ток лимфы от периферии к паху.
Массаж при дорсопатии шейного отдела позвоночника: особенности и правила
Массаж шейного отдела при дорсопатии начинают с постепенного расслабления мышц путем мягких поглаживаний с наращиванием интенсивности воздействия. Прием применяют в течение 10 минут. Специалист выполняет движения от затылка к плечевой зоне, применяет приемы: растирания ребром ладони, разминания предплечий и растирание верха спины к подмышечным впадинам. Процедура заканчивается поглаживанием.
Варианты и способы массажа при дорсопатии грудного отдела
Пациент занимает сидячее положение. Массажист начинает с поглаживающих движений верхних грудных мышц. Далее лечебный массаж при дорсопатии шейного отдела подразумевает выполнение приемов растирания, разминания и выживания – каждый по 6 раз. Завершают цикл поглаживаниями. Пациенту предлагают сменить положение – расположиться лежа на животе. Последовательно применяют поглаживания спины и шеи, растирание зоны от лопаток к плечам. Специалист тщательно прорабатывает промежутки между ребрами. Также выполняются выжимания и разминания по 7 раз, вибрации вдоль позвоночного столба и поглаживания.
Противопоказания
Массирование разных отделов спины противопоказано при:
- патологических изменениях крови;
- туберкулезе в активной стадии;
- инфекционных заболеваниях;
- хронических болезнях;
- воспалительных процессах;
- появлении новообразований;
- повышенной температуре тела;
- беременности.
Источник
Дорсопатия – это относительно новый, собирательный медицинский термин, обозначающий группу заболеваний позвоночника и мягких тканей спины.
Для всех видов дорсопатии характерны такие симптомы, как боль в спине ( в шее, пояснице или середине спины) и ограниченная подвижность позвоночника. Кроме того, болевой синдром не связан с заболеваниями внутренних органов. Лечение дорсопатии зависит от конкретного заболевания и его тяжести.
Все виды дорсопатий разделены на три большие группы, в зависимости от того, что было причиной заболевания позвоночника.
Первая группа – деформирующие дорсопатии. В эту группу входят заболевания, связанные с дегенеративно-дистрофическими изменениями межпозвоночных дисков, а также анатомические аномалии в позвоночнике, в частности, сублюксации и смещение позвонков (спондилолистез).
Деформирующая дорсопатия – это, в первую очередь, остеохондроз. Это метаболический процесс, при котором межпозвоночные диски становятся тоньше, высыхают, сплющиваются и теряют свою эластичность и амортизирующую функцию. Это приводит к развитию патологий с компрессией нервных структур позвоночника (радикулиты и радикулопатией, невралгии, ишиас) или сосудистых структур (синдром вертебробазилярной недостаточности).
К деформирующим дорсопатиям также относятся все виды аномальной кривизны позвоночника – сколиоз, кифоз, лордоз.
Вторая группа – спондилопатия. Эта группа включает заболевания, связанные с изменениями позвонков. Это могут быть костные разрастания (остеофиты), ложные суставы, снижение плотности костной ткани (остеопороз), болезнь Шейермана-Мау, воспалительные и дегенеративно-дистрофические заболевания позвоночных суставов (спондилоартрит, спондилез).
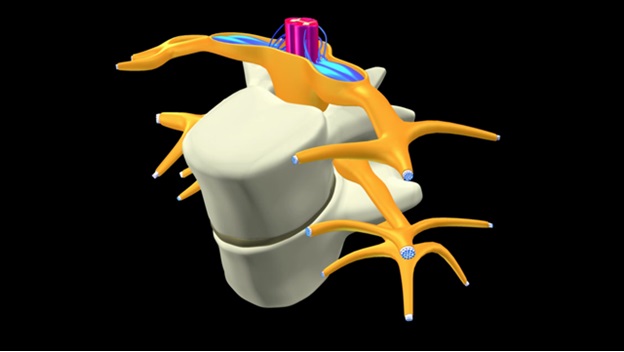
Третья группа заболеваний – вертеброгенная дорсопатия. Она включает в себя заболевания, которые означают изменение морфологической структуры межпозвонковых дисков, от протрузии до разрыва фиброзного кольца и грыжи диска (включая секвестрацию). Основная опасность дискогенных дорсопатий – компрессия или стеноз спинного мозга, что часто приводит к инвалидности.
Причины или что считать дорсопатией?
Можно предположить, что у человека есть дорсопатия, если есть не только патология позвонков или межпозвоночных дисков, но и вообще боль в любой части спины (дорсалгия).
Тем не менее, невозможно на 100% исключить вероятность того, что боль в спине не имеет отраженный характер и не является признаком стенокардии (инфаркта) или заболеваний органов брюшной полости (например, панкреатита).
Вот почему, термин «дорсопатия» имеет широкую интерпретацию. Тем не менее, официальными причинами дорсопатии являются:
- Патологические нарушения изгибов позвоночника (кифоз в грудном отделе позвоночника, избыточный лордоз шейного и поясничного отделов позвоночника)
- Сколиозная деформация;
- Дегенеративная болезнь дисков (остеохондроз) различных отделов позвоночника, с поражением межпозвоночных дисков ;
- Болезнь Бехтерева ( анкилозирующий спондилоартрит);
- Спондилопатии, в том числе воспалительные: сакроилеит, (включая псориатический), инфекционные поражения позвонков (остеомиелит, натечные абсцессы или вторичные гнойные очаги);
- Ослабление или воспалительные поражения межпозвоночных дисков в разных отделах;
- Спондилез (спондилоартроз) с развитием миелопатии и радикулопатии.
Эти состояния развиваются при разрастании костных структур и компрессией близлежащих нервных образований. Таким образом, миелопатия развивается при стенозе спинального канала ( возникает компрессия спинного мозга), а при радикулопатии происходит сдавливание нервного корешка , выходящего из межпозвонковых отверстий.
- Травматическая спондилопатия;
- Стеноз позвоночного канала;
- Болезнь Форестье (анкилозирующий гиперостоз). При этом на месте связок происходит чрезмерное образование костной ткани, что приводит к анкилозу (неподвижности);
- Инфекции (бруцеллез, туберкулез позвоночника), а также нейропатическая спондилопатия.
Предрасполагающие факторы, которые часто приводят к развитию дорсопатии:
- «Сидячий» образ жизни, низкая двигательная активность;
- Выраженный остеохондроз межпозвоночных дисков (оказывается, что одна из видов дорсопатий приводит к развитию других дорсопатий);
- Постоянные постуральные расстройства;
- Несбалансированная диета с большим количеством быстрых углеводов, жиров;
- Наличие вредных привычек;
- Период после менопаузы у женщин;
- Наличие снижения плотности костной ткани (остеопороз)
- Недостаток витамина D3; или кальция в питании
- Нарушение метаболизма мочевой кислоты;
- Вредные условия труда и жизни ( низкая температура воздуха, сырость, сквозняки);
- Специфика работы связанная с осевыми нагрузками на позвоночник.
- Определенная генетическая предрасположенность, которая проявляется индивидуальным гормональным, биохимическим, иммунологическим и соматогенным статусом, в частности, особенностями соединительной ткани.
Частота возникновения – это, в первую очередь, патология пояснично-крестцового отдела позвоночника, а вторая – поражение шейного отдела.
Дорсопатия: симптомы
Когда следует обратиться к врачу? В конце концов, у каждого человека был эпизод боли в спине, какие признаки должны насторожить пациента? Это симптомы, на которые человеку необходимо обратить внимание, и не затягивать визит к врачу:
- Боль в спине стала постоянной, особенно когда она усиливается ночью и не снимается медикаментами .
- Болезненные ощущения корешкового генеза, то есть боли резкие и усиливаются при резких движениях, кашле, чихании, смехе .
- Отмечаются нарушения чувствительности, связанные с болью или дискомфортом в спине (онемение), снижение чувствительности к температуре и тактильным воздействиям.
- Появление таких симптомов как слабость в мышцах рук и ног, гипотрофии мышц (одна конечность становится тоньше другой).Трофические изменения в конечностях (ломкость ногтей, выпадение волос, сухость и шелушение кожи).
- Уменьшение амплитуды движений суставов, боли в мышцах.
- Ощущение онемения и боли в руках, ногах, нарушение ощущения конечностей, слабость мышц, их паралич, снижение рефлексов и атрофия мышечной ткани;
- Мышечные спазмы, ограничение и уменьшение объема возможных движений;
- Местные изменения в мягких тканях (сосудистые, дегенеративные, биохимические).
В зависимости от места поражения, возможны следующие симптомы дорсопатии:
- Шейный отдел позвоночника: боли в плечах, руках. Также пациенты могут жаловаться на шум в голове, головокружение, вспыхивающие цветные пятна и мелькание мушек перед глазами. Если есть сочетание этих симптомов с головной болью, то возможно речь идет о развитии синдрома позвоночной артерии – одного из осложнений дорсопатии шейного отдела позвоночника;
- Грудной отдел позвоночника: боль в спине, в области сердце ;
- Пояснично-крестцовая боль в нижней части спины, которая распространяется в ноги, пах, а иногда в органы малого таза;
- Поражения нервных корешков: грыжи межпозвоночных дисков, дегенеративные заболевания дисков – стреляющие боли и снижение чувствительности (спондилез, спондилолистез).
Типы боли при дорсопатии:
- Местная боль – постоянная, локализованная, в области, где есть изменения в позвоночнике;
- Проекционная боль очень близка по своей природе к местным, но распространяется по пораженному нерву;
- Корешковая (нейропатическая) боль – эта боль имеет простреливающий характер, в покое может снижаться, но при любом движении (чихание, кашель) эта боль резко усиливается. Такая боль может сопровождаться гипотонией ( атрофией) мышц ,нарушениями чувствительности.
- Миофасциальная боль является результатом мышечного спазма и психогенного компонента.
Некоторые врачи используют термины для описания локально-синдромальных характеристик: радикулопатия, торакалгия, пояснично-крестцовый радикулит, люмбаго, цервикальная дорсопатия.
Диагностика
Рентгенография
МРТ
КТ (МСКТ)
ПЭТ
ЭНМГ (ЭМГ)
Лабораторная диагностика
Методы лечения
Лечение дорсопатии и ее осложнений осуществляется в основном с помощью консервативных методов, направленных на облегчение боли, регуляцию функционирования нервных корешков и торможение процессов дегенерации в структурах позвоночника.
Тактика лечение, в каждом конкретном клиническом случае, будет зависеть полностью от тяжести заболевания, болевого синдрома и его причин.
Почти все виды дорсопатии лечатся консервативно. Исключениями являются посттравматический спондилез и выраженная дегенерация межпозвонковых дисков. Такая дискогенная поясничная дорсопатия может приводить к нарушениям функции органов малого таза и требует экстренного оперативного лечения.
Основными принципами лечения дорсопатии являются:
- Устранение боли и воспаления, которое часто сопровождает хронические заболевания позвоночника;
- Уменьшение хронического мышечного спазма;
- Улучшение микроциркуляции тканей;
- Курсовые приемы хондропротекторов для улучшения обмена хрящевой ткани;
- Контроль нарушений чувствительности (витамины, антиоксиданты)
- Пополнение минерального дефицита;
В лечении дорсопатии применяются следующие методы:
Ортопедические изделия – подушки и матрасы используются для нормализации сна и пассивной разгрузки позвоночника. Лечение острых болей в шее предполагает кратковременное использование воротника Шанца . При выраженном мышечном спазме в пояснице также может быть рекомендован корсет ,для разгрузки и уменьшения спазма мышц .
Медикаментозное лечение

- Нестероидные противовоспалительные препараты (НПВП). Они назначаются в острой стадии болевого синдрома для уменьшения и ингибирования воспаления в пораженной области;
- Миорелаксанты. Применяются при сильных спазмах в мышцах, чтобы снять напряжение со спины и уменьшить боли;
- Седативные средства. В лечении лорсопатии эти препараты необходимы для воздействия на центральное звено восприятия боли, и они позволяют уменьшить мышечный спазм и нормализовать сон.
- После снижения болевых проявлений, для восстановления тканей рекомендуется провести курс витаминов, биостимуляторов.
- Сосудистые препараты. Эти лекарства помогают улучшить кровоснабжение позвоночника, а также микроциркуляцию в области корешков .
- • Скелетное вытяжение. При выполнении тракции происходит растяжение паравертебральных связок, мышц и тканей. В результате, расстояние между отдельными позвонками может быть увеличено на 1-4 мм. При сжатии нервного корешка или кровеносных сосудов грыжей диска или остеофитом вытяжение может уменьшить или полностью снять компрессию;
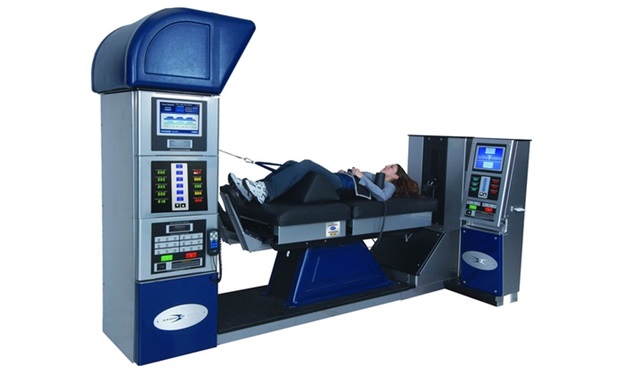
Физиотерапия. Криотерапия, ХИЛТ – терапия, Хивамат, электрофорез, ультразвук, фонофорез диадинамические токи, магнитные поля – широко используются в комплексном лечении дорсопатии.
ЛФК. Физические упражнения, как гимнастика, так и упражнения с отягощением, играют важную роль в комплексном лечении дорсопатии и позволяют не только снизить боль, но и предотвратить прогрессирование процессов дегенерации в позвоночнике.
Иглорефлексотерапия. Этот метод лечения используется при всех типах дорсопатии. В стадии острого болевого синдрома иглорефлексотерапия позволяет снять боль, воспаление, отек, улучшает прохождение нервных сигналов по нервным волокнам и устраняет такие симптомы, как онемение и мышечную слабость в кистях рук или стопах. В период комплексного лечения дорсопатии иглорефлексотерапия улучшает циркуляцию крови , стимулирует процессы регенерации тканей .
Массаж
Эта медицинская процедура используется при лечении дорсопатии позвоночника, как в активных точках, так и вдали от биологически активных точек. Основной результат использования массажа – улучшение обменных процессов, активизация защитных сил организма, процессов заживления и обновления тканей, восстановление баланса иммунной системы.
Мануальная терапия
Манипуляции на позвоночнике активно используются при лечении дорсопатии. Мануальная терапия устраняет подвывихи и смещение позвонков, снимает мышечные блоки, улучшает подвижность позвоночных суставов в двигательных сегментах позвоночника . Это помогает быстро снять боль, улучшить иннервацию и диапазон движений.
Осложнения
Вследствие того, что диагноз «дорсопатия» является термином, обозначающим группу заболеваний объединенных только по одной особенности – локализации, проводить прогнозирование возможных осложнений достаточно трудно.
Надо понимать, что в большинстве случаев эти заболевания приводят к инвалидности и ухудшению качества жизни, поскольку результатом прогрессирования патологических процессов являются сколиоз, анкилоз, сплющивание позвонков, миелопатия.
В заключение следует отметить, что дорсопатия представляет собой целую «семью» болезненных состояний позвоночника, ребер и мышц задней части туловища. Как и любое заболевание, дорсопатию легче предотвратить, чем лечить. Поэтому, стоит заботиться о здоровье своей спины заранее с раннего возраста, чтобы не жалеть об этом в зрелые годы.
Источник
Дорсопатия шейного отдела позвоночника – термин несколько противоречивый. С одной стороны, «dorsum» означает «спина», то есть разговор идет о боли в спине, с другой стороны – упоминание шейного отдела позвоночника подразумевает проблемы в области шеи и сопряженных (связанных) с ней участков: верхних конечностей, груди, органов грудной клетки.
Слово «pathia» в переводе означает «боль», но данное состояние может проявляться еще и нарушением (повышением или отсутствием) чувствительности, парестезией (чувством затекания, онемения, «ползания мурашек»), слабостью мышц рук или плечевого пояса, головокружением, ощущением показывания внутри грудной клетки, затруднением вдоха (или выдоха)… Словом, заболевание это многогранное, для диагностики достаточно сложное.
Содержание статьи:
Причины дорсопатии и факторы риска ее развития
Какие наблюдаются симптомы
О режиме и использовании отрезов, воротников.
Немедикаментозное лечение
Медикаментозное лечение
Факторы риска и причины
В популярной литературе часто можно встретить определение дорсопатии как прямого следствия остеохондроза, «дегенеративного заболевания опорно-двигательной системы». Складывается обманчивое впечатление о том, что дорсопатия шейных позвонков — удел пожилых людей.
 На самом деле, это не совсем так. Во-первых, так называемые дегенеративные заболевания позвоночника могут развиваться, уже начиная с возраста тридцати лет, особенно если пациент курит или употребляет в пищу много «быстрых» углеводов и мало продуктов, содержащих кальций.
На самом деле, это не совсем так. Во-первых, так называемые дегенеративные заболевания позвоночника могут развиваться, уже начиная с возраста тридцати лет, особенно если пациент курит или употребляет в пищу много «быстрых» углеводов и мало продуктов, содержащих кальций.
Во-вторых, дорсопатия шейного отдела позвоночника вовсе не обязательно является следствием процессов старения опорно-двигательного аппарата.
Вот наиболее частые причины возникновения патологии шейного и шейно-грудного отделов позвоночника:
- травмы, в том числе «привычные», а также выполнение резких движений без предварительной подготовки, растяжение мышц;
- сдавление нервного корешка грыжей межпозвоночного диска;
- ношение тяжестей;
- неудобная посадка за столом при работе с компьютером;
- неудобное положение во время сна;
- гипермобильность (повышенная растяжимость) соединительной ткани;
- нерациональное питание, приводящее к ухудшению питания межпозвоночных дисков.
Все указанные причины могут приводить, как уже говорилось, к изменениям позвонков и межпозвонковых дисков. Если учесть, что через отверстия в позвонках и между ними проходят нервные корешки и сосуды, то становится понятно, что малейшее нарушение, будь то сужение отверстий или появление костных разрастаний вблизи них, приводит к развитию симптомов болезни.
Симптомы дорсопатии шейного отдела
Пациенты с этим недугом обычно жалуются на боль в том или ином отделе шеи, затылке, области плеч, предплечий, груди или верхней части спины. Характерным симптомом является то, что при самомассаже, растирании болезненной области неприятные ощущения полностью или частично исчезают. Боль в шее усиливается при поворотах или наклонах головы в сторону поражения.
Слабость мышц может быть от незначительной до выраженной, когда становится невозможным поднять одну или обе руки, сжать кисть в кулак, удержать чашку или ручку.
 Парестезии – один из самых неприятных симптомов. Эти явления беспокоят постоянно, вне зависимости от времени суток или выполнения нагрузки. Они чаще, чем боль, являются поводом обратиться за медицинской помощью.
Парестезии – один из самых неприятных симптомов. Эти явления беспокоят постоянно, вне зависимости от времени суток или выполнения нагрузки. Они чаще, чем боль, являются поводом обратиться за медицинской помощью.
Парестезии чаще всего возникают «по ходу» ветвей нерва, корешок которого подвергается ущемлению. Нервные структуры, выходя из позвоночного канала, направляются к «своему» участку организма: сердцу, мышцам, коже. Вот почему при патологии нервного корешка больной может чувствовать и покалывание в области сердца, и жжение кожи кистей, и боль в бицепсах или любых других мышцах.
Синдром позвоночной артерии – отдельное явление, которому посвящены многие страницы научной литературы. Речь идет о признаках нарушения адекватного кровоснабжения головного мозга при сдавлении позвоночной артерии в костном канале. И хотя причина данной патологии напрямую связана со структурами шеи, больной будет жаловаться на головокружение, эпизоды повышения артериального давления, ухудшение памяти, шум в ушах. А вот какие-либо боли таких пациентов могут не беспокоить вовсе.
Режим
Нередко приходится слышать о том, что при возникновении симптомов дорсопатии шейного отдела больные соблюдают строгий постельный режим. А ведь именно малоподвижный образ жизни или работы является наиболее частой причиной этого болезненного состояния! Укладывание в постель может оказать больному «медвежью услугу», замедляя выздоровление.
Ортезы, воротники
 Для ношения ортезов, основное назначение которых — снять нагрузку (компрессию) с поврежденных корешков, — нужны достаточно веские основания.
Для ношения ортезов, основное назначение которых — снять нагрузку (компрессию) с поврежденных корешков, — нужны достаточно веские основания.
Ношение ортезов назначают в послеоперационном периоде, для снятия болей в остром периоде шейного радикулита, после травм. Не стоит злоупотреблять ортезом и применять его лишь для профилактики возникновения обострений хронической дорсопатии шейного отдела.
Немедикаментозные методы
К нелекарственным методам лечения относят: сухое тепло (как способ самопомощи), массаж, мануальную терапию и физиотерапию. Прежде, чем рассмотреть каждый из этих методов в отдельности, нужно напомнить о недопустимости подобного лечения при наличии заболеваний щитовидной железы, гипертонической болезни и опухолях, или даже в случае подозрения на них! Для проведения диагностики в таких ситуациях следует сразу обращаться к врачу.
- Сухое тепло и другие «домашние» методы. Народная медицина предлагает рецепты, основанные на согревающем и раздражающем воздействии на кожу (составы на основе барсучьего жира, димексида, пчелиного и змеиного ядов), укутывание шеи и плеч шерстяными изделиями.
- Массаж и самомассаж. Принято считать, что массаж является наиболее мягким воздействием на пораженную область в случае шейного радикулита и развития в связи с этим дорсопатии. Массаж так называемой «шейно-воротниковой зоны» позволяет добиться мягкого расслабления спазмированных мышечных «тяжей», улучшения притока крови к поврежденным структурам. Даже легкий самомассаж после каждого часа, проведенного за компьютером, является отличной профилактикой развития дорсопатии.
- Мануальная терапия. Шейные позвонки – самые хрупкие и уязвимые, поэтому мануальная терапия этой области – поистине «высший пилотаж». Если есть сомнения в высокой квалификации специалиста, то, учитывая важность проходящих рядом с этими позвонками нервных и сосудистых структур, от проведения этого лечения лучше отказаться.
- Физиотерапия. Практикующие врачи отдают предпочтение методам, направленным на снятие воспаления и глубокому прогреванию тканей шеи. Наибольшей популярностью пользуются электрофорез с применением гидрокортизона и парафинотерапия.
Медикаментозное лечение
Для эффективного лечения дорсопатии обычно назначают одновременно несколько средств, цель которых – снять боль, воспаление, улучшить питание нервов, устранить болезненный мышечный спазм. Оптимальным является сочетание лекарственной терапии с физиолечением и занятиями (в фазе восстановления) лечебной физкультурой. Применяют следующие группы препаратов:
- нестероидные противовоспалительные препараты (в форме гелей, мазей, таблеток или специальных пластырей, пропитанных лекарством);
- хондропротекторы;
- витамины группы В;
- миорелаксанты;
- в тяжелых случаях и с большой осторожностью возможен однократный прием диуретиков и глюкокортикостероидов (обычно в виде инъекции в область болезненно спазмированной мышцы);
- так называемые «сосудистые» препараты, улучшающие микроциркуляцию, то есть кровоснабжение в области пораженного нерва;
- при невыносимых болях, резко снижающих качество жизни больного, назначают лекарственные средства из группы антиконвульсантов.
 Если в течение двух недель не отмечается положительной динамики, врачебная тактика пересматривается: обычно «не сработавший» препарат заменяют на лекарство из другой группы, назначают лечебные «блокады» или добавляют к схеме терапии новые составляющие.
Если в течение двух недель не отмечается положительной динамики, врачебная тактика пересматривается: обычно «не сработавший» препарат заменяют на лекарство из другой группы, назначают лечебные «блокады» или добавляют к схеме терапии новые составляющие.
В том случае, если в течение четырех недель симптоматика дорсопатии шейного отдела сохраняется, необходимо пересмотреть диагноз или лечебную тактику. Чаще всего оказывается, что грыжа диска шейного отдела (если именно она явилась источником возникновения жалоб) достигла значительных размеров и подлежит хирургическому лечению.
Источник
