Люмбалгия поясничного отдела позвоночника лфк

Острую или подострую боль в области поясницы достаточно часто называют люмбалгией. По сути, это классификация болевого синдрома, который возникает в результате нарушений функциональности позвоночного столба, а не самостоятельного заболевания. Появление боли в поясничном отделе наиболее часто вызвано остеохондрозами, остеопорозами, гиподинамией или, наоборот, усиленными физическими нагрузками.
В большинстве случаев люмбалгия поясничного отдела не взаимосвязана с развитием серьезных патологических нарушений. Она носит временный характер в виде тупой ноющей боли, иррадиирущей в заднюю поверхность бедра, и усиливающейся при любых физических усилиях. Со временем боли купируются, но в любой момент могут вновь возникнуть до того момента, пока не будет устранена причина их возникновения. При отсутствии терапии и игнорировании проблемы вполне возможна инвалидизация пациента.
Классификация заболевания
Люмбалгия является разновидностью дорсалгии. В МКБ-10 (международной классификация болезней) она закодирована номером M54.5, что указывает на поясничные боли.
По течению люмбалгия делится на 2 типа:
- Острая. Боли возникают внезапно. Нередко они не связаны с заболеваниями позвоночного столба, за исключением протрузий в межпозвоночных дисках.
- Хроническая. Нарастание боли происходит постепенно. Чаще всего она взаимосвязана с хроническим течением патологического процесса в позвонках и близлежащих тканях.
По своему происхождению люмбалгию можно разделить также на 2 вида:
Вертеброгенные
Этот тип заболевания тесно взаимосвязан с развитием патологических проявлений в позвоночном столбе:
- дегенеративно-дистрофические (спондилоартрозы, остеохондрозы и т.д.);
- остеопорозы;
- деформации позвоночного столба (кифосколиозы, сколиозы);
- грыжи и протрузии;
- нарушения связочного аппарата позвоночного столба;
- смещение, а также травмирование.
В список вертеброгенных проявлений включены опухолевидные новообразования любой этиологии.

Вертеброгенная люмбалгия возникает при заболеваниях пояснично-крестцового отдела позвоночника
Невертеброгенные
К развитию этой формы приводят:
- болезни тканей, а также нарушения в работе почек, герпетические высыпания, опухолевидные образования, травмы и мышечные растяжения;
- болезни кишечника, почек и других внутренних органов;
- развитие миофасциальной боли в результате длительной антифизиологической позы, а также механического повреждения мышц спины.
Кроме того, к невертеброгенным факторам можно отнести миозиты и лишайный герпес.
Причины
Основными факторами, способствующими возникновению люмбалгии в поясничном отделе, являются:
- неправильная осанка и физические усилия, в том числе поднятие тяжестей;
- недостаточное поступление в организм микроэлементов;
- мышечная гипотрофия;
- усиленный рост костей у детей и подростков;
- избыточная масса тела и плоскостопие;
- переохлаждение спины;
- беременность и стрессовые ситуации;
- неправильный выбор обуви.

Причиной люмбалгии может стать длительная статическая поза
Кроме того, к развитию болевого синдрома способны привести возрастные изменения в соединительных тканях. Во всех случаях возникновения люмбалгии обязательно снятие боли после того, как будет выяснена причина ее появления.
Механизм развития
Люмбалгия занимает второе место по распространенности патологического процесса неврологического характера, после головных болей. Наиболее часто заболевание наблюдается у пациентов старше 50 лет, особенно у женщин в период развития менопаузы. Однако боли способны появиться у подростков (девочек 10-12 лет) и мальчиков (13-17 лет). Это связано с гормональной перестройкой организма и периодом активного роста.
Появившиеся боли классифицируется как:
- корешковая – возникает при сдавливании спинномозговых нервных корешков;
- отраженная – болевой синдром вызван нарушениями в работы внутренних органов;
- локальная – болевой синдром провоцируется раздражениями костно-мышечной структуры, находящейся вблизи поясницы.
Характерной локализацией болевого синдрома является пространство между 4 и 5 поясничными позвонками. Верхние позвонки намного реже подвергаются повреждению, что связано с особенностями распределений нагрузок на позвоночный столб. Постоянный дискомфорт вынуждает пациента принять наиболее щадящую позу для максимального расслабления мышц.
Опасность развития заболевания
Вертеброгенные боли, спровоцированные заболеваниями позвоночного столба, значительно ограничивают пациента в движении, что негативно влияет на качество жизни. Кинжальные боли (люмбаго) могут беспокоить человека на протяжении продолжительного времени. Это может привести к нарушению осанки и неправильному формированию двигательных стереотипов, снижающих болезненный синдром. Однако основную опасность представляют не боли, а причины их возникновения, например, деформирующая и дистрофическая дорсопатия.
При остеохондрозах наблюдается истончение межпозвонковых дисков, что каждый раз при обострении приводит к еще большему их разрушению и необратимым последствиям в дальнейшем. При развитии межпозвонковых грыж обострение люмбалгии сопровождается опасностью секвестрации (последней стадии заболевания), что требует незамедлительного оперативного вмешательства.
В результате защемления корешков в спинномозговых нервах люмбалгия сопровождается отраженными суставными и мышечными болями, а также иррадиацией боли в область ягодиц и промежности. Нередко люмбалгия сопровождается гинекологическими проблемами и урологическими заболеваниями, расстройствами кишечника и т. д.
Диагностика
Люмбалгия диагностируется на основании визуального осмотра, а также проведения инструментального обследования пациента.
- Рентгенография. По результатам рентгеновских снимков можно установить наличие деформативных изменений в позвоночнике и возможное сужение спинномозгового канала.
- Компьютерная томография. Позволяет с особой точностью проверить полученную информацию.
- МРТ. Результаты МРТ дают полную картину причины возникновения боли не только в позвоночном столбе, но и в близлежащих тканях, нервных корешках и кровеносных сосудах. После оценки всех анализов и снимков, врач делает заключение о необходимой терапии.

Компьютерная диагностика люмбалгии
Симптомы
Характерным симптомом люмбалгии является напряжение и боли в поясничном отделе позвоночника. На месте локализации боли образуется уплотнение, которое при пальпации доставляет сильнейший дискомфорт для больного. При нажатии на уплотненную область у пациента наблюдается положительный «синдром прыжка» (резкие вздрагивания).
Негативная симптоматика сопровождается следующими особенностями:
- чаще всего присутствуют односторонние боли, сопровождающиеся различной интенсивностью;
- из-за защемления нервных окончаний могут возникнуть «простреливающие» боли и возможно временное ограничение подвижности больного;
- при болях слабой интенсивности основные причины развития люмбалгии бывают невертеброгенного характера;
- боли усиливаются во время кашля, движения, чихания и т. д., а облегчение наступает только в положении лежа на боку;
- пациент резко ограничен в движениях, он не может сделать наклон вперед, при этом прогибания в спине и боковой наклон менее болезненный;
- человек не может сесть, положив одну ногу на другую, а также спуститься по ступеньке вниз, при этом он старается щадить больную сторону;
- пациенту крайне затруднительно разогнуться, поэтому он помогает руками, которые кладет на поясницу, при этом мышцы на пояснице сильно напрягаются, их невозможно полностью расслабить при пальпации (прощупывании) рядом расположенных тканей отмечается болезненность;
- наблюдается симптом Гейта (появление резкой боли в положении лежа на спине, при попытке резко согнуть ногу в коленном суставе или бедре на стороне поражения, притянув конечность к животу).
В том случае, когда люмбалгия спровоцирована появлением позвоночной грыжи, симптоматика сопровождается онемением нижних конечностей, нарушениями двигательной активности и снижением рефлекторной чувствительности.
Терапевтические мероприятия
Лечение люмбалгии предполагает в первую очередь нейтрализацию болевого симптома, однако важно учитывать, что болезненный синдром является проявлением патологического состояния организма, которое также необходимо устранять.
Поэтому все лечебные мероприятия разделяются на три направления:
- Симптоматическое (устранение патологических проявлений).
- Патогенетическое (воздействие на механизм развития симптоматики).
- Этиологическое (нейтрализация причин заболевания).
Как правило, доброкачественность люмбалгии позволяет достаточно успешно ее лечить, особенно в начальной стадии развития болезни. Для большей эффективности анальгезирующая медикаментозная помощь должна сочетаться с устранением причины люмбалгии.
При хроническом болевом симптоме терапия люмбалгии включает в себя:
- выполнение лечебного массажа;
- мануальная терапия;
- физиотерапевтические процедуры;
- вакуумная терапия;
- ЛФК;
- ортопедия;
- сухие и подводные вытяжения;
- иглорефлексотерапия, в том числе фармакопунктура.

Выполнение лечебного массажа при люмбалгии
Огромное значение следует уделять использованию пояснично-крестцовых корсетов, которые фиксируют область поясницы, снижают давление на позвоночные диски, нервные окончания и сосуды. Благодаря ортопедическим изделиям отмечается значительное облегчение состояния позвоночного столба.
Медикаментозная терапия
Для комплексного лечения рекомендуется применение следующих препаратов:
- для снижения мышечного тонуса и купирования болезненного синдрома назначаются Сирдалуд, Мидокалм, Баклофен, Диклофенак, Нимесулид и т. д.;
- для снятия боли могут выполняться обезболивающие блокады с лидокаином и новокаином;
- для расширения сосудов и снижения вязкости крови используются такие препараты, как Пентоксифиллин и Актовегин;
- для восстановления хрящевой ткани назначаются Афлутоп и Дона-3.
При тяжелом развитии симптоматики рекомендуются противовоспалительные стероидные средства (Дексамезатон, Гидрокортизон, Дипроспан и т.д.), но при назначении гормональных средств необходимо учитывать короткий курс лечения, так как они способны вызвать множество побочных проявлений.
Успешность терапии люмбалгии напрямую зависит от степени развития болевого синдрома. При обострении рекомендуется соблюдение постельного режима (не менее 3 дней), лежа на ровной жесткой поверхности с согнутыми в коленях ногами (можно подложить специальный валик). Главной целью такого положения пациента является максимальное распрямление позвонков, мышечное расслабление и снятие нервного напряжения.
ЛФК, массаж и физиотерапия
Занятие лечебной физкультурой и физиотерапевтические мероприятия способствуют:
- хорошему мышечному растяжению;
- усилению гибкости межпозвоночных сочленений;
- укреплению мышц спины;
- улучшению кровообращения;
- активизации лимфотока;
- снижению отеков нервных окончаний;
- ускорению тканевой регенерации;
- устранению боли и т. д.

Комплекс ЛФК при вертеброгенной люмбалгии
Кроме того, комплексное использование этих процедур позволяет нейтрализовать люмбалгию за максимально короткий промежуток времени, что предупреждает развитие хронического процесса. Единственным условием выполнения массажа и ЛФК является необходимость стихания острого процесса, чтобы не усилить болевой синдром.
Оперативная хирургия
При тяжелом течении люмбалгии, сопровождающемся нарушением кровообращения, абсцессами, новообразованиями и иннервацией в спинном мозге, требуется хирургическое вмешательство.
В том случае, когда нестабильные движения позвонка доставляют человеку мучительные боли, выполняется спинальная фузия (операция по сращиванию дегенеративного сегмента с имплантом).

Выполнение дискэктомии позвоночника
При появлении межпозвонковых грыж хирург может выполнить дискэктомию (удаление позвоночного диска, с заменой его искусственным). Однако к оперативному вмешательству врачи прибегают только в крайних случаях, так как это опасно частыми рецидивами люмбалгии.
Заключение
Как правило, люмбалгия достаточно хорошо лечится, поэтому важно обращение к врачу при появлении ее первых симптомов для того, чтобы впоследствии предупредить прогрессирование процесса.
Важно учитывать, что люмбалгия входит в список заболеваний, которые способны освобождать мужчин от прохождения службы в армии, но для этого необходимо документальное подтверждение обострений в прошлом и результаты полного обследования пациента.
Прогноз на выздоровление напрямую зависит от факторов возникновения болевого синдрома. При остром развитии воспалительного процесса, но своевременно начатой терапии прогноз на выздоровление благоприятный. При органических нарушениях и травмировании позвоночного столба прогноз менее благоприятный, а повреждения способны к прогрессированию. Исход зависит от времени обращения за помощью к врачу.
Источник
Люмбалгия или хроническая боль в пояснице не является редкостью. Например, в США боль в пояснице является вторым по частоте неврологическим недугом после головных болей. Нередко хроническая боль в пояснице приводит к длительной потере трудоспособности, а определенном проценте случаев и к инвалидности. Как правило, при острой боли в пояснице причиной, чаще всего, являются травмы или воспалительные процессы (артриты) и боли в пояснице обычно длятся от нескольких дней до нескольких недель. Острые боли также могут быть обусловлены патологией со стороны внутренних органов и иметь отраженный характер. Некоторые острые болевые синдромы могут привести к серьезным осложнениям, при отсутствии должного лечения.
Хроническими болями в пояснице считаются боли, которые длятся более 12 недель (3 месяцев). Хронические боли в пояснице могут прогрессировать и иногда не удается выяснить истинную причину болей в пояснице.
Причины
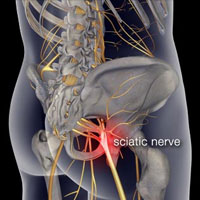 Боль в пояснице (хроническая) является только симптомом. Наиболее частыми причинами люмбалгии являются заболевания или травмы мышц, костей, и / или нервов в позвоночнике. Боли, возникающие в результате патологии органов брюшной полости, таза или груди могут также ощущаться в пояснице, и такие боли называются отраженными. Многие заболевания брюшной полости, такие как аппендицит, аневризмы, заболевания почек, почечные инфекции, инфекции мочевого пузыря, инфекции тазовых органов могут быть причиной болей в пояснице. Нормальная беременность может также быть причиной болей в пояснице, в связи с повышенной нагрузкой на поясничный отдел позвоночника и растяжением мышц и связок.
Боль в пояснице (хроническая) является только симптомом. Наиболее частыми причинами люмбалгии являются заболевания или травмы мышц, костей, и / или нервов в позвоночнике. Боли, возникающие в результате патологии органов брюшной полости, таза или груди могут также ощущаться в пояснице, и такие боли называются отраженными. Многие заболевания брюшной полости, такие как аппендицит, аневризмы, заболевания почек, почечные инфекции, инфекции мочевого пузыря, инфекции тазовых органов могут быть причиной болей в пояснице. Нормальная беременность может также быть причиной болей в пояснице, в связи с повышенной нагрузкой на поясничный отдел позвоночника и растяжением мышц и связок.
Наиболее частые причины люмбалгии
 Компрессия корешков, при которой происходит сдавление нервного корешка различными тканями, чаще всего, грыжей диска. Компрессии корешка нередко обозначаются как радикулопатии.
Компрессия корешков, при которой происходит сдавление нервного корешка различными тканями, чаще всего, грыжей диска. Компрессии корешка нередко обозначаются как радикулопатии.
Грыжа межпозвоночного диска. Дегенеративные изменения в межпозвонковых дисках приводят к разрыву фиброзного кольца и воздействию пульпозного ядра на близлежащие нервные структуры.
Спондилез – это дегенеративные изменения в позвоночнике, которые происходят так же, как и изменения в межпозвонковом диске, но поражают костные ткани. Болевые проявления при спондилезе обусловлены костными разрастаниями, которые воздействуют на нервные структуры.
Стеноз спинномозгового канала, чаще всего, обусловлен дегенеративными изменениями в позвоночнике и у пациента может быть болевой синдром с иррадиацией в обе нижние конечности, которые усиливается даже при непродолжительной ходьбе или стоянии.
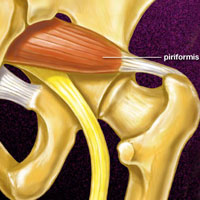 Синдром конского хвоста требует неотложной медицинской помощи, так как происходит компрессионное воздействие на элементы конского хвоста (дистальной части спинного мозга). При синдроме конского хвоста у пациента наблюдаются боли в пояснице с иррадиацией в ноги, нарушения чувствительности, нарушения функции органов малого таза (недержание кала и невозможность произвольного мочеиспускания).
Синдром конского хвоста требует неотложной медицинской помощи, так как происходит компрессионное воздействие на элементы конского хвоста (дистальной части спинного мозга). При синдроме конского хвоста у пациента наблюдаются боли в пояснице с иррадиацией в ноги, нарушения чувствительности, нарушения функции органов малого таза (недержание кала и невозможность произвольного мочеиспускания).
Болевые синдромы и фибромиалгия.
Миофасциальные боли характеризуется болью и болезненностью при пальпации локальных областей (триггерных точек), снижению объема движений в заинтересованных группах мышц и боль имеет характерную иррадиацию, не ограниченную ходом периферических нервов. Как правило, растяжение мышц приводит к уменьшению боевых проявлений. Для фибромиалгии характерна болезненность в мышцах, скованность мышц и разлитая боль по всему телу.
Неинфекционные воспалительные заболевания позвоночника (например, анкилозирующий спондилит или болезнь Бехтерева) может вызвать скованность и боль в позвоночнике, которая усиливается в утренние часы. Болезнь Бехтерева обычно дебютирует у подростков и молодых взрослых.
Опоясывающий лишай. Повреждения нервов может произойти при вирусном заболевании Herpes Zoster, что может приводить к болевым проявления в грудной клетке или поясницы.
Заболевания почек.
Почечные инфекции, камни и травматические кровотечения в почках (гематомы) нередко являются причиной болей в пояснице, в том числе и хронических.
Беременность часто приводит к появлению боли в пояснице, в основном из-за нарушения естественной кривизны позвоночника и появления гиперлордоза, а также из-за расположения ребенка внутри брюшной полости. Кроме того, имеет значение влияние женского гормона эстрогена и гормона релаксина, что приводит к ослаблению связок и опорных структур таза и позвоночника.
Заболевания яичников, такие как кисты яичников, миома матки, эндометриоз могут быть причиной хронических болей в пояснице – люмбалгии.
Опухоли. Боль в пояснице может быть обусловлена опухолями как доброкачественными, так и злокачественными, которые могут быть первичными или метастатическими. Симптомы варьируют от локальной боли до интенсивной с иррадиацией в ноги и нарушением функции органов малого таза.
Болезнь Педжета – заболевание неясной этиологии, при котором происходит десинхронизация процессов синтеза костной ткани, что приводит к ослаблению костной ткани,деформации костей и может быть причиной локальных болей в костях, но подчас это заболевание протекает бессимптомно. Болезнь Педжета чаще встречается у людей в возрасте старше 50 лет. Предполагают определенную генетическую роль и некоторых вирусов в развитии этого заболевания. Костные разрастания в поясничном отделе позвоночника могут приводить к развитию хронических болей в области поясницы.
Кровотечения или инфекции в области таза.
Кровотечение в области таза, как правило, возникают при значительных травмах, но иногда кровотечения возможны у пациентов, принимающих препараты для разжижения крови (например, непрямые антикоагулянты). Кровотечение может приводить к развитию острого болевого синдрома. Инфекции таза достаточно редко могут быть причиной люмбалгии и в основном это является осложнением таких заболеваний, как дивертикулез, болезнь Крона, язвенный колит, воспалительные заболевания органов малого таза, инфекцией маточных труб матки, и даже аппендицит. Тазовая инфекция является серьезным осложнением этих заболеваний и часто сопровождается повышением температуры, снижением артериального давления, проявлениями общей интоксикации организма.
Инфекция хрящевой или костной ткани позвоночника.
Инфекции межпозвонковых дисков (септический дисцит) и костной ткани (остеомиелит) встречаются крайне редко. Эти инфекции приводят к локальной боли и повышению температуры. Чаще всего, бактериями, вызывающими эти инфекции, являются золотистый стафилококк и микобактерии туберкулеза. Туберкулезная инфекция позвоночника называется болезнь Пота. Иногда к поражению костной ткани может привести такое заболевание как бруцеллез, при котором, чаще всего, поражаются крестцово-подвздошные сочленения.
Аневризма аорты.
У пожилых людей, атеросклероз может привести к ослаблению стенки крупных артериальных сосудов (аорты) в брюшной полости. Это истончение может привести к выпячиванию (аневризме) стенки аорты. Хотя большинство аневризм не вызывают симптомов, некоторые могут вызвать пульсирующую боль в пояснице.
Диагностика
 Тщательный анамнез и физический осмотр, как правило, позволяют диагностировать угрожающие жизни состояния, которые могут быть связаны с болью в пояснице. Пациент описывает начало появления, интенсивность боли, продолжительность болей и других симптомов, любые ограничения в движении; историю предыдущих эпизодов болей или наличие соматических заболеваний, которые могут быть связаны с болью. Врач проводит изучение неврологического статуса, чтобы определить возможную причину боли и при необходимости назначит план обследования с использованием, как инструментальных, так и лабораторных методов исследования.
Тщательный анамнез и физический осмотр, как правило, позволяют диагностировать угрожающие жизни состояния, которые могут быть связаны с болью в пояснице. Пациент описывает начало появления, интенсивность боли, продолжительность болей и других симптомов, любые ограничения в движении; историю предыдущих эпизодов болей или наличие соматических заболеваний, которые могут быть связаны с болью. Врач проводит изучение неврологического статуса, чтобы определить возможную причину боли и при необходимости назначит план обследования с использованием, как инструментальных, так и лабораторных методов исследования.
Рентгенография позволяет определить грубые изменения в костной ткани, такие как травмы позвоночника или разрушения костной ткани.
Компьютерная томография значительно превышает по информативности рентгенографию и позволяет получить изображение при таких состояниях, как грыжа диска, стеноз спинального канала, наличие опухолей.
Магнитно-резонансная томография (МРТ) наиболее достоверный метод визуализации морфологических изменений и позволяет диагностировать дегенеративные изменения, изменения в мышцах, связках, нервах, сосудах.
ЭМГ и ЭНМГ позволяет определить функциональные нарушения нервной системы, определить нарушения проводимости по нервным волокна и мышцам.
Сцинтиграфия используется для диагностики и мониторинга инфекции, опухолей и основана на разности поглощения радиоактивного вещества патологической тканью, по сравнению со здоровой тканью.
Термография – это метод, при котором используются инфракрасные датчики для измерения малых изменений температуры между двумя сторонами тела или температуры конкретного органа. Термография может быть использована для констатации компрессии корешка.
УЗИ позволяет визуализировать внутренние органы брюшной полости, малого таза и это метод исследования часто используется для дифференциальной диагностики люмбалгии. УЗИ исследование позволяет также определить повреждения связок, мышц, сухожилий.
Лабораторные исследования широко применяются для диагностики воспалительных процессов, инфекций, ревматоидных заболеваний.
Люмбалгия. Лечение
 В большинстве случаев незначительные боли в спине лечатся без хирургического вмешательства.
В большинстве случаев незначительные боли в спине лечатся без хирургического вмешательства.
Медикаментозное лечение
Лекарства часто используются для лечения острой и хронической боли в пояснице и люмбалгии. Эффективное снятие боли может включать сочетание различных по действию препаратов. Это могут быть препараты группы НПВС, которые позволяют уменьшить болевые проявления, уменьшить воспалительный процесс. Применяются также миорелаксанты, которые уменьшают мышечный спазм при люмбалгии. При длительном болевом синдроме применяются также антидепрессанты, как трициклические, так и ингибиторы обратного захвата серотонина и иногда противосудорожные препараты, которые воздействуют на центральные звенья болевых ощущений.
Опиоиды, назначают при интенсивной острой или хронической боли, но их длительное применение ограничено наличием выраженных побочных действий (болезненное привыкания).
ЛФК. Физические упражнения считаются одним из наиболее эффективных методов лечения хронической боли в пояснице, связанной с дегенеративными заболеваниями позвоночника. Упражнения помогают укрепить мышцы спины, пресса и, таким образом, постепенно избавиться от болевых проявлений при люмбалгии. Укрепление мышечного корсета особенно важно пациентам со слабым развитием мышц. Упражнения должны быть как с отягощением, так и в виде различных гимнастик, необходимых для растяжения связок.
Мануальная терапия с помощью определенных манипуляций позволяет увеличить мобильность двигательных сегментов, что также способствует уменьшению болевых проявлений и улучшает биомеханику движений. Тракционная терапия позволяет снять компрессию корешков, и достаточно применятся при наличии грыж, протрузий, сопровождающихся компрессионным воздействием на корешки.
Иглотерапия. За счет восстановления проводимости нервных импульсов позволяет восстановить чувствительность и проведение импульсов по нервам и мышцам. Интервенционная терапия позволяет уменьшить люмбалгию путем блокирования нервной проводимости между конкретными областями тела и головного мозга. Варианты такой терапии колеблются от введения (инъекции) местных анестетиков стероидов в мягкие ткани до стимуляции спинного мозга. Подходы варьируются от инъекции местных анестетиков, стероидов или наркотиков в мягкие ткани, суставы или нервные корешки до стимуляции спинного мозга. При сильной боли небольшие дозы препаратов можно вводить катетером непосредственно в спинной мозг.
Физиотерапия включает применение таких методов, как чрескожная электрическая стимуляция нервов, ультразвук с различными лекарствами, лазер, УВТ, криотерапия и т.д.
В тех случаях, когда консервативное лечение люмбалгии оказывается не эффективным или есть прогрессирующая неврологическая симптоматика, возможно применение хирургических методов лечения. В настоящее время широкое применение получили малоинвазивные хирургические методики с использованием эндоскопического оборудования.
Источник
