Лекция по грыжам позвоночника
Грыжа межпозвонковых дисков – опасное заболевание позвоночника, которое часто развивается как осложнение остеохондроза. Появление грыжи может быть связано с возрастными изменениями, но эта болезнь поражает людей не только преклонного возраста. Соответствующий диагноз может быть поставлен человеку и в 20 лет.
Если болезнь не получает грамотного лечения, пациент рискует получить инвалидность.
!
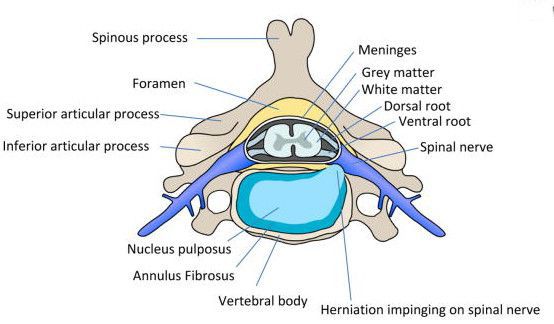
Диагноз «грыжа МПД» обозначает, что произошел разрыв фиброзного кольца межпозвонкового диска, в результате чего возникло выпячивание пульпозного ядра.
Межпозвоночные диски (МПД) – хрящевые тела, соединяющие позвонки между собой и выполняющие функцию амортизации. Это возможно за счет специфической структуры дисков: внутри они состоят из малосжимаемого и студенистого ядер, которые ограничены плотным фиброзным кольцом.
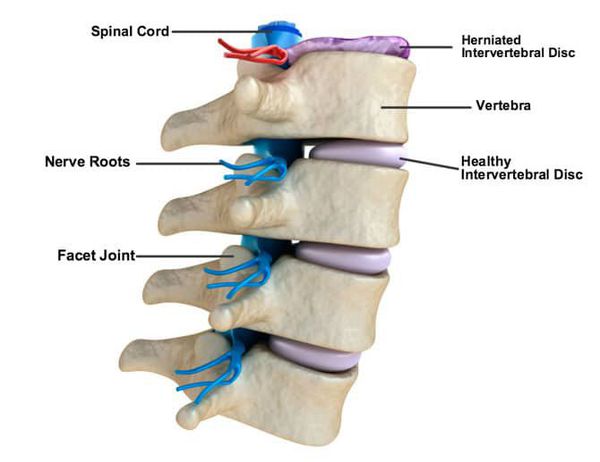
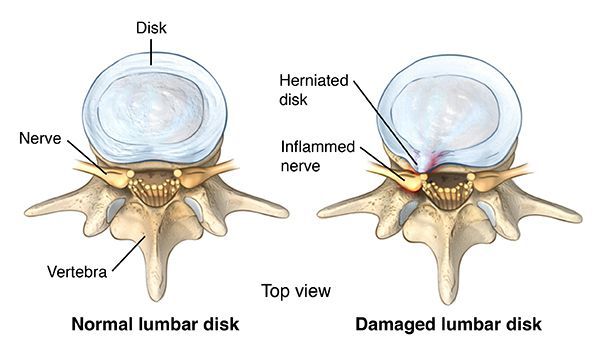
Грыжа развивается, когда повреждается кольцо, и не сдерживаемое им студенистое ядро выпячивается наружу. Выходя за пределы фиброзного кольца, грыжа сдавливает нервные корешки, а травмированные нервные волокна дают о себе знать сильной болью.
Грыжи МПД классифицируются в зависимости от расположения, размера и стадии клинического проявления. Принимая во внимание сторону, в которую происходит выпячивание пульпозного ядра, выделяют боковые, заднебоковые, переднебоковые и срединные грыжи. Если выпячивание наблюдается в нескольких направлениях, в диагнозе будет значиться «комбинированная грыжа МПД».
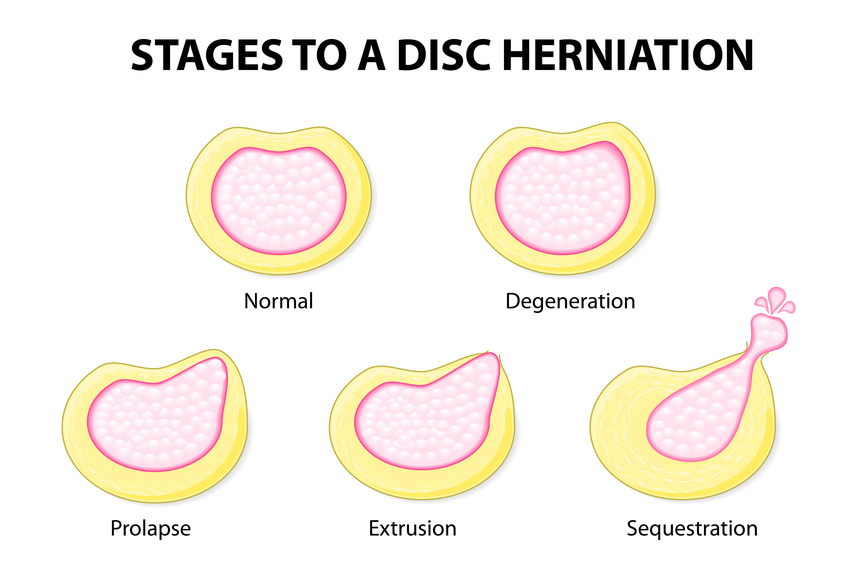
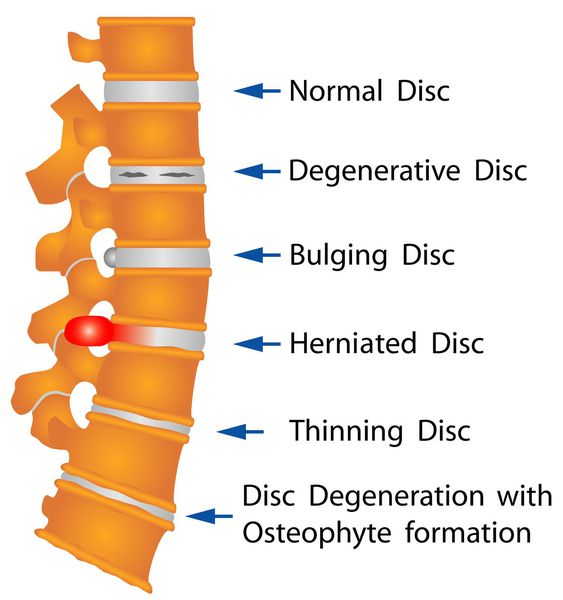
Когда происходит выпадение пульпозного ядра за пределы кольца, так что оно повисает наподобие капли, специалисты говорят об экструзии. Если грыжа выпячивается более чем на 4 мм, речь будет идти о протрузии. Выпячивание пульпозного ядра меньше, чем на 3 мм за пределы фиброзного кольца, принято именовать пролабированием.
Заболевание может проходить через 3 этих состояния как через 3 стадии. Начинается грыжа обычно с того, что в межпозвонковых дисках образуются трещины, через которые происходит выпячивание ядра – пролабирование. Вторая стадия заболевания наступает, когда появляются протрузии. Этот процесс сопровождается усилением болевого синдрома.
На третьей стадии ядро перестает выполнять функции амортизации, а на позвоночнике образуются остеофиты – костистые отростки. На заключительной стадии может наблюдаться атрофия окружающих тканей и полная потеря подвижности позвоночника на пораженном участке.
Причины появления грыж
- Неправильная осанка. Нарушения осанки создают неравномерное распределение нагрузки по позвоночному столбу. Это вызывает дистрофические изменения в тканях фиброзного кольца.
- Слабость мышечного корсета. Слабые мышцы – результат недостаточных физических нагрузок, низкой двигательной активности. Именно мышцы удерживают позвонки в определенном положении, и если они недостаточно развиты, о правильной осанке остается только мечтать.
- Остеохондроз. Дистрофические изменения в позвоночнике часто связаны с неправильной осанкой, слабостью мышц и нарушением обмена вещества. Если остеохондроз не лечить, он будет прогрессировать, что может привести к разрыву фиброзного кольца.
- Инфекционные заболевания. Перенесенные заболевания влияют на метаболизм, они могут стать причиной дистрофических изменений в позвоночнике.
- Травмы. Травмы становятся причиной появления грыжи даже у человека с идеально здоровым позвоночником – грубые механические воздействия вредны для спины.
- Наследственность. Сами по себе грыжи, конечно, не передаются по наследству. Зато передается специфическое строение позвоночника, которое может способствовать развитию заболевания при наличии других факторов.
Преклонный возраст нельзя считать причиной развития заболевания. С возрастом упругость студенистого ядра в МПД значительно снижается, поэтому и выпячивания происходят реже. Но это относится только к людям старше 50 лет.
С другой стороны, с возрастом может усугубиться застарелый остеохондроз. Избыточный вес тоже нельзя рассматривать в качестве причины болезни, но это один из провоцирующих факторов: дополнительные килограммы равноценны дополнительной нагрузке на позвоночник.
Чаще всего встречается межпозвоночная грыжа поясничного отдела – это наиболее уязвимый участок позвоночного столба, испытывающий максимальные нагрузки. Грыжа склонна развиваться постепенно: процесс может занимать месяцы и даже годы.
Толчком к разрыву фиброзного кольца, пусковым механизмом патологии часто становится резкий поворот или наклон туловища, ушиб или падение, в результате которых пораженное фиброзное кольцо разрывается, а студенистое тело выталкивается наружу.
Позвоночник начинает стареть по достижению человеком 20 лет. В этом возрасте его развитие завершается, и запускаются механизмы старения. Начиная с 20 лет необходимо заботиться о здоровье спины. Первые симптомы развития грыжи могут появиться в юном возрасте, но заболевание способно прогрессировать на протяжении десятка лет, пока боль станет непереносимой, а патология не даст осложнения на внутренние органы.
Симптомы межпозвоночной грыжи
- Усиливающиеся боли в спине.
- Усугубление боли во время кашля или чихания.
- Онемение или покалывание в области позвоночника.
- Мышечная слабость.
- Похудение одной конечности – руки или ноги.
Симптомы развития грыжи отличаются в зависимости от ее локализации. Если задет поясничный отдел, боль будет отдавать в ногу, человеку станет сложно ходить, наклоняться, возникнет ощутимая хромота. Может быть нарушена работа внутренних органов, так что появятся симптомы заболеваний желудочно-кишечного тракта или органов малого таза. На поздних стадиях наблюдаются проблемы с мочеиспусканием и дефекацией.
Грыжа межпозвоночная в шейном отделе диагностируются намного реже. Для них характерны боли, распространяющиеся в руку, возможна потеря симметричности плеч. Человек начинает мучиться сильными головными болями – они служат сигналом о нарушении нормального кровообращения, повреждении нервных тканей. Появление грыжи в грудном отделе – большая редкость. Оно сопровождается болью во время вдоха-выдоха. Болезненные ощущения в груди могут ошибочно восприниматься как боли в сердце.
Диагностика заболевания
Диагностировать грыжу на основании одного только анамнеза и первичного осмотра нельзя. Решающую роль при постановке диагноза играют визуализирующие методы: МРТ, КТ, рентгенография. Последняя методика практически утратила свою актуальность с внедрением во врачебную практику КТ – компьютерной томографии. Недостаток рентгеновского метода заключается в том, что с помощью полученного снимка можно оценить состояние одних только костей, но не хрящей и мягких тканей.
 Компьютерная методика уступает в точности МРТ – магнитно-резонансной томографии, но зато это более экономичный способ исследования. С помощью КТ можно рассмотреть кости и хрящи, но нервные волокна и другие мягкие ткани остаются практически невидимыми. Поэтому золотым стандартом диагностики заболеваний позвоночника остается МРТ, позволяющая получить точное изображение межпозвонковых дисков, мышц и даже нервных окончаний.
Компьютерная методика уступает в точности МРТ – магнитно-резонансной томографии, но зато это более экономичный способ исследования. С помощью КТ можно рассмотреть кости и хрящи, но нервные волокна и другие мягкие ткани остаются практически невидимыми. Поэтому золотым стандартом диагностики заболеваний позвоночника остается МРТ, позволяющая получить точное изображение межпозвонковых дисков, мышц и даже нервных окончаний.
Также для постановки диагноза может быть использована электронейромиография – это исследование, направленное на измерение скорости движения нервных импульсов. Процедура может быть необходима, чтобы установить степень поражения нервных волокон на определенном участке.
Лечение межпозвоночной грыжи
Существует 2 подхода к лечению межпозвонковой грыжи: консервативный и оперативный. От идеи прибегнуть к народной медицине лучше отказаться сразу – в случае с грыжей это может быть опасно для здоровья.
!
Вопреки распространенному мифу, постановка диагноза «грыжа» необязательно влечет за собой хирургическое вмешательство.
Консервативное лечение заключается в купировании болевого синдрома, снятии отека тканей, восстановлении нормальной подвижности позвоночника. Эти цели могут достигаться с помощью акупунктуры или вакуумной терапии. Лечение длится от трех месяцев до полугода. Какие еще методы могут быть показаны пациентам с грыжей МПД?
- Вытяжение – один из старейших методов, но прибегнуть к нему может только опытный врач. С помощью вытяжения можно вернуть смещенный диск на место, уменьшив тем самым давление на нерв и сняв боль. Специалист при этом должен грамотно рассчитать усилие, иначе позвоночнику будет нанесена еще большая травма. Этой методике многие клиники отдают предпочтение перед всеми прочими.
- Мануальная терапия – этот способ немного похож на вытяжение, он также может оказаться опасным, если врач допустит ошибку. Опытный мануальный терапевт может снять нагрузку с поврежденного участка, но обращаться к мануальщику без направления от лечащего врача нельзя. Мануальная терапия остается лидером по количеству осложнений после лечения.
- Лечебная гимнастика также призвана снять нагрузку с поврежденного участка позвоночника. Гимнастику можно назвать средством «Сам себе мануальный терапевт». Это средство безопаснее двух предыдущих, но к нему редко можно прибегнуть в остром периоде, когда боль в спине невыносима. Хотя существуют специальные комплексы, направленные на снижение боли.
- Нетрадиционные методики: йога, гирудотерапия, лечение пчелами. Гирудотерапия и лечение пчелами снимают отек и воспаление, помогают нормализовать кровообращение, но они не могут вернуть сместившийся диск на место. Йогу можно рассматривать в качестве альтернативы классической лечебной гимнастике, но нагрузки во время занятий нужно тщательно дозировать, перенапряжение способно вызвать обострение.
Пациентам назначаются болеутоляющие препараты. Надо понимать, что исчезновение или ослабление боли не означает полного выздоровления. Анальгетики призваны избавить человека от страданий, физического дискомфорта, но они не способствуют выздоровлению позвоночника.
Наравне с анальгетиками показаны противовоспалительные препараты – выпячивание грыжи сопровождается отеками и воспалением тканей. Пациенту показан постельный режим и запрещен подъем тяжестей, нервные и физические перенагрузки.
Оперативное лечение показано в таких ситуациях, когда консервативные методы оказываются недейственными. Сигналом к тому, что человеку необходима помощь хирурга, можно считать неослабевающие в течение 3 месяцев боли, которые невозможно купировать анальгетиками. Во время хирургического вмешательства удаляют пораженный участок позвоночного диска.
!
Большое значение имеет грамотная реабилитация после лечения – человек должен ограничивать двигательную активность. Однако в реабилитационный период необходимо заниматься щадящей лечебной гимнастикой, которая поможет вернуться к нормальному образу жизни. Также может быть назначен прием витаминов, хондропротекторов и антидепрессантов.
Профилактика заболевания
Базовая профилактика заболеваний позвоночника заключается в поддержании правильной осанки и укреплении мышц спины. Двигательная активность, гимнастика, умеренные нагрузки можно считать эффективной мерой против остеохондроза и всех его осложнений. Но не всякий спорт полезен.
Если есть предрасположенность к грыжам – например, этот диагноз ставился одному из близких родственников, то некоторых видов спорта необходимо избегать. Бодибилдинг – «заклятый враг» позвоночника. Во время тренировок по бодибилдингу спортсмены нередко срывают спину, а поясница испытывает дополнительные нагрузки.
Также нужно стараться избегать переохлаждений, резких наклонов с утяжелением – в роли утяжеления могут выступать тяжелые сумки или рюкзак. Поднимать тяжести необходимо осторожно, приседая и подгибая ноги, – это помогает равномерно распределить нагрузку по позвоночнику.
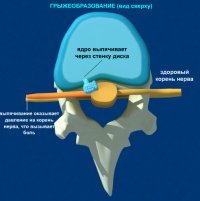
Анимация об образовании грыжи МПД
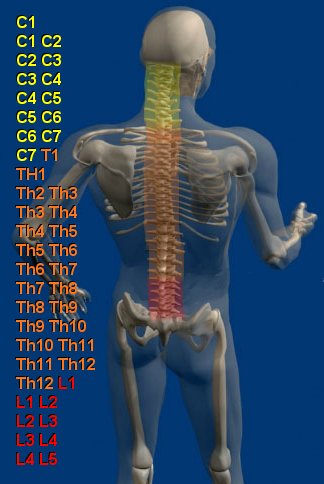
Схема позвоночника поможет узнать,
на какие органы может влиять грыжа в каждом конкретном сегменте
(С5-С6, Th11-Th12, L4-L5…)
Результаты медицинских исследований и другая, специализированная информация.
- Причины возникновения грыжи межпозвоночного диска
- Пациентам с грыжей межпозвоночного диска следует как можно быстрее начать лечение
- Грыжеобразование дегенеративно изменённых МПД и вирусная инфекция
- Эффективность комплексного лечения грыж межпозвонковых дисков
- Регресс грыжи МПД на фоне ортопедических способов лечения
- Анализ результатов хирургического лечения грыж межпозвонковых дисков поясничного отдела позвоночника
- Динамика неврологической симптоматики у больных, оперированных по поводу грыжи межпозвонковых дисков
- Хирургическое лечение рецидивных грыж МПД
Статьи по теме:
- Грудная грыжа
- Поясничная грыжа
- Шейная грыжа
- Упражнения при грыже межпозвонкового диска
Обсуждения в форуме:
- Грыжа диска – операция?
- Межпозвонковая грыжа
- Большая грыжа диска – только операция или..?
- Грыжа или остеохондроз?
- Системы упражнений при межпозвонковых грыжах и протрузиях.
- И все-таки они уменьшаются!
Лекции и передачи о межпозвоночной грыже
Грыжи дисков Позвоночника. Лекция. 1 часть | Грыжи дисков Позвоночника. часть 2 | Грыжи дисков Позвоночника Часть 3 | Формирование межпозвоночной грыжи | Как производится хирургическая операция грыжи диска? | Межпозвоночная грыжа: симптомы и признаки | Грыжа межпозвонкового диска. Операции не спасут | Лечение грыжи без операции | МРТ диагностика грыж межпозвонкового диска | Грыжа позвоночника! Метод Бубновского | Удаление межпозвонковой грыжи поясничного отдела со стабилизацией на PEEK-стержнях | Эндоскопическое удаление грыжи диска по технологии TESSYS Joimax |
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
Над статьей доктора
Кричевцов В. Л.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 6 февраля 2018Обновлено 29 октября 2020
Определение болезни. Причины заболевания
Грыжа диска позвоночника — это одно из самых серьёзных проявлений остеохондроза.
Как известно, человеческий позвоночник состоит из позвонков, разделенных специальными дисками. При остеохондрозе вначале происходит дегенерация пульпозного ядра, оно обезвоживается, разволокняется, тургор его постепенно уменьшается и исчезает.[1] Под влиянием главным образом резких физических нагрузок может произойти растяжение или разрыв фиброзного кольца диска с выпячиванием студенистого диска в стороны и образованием грыжи. В большинстве случаев выпяченный диск или остеофиты травмируют не только корешок, но и близлежащие ткани, которые тоже служат источником боли.[5]
Межпозвоночный диск содержит три категории коллагенов, относительное количество которых изменяется с возрастом. Коллагеновая сеть диска состоит преимущественно из фибриллярного коллагена I и II типа, который составляет приблизительно 80% от общего коллагена диска. Поврежденный фибриллярный коллаген ослабляет механическую прочность ткани диска и приводит к образованию неферментативных поперечных связей между основными аминокислотами коллагена и восстановительными сахарами. С возрастом образование коллагеновых волокон нарушается, и молекулярные изменения могут привести к снижению структурной целостности и биомеханической функции диска.[3]
Грыжи диска встречаются в разном возрасте — от 20 до 50 лет и старше. Впервые были установлены в 20-х годах прошлого столетия перимиелографическим путем и на операциях.[2]
Грыжа диска поясничного отдела является одним из наиболее распространенных клинических диагнозов, наблюдаемых в спинальной практике. Известные факторы риска для грыжи диска включают в себя ручной труд, длительное вождение автомобиля и работу с наклонами или вращениями. От 70 до 85% людей хотя бы раз в жизни сталкивались с болью в пояснице. Это существенно ограничивает работоспособность у лиц моложе 45 лет и имеет серьезные социально-экономические последствия. Этиология этого болевого синдрома до конца неясна, но в 40% случаев он связан с дегенерацией межпозвонкового диска.[4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы межпозвоночной грыжи
Чаще всего заболевание возникает в поясничном отделе позвоночника, гораздо реже — в шейном и грудном.
Первым и самым главным симптомом, который свидетельствует о такой патологии, становится сильная боль.
Широко признанным источником боли в спине является дегенерация межпозвоночного диска, мягких тканей между позвонками, которые поглощают и распределяют нагрузки и придают гибкость позвоночнику. По мере того, как происходит дегенерация, наблюдается повышение уровня воспалительных цитокинов, деградация коллагена, изменения фенотипа клеток диска. Потеря молекул гидрофильной матрицы приводит к структурным изменениям и спинальной нестабильности и является основной причиной грыжи, ишиаса и, возможно, стеноза.[6]
Характер болей различный: от тупых, ноющих до острых, режущих, рвущих, иногда стреляющих болей, принимающих непереносимый характер и лишающих больного всяких движений. Боли носят постоянный характер, усиливаются при определенных движениях больного, ходьбе, кашле, чихании, дефекации. Могут сменяться парестезиями тактильного, реже — температурного характера.
Боль можно спровоцировать натяжением (симптом Ласега). Вследствие болей создается вынужденное положение больного в постели, в сидячем положении, нарушается походка. Нередко наблюдается рефлекторное искривление позвоночника в виде сколиоза, выпуклостью обращенное в больную сторону. Нередко можно обнаружить болезненность мышц поясницы, ягодицы и голени, а также гиперестезию кожи (резкая болезненность на щипок или укол). Слабость в дистальном отделе ноги, легкая атрофия, гипотония, дряблость мышц. Имеется изменение рефлексов, чаще ахилловых, реже — коленных.[2]
Патогенез межпозвоночной грыжи
Межпозвонковые диски представляют собой хрящевые суставы, функция которых состоит в основном в обеспечении поддержки и гибкости позвоночника. Между позвонками располагаются диски, которые состоят из фиброзной ткани. Диски связаны с соседними позвонками верхними и нижними хрящевыми торцевыми пластинами (CEP). Фиброзная ткань диска предназначена для поддержания периферического напряжения при изгибе или скручивании.
Нормальный межпозвоночный диск представляет собой слабо иннервированный орган, снабженный только сенсорными (преимущественно ноцицептивными) и постганглионарными симпатическими (вазомоторными эфферентами) нервными волокнами. Интересно, что при дегенерации межпозвоночный диск становится плотно иннервируемым даже там, где в нормальных условиях нет иннервации. Механизмы, ответственные за рост нервов и гипериннервацию патологических межпозвоночных дисков, до сих пор неизвестны. Среди молекул, которые предположительно участвуют в этом процессе, называются некоторые члены семейства нейротрофинов, которые, как известно, обладают как нейротрофическими, так и нейротропными свойствами и регулируют плотность и распределение нервных волокон в периферических тканях. Нейротропины и их рецепторы имеются в здоровых межпозвоночных дисках, но в патологических наблюдаются гораздо более высокие уровни, что свидетельствует о корреляции между уровнями экспрессии нейротропинов и плотностью иннервации в межпозвоночном диске. Кроме того, нейротропины также играют роль в воспалительных реакциях и передаче боли, увеличивая экспрессию связанных с болью пептидов и модулируя синапсы ноцицептивных нейронов в спинном мозге.[7]
Аномальная механическая нагрузка представляет собой еще один важный потенциальный стресс, который может способствовать повреждению ткани диска. Когортные исследования указывают на связь между длительной физической нагрузкой и потерей подвижности позвоночника и высотой диска и другими возрастными факторами.
Низкое обеспечение питательными веществами и низкий уровень pH также являются факторами, снижающими устойчивость диска к дополнительным питательным и экологическим нагрузкам. Гибель клеток диска начинается, если концентрация глюкозы падает ниже критических порогов (<0,5 мМ). Кислотные состояния (рН <6,7) также могут снижать жизнеспособность клеток. Показано, что низкие уровни O2 и pH уменьшают синтез коллагена.
Важно отметить, что старение диска является системным процессом, который не возникает в изоляции и, вероятно, зависит от процессов старения соседних спинальных структур.[3]
Классификация и стадии развития межпозвоночной грыжи
В литературе наиболее принята классификация стадий по L. Armstrong (1952).
- I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки и твердой мозговой оболочки. Появляются боли в спине.
- II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого она выпадает, — грыжа диска. В этой стадии Э. И. Раудам (1965), Р. И. Паймре (1966, 1973) различали подстадию А с подсвязочным расположением грыжи через прорванную заднюю продольную связку, а в редких случаях — и подстадию В, когда диск перфорирует твердую мозговую оболочку, попадая в надпаутинное пространство. Для второй стадии клинически характерно появление корешковых симптомов и, нередко, грубых антальгических компонентов вертебрального синдрома.
- III стадия. Дегенерация пролабированного диска, возможная как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания — остеофиты. Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, и течение болезни приобретает хронический характер. Будучи «идеальным показанием» для оперативного вмешательства, секвестр лучше всего выявляется компьютерной или МР-томографией.[8]
Межпозвоночные грыжи делятся по размеру:
- пролапс;
- выступ;
- экструзия
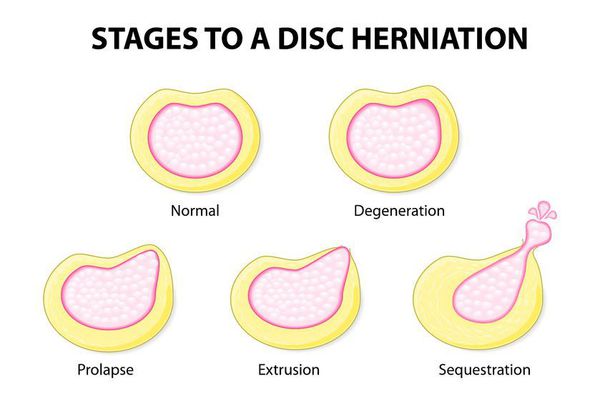
И по местоположению:
- боковые;
- переднебоковые;
- заднебоковые;
- медиальные;
- комбинированные.
Осложнения межпозвоночной грыжи
У больных с грыжей диска позвоночника могут встречаться осложнения:
1.Ирритативно-рефлекторные синдромы.
- болевые
- мышечно-тонические
- компрессионно-сосудистые
2. Синдром позвоночной артерии.
3. Компрессионная миелопатия.[8]
Диагностика межпозвоночной грыжи
Межпозвоночная грыжа диагностируется на основании жалоб пациента, результатов анализов и дополнительных обследований.
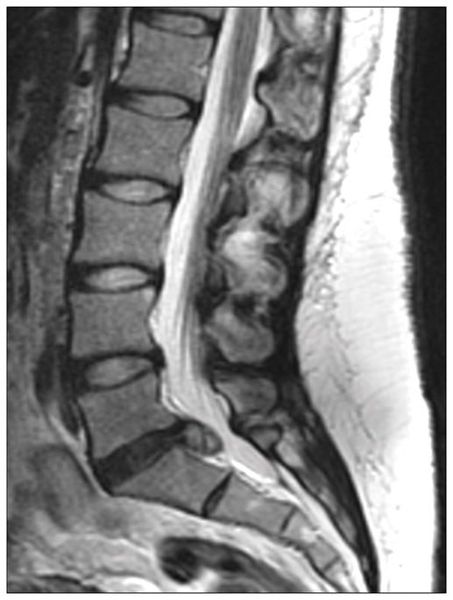
С появлением КТ и МРТ диагностика грыжи диска значительно упростилась, так как данный вид обследований видит как костную ткань, так и мягкие ткани. Врач рентгенолог по снимкам описывает конфликт тканей (кости, диск, нервы, связки, мышцы и др.), который обязателен при выпячивании грыжи. В настоящее время рентгенография используется только при травме.
Лечение межпозвоночной грыжи
Лечение больному назначают исходя из причинной и симптоматической терапии. Симптоматическая терапия направлена на ослабление и снятие боли. Для этого применяют средства, в задачу которых входит изменение нарушенных функций нервов, и средства, направленные на ликвидацию воспалительных очагов.[2]
Оперативное вмешательство при дискогенных радикулитах следует производить после того, как испробовано консервативное лечение. Показанием к операции служит длительное течение болезни, частые рецидивы, отсутствие эффекта от консервативного лечения, появление каудальных и спинальных симптомов хотя бы в легкой степени.[2]
В остром периоде — покой, больного укладывают на твердый матрац или деревянный щит.[9] Назначают обезболивающие препараты.
При поражении межпозвоночных дисков со сдавлением корешков показано вытяжение. В современных клиниках вытяжение проводят на специальных тракционных столах с подключенным электрическим приводом.
При сильных болях назначают:[9]
- промедол;
- глюкокортикоиды (дипроспан, дексаметазон);
- НСПС (Диклофенак, Вольтарен, Ксефокам и др.);
- хондропротекторы (Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат);
- витамины группы В (В1, В6, В12);
- витамин С;
- сосудистые препараты (Актовегин, Трентал, Лизина аэсцинат и др.);
- миорелаксанты (Мидокалм, Сирдалуд, Баклосан и др.);
- антидепрессанты (Амитриптилин и др.).
Есть предположение, что основным медиатором воспаления при грыже межпозвонкового диска является «фактор некроза опухоли».[10]
Стандартные процедуры:
- УВЧ;
- электросветовые ванны;
- электрофорез с новокаином;
- облучение ультрафиолетовыми лучами;
- ультразвук;
- диадинамические токи;
- соляные и хвойные ванны;
- родоновые ванны;
- грязелечение;
- массаж.
При рецидивах и упорных болях — рентгенотерапия. При упорном радикулите — оперативное лечение (удаление ущемленного межпозвоночного диска).[9] Было показано, что дискэктомия является эффективным методом лечения острой дисковой грыжи в отношении неврологических симптомов, но не устраняет последствий измененных биомеханических свойств сегмента. В этой ситуации хирург сталкивается с дилеммой, как следует проводить обширную дискэктомию: если резецировать только экструдирующий материал, есть риск рецидивной грыжи диска; однако если вся или большая часть ткани диска подвергается резекции, также существует значительная вероятность того, что потеря биомеханической функции приведет к нестабильности или коллапсу сегмента. Из-за медленно прогрессирующей дегенерации диска, которая связана со старением клеток, повышенной катаболической активностью и уменьшением синтеза матриц, клеточная терапия является привлекательным подходом к регенерации межпозвонкового диска.[10]
Прогноз. Профилактика
Межпозвоночная грыжа — это заболевание, при котором больной на длительное время может потерять работоспособность, а нередко — становится инвалидом.
Очень эффективными методами борьбы с грыжами являются:
- физическое укрепление организма;
- предупреждение переохлаждений;
- своевременное лечение острых инфекций;
- тщательное лечение хронических инфекций.
Массаж, мануальная терапия, иглорефлексотерапия, фитопрепараты, ЛФК, выполняемые регулярно, не позволят развиться или существенно ограничат развитие межпозвоночной грыжи.
Источник
