Лечение стволовыми клетками при травме позвоночника
Русский Медицинский Сервер / Лечение стволовыми клетками / Лечение спинномозговых травм стволовыми клетками
Как проходит лечение тяжелых травм спинного мозга стволовыми клетками
На сегодняшний день лечение спинномозговых травм является чрезвычайно актуальной и серьёзной проблемой. Лица, получившие подобные повреждения нередко остаются инвалидами на всю оставшуюся жизнь и страдают не только от гиподинамии как таковой, но и от целого ряда вторичных заболеваний. Оперативная тактика эффективна только в острый период травмы (в первые 12 часов после её получения), более поздние хирургические вмешательства, как правило, не способствуют улучшению неврологического статуса. Причиной безрезультативности существующих подходов к лечению является то, что, по сути, они не устраняют само повреждение невральных структур спинного мозга.
В связи с таким положением вещей особого внимания заслуживают клеточные технологии, применение которых при травмах спинного мозга основано на их способности превращаться в нейроны. Эффективность данной методики во многом зависит от уровня поражения, его выраженности и степени функционального перерыва. Длительный срок, проходящий с момента получения травмы до начала лечения стволовыми клетками, является дополнительным негативным фактором, который снижает шансы на благоприятный исход. Согласно среднестатистическим данным, положительный результат отмечается приблизительно в 60% случаев, при этом важно подчеркнуть, что в ходе проведения клеточной терапии не наблюдается дальнейшего ухудшения уже имеющейся неврологической симптоматики.
Незрелые (стволовые) клетки в комбинации, оптимальной для запуска процессов репарации нервной ткани, трансплантируются непосредственно в то место, где произошло повреждение спинного мозга. Перед операцией их на определённое время помещают в специальный гель, обеспечивающий благоприятное микроокружение, необходимое для клеточного роста. Затем в ходе хирургического вмешательства открывают доступ к травмированному участку, и весь дефект спинного мозга полностью заполняют заранее подготовленным клеточным трансплантатом.
Доказано, что наилучший результат обеспечивается при использовании аутологичных, то есть собственных, стволовых клеток пациента.
В дальнейшем выполняются субарахноидальные клеточные трансплантации, призванные усилить клинический эффект осуществляемого лечения. Как правило, уже по окончании первого курса лечения стволовыми клетками у подавляющего числа спинальных больных определяется положительная динамика в виде восстановления функций тазовых органов и уменьшения двигательных нарушений, и лишь у некоторых, пациентов отмечается изолированное появление чувствительности по мозаичному типу.
Кроме того, в широкую практику планируется внедрить использование технологии по вживлению в пострадавший участок спинного мозга специальной, полностью совместимой с тканями человеческого организма матрицы, которая будет создавать условия для более быстрого и активного роста трансплантированных стволовых клеток.
Сейчас именно на клеточную терапию возлагаются самые большие надежды. С её помощью учёные всего мира рассчитывают дать шанс пациентам этой категории вновь обрести былую подвижность и вернуться к полноценной активной жизни.
+7 (925) 50 254 50 – Лечение стволовыми клетками в России и за рубежом
ЗАПРОС в КЛИНИКУ
Источник
Русский Медицинский Сервер / Лечение стволовыми клетками / Лечение остеохондроза стволовыми клетками
Остеохондроз -дегенеративно-дистрофические процессы в хрящах суставов и костной ткани, которая к ним прилегает.
Термин «остеохондроз» является собирательным, сегодня под ним понимают только дегенеративно-дистрофические изменения, проходящие в позвоночнике. Развиваться остеохондроз может собственно говоря, в любом суставе организма, однако чаще всего изменения поражают межпозвоночные диски.
Первые симптомы остеохондроза, чаще всего возникают в возрасте после 30 лет, в период наибольших нагрузок на позвоночник. Механизм развития остеохондроза сегодня достаточно изучен. Межпозвонковый диск состоит из трех различных частей – фиброзного кольца, пульпозного ядра и пиалиновых пластинок. С помощью фиброзного кольца, притягивающего тела смежных позвонков, обеспечивается их плотное соединение между собой в функциональную единую систему – двигательно-позвоночный сегмент. Пульпозное ядро обеспечивает эластичность дисков, с возрастом оно уплотняется, количество жидкости в нем уменьшается, оно становиться менее эластичным, что является одной из весомых предпосылок развития остеохондроза. У человека в процессе взросления сосудистое русло в межпозвоночных дисках редуцируется, поэтому возникает дисфункция их питания. Именно данным фактом объясняется сложность восстановления полной функциональности межпозвоночных дисков после высоких нагрузок и травм. Такая неполноценность питательного рациона только лишь усугубляет дегенеративные процессы. Изменяется форма и консистенция хряща, он теряет свою прочность и эластичность. Также на работе дисков отрицательно сказываются такие факторы, как несимметричная и нерациональная работа позвоночных мышц, то есть при неправильных позах, постоянном ношении на плече сумок и т.д. Патологические процессы также может стимулировать плоскостопие и ожирение.
Остеохондроз опасен такими осложнениями, как кифоз, протрузия, радикулит, грыжа диска.
Факторы, влияющие на развитие остеохондроза
Причины, которые вызывают в межпозвонковых дисках патологические дегенеративные изменения, на сегодняшний день до конца не изучены. Развитию заболевания в той или иной степени способствуют разнообразные травмы спины, динамические и статические перегрузки, постоянная вибрация.
Выделяют ряд основных неблагоприятных факторов, для развития остеохондроза: генетическая (наследственная) предрасположенность; возрастные изменения; различные травмы; инфекции, нарушения метаболизма, интоксикации; неправильное питание и избыточный вес; разнообразные искривления позвоночника, патологическое нарушениеосанки, плоскостопие; различные перегрузки позвоночника, длительное применение неудобных поз; работа, которая связана с постоянным подъемом тяжестей; малоподвижный, сидячий образ жизни; постоянные стрессы, курение, нервные перенапряжения; прекращение постоянных спортивных тренировок.
При остеохондрозе позвоночника страдают не только межпозвоночные диски, но также и гиалиновые хрящи поверхности тела позвонков, которые примыкают к межпозвонковым дискам. Возникают нарушения в мелких суставах позвоночника, и происходят изменения в позвонках – костных образованиях. Костеобразующий процесс в позвонках перестраивается и начинает формироваться дополнительная костная ткань. Это известное всем «отложение солей», которое способно ограничить подвижность позвоночника, однако играет значительную роль в формировании дополнительной защиты, укрепляя тем самым позвоночник человека. Остеохондроз позвоночника подразделяется на несколько видов – поясничный, грудной и шейный, в зависимости от того, какая часть позвоночника поражена.
Клиническая картина остеохондроза
Страдающие остеохондрозом пациенты предъявляют жалобы на ноющие, постоянные боли в спине, с присоединяющимся чувством ломоты и онемения в конечностях. Боли усиливаются при физической нагрузке, резких движениях, чихании, кашле, поднятии тяжести. Объем движений значительно уменьшается, могут наблюдаться мышечные спазмы. При шейном остеохондрозе отмечаются боли в шее, руках, головные боли, может развиться синдром позвоночной артерии, то есть появление шума в голове, мелькание пятен перед глазами, головокружение в сочетании с пульсирующей сильной головной болью. Грудной остеохондроз характеризуется болью в груди, болевыми явлениями в области сердца или различных других внутренних органах. При поясничном остеохондрозе наблюдаются боли в пояснице, иррадиирущие в крестцовую область, нижние конечности и малый таз. Довольно часто наблюдается поражение нервных корешков, слабость в мышцах, стреляющая боль, снижение рефлексов, нарушение чувствительности пораженной области.
Для лечения остеохондроза применяются методы консервативной терапии, направленные на устранение болевых проявлений и предупреждение возникновения и прогрессирования различных дистрофических и дегенеративных изменений в различных позвоночных структурах. Лечение остеохондроза довольно длительное, и в большинстве случаев, продолжается от одного до трех месяцев. Консервативное лечение проводится комплексно и включает в себя физиотерапию, легкую лечебную физкультуру, методики вытяжения, мануальную терапию, применение массажа, рефлексотерапию и адекватную медикаментозную терапию. По специальных показаниям или при неэффективности консервативного лечения проводятся оперативные мероприятия, которые зависят от клинических проявлений и уровня поражения болезнью. Однако ни консервативные, ни оперативные методы лечения, не могут устранить причины дегенеративно-дистрофических нарушений и восстановить поврежденные суставные ткани.
Лечение остеохондроза стволовыми клетками
Сегодня существует только единственный, максимально эффективный способ лечения остеохондроза – клеточная терапия. Терапия собственными стволовыми клетками основана на уникальной возможности аутологичных клеток оказывать максимальное влияние на метаболические процессы в межпозвоночных дисках и позвоночнике. С помощью клеточной терапии полностью восстанавливается адекватное восприятие и нормальное поступление в межпозвонковые диски питательных веществ. Содержание аминокислот, воды и микроэлементов нормализуется, что положительным образом сказывается на амортизационной функции дисков. Состояние фиброзных колец и пульпозных ядер позвоночника также восстанавливается. Полностью нормализуется работа всех многочисленных гиалиновых хрящей, которые находятся на поверхности тела позвонков. Восстанавливается нормальная работа области мелких позвоночных суставов, дополнительная костная ткань более не разрастается.
Применение стволовых собственных клеток, позволяет укрепить мышечный корсет, эффективно поддерживающий позвоночник, устранить боли, снять отеки и воспаление. Такой эффект, наступает благодаря способности аутологичных клеток проникать в пораженные участки и заменять собой разрушенные и пораженные клетки и ткани позвоночника и межпозвонковых дисков. Благодаря данной уникальной способности, пульпозное (желеобразное) ядро диска восстанавливает свою эластичность и внутридисковые перемещения ядра с его высыханием больше не происходят. Диск больше не теряет влагу, не делается более хрупким и уязвимым.
Результаты
В результате клеточной терапии у пациентов полностью восстанавливается обмен веществ, исчезают боли, восстанавливается полный объем движений в пораженных областях.
+7 (925) 50 254 50 – Лечение стволовыми клетками в России и за рубежом
ЗАПРОС в КЛИНИКУ
Источник

МРТ грудного отдела позвоночника двух пациентов
Erik Curtis et al / Cell Stem Cell 2018
Американские нейрохирурги показали безопасность введения стволовых клеток-предшественников нейронов в спинной мозг парализованных пациентов. Как сообщают авторы в статье в Cell Stem Cell, через полтора-два года после операции у трех из четырех больных появилось небольшое, но регистрируемое улучшение подвижности и чувствительности мышц.
Терапия пациентов с хроническим повреждением спинного мозга сейчас чаще всего ограничена симптоматическим лечением боли и мышечной спастичности (неконтролируемого тонуса мышц). Однако лечение таких травм стволовыми клетками-предшественниками нейронов, полученных из разных источников, обсуждается учеными уже давно и проработано на ряде животных моделей. Мы рассказывали, как такие клетки проверяли на обезьянах с поврежденным спинным мозгом – инъекция в место травмы помогла отрастить на этом месте новые нервные отростки. Клеточная линия NSI-566 – человеческие клетки-предшественники нейронов, которые исходно были выделены из центральной нервной системы эмбриона, одобрена американским Управлением по контролю за продуктами и лекарствами (FDA) для клинического тестирования.
Медики из отдела нейрохирургии университета Калифорнии опубликовали результат первого тестирования стволовых клеток NSI-566 на людях с травмой спинного мозга. В рамках первой фазы клинических испытаний, которая должна была подтвердить безопасность процедуры, инъекции клеток сделали четырем пациентам 25-35 лет с полным повреждением спинного мозга (ASIA-A). Все подопытные за год или два до испытания оказались парализованы в результате травмы спинного мозга в грудном отделе позвоночника.
В ходе операции пациентам удалили часть позвонка и сделали шесть инъекций клеток NSI-566 в спинной мозг. К моменту публикации результатов испытаний прошло от 18 до 27 месяцев после операции, и никаких серьезных побочных эффектов у процедуры не выявилось. Видимых улучшений у больных также не наблюдалось, но специальные инструментальные тесты, оценивающие моторные и чувствительные функции, показали прогресс у трех из четырех пациентов. Например, при помощи электромиографии исследователи зарегистрировали появление способности сознательно активировать мышечную активность. У двух пациентов исследователи отметили улучшение по шкале неврологической классификации травмы спинного мозга (ASIA/ISNCSCI) на один-два пункта.

Электромиограмма пациента 01-010 показывает появление новой моторной единицы в околопозвоночной мышце
Erik Curtis et al / Cell Stem Cell 2018
Авторы упоминают более ранние исследования клеточной терапии на пациентах с травмой спинного мозга, которые использовали другие источники клеток, например, клетки периферической крови. По прошествии трех лет никаких улучшений у пациентов не было, поэтому испытания признали неудачными. Как показывает новое исследование, стволовые клетки-предшественники нейронов являются более перспективным средством терапии таких травм. Тем не менее, ученые указывают, что в их испытании не было контрольной группы, к тому же ему не хватает статистической достоверности, однако, первые результаты показывают, что испытания можно продолжать. В новых экспериментах ученые собираются увеличить дозу вводимых клеток.
Стволовые клетки-предшественники нейронов ранее испытали на пациентах с боковым амиотрофическим склерозом. Первая и вторая фаза испытаний показали безопасность процедуры, но об эффективности терапии говорить еще рано.
Дарья Спасская
Источник
Статьи →
Выполняется хирургическая операция, направленная на разрушение интрамедуллярной кисты и заполнение дефекта фибриновым гелем, содержащим низкодифференцированные (стволовые) клетки. Дальнейшее лечение включает одну или несколько субарахноидальных клеточных трансплантаций.
Первоначальный этап лечения занимает 20-25 дней. Схема последующего лечения строится в зависимости от изменений в неврологическом статусе пациента. Лечение проводится в условиях нейрохирургического отделения.
Эффект
Трансплантированные клетки продуцируют нейротрофические факторы, стимулирующие аксональный рост, а также непосредственно участвуют в восстановлении нарушенных нервных коммуникаций.
Инфекционная безопасность
Клеточный трансплантат проходит 3-уровневое тестирование, которое включает в себя два иммуноферментных анализа и одно ПЦР- тестирование.
Побочные эффекты
Возможны хирургические осложнения. В отдаленном периоде осложнений не зарегистрировано.
Клеточная технология лечения спинальной травмы
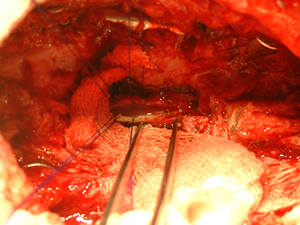
В ЦИКТ разработана оригинальная технология лечения спинальной травмы, основанная на трансплантация незрелых (стволовых) клеток непосредственно в место повреждения спинного мозга (патент РФ № 2195941). Специальные исследования позволили определить комбинацию клеток оптимальную для запуска процессов репарации нервной ткани. Технология лечения состоит из трех этапов. На первом этапе жизнеспособные клетки помещаются в специальный гель, создающий благоприятное микроокружение для клеточного роста. На втором этапе выполняется операция, обеспечивающая доступ к дефекту спинного мозга (см. рисунок 1).

Рисунок 1. Вскрытие внутримозговой кисты и выделение дефекта спинного мозга.
На заключительном этапе, дефект спинного полностью заполняется клеточным трансплантатом (см. рисунок 2).
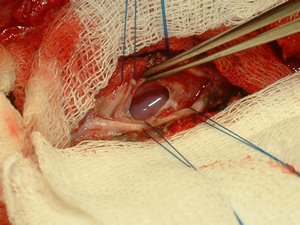
Рисунок 2. Заполнение дефекта спинного мозга клеточным трансплантатом.
Дальнейшее лечение включает в себя субарахноидальные клеточные трансплантации, назначение которых усилить клинический эффект трансплантационного лечения.
В настоящее время трансплантационное лечение проведено 122 пациентам.
Степень неврологических нарушений оценивалась по международной шкале ASIA.
Исходно у 60% тяжесть поражения спинного мозга соответствовала степени «A» и характеризовалась полным нарушением всех видов чувствительности и двигательной активности ниже уровня спинального повреждения. К моменту начала трансплантационного лечения давность заболевания варьировала от нескольких месяцев до 5 лет.
Результаты лечения пациентов со сроком наблюдения не менее 2 лет показаны в таблице 1.
Таблица 1. Результаты лечения пациентов.
| Исходный неврологический статус (до лечения) | Неврологический статус после лечения (% пациентов) | |||
|---|---|---|---|---|
| A | B | C | D | |
| A (73 пациента – 100%) | 31% | 48% | 18% | 3% |
| B (49 пациентов -100%) | – | 78% | 22% | – |
A – полное нарушение двигательных и чувствительных функций ниже уровня повреждения;
B – полное нарушение двигательных функций (возможно наличие сократительной активности в отдельных мышцах), неполное нарушение чувствительные функции ниже уровня повреждения;
С – неполное нарушение двигательных и чувствительных функций ниже уровня повреждения, в большинстве мышц сила менее 3 баллов;
D – неполное нарушение двигательных функций, в большинстве мышц сила более 3 баллов.
Согласно полученным данным, неврологические улучшения разной степени выраженности отмечаются более, чем у половины пролеченных пациентов. Известно, что при стандартных методах лечения восстановление функций спинного мозга обычно прекращается через 1 год после травмы. Обусловленные клеточной терапией улучшения неврологического статуса пациентов начинают появляться, как правило, не ранее, чем через 6 месяцев и развиваются постепенно в течении длительного периода времени (3 лет и более). Поэтому, приведенные данные не являются окончательными, они будут меняться с течением времени. Эффекты трансплантационного лечения являются устойчивыми – случаев их реверсии отмечено не было. Осложнений, связанных с функциональной активностью трансплантированных клеток, зарегистрировано не было.
Таким образом, клеточная технология открывает новые возможности для эффективного лечения пациентов с последствиями спинальной травмы, которые с позиции стандартной медицины считаются инкурабельными.
Примеры применения клеточной технологии приведены ниже.
Пациент А, 31 год, во время прыжка с парашютом получил позвоночно-спинномозговую травму на уровне Th12-L1. Давность травмы к моменту начала трансплантационного лечения 1.5 года.
Состояние до трансплантационного лечения: нижний парапарез (отсутствие самопроизвольных движений, сила до 2 баллов); глубокое нарушение всех видов чувствительности с уровня паховой складки; нарушение функций тазовых органов.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 1 субарахноидальная клеточная трансплантация.
Через 6 месяцев после лечения: все виды чувствительности и функции тазовых органов восстановлены, пациент самостоятельно осуществляет сгибание в тазобедренных и коленных суставах обеих ног и удерживает их в согнутом положении (см. рисунок 3).

Рисунок 3. Пациент А самостоятельно осуществляет сгибание ног и удерживает их в согнутом положении.
По данным нейромиографии в нижних конечностях регистрируется появление отчетливой проводимости биопотенциалов (см. рисунок 4).
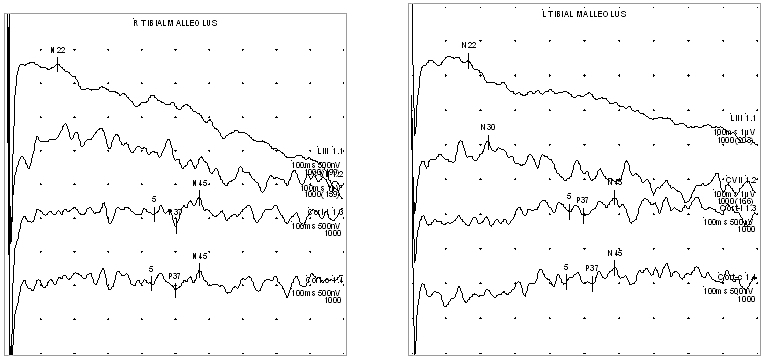
Рисунок 4. Электромиографическое исследование нижних конечностей пациента А.
Пациент З, 24 года, во время падения с высоты получил травму спинного мозга на уровне сегмента С7. Давность травмы к моменту начала трансплантационного лечения 2 месяца.
Состояние до трансплантационного лечения: верхний парапарез (сила в дистальных отделах рук до 2 баллов), нижняя вялая параплегия; нарушение всех видов чувствительности с Th1 сегмента по проводниковому типу; мочеиспускание через цистостому. Режим – постоянно постельный. По данным МРТ: cпинной мозг на уровне С3- Th3 сегментов истончен, его оболочки утолщены, непрерывность сохранена; на уровне С7 сегмента визуализируется интрамедуллярная киста размером 1.0 × 0.2 см; (см. рисунок 5 A).
Лечение: операция (разрушение интрамедуллярной кисты и имплантация клеточного трансплантата в дефект спинного мозга) плюс 2 cубарахноидальные клеточные трансплантации.
Через 120 дней после трансплантационного лечения по данным МРТ в месте, где ранее визуализировалась киста, были видны участки различной плотности (см. рисунок 5 B). Возможно, эти участки являлись видимым проявлением регенеративной активности трансплантированных клеток. Через 4 года видимых признаков повреждения спинного мозга обнаружено не было (см. рисунок 5 C)
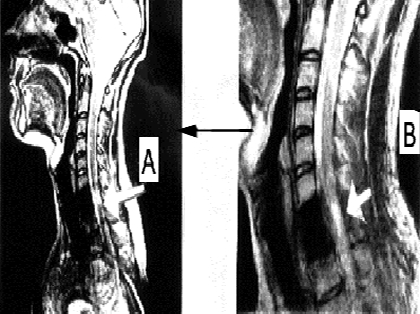
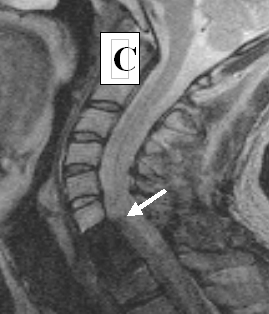
Рисунок 5. (А, B, C). МРТ – изображение пациента З до лечения (А), через 4 месяца (В) через 4 года (С) после трансплантационного лечения.
Изменения в неврологическом статусе пациента развивались постепенно в течение 4 лет (см. таблицу 2).
Таблица 2. Динамика изменений в неврологическом статусе пациента З.
| Время после лечения (годы) | Клинические признаки | ||||
|---|---|---|---|---|---|
| Сила в кистях (балл) | Объем движений в пальцах кисти | Объем движений в ногах | Уровень болевой чувствительности | Мочеиспускание | |
| 0.5 | 2 | Нет | Нет | Th 2-Th3 | Недержание |
| 1 | 2 | Сгибание, разведение | 1 палец правой стопы | Th 6-7, мышечно-суставное чувство | Контролирует в диапазоне 3-4 часов |
| 2 | 3-4 | Сгибание, разведение | Сокращение отдельных групп мышц бедер | Полное восстановление всех видов чувствительности | Полное восстановление функции |
| 4 | 5 | Полный объем | Сокращения мышц голени | Полное восстановление всех видов чувствительности | Полное восстановление функции |
В конечном итоге: все виды чувствительности восстановлены; функции тазовых органов полностью контролируемые; сила в дистальных отделах рук 5 баллов c обеих сторон; присутствует двигательная активность в нижних конечностях: пациент может стоять и передвигаться с опорой (см. рисунок 6).
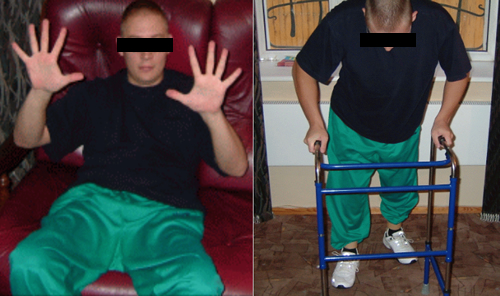
Рисунок 6. Пациент З полностью восстановил двигательную активность в руках, передвигается с опорой.
Пациент Т, 25 лет во время автокатастрофы получил взрывной перелом Th 6 позвонка с компрессией спинного мозга. К моменту начала трансплантационного лечения давность травмы составляла 4 месяца.
Состояние до трансплантационного лечения: нижняя вялая параплегия; глубокое нарушение всех видов чувствительности с сегмента Th5 по проводниковому типу; мочеиспускание через цистостому. По данным МРТ на уровне Th 6 сегмента обнаружена интрамедуллярная киста размером 3.0 × 0.5 см; на уровне Th7-Th9 спинной мозг неоднороден по структуре, определялись участки размером до 0.7 см, имеющие повышенную интенсивность в режиме T2.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата в место спинального дефекта) плюс 2 субарахноидальные клеточные трансплантации. Состояние через 2 года после лечения: все виды чувствительности восстановлены полностью; восстановлены функций тазовых органов; пациент обслуживает себя в полной мере, передвигается самостоятельно без костылей и посторонней помощи.
Пациент К, 52 года, в результате автодорожной аварии получил спинальную травму на уровне С3-С6 позвонков.
Состояние до трансплантационного лечения: синдром полного перерыва спинного мозга: тетраплегия, нарушение всех видов чувствительности с С5 сегмента, нарушение функций тазовых органов. На МРТ: на протяжении от С2 до С5 сегментов в центральных отделах спинного мозга определялся очаг ушиба размером 5.8 × 0.3 см с кистообразованием (см. рисунок 7 А).
Лечение: три субарахноидальные клеточные трансплантации с интервалом в 14 дней.
Через 44 дня после клеточной трансплантации на МРТ в месте ушиба визуализировалось гетерогенное образование (возможно киста с клеточным содержимым) (см. рисунок 7 B). Через 4 года видимых признаков повреждения спинного мозга обнаружено не было (см. рисунок 7 С);
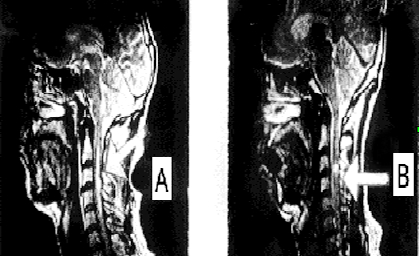
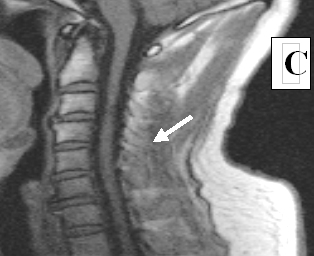
Рисунок 7. МРТ изображение пациента К до лечения (А), через 44 дня (B) и 4 года (С) после трансплантационного лечения.
В течение 4 лет у больного постепенно происходило восстановление функций спинного мозга. В конечном итоге: все виды чувствительности и функции тазовых органов восстановлены в полной мере; сила в руках достигает 5 баллов; уровень двигательной активности в нижних конечностях позволяет пациенту передвигаться с посторонней помощью без опоры (см. рисунок 8). Пациент полностью обслуживает себя, работает на компьютере.
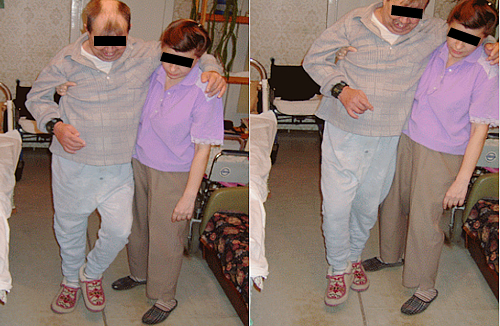
Рисунок 8. Пациент К ходит с посторонней помощью без дополнительных приспособлений.
Пациент С., 18 лет, во время ныряния в воду получил колиновидный перелом-вывих С5 позвонка. Давность травмы к моменту начала трансплантационного лечения 1.5 года.
Состояние до трансплантационного лечения: тетраплегия с нарушениями всех видов чувствительности с Th1 сегмента и задержкой мочеиспускания. По данным МРТ выявлена интрамедуллярная киста на уровне С5-С6 сегментов, перекрывающая на ¾ поперечник спинного мозга (см. рисунок 9 А).
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 2 субарахноидальные клеточные трансплантации.
Через 2 года после лечения: сила в кистях 4 балла; присутствует тактильная чувствительность и мышечно-суставное чувство справа; отмечено активное сокращение мышц бедер; мочеиспускание самостоятельное, контролируемое; пациент способен работать на компьютере, может стоять на коленях, опираясь руками об пол. На МРТ отмечено отсутствие интрамедуллярной кисты и восстановление целостности спинного мозга (см. рисунок 9).
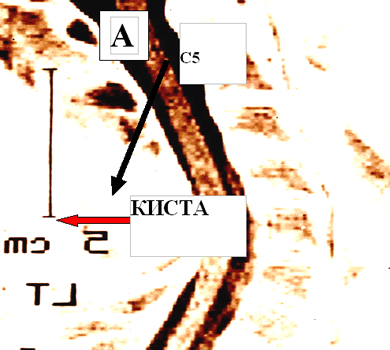
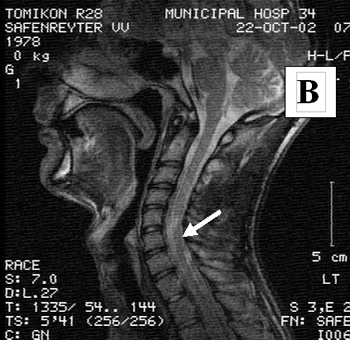
Рисунок 9. МРТ изображение пациента С до (А) и через 2 года (В) после трансплантационного лечения.
Пациент В, 23 года, получил травму спинного мозга на уровне сегмента С5 в результате автодорожной катастрофы. К моменту начала трансплантационного лечения давность травмы 3 года.
Состояние до трансплантационного лечения: верхний парапарез (сила в дистальных отделах рук до 2 баллов), нижняя параплегия; нарушение всех видов чувствительности ниже уровня поражения; нарушение функции тазовых органов. По данным МРТ на уровне поражения визуализировалась киста.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 1 субарахноидальная клеточная трансплантация.
Состояние через 1.5 года после лечения: На МРТ место, где ранее визуализировалась киста, большей частью заполнено нервной тканью (см. рисунок 10); чувствительность и функции тазовых органов восстановлены; сила в правой руке 5 баллов, в левой 3 балла; может писать, работать на компьютере, водить автомобиль (см. рисунок 11).
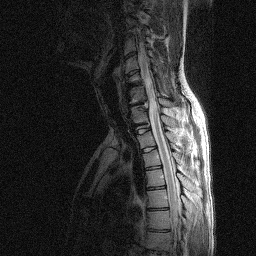
Рисунок 10. МРТ изображение пациента В через 1.5 года после трансплантационного лечения.


Рисунок 11. Пациент В пишет, работает на компьютере, водит автомобиль.
Пациентка К, 18 лет, получила повреждение спинного мозга на уровне С6 вследствие автодорожной катастрофы. К моменту начала трансплантационного лечения давность травмы 2 года.
Состояние до трансплантационного лечения: верхний парапарез (сила до 2 баллов), нижняя параплегия; нарушение всех чувствительности ниже уровня поражения; нарушение функции тазовых органов.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 2 субарахноидальные клеточные трансплантации.
Cостояние через 1 год после лечения: чувствительность и функций тазовых органов восстановлены полностью; может пользоваться столовыми приборами, писать, вязать, рисовать картины, стоять с опорой, передвигаться в фиксирующих ходунках (см. рисунок 12).
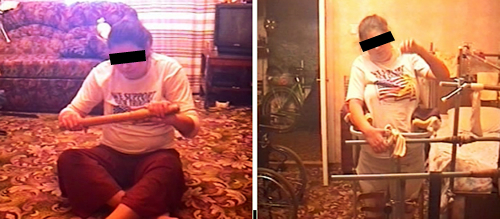
Рисунок 12. Пациентка К полностью восстановила двигательную активность в руках, способна стоять с опорой и передвигаться в фиксирующих ходунках.
Источник
