Лечение острых болей поясницы и позвоночника
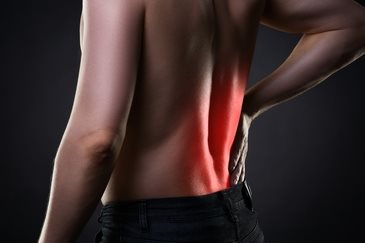
Если верить статистике[1], 70-80% населения нашей страны хотя бы раз в жизни сталкиваются с болью в спине в области поясницы, или, говоря медицинским языком, болью в нижней части спины. Ее распространенность в Великобритании составляет 59%, в Дании – 70%, в Финляндии – 75%[2]. Среди всех выданных «больничных» в нашей стране треть приходится на случаи боли в спине[3].
Причины боли в пояснице могут быть самыми разнообразными – от психогенных факторов до метастазов онкологических заболеваний. К счастью, на серьезные патологии приходится не более 5% случаев боли в нижней части спины, основная ее причина – перенапряжение или спазм мышц, а также другие проблемы опорно-двигательного аппарата.
Виды болей в спине в области поясницы
Боль в спине, как и в любом другом органе, многообразна. Чаще всего именно характер боли – первый признак, по которому врач может сделать предположение о природе заболевания.
По происхождению боль в спине может быть:
- первичная – вызванная хроническими функциональными или дистрофическими изменениями в тканях позвоночника и мышц, иногда с вовлечением соседних структур – корешков спинномозговых нервов;
- вторичная – вызванная травмами, воспалением, артритами или артрозами межпозвоночных суставов, поражением внутренних органов.
По продолжительности боль может быть:
- острая – возникает из-за нового повреждения или вновь возникшего патологического состояния, неразрывно с ним связана, длится до шести недель;
- подострая – длится 6-12 недель;
- хроническая – продолжительностью более 12 недель.
Типичные клинические проявления будут зависеть от источника боли.
Мышечно-тонические и миофасциальные болевые синдромы
Переохлаждение, постоянная неудобная поза во время работы или отдыха, неправильные двигательные стереотипы, дегенеративные заболевания позвоночника, изменяющие высоту и эластичность межпозвонковых дисков, приводят к тому, что нагрузка на мышцы распределяется неравномерно. Какие-то из них становятся постоянно перегруженными, какие-то, наоборот, не получают необходимой нагрузки. В результате в отдельных мышцах начинается спазм, вызывающий боль. Появляются так называемые триггерные точки, воздействие на которые усиливает спазм и болезненность. Характерные особенности миофасциальной боли:
- четко ограниченный участок (локальная боль);
- ощущается в глубине мышечного слоя;
- в мышце прощупывается плотный тугой участок или тяж, в пределах которого обнаруживаются особенно болезненные точки;
- при воздействии на эти точки боль резко усиливается, заставляя пациента вздрагивать (симптом прыжка);
- ограничение подвижности;
- если удается растянуть мышцу, боль уменьшается.
Именно на такого рода боли прекрасно действуют разогревающие мази или популярные приспособления наподобие рефлексотерапевтического иглоаппликатора Кузнецова. Правда, эффект от них кратковременный, ведь причину, вызывавшую спазм мышц, они не устраняют. Более надежный метод – инъекция обезболивающего препарата или иглорефлексотерапия непосредственно в триггерную точку, а также кинезиотерапия, физиотерапия, мануальная терапия.
Компрессионная радикулопатия
Вызвана сдавливанием или растяжением корешков спинномозговых нервов из-за грыжи диска или уменьшения его высоты и, как следствие, расстояния между позвонками. Такая боль чаще ощущается как «поверхностная», распространяющаяся скорее в коже, чем в глубине тканей. Она резко усиливается при чихании, кашле, нагрузке на позвоночник. Именно такая боль ощущается как классический «прострел», отдающий по ходу нервного корешка.
Стеноз позвоночного канала
Возникает из-за грыжи диска, протрузии (выпячивания) его части в позвоночный канал или появления секвестра – отслоившейся части диска. Так или иначе сдавливается образование под названием «конский хвост» – корешки самых нижних спинномозговых нервов, иннервирующих нижние конечности. Боль при этом распространяется вдоль хода нервного корешка, от поясницы к стопе, появляется и в покое, и при ходьбе, усиливается при разгибании позвоночника и уменьшается при наклоне вперед.
Фасеточный синдром
Вызывается патологией мелких межпозвонковых (фасеточных) суставов. Боль может быть локальной, а также иррадиировать (отдавать) в пах, копчик, по задней поверхности бедра. Усиливается при наклонах и вращении в пояснице.
Все эти виды болевого синдрома появляются остро, иногда пациент даже может сказать, в какой именно день и после какого воздействия (что-то поднял, не так повернулся и пр.). Боли усиливаются к вечеру и после физической нагрузки, уменьшаются после отдыха. Чаще подобного рода боль характерна для людей среднего и пожилого возраста.
Воспалительная боль
Вызвана воспалительным поражением суставов позвоночника – различного рода артритами: ревматоидным, болезнью Рейтера, анкилозирующим спондилитом и т.д. Воспалительная боль чаще возникает у относительно молодых людей, развивается постепенно. Она максимальна в начале дня и уменьшается к вечеру или после физической нагрузки. Часто сопровождается утренней скованностью.
Другие возможные причины болей в пояснице – патология внутренних органов, например почечнокаменная болезнь или воспаление придатков у женщин. Поскольку многие заболевания могут проявляться сходным образом, по крайней мере, в том, что касается болевого синдрома, лучше не заниматься самодиагностикой, а обратиться к врачу.
Незамедлительная консультация специалиста требуется в случае, если:
- боль появилась после травмы, особенно у женщин в возрасте;
- в анамнезе есть онкологическое заболевание;
- боль сопровождается повышением температуры;
- резко и без видимых причин снижается вес;
- изменяется походка или отнимаются ноги;
- появляются трудности при мочеиспускании и дефекации.
Эти признаки могут быть проявлением тяжелейших заболеваний, которые требуют немедленного лечения.
Диагностика патологии
При болях в спине и поясничной области врачу прежде всего необходимо исключить опасные для жизни состояния – к счастью, они довольно редки.
Общий и биохимический анализы крови позволяют выявить воспалительные изменения, обнаружить повышенный уровень кальция, характерный для метастазов злокачественных новообразований в костные структуры, а также изменение количества клеток крови при миеломной болезни и так далее. Мужчинам в возрасте могут назначить анализ на простатспецифический антиген для исключения возможного рака предстательной железы.
Рентгенологическое обследование выявит изменение высоты межпозвонковых дисков, возможные остеофиты – разрастания костной ткани, вызванные неправильно распределенной нагрузкой на позвонки, изменение формы самих позвонков.
Компьютерная томография и МРТ покажет выбухание межпозвонкового диска, кальцификаты (участки обызвествления), стеноз позвоночного канала.
Сегодня на смену этим двум исследованиям постепенно приходит УЗИ позвоночника, позволяющее обнаружить аналогичные изменения, не подвергая пациента чрезмерной лучевой нагрузке.
Обязательна консультация невролога, по показаниям – мануального терапевта.
После полного обследования становится понятна стратегия лечения. Как правило, справиться с болью в поясничном отделе можно терапевтическими методами, операция показана относительно редко.
Медикаментозное лечение боли в поясничном отделе спины
В 95% случаев у пациента нет причин для волнений: обычно боль в спине не представляет угрозы здоровью и может быть излечима. Миофасциальный синдром корректируется быстрее – для устранения корешковых болей может потребоваться несколько месяцев. Так или иначе, в большинстве случаев бывает необходима медикаментозная терапия. Используют нестероидные противовоспалительные средства (НПВС) для снятия боли и уменьшения отека, хондропротекторы для поддержания межпозвонкового хряща. Иногда для уменьшения боли и отека назначают и гормональные препараты: они действуют быстрее нестероидных противовоспалительных, их вводят в виде блокад и капельниц под контролем врача.
Препараты могут быть в виде мазей и гелей – этот способ лечения боли в пояснице популяризируется рекламными роликами. Но как метод введения в организм действующего вещества использование наружных средств – самое малоэффективное, что можно предугадать, ведь большая часть средства даже не проникает сквозь кожу.
Другой популярный метод – пероральный прием лекарств, или, проще говоря, таблетки и капсулы. Выпить таблетку нетрудно, эффект наступает довольно быстро – обычно в течение получаса-часа, но длительный прием лекарств может отразиться на состоянии желудочно-кишечного тракта.
Поэтому самый быстрый и эффективный способ снять боль – инъекции непосредственно в спазмированную мышцу или область пораженного корешка, так называемые блокады. Их единственный недостаток – жесткое требование к высокой квалификации врача, который будет проводить эту манипуляцию.
Немедикаментозная терапия
Как правило, лекарственное лечение дополняется немедикаментозными методами. Какие именно физиопроцедуры понадобятся, решает лечащий врач. Это может быть и классический массаж или мануальная терапия, и остеопатические процедуры, а также иглорефлексотерапия. Результаты показывает баночный массаж с минимальным кровопусканием в триггерных точках. Это снимает мышечные спазмы и восстанавливает кровоток. Применение различных трав стимулирует циркуляцию крови в спазмированном отделе, улучшает кроветворящую функцию селезенки и функции почек по контролю состояния нервной ткани. Набирает популярность и кинезитерапия – специальная гимнастика в виде занятий на специальных декомпрессионных тренажерах, которые помогают разгрузить напряженные мышцы, сформировать новые двигательные стереотипы, устраняя таким образом причину боли в спине.
Итак, оптимальный вариант лечения боли в спине – сочетание медикаментозных методов и немедикаментозного подхода. Такая комплексная работа в нескольких направлениях позволяет быстрее справиться с болезнью, полностью избавиться от боли или получить продолжительный эффект.
Источник
Зачастую боль в поясничном отделе говорит о развитии патологии, включая возникновение воспалительного процесса. Если своевременно не начать лечение, то симптомы будут прогрессировать и будет сложнее восстановить здоровье. Из этой статьи вы узнаете о причинах и способах лечения боли в поясничном отделе позвоночника.
Особенности боли в пояснице
В зависимости от характера, боль классифицируют на 3 вида:
Хроническая. Человек испытывает дискомфорт во время любой физической нагрузки – при наклонах, подъеме по лестнице или скручивании корпуса. В период рецидивов (обострений) боль может усиливаться и отдавать в различные части тела.
Острая. Возникает при смещении диска и характеризуется острыми болезненными ощущениями в пояснице. Подвижность ограничена, человек не может встать с кровати, ему сложно ходить или наклоняться.
Ноющая. Сопровождается неприятными ощущениями, которые не проходят в течение длительного времени. Как правило, ноющая боль сигнализирует о развитии заболеваний почек, мочеполовой системы. Также она может быть симптомом остеохондроза, спондилоартроза, спондилоартрита.
Рис. 1 Пояснично-крестцовый отдел позвоночника
Помимо болевых и неприятных ощущений в поясничном отделе, у больного могут наблюдаться сопутствующие симптомы:
- мышечная слабость
- потеря контроля над мочеиспусканием и дефекацией
- онемение в ногах
- повышение температуры тела
- озноб
- резь в области паха/промежности
- нарушение менструального цикла
Если дискомфорт не проходит в течение длительного времени и человек жалуется сразу на несколько симптомов, важно незамедлительно обратиться к терапевту. Только врач может поставить правильный диагноз и назначить лечение.
Причины боли в пояснице
Выделяют две основные группы заболеваний, из-за которых развивается болевой синдром в поясничной области:Проблемы с позвоночником:
Остеохондроз. Дегенеративно-дистрофическое заболевание, при котором межпозвоночные диски теряют свою гибкость и способность нормально функционировать. Заболевание может разрешиться на начальном этапе при условии своевременного лечения. Острые боли, усиливающиеся при наклонах, свидетельствуют о прогрессирующем развитии заболевания.
Рис. 2 Остеохондроз поясничного отдела
Спондилез. Заболевание позвоночника, при котором межпозвонковый диск сильно истощается и изнашивается. Причина патологии – травмы и повышенные нагрузки на позвоночник. Человек, страдающий спондилезом, испытывает трудности при поворотах корпусом. Болезнь характеризуется медленным течением, поэтому исход лечения зачастую положительный.
Сколиоз. Искривление позвоночника, которое чаще всего может возникать в подростковом возрасте из-за стремительного роста. Заболевание имеет 4 стадии и может проявляться болевыми ощущениями в пояснице.
Люмбаго. Внезапная простреливающая боль в поясничном отделе, при возникновении которой человек застывает в неудобном положении. Подвижность при люмбаго также ограничена.
Остеопороз. Серьезная патология, при которой костные позвонки становятся пористыми, теряют свою плотность и эластичность. Может возникать боль в пояснице при поднятии тяжести, смене положения тела и других нагрузках.
Болезнь Бехтерева. Системное заболевание суставов, при котором, человек испытывает скованность, болезненность и напряжение мышц спины в поясничном отделе. Эти неприятные ощущения могут усиливаться в ночное время и быть причиной частых пробуждений. Боль уменьшается во время движения и выполнения упражнений.
Рис. 3 Болезнь Бехтерева
Миофасциальный синдром. Достаточно распространенное заболевание, развивающееся из-за продолжительного нахождения в неудобной позе или после физической нагрузки. Отличительная черта – наличие триггерных (болевых) точек в пояснице или в области ягодиц. При надавливании на них возникает резкая боль.
Заболевания внутренних органов:
Приступ аппендицита. В зависимости от особенностей функционирования организма человека боль может появляться с правой стороны и отдавать в поясницу.
Воспаление почек. Основной симптом при нарушении в работе почек – тянущая и неприятная боль в поясничном отделе. Также она может сопровождаться появлением отеков и увеличением температуры тела.
Панкреатит. При развитии этого заболевания человек может испытывать тошноту, рвоту и расстройство желудка. Если боль в пояснице вызвана именно панкреатитом, при прощупывании позвоночного столба болевые ощущение не усиливаются.
Холецистит. Боль локализуется в правом подреберье, при этом происходит ее иррадиация в поясницу. Прострелы и неприятные ощущения в пояснице говорят о вовлечении волокон спинномозговых нервов в патологический процесс.
Эндометриоз. Гинекологическое заболевание, при возникновении которого внутренние клетки слоя стенок матки разрастаются за ее пределы. Женщина испытывает боль в поясничном отделе.
Ожирение. Лишний вес создает излишнюю нагрузку на поясницу и межпозвонковые диски. В результате, они деформируются и разрушаются. Человек ощущает дискомфорт при длительной ходьбе или подъеме по лестнице.
Онкология. Боль в пояснице может появляться при наличии доброкачественной или злокачественной опухоли. Она “поглощает” много кальция, в костных структурах возникает дефицит, они истончаются.
Физиологические причины боли в пояснице
Переохлаждение. Длительное пребывание на свежем воздухе в холодную погоду может спровоцировать онемение поясницы. При этом дискомфорт усиливается при наклонах, движениях и поворотах. Иногда она может отдавать в ногу или в ягодицу.
Критические дни. Во время менструального цикла примерно 50% женщин испытывают неприятные и тянущие ощущения внизу живота, которые распространяются и на поясничный отдел. Как правило, дискомфорт проходит после окончания цикла.
Чрезмерная нагрузка. Экстремальные поднятия тяжестей и слишком сильная нагрузка на поясничный отдел приводят к болевым ощущениям.
Климакс. В период менопаузы в организме женщины снижается уровень эстрогена – гормона, регулирующего восстановительные процессы. Костные ткани утрачивают способность полноценно восстанавливаться. Они становятся хрупкими.
Неудобная обувь. Ношение высоких каблуков и узкой обуви приводит к сдавливанию кровеносных сосудов в ногах. В результате, возникает ноющая боль в пояснице.
Отсутствие физической нагрузки. Малоподвижный образ жизни и недостаток физической нагрузки способствуют появлению хронических болей в пояснице. Мышцы атрофируются и утрачивают природную эластичность.
Диагностика
Вначале врач опрашивает и осматривает пациента. Он назначает прохождение общехимического анализа (сдачу крови и мочи). Для получения общей картины и исключения серьезных патологических изменений рекомендуется пройти:
КТ. Современный метод диагностики, с помощью которого можно обнаружить развитие патологии на ранней стадии. Он четко визуализирует все костные структуры.
МРТ. Показывает, в каком состоянии находятся мягкие ткани и хрящи. Также с помощью МРТ диагностируют опухоли, межпозвонковые грыжи и изменения в кровеносных сосудах.
Рентген. Дает информацию об изменениях в костной структуре позвоночника, показывает наличие ушибов, микротрещин и помогает обнаружить патологии позвоночника.
УЗИ. Позволяет определить состояние внутренних органов, а также обнаружить воспалительные процессы.
Рис. 4 Рентген поясничного отдела позвоночника
На основе полученных данных врач ставит диагноз и назначает лечение. При необходимости предлагает пройти обследования у других специалистов: гинеколога, эндокринолога, гастроэнтеролога.
Как вылечить боль в пояснице
Способы лечения зависят от заболевания и назначаются индивидуально. Как правило, комплексная терапия наиболее эффективна. Обычно рекомендуют:
- избегать подъема тяжестей
- принимать витамины группы В и кальция
- использовать поддерживающий бандаж
- заниматься плаванием, больше двигаться или проходить курс лечебной гимнастики
- принимать кортикостероиды для купирования сильного воспаления (по показаниям врача)
- миорелаксанты для снятия спазмов
В зависимости от причины заболевания врач может назначит постельный режим или, наоборот, увеличение физической активности. Например, при защемлении нервов рекомендуют пассивный отдых. При некоторых мышечных спазмах – массаж и умеренную физическую нагрузку. Также к методам лечения относятся:
Физиотерапия. Включает ряд методов физического воздействия на больную область. С ее помощью улучшается микроциркуляция, пропадают отеки и спазмы, а также удается достичь противовоспалительного эффекта.
Мануальная терапия. Вид альтернативной медицины, который используют для лечения опорно-двигательного аппарата. Специалист находит место ущемления нервов и помогает спазмированным мышцам расслабиться. Также приводит в тонус те места, которые, наоборот, очень сильно расслаблены.
Иглоукалывание. Помогает снять боль за счет применения специальных игл. Их вводят в активные точки на теле и позвоночнике. Происходит расслабление мышц, поясница становится более здоровой.
Когда консервативная терапия не дает результатов, необходимо обратиться к нейрохирургу. Чаще всего, операцию назначают при межпозвонковых грыжах, которые привели к ущемлению спинномозгового корешка и возникновению корешковой боли.
Что делать при сильной боли в пояснице
При острой боли в пояснице, которую невозможно терпеть, пациенту назначают блокаду. Процедуру, при которой врач вводит обезболивающее в область возникновения боли или прохождения нервного волокна. Этот радикальный метод на время помогает избавиться от болевых ощущений. В дополнение к нему специалист может назначить прием антибиотиков, иммуномодуляторов и хондропротекторов.
При сильной боли в пояснице не стоит заниматься самолечением или терпеть. Это может привести к фатальным последствиям, вплоть до инвалидности или смерти.
Профилактика и прогноз
Старайтесь держать баланс между работой и отдыхом. Сидячий образ жизни и недостаток физической активности – основные причины возникновения боли в пояснице.
Если работаете за компьютером или весь день проводите за рулем, постарайтесь найти время для занятий спортом или прогулки. Не обязательно по два часа проводить в зале. Можно выбрать посильные упражнения из йоги, фитнеса или пилатеса и выполнять их дома.
Носите тяжести в рюкзаке. Это поможет равномерно распределить нагрузку на спину и не сорвать ее. Когда поднимаете что-то тяжелое, сгибайте ноги, а не спину. Если нужно достать вещь сверху, используйте стремянку или стул.
Проходите сеанс массажа. Два раза в год посещайте массажиста и проходите курс массажа не менее 10 сеансов. Это поможет снять мышечные спазмы и способствует общему оздоровлению организма.
Приобретите ортопедический матрас и подушку. Во сне человек проводит ⅓ жизни. Позаботьтесь о том, чтобы в это время вы комфортно себя чувствовали и могли полноценно расслабиться. Покупайте изделия в ортопедическом салоне после консультации продавца.
Чтобы себе не навредить, с осторожностью относитесь к методам народной медицины и самолечению. Если вам нужна помощь специалиста, вы можете обратиться в нашу клинику. Для записи на прием оставьте заявку или позвоните.
Источник
