Лечение ишиаса при грыже позвоночника
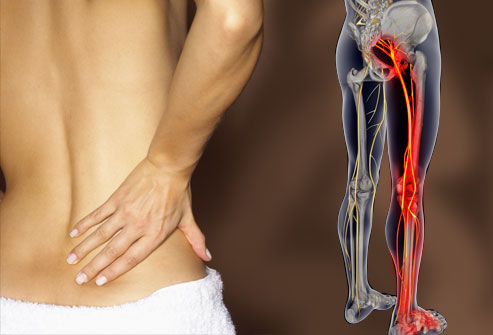
Симптоматика и лечение защемления седалищного нерва
Седалищный нерв, начинаясь в поясничном отделе позвоночника, проходит, разветвляясь, по всей длине ноги и достигает пальцев и пятки. Защемление седалищного нерва – это одно из часто возникающих состояний на фоне остеохондроза поясничного отдела позвоночника.
Отсутствие своевременно принятых мер способно привести к развитию хронического болевого синдрома и осложнений, связанных с нарушениями функции седалищного нерва.
Схематичное изображение грыжи межпозвонкового диска, вызывающей ущемление седалищного нерва
Характер проявления заболевания зависит от причины, приведшей к патологическому состоянию седалищного нерва:
Характерные черты клинической картины
Грыжа межпозвонкового диска
Симптомы развиваются остро: боль сопровождается онемением, локализованным в зоне ветвления седалищного нерва.
Рентгенограмма может отразить смещение позвонков. Магнитно-резонансная томограмма визуализирует грыжевое выпячивание межпозвонкового хрящевого диска
Сдавление напряженными мышцами или отечными мягкими тканями
Симптомы могут развиваться на протяжении нескольких дней, постепенно прогрессируя. Возникновению болезненности предшествует:
- интенсивная физическая нагрузка, сопряженная с напряжением мышц поясничного отдела позвоночника;
- переохлаждение;
- резкое неловкое движение;
- нахождение в неудобном положении на протяжении длительного периода времени;
- спортивные травмы легкой и средней степени тяжести
Возникновение такого нарушения возможно, например, во время беременности у женщин, особенно на поздних сроках, когда нагрузка на пояснично-крестцовый отдел прогрессивно возрастает
Сдавление седалищного нерва костным отломком при переломе тела позвонка или одного из его отростков
Характерно острое начало, которому предшествует травма в поясничной области позвоночника.
Диагноз подтверждается рентгенологически
Болевой синдром, сопутствующие ему парестезии и другая симптоматика развиваются постепенно. Предположить наличие метастазов можно, основываясь на анамнестических данных. Рентгенологический диагноз подтверждается в случае сопутствующей деструкции позвонка или его отростков
Перелом позвонка с отломками, способными сдавить нервный корешок
Основным проявлением ущемления седалищного нерва является болевой синдром, локализованный в нижней части спины, иррадиирующий в бедро и диффузно распространяющийся по ноге.
Локализация болезненности и парестезий при нейропатии седалищного нерва
Характерным признаком является односторонняя локализация болезненности, локализованной в нижней части поясничного отдела позвоночника и ягодице, иррадиирующей в заднюю поверхность бедра.
Техника оценки симптома Кернига
В разные периоды развития заболеванию характерны следующие признаки:
- Боль в поясничном отделе позвоночника, которая усиливается при ходьбе, кашле, чихании или наклоне. Иррадиация болевых ощущений в ногу. Объективным подтверждением наличия болевого синдрома являются вынужденное положение пациента, а также признаки натяжения (симптомы Кернига и Брудзинского).
- Чувство онемения или появления посторонних ощущений (покалывания, пощипывания) по ходу ветвления седалищного нерва.
- Слабость в мышцах, иннервируемых ветвями седалищного нерва.
- Гипотрофия (уменьшение в объеме) мышц, иннервируемых этим нервом. Данный симптом проявляется при длительно существующем нарушении функции седалищного нерва и является признаком защемления нервного ствола.
Техника вызывания симптома Брудзинского
В зависимости от происхождения болевого синдрома направления лечения могут быть разными:
Причина защемления
Методы лечения
Грыжа межпозвонкового диска
Воспаление мягких тканей вследствие переохлаждения
- противовоспалительная терапия;
- миорелаксанты;
- вазоактивные препараты;
- средства местнораздражающего действия
Метастаз или доброкачественная опухоль
- этиотропное лечение;
- симптоматические меры;
- по возможности – удаление или склерозирование опухоли;
- паллиативная операция
Лечение в остром периоде должно быть комплексным:
- воздействующим на симптомы заболевания;
- устраняющим последствия нарушений функции нерва;
- по возможности, устраняющим причину ущемления нерва.
Лечение данной патологии осуществляется комплексно – наряду с фармакотерапией применяются и немедикаментозные методы лечения:
- Охранительный режим. При острой боли необходим следующий комплекс мероприятий:
- постельный режим (покой для поясничного отдела и пораженной конечности) вплоть до снижения интенсивности болевого синдрома;
- при умеренно выраженной боли достаточно частичного ограничения двигательной активности (необходимо избегать физической нагрузки, не следует бегать и поднимать тяжести);
- при интенсивно выраженной боли – полный покой на протяжении нескольких суток (до 5 дней).
- Ортопедический режим – подразумевает ношение специальных ортезов, предназначенных для иммобилизации пораженного отдела позвоночника. В зависимости от причины защемления нерва специалист порекомендует полужесткий, имеющий каркас, корсет или мягкий ортез (пояс).
- Воздействие на проекцию болевого синдрома сухим теплом. Источник тепла должен лишь не намного превышать температуру тела.
- Физиотерапия – является хорошим дополнением к медикаментозной терапии, ускоряет выздоровление и позволяет сократить продолжительность приема фармацевтических препаратов. При отсутствии противопоказаний физиолечение начинают после снятия острых болей. Для воздействия на патологический очаг могут использоваться лекарственные препараты, проникновению которых внутрь тканей способствуют физиотерапевтические воздействия: анестетики (Новокаин, Лидокаин), противовоспалительные средства (мазь с гидрокортизоном или гели, содержащие нестероидные противовоспалительные вещества). В рамках данного направления показаны; магнитотерапия, лазерная терапия, Амплипульс, электромиостимуляция, Парафино-озокеритные аппликации.
- При отсутствии противопоказаний на выходе из обострения применяются массаж и мануальная терапия.
Мягкий ортез для поясничного отдела
Фармакотерапия, призванная снять обострение остеохондроза, осуществляется по нескольким направлениям:
| Действие лекарственных средств | Названия препаратов | Примечания |
|---|---|---|
| Обезболивающее и противовоспалительное |
| Лекарственная форма и способ применения (внутрь в таблетках или в виде уколов) определяется лечащим врачом в индивидуальном порядке и зависит от выраженности симптомов и возможностей пациента |
| Миорелаксанты |
| Сособствуют уменьшению мышечного спазма, благодаря чему уменьшается интенсивность болевого синдрома |
| Диуретики (при выраженном воспалении показан короткий курс) |
| Способствуют выведению из организма лишней жидкости, благодаря чему уменьшается степень отечности тканей |
| Вазоактивные, антиоксидантные, противоишемические препараты |
| Расширяя периферические кровеносные сосуды, лекарства этой группы улучшают питание тканей (мягких тканей конечности и самого нервного ствола), препятствуют развитию гипотрофии мышечной ткани, характерной для длительного протекания болезни. Восстановление микроциркуляции – обязательное условие успешной борьбы с гипотрофией тканей |
| Антиконвульсанты | Карбамазепин, лекарственные средства группы триптанов (Суматриптан, Зомиг, Релпакс) | Применение показано в случае развития радикулопати, характеризующейся наличием нестерпимых, стреляющего характера, болей |
| Витамины |
| Применение витаминов группы В положительно сказывается на трофике нервной ткани и работе нервной системы в целом |
В межприступном периоде показано систематическое занятие лечебной гимнастикой. Регулярное выполнение специальных комплексов упражнений способствует укреплению паравертебральной мускулатуры.
При выполнении гимнастики следует избегать резких движений и чрезмерной амплитуды, вызывающей болевые ощущения.
Приучать мышцы к нагрузке необходимо постепенно.
Лечебная тактика при грыже межпозвонкового хрящевого диска определяется особенностями течения заболевания, размерами грыжевого выпячивания, выраженностью симптоматики.
Консервативные методы лечения при межпозвонковой грыже применяются в следующих случаях:
- небольшой размер грыжевого выпячивания;
- отсутствие риска сдавления или ущемления спинного мозга;
- наличие противопоказаний к хирургическому вмешательству (данный параметр зависит от общего состояния здоровья человека, наличия сопутствующих заболеваний и степени тяжести их протекания);
- хорошо купирующийся болевой синдром.
В рамках безоперационного лечения применяются следующие методы:
| Метод | Комментарии |
|---|---|
| Медикаментозная терапия | Лечение направлено на снятие боли и других признаков воспаления в виде отечности и нарушения функции пораженного спинномозгового сегмента. Показано использование НПВС и глюкокортикостероидов, а также большое значение имеет антиоксидантное воздействие |
| Физиолечение и рефлексотерапия | Способствуют нормализации микроциркуляции и лимфотока в пораженных тканях |
| Ортопедический режим (ношение бандажа), мануальная терапия, тракция позвоночного столба (сухое вытяжение или тракция под водой) | Способствуют предотвращению компрессии нервного корешка |
| Консультации по изменению образа жизни, коррекции двигательного режима | Помогают предотвратить развитие рецидивов |
Показания к хирургическому вмешательству принято делить на абсолютные и относительные.
Первые – это обстоятельства, при которых хирургическое вмешательство неизбежно. Операция в этих случаях требуется немедленно. К данной группе состояний относят:
- Выраженные нарушения со стороны функций тазовых органов (так называемый синдром “конского хвоста”). Состояние проявляется задержкой или учащением мочеиспускания, изменениями со стороны половых функций, возникновением запоров.
- Атрофия мышц пораженной нижней конечности, возникновение парезов, связанных со сдавлением спинномозгового нервного корешка. Состояние проявляется нарушением сгибания и разгибания стопы.
- Секвестрирование грыжи, характеризующееся выпадением пульпозного ядра. Секвестр ущемляет нервные корешки, вызывая резкую острую боль.
К относительным показаниям принято относить неэффективность (или низкую эффективность) консервативных терапевтических мероприятий на протяжении двух месяцев.
Специалисты по народной медицине рекомендуют следующие рецепты для борьбы с защемлением седалищного нерва:
- Отвар из семян конского каштана (две чайные ложки лекарственного сырья на 500 мл кипятка). Отвар нагревать на водяной бане на протяжении 15 минут. Далее отвар следует процедить и остудить. Принимать по 100 мл перед каждым приемом пищи.
- Настой из высушенных цветков календулы (две столовые ложки цветков на два стакана кипятка). Настаивать в плотно закрытой емкости не менее 2 часов. Процеженный настой принимать внутрь по 100 мл перед приемом пищи – от 3 до 4 раз в сутки.
- Ванна с хреном. Свежее корневище весом 100 г измельчить при помощи мясорубки, завернуть в марлю и поместить в теплую ванну. Продолжительность процедуры – не более 5 минут.
Лечение народными средствами имеет ряд преимуществ:
- небольшое количество побочных эффектов и противопоказаний;
- доступность большей части ингредиентов.
Однако имеются и отрицательные стороны: народные рецепты не в силах повлиять на развитие заболевания в случае сдавления спинномозгового нервного корешка костным отломком, грыжевым выпячиванием или секвестром. В случае выраженного воспалительного процесса такое лечение не заменит и противовоспалительной медикаментозной терапии.
Самостоятельное применение народных средств в домашних условиях без предварительной диагностики способно привести к ухудшению состояния вследствие затягивания патологического процесса, особенно если боль вызвана механическим повреждением нервного ствола. Поэтому такая терапия должна применяться только по согласованию с лечащим врачом.
Источник статьи: https://spina-health.com/zashhemlenie-sedalishhnogo-nerva-up/
Источник
Автор Трусова Валентина Ивановна На чтение 5 мин. Опубликовано 11.11.2020 16:56
Обновлено 11.11.2020 15:37
Ишиас (пояснично-крестцовый радикулит) — это тип нервной боли, которая распространяется вниз от поясницы в бедро и ногу. Ишиас проходит через несколько недель, но у некоторых это состояние является хроническим. Боль может ощущаться как интенсивная судорога или жгучие электрические ощущения. Если ишиас длится более 3 месяцев или проходит и возвращается, то это может быть хроническим ишиасом.
Хронический ишиас может вызывать постоянную боль. Его труднее лечить, чем острый пояснично-крестцовый радикулит, но некоторые средства могут принести облегчение.
Причины ишиаса
Грыжа межпозвоночного диска
Врачи не знают, почему некоторые случаи ишиаса становятся хроническими. Многие острые и хронические случаи ишиаса происходят вследствие грыжи межпозвоночного диска. В большинстве случаев грыжа межпозвоночных дисков проходит самостоятельно в течение нескольких недель. Если боль не проходит, это может вызвать хроническую боль.
Травма
Люди с грыжей межпозвоночных дисков часто помнят определенную травму, которая вызвала боль. Травма не означает, что боль будет хронической.
При грыжах межпозвоночного диска после травмы может появиться боль снова, особенно если человек продолжает повторять движения, которые привели к болевому синдрому.
Воспаление
Воспалительные заболевания могут сдавливать спинномозговые нервы, вызывая седалищную боль. Пациенты с хроническими воспалительными заболеваниями, такими как ревматоидный артрит, могут заметить, что ишиас вспыхивает при ухудшении состояния. Лечение основного заболевания может помочь в лечении ишиаса.
Инфекция
Инфекция в позвоночнике или вокруг него может вызвать абсцесс, который представляет собой инфицированную опухоль. Этот абсцесс может повреждать спинномозговые нервы, вызывая ишиас и иногда вызывает другие симптомы. У человека с абсцессом может развиться лихорадка, появиться боль в других областях тела.
Опухоль спинного мозга
Любой тип опухоли в позвоночнике или вблизи него может захватывать спинномозговые нервы, вызывая седалищную боль. Некоторые опухоли являются раковыми. В других случаях эпидуральная гематома, которая представляет собой опухоль вблизи позвоночника, может вызвать боль.
Важно, чтобы люди с ишиасом обратились к врачу, чтобы исключить потенциально опасные состояния, такие как рак.
Износ позвоночника
При старении нормальный износ позвоночника может привести к сужению позвоночного столба, что приводит к стенозу позвоночника. У некоторых людей стеноз позвоночника вызывает хроническую или усиливающуюся боль.
Образ жизни
Несколько факторов образа жизни могут увеличить риск ишиасной боли или продлить время восстановления. Люди с этими факторами риска могут обнаружить, что ишиас становится хроническим или рецидивирует. Факторы риска развития ишиаса включают в себя:
- небольшая физическая активность и длительное сидение
- наличие избыточного веса или ожирения
- курение
Поскольку ишиас часто следует за травмой, люди могут обнаружить, что симптомы не улучшаются, если они продолжают деятельность, которая вызвала первоначальную травму.
Туберкулез
Туберкулез крестцово-подвздошных суставов, который врачи называют туберкулезным сакроилеитом, является редкой формой туберкулеза, легочной инфекции. Это происходит при абсцессе, который распространяется на крестцово-подвздошный сустав в области таза и нижней части позвоночника. У человека также могут быть симптомы туберкулеза, такие как проблемы с дыханием или кашель.
Туберкулез является очень редкой причиной ишиаса, но если симптомы сохраняются и человек имеет историю воздействия туберкулеза, тестирование имеет важное значение.
Смещение позвонков
При смещении позвонков, например, если у человека сколиоз или другое хроническое заболевание, происходит сдавление пространств между позвонками. Это давление может вызвать грыжу межпозвоночных дисков. Смещение позвонков также может сжимать седалищный нерв, вызывая боль. В зависимости от причины, человеку может потребоваться хирургическое вмешательство, физиотерапия или другие методы лечения.
Может ли вернуться ишиас?
Ишиас может вернуться, особенно если у человека хроническое заболевание. Однако для большинства людей ишиас проходит сам по себе в течение месяца или двух.
Наиболее распространенные симптомы ишиаса включают в себя:
- электрические ощущения вдоль одной ноги
- боль, которая излучается от нижней части спины к бедру и вниз по ноге
- интенсивные судороги ног
- боль при ходьбе или движении
- онемение в ногах, бедрах и пояснице
- боль при чихании или кашле
Упражнения при пояснично-крестцовом радикулите
Физические упражнения могут облегчить боль в пояснице.
- Аэробные упражнения способствуют развитию физической формы и могут помочь человеку поддерживать умеренную массу тела. Попробуйте упражнения с низкой отдачей, такие как плавание или ходьба.
- Следующие упражнения могут помочь при ишиасе:
- Согните колено под углом 90 градусов и поставьте ногу на стул. Наклонитесь вперед, чтобы растянуться, задержитесь на 30 секунд.
- Встаньте на колени, упершись ягодицами в пятки, затем наклонитесь вперед, подняв руки прямо над головой и прижав их к полу. Задержитесь на 30 секунд.
- Лягте на спину и подтяните колени к груди. Задержитесь на 30 секунд. Некоторые люди находят облегчение, раскачиваясь из стороны в сторону в этом положении.
- Лягте на спину, согнув колени и поставив ступни на пол. Поднимайте попеременно ноги вверх, как бы маршируя, в течение 30-60 секунд.
Когда обратиться к врачу
Ишиас обычно проходит сам по себе, с лечением или без него.
Врач может диагностировать причину ишиаса и назначить лечение для ускорения выздоровления. Однако ишиас не является неотложной медицинской помощью, и хорошо бы подождать, чтобы увидеть, пройдут ли симптомы самостоятельно, прежде чем обратиться к врачу.
Желательно обратиться к врачу, если:
- боль мешает ежедневному функционированию
- ишиас длится дольше 3 месяцев
- ишиас проходит, а затем возвращается
- боль становится невыносимой или неуклонно усиливается
Прогноз
Хотя перспективы для большинства людей с ишиасом хорошие, те, кто страдает хроническим ишиасом, сталкиваются с более длительным и сложным восстановлением. Исследование 2020 года показало, что хирургическое вмешательство при грыже межпозвоночных дисков, вызывающей ишиас, дает лучшие результаты, чем консервативное лечение, такое как физические упражнения.
Заключение
Ишиас может быть очень болезненным, хотя у большинства людей он может длиться в течение нескольких недель. Однако если недели превращаются в месяцы, это может означать, что пришло время поставить диагноз и рассмотреть другие методы лечения.
Статья по теме: Боль в пояснице и запор, как они связаны?
Источник
