Кто делал операция на протрузию позвоночника
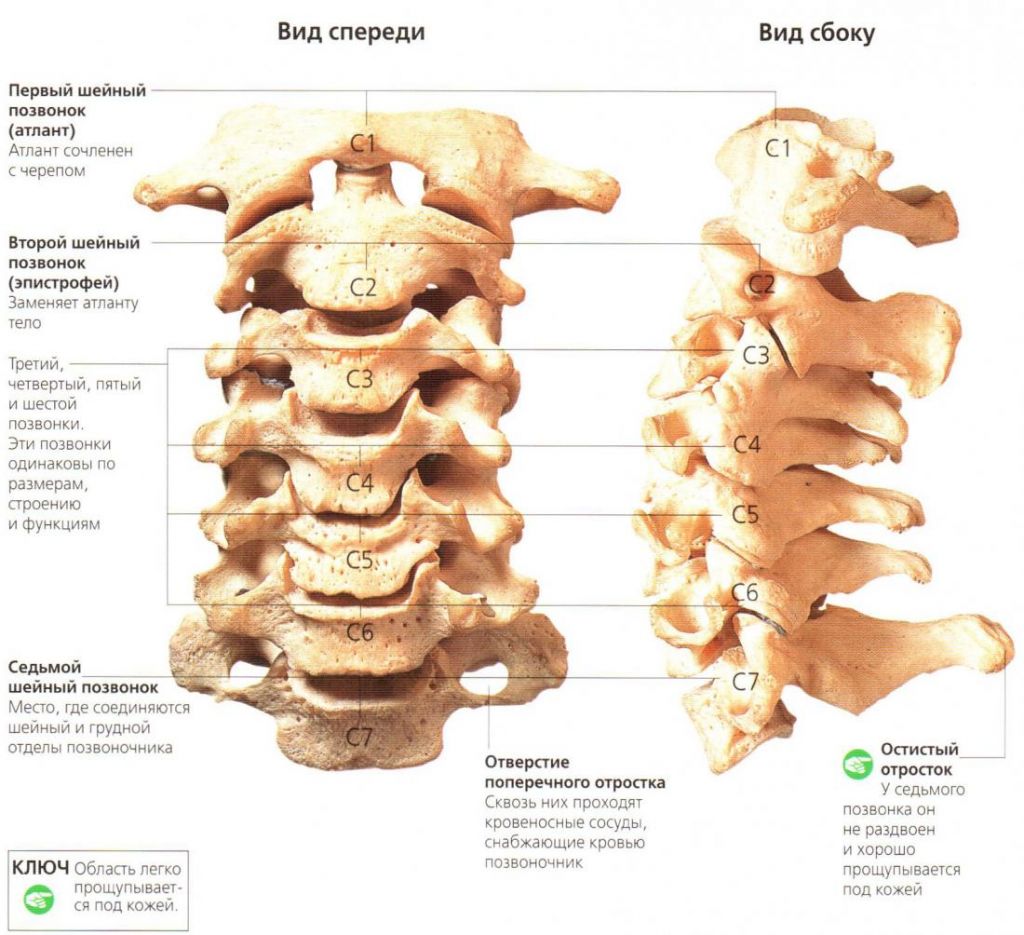
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- микрохирургическая дискэктомия – иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа;
- ламинэктомия – частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок;
- эндоскопическая операция – методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях;
- нуклеопластика – «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
- артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
Импланты шейного отдела позвоночника на рентгене.
- вертебропластика – операция, при которой в поврежденное тело позвонка «заливается» высокопрочный костный цемент для восстановления его целостности и прочности (делается при компрессионных переломах позвонков, гемангиомах, остеопорозе);
- трансплантация – вживление фрагмента костной ткани, взятой у пациента, с целью закрытия образовавшегося дефекта после операции, например, для заполнения пространства между позвонками и их фиксации после извлечения межпозвоночного диска;
- имплантация – это, как правило, установкаспециальных динамических или неподвижных металлоконструкций (часто при шейно-грудном сколиозе) или протезирование искусственного межпозвонкового диска.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Источник
На вопросы отвечает нейрохирург Европейского медицинского центра, к.м.н. Гайтан Алексей.
1. Нужно ли оперировать грыжу (протрузию) межпозвоночного диска? Все ли грыжи оперируются?
Грыжи и протрузии межпозвоночных дисков встречаются достаточно часто, но не все больные нуждаются в хирургическом лечении. Этот вопрос нужно рассматривать и решать индивидуально с каждым пациентом. Прежде всего важна клиническая картина заболевания и состояние больного! Кроме того важно оценить, каких размеров грыжа (протрузия), как она расположена, на какие структуры воздействует, размер позвоночного канала и т.д. В любом случае необходима консультация нейрохирурга. Только специалист может решить вопрос о показаниях к операции.
2. Когда нужно оперировать грыжу диска?
Как правило, основным показанием к операции служит прогрессирующая неврологическая симптоматика. Это может быть болевой синдром, устойчивый к консервативному лечению в течение 5-8 недель. Операция может понадобиться и в более ранние сроки, если сильные боли в ноге не снимаются современными лекарствами, фасеточными и неврональными блоками. Также показанием к хирургическому лечению является прогрессирующая слабость в ноге (чаще сгибателей и разгибателей стопы).
Появившиеся нарушения функций тазовых органов (нарушение контроля за мочеиспусканием и дефекацией), слабость в ногах и снижение чувствительности в аногенитальной зоне при наличии грыжи диска являются показанием для незамедлительного хирургического лечения. Все современные технологии медикаментозных блокад и малоинвазивного микрохирургического и эндоскопического лечения больных с грыжами дисков представлены в нашей клинике.
3. Что такое протрузия межпозвоночного диска?
Это выпячивание межпозвоночного диска (пульпозного ядра) без разрыва фиброзного кольца. Дальнейшее прогрессирование заболевания приводит к тому, что дегенерированное пульпозное ядро разрывает фиброзное кольцо. Развивается экструзия и секвестрация, с выпадение фрагментов грыжи в спинно-мозговой канал. На этапе протрузии межпозвоночный возможно использование малоинвазивных технологий. За последние годы появились эффективные методики, в частности, применяемая в нашей клинике холодноплазменная нуклеопластика, которая позволяет через прокол кожи, без разреза, под рентгенологическим контролем произвести процедуру воздействия на диск с помощью специального электрода с температурой на кончике около 75 град.
При этом диск несколько уменьшается в размерах, как бы «усыхает», перестает сдавливать нервные структуры и, как следствие, болевой синдром проходит. Что очень важно, протрузия не увеличивается в размерах и не перерастает в грыжу, которая требует открытой операции. Однако надо помнить, что никакие хирургические процедуры не в состоянии остановить дегенеративный процесс в позвоночнике. Дальнейшая судьба больного зависит от всего комплексе реабилитации и соблюдения пациентом ортопедического режима. Рекомендации по соблюдению гигиены поз и движений доступны по ссылке: https://sibneuro.ru/book.pdf
4. Чем опасна протрузия межпозвоночного диска?
Во-первых, протрузия диска часто вызывает боль в поясничном отделе позвоночника, устойчивую к консервативному лечению.Во-вторых, протрузия диска зачастую увеличивается со временем. Через 3-5 лет без должного лечения и несоблюдения ортопедического режима на месте протрузии обнаруживается уже грыжа диска в виде экструзии и выпадения секвестра. При наличии у пациента протрузии диска в настоящее время может выполняться операция: холодноплазменная нуклеопластика.
5. Что такое стеноз позвоночного канала? Чем он опасен и что нужно делать, если на МРТ (КТ) поставили такой диагноз?
Стеноз – это сужение позвоночного канала. Позвоночный канал – это трубка диаметром в среднем 15 мм. Бывает врожденно широкий позвоночный канал до 20 мм. Обычно о стенозе (абсолютном) говорят при сужении позвоночного канала меньше 10 мм, об относительном стенозе – меньше 12 мм. Существует много причин стеноза. Это может быть врожденная особенность организма. Бывает также, что в результате дегенеративных процессов и травм позвоночника происходит увеличение объема и оссификация (окостенение) межпозвоночных дисков или суставов позвоночника. В результате чего происходит сужение позвоночного канала, то есть его стеноз.
6. Какие симптомы возникают при стенозе позвоночного канала?
Долгое время стеноз себя никак не проявляет. На определенном этапе (это индивидуально), у пациента появляются боли, разнообразные по интенсивности и месту возникновения. У некоторых пациентов начинает прогрессировать слабость в ногах, возможно похудение ног. Характерным клиническим признаком стеноза позвоночного канала является перемежающаяся хромота. С течением времени и прогрессированием заболевания пациент может преодолеть без остановки и отдыха все меньшее расстояние из-за развивающейся слабости в ногах.
7. Что нужно делать, если на МРТ (КТ) поставили такой диагноз?
В первую очередь нужно обратиться к специалисту, спинальному нейрохирургу. Нужно ли оперировать, когда и как – это решается индивидуально, но необходимо помнить и понимать, что главная задача операции – это приостановить прогрессирование слабости в ногах (ногах и руках, если это стеноз шейного отдела позвоночника). Болевой синдром также достаточно успешно лечится хирургическим путем. Очень часто пациенты приходят уже на костылях или их привозят в кресле-каталке. И в этой ситуации, как правило, удается помочь, но, к сожалению не всегда, особенно если слабость в ногах (или ногах и руках) была достаточно длительное время.
8. Что такое гемангиома тела позвонка? Чем она опасна и что нужно делать, если ее выявили на МРТ (КТ)?
Это доброкачественное сосудистое новообразование в теле позвонка. Чаще гемангиома встречается как случайная находка при проведении МРТ (КТ) по поводу грыж дисков, травм и т.д. Имеет значение в первую очередь размер гемангиомы, а также прогрессирование размера гемангиомы (делается МРТ через год, желательно на том же аппарате и смотрится, увеличилась она или нет). Если гемангиома достаточно большая (это оценивает специалист по МРТ (КТ) и спинальный нейрохирург), то позвонок, в котором она находится, может сломаться даже от незначительной нагрузки, и это может потребовать открытой операции по стабилизации позвоночника.
У гемангиомы есть еще один симптом. Это бывает не всегда, но при больших или растущих гемангиомах встречается достаточно часто. Это болевой синдром в позвонке. Как правило, это не очень сильная, но постоянная боль.
Если эта гемангиома больших размеров, то существует высокая степень риска перелома позвонка. В настоящее время появилась операция, которая делается через прокол кожи под рентгеновским контролем – вертебропластика, то есть введение в тело позвонка специального медицинского костного цемента, укрепляющего позвонок. Болевой синдром, как правило, проходит. Эта операция выполняется в нашей клинике.
9. Что такое остеопороз? Как он проявляется? Чем опасен и как его лечить?
Остеопороз – это заболевание, в результате которого костная ткань теряет свою плотность. Чаще всего он возникает у женщин после менопаузы. Нередко остеопороз встречается при постоянном приеме гормональных препаратов, например у пациентов с бронхиальной астмой или ревматическими заболеваниями. Проявляется остеопороз зачастую болью в костях (позвоночнике, руках, ногах). Осложнением остеопороза могут быть переломы костей конечностей и позвонков. Лечится остеопороз обычно эндокринологами и терапевтами, существуют препараты для его лечения и они назначаются специалистами. При переломе позвоночника на фоне остеопороза необходима консультация спинального нейрохирурга для решения вопроса о его лечении. Методика вертебропластики – введение через прокол кожи специального медицинского костного цемента – доказала свою высокую эффективность.
Источник
