Кровоизлияние в позвоночник последствия
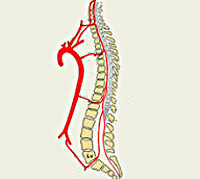

Спинальное эпидуральное кровоизлияние — кровотечение в полость между внутренней поверхностью стенок позвоночного канала и дуральной оболочной спинного мозга с образованием эпидуральной гематомы. Клинически дебютирует с интенсивной корешковой боли, локализующейся соответственно уровню кровоизлияния, сменяющейся спинально-проводниковыми неврологическими расстройствами (парезами, гипестезией, тазовой дисфункцией). Диагностируется в основном по данным МРТ позвоночника. Лечение в большинстве случаев хирургическое — ламинэктомия и аспирация гематомы. Консервативная терапия сопровождает операцию или используется самостоятельно при наличии положительной динамики процесса.
Общие сведения
Спинальное эпидуральное кровоизлияние — отдельный вид гематомиелии (спинномозгового кровоизлияния), при котором излитие крови происходит в эпидуральное пространство — щель между твердой (дуральной) мозговой оболочкой и стенками позвоночного канала. Спинальное эпидуральное кровоизлияние, связанное с травмой позвоночника, называют травматическим. Остальные случаи относят к спонтанным кровоизлияниям. Распространенность травматических эпидуральных кровоизлияний не велика, они составляют не более 0,75% всех позвоночно-спинномозговых травм. В молодом возрасте, в связи с повышенной подвижностью позвоночника, такие кровоизлияния могут возникать при отсутствии костных повреждений. Причину спонтанного эпидурального кровоизлияния удается установить лишь в 10% случаев. Диагностику и лечение спинальных кровоизлияний проводят специалисты в области неврологии, травматологии и нейрохирургии.

Спинальное эпидуральное кровоизлияние
Причины спинального эпидурального кровоизлияния
Травматическое спинальное эпидуральное кровоизлияние может быть вызвано переломом позвоночника, переломовывихами и вывихами позвонков, родовой травмой, огнестрельными ранениями, ушибом позвоночника. В отдельных случаях оно имеет ятрогенный генез и выступает осложнением эпидуральной блокады, операций на позвоночнике, люмбальной пункции.
Спонтанное спинальное кровоизлияние бывает обусловлено нарушениями в свертывающей системе (например, при гемофилии, тромбоцитопении), антикоагулянтным лечением, варикозным расширением вен эпидурального пространства, артериальной гипертензией, аномалиями сосудов эпидурального пространства. К последним относятся аневризмы, артерио-венозные фистулы, кавернозные мальформации и венозные аномалии. Сосудистые мальформации считаются самой частой причиной развития эпидурального спинального кровотечения. Пусковыми факторами, вызывающими повреждение эпидуральных сосудов, могут выступать резко возникающая гипертензия в полых венах, резкий подъем внутрибрюшного или внутригрудного давления.
К факторам, лежащим в основе кровоизлияния, также относятся случаи сращения эпидуральных вен с надкостницей позвоночного канала. В такой ситуации при чрезмерной мобильности позвоночника и повышенной физической нагрузке, особенно у лиц с выраженным лордозом, происходит натяжение вен, обуславливающее их повреждение. Аналогичный механизм кровоизлияния может реализоваться при наличии спаек и воспалительных изменений структур позвоночника, в которые вовлекаются стенки сосудов. С другой стороны, чрезмерные нагрузки на позвоночник и большая мобильность, например, при занятиях экстремальным спортом, могут спровоцировать эпидуральное кровоизлияние даже при отсутствии каких-либо предрасполагающих сосудистых факторов.
Симптомы спинального эпидурального кровоизлияния
Спинальное эпидуральное кровоизлияние манифестирует резкой болью в том отделе позвоночника, где произошла сосудистая катастрофа. Боль сходна с болью при радикулите и обусловлена раздражением спинномозговых корешков изливающейся в эпидуральное пространство кровью. Через несколько часов (иногда – минут) боль стихает, на первый план выходят спинально-проводниковые расстройства. Возникает и прогрессирует мышечная слабость, достигающая ниже уровня поражения степени плегии. Наблюдается снижение мышечного тонуса, проводниковые сенсорные нарушения, симметричное снижение периостальных и сухожильных рефлексов. Расстройство тазовой функции характеризуется недержанием мочи.
Особенности клинической картины кровоизлияния зависят от его расположения. У пациентов после 40-летнего возраста в подавляющем большинстве случаев наблюдаются эпидуральные кровоизлияния в поясничном и крестцовом отделах, у лиц моложе 40 лет — в шейном и грудном. Преобладает дорзальная локализация образовавшихся эпидуральных гематом.
Диагностика спинального эпидурального кровоизлияния
При постановке предварительного диагноза учитывается внезапность возникновения симптомов, их связь в физической активностью, типичная этапность (вначале боль, а затем слабость и онемение конечностей), неврологическая картина. Однако установить диагноз эпидурального кровоизлияния только по клинической картине не представляется возможным. Необходимо проведение МРТ или КТ позвоночника. МРТ позвоночника является более информативным методом, поскольку позволяет визуализировать эпидуральную гематому и дифференцировать ее от других оболочечных кровоизлияний. Кроме того, МРТ позволяет определить степень сдавления спинного мозга и выявить признаки компрессионной миелопатии. Дополнительно может быть проведена КТ сосудов или магнитно-резонансная ангиография.
При отсутствии возможности нейровизуализации проводят люмбальную пункцию и контрастную миелографию. Для выявления сосудистых аномалий возможно применение ангиографии позвоночника, но в остром периоде спинального кровоизлияния это метод обычно не используется. Эпидуральное спинальное кровоизлияние необходимо дифференцировать от субдуральной спинальной гематомы и субарахноидального спинального кровоизлияния, а также от прочих поражений: ишемического спинального инсульта, острого миелита, спинального эпидурального абсцесса, спинальной формы рассеянного энцефаломиелита, опухолей спинного мозга и др.
Лечение спинального эпидурального кровоизлияния
Самостоятельное разрешение эпидуральной спинальной гематомы наблюдается редко, в связи с этим в большинстве случаев применяется хирургическое лечение. Операция позволяет быстро ликвидировать гематому и добиться декомпрессии спинного мозга. Доступ к гематоме осуществляется путем ламинэктомии. Удаление эпидуральной гематомы производится путем вакуумной аспирации. По мнению большинства нейрохирургов результат хирургического лечения во многом определяется своевременностью его проведения и степенью неврологических нарушений на момент операции.
Консервативное лечение осуществляется травматологом (при травматическом эпидуральном кровоизлиянии) или неврологом в случаях, когда пациент был доставлен в стационар в поздние сроки заболевания, и у него отмечается заметный регресс неврологического дефицита. Следует сказать, что регресс клинических симптомов и томографическое подтверждение рассасывания гематомы являются показаниями к консервативной терапии вне зависимости от сроков кровоизлияния. В тоже время, консервативные мероприятия сопровождают и дополняют оперативное лечение. Назначаются гемокоагулянты (аминокапроновая к-та, викасол), антигипоксанты и нейрометаболиты (витамины гр В, неостигмин, свинной церебральный гидрализат). При тазовых расстройствах проводят катетеризацию мочевого пузыря и профилактику урогенитальной инфекции.
Исход эпидурального спинального кровотечения определяется своевременностью удаления образовавшейся эпидуральной гематомы. Благоприятный прогноз возможен, если операция проведена до развития значительного неврологического дефицита, т. е. до возникновения в спинном мозге необратимых изменений, связанных с его сдавлением гематомой. В остальных случаях наблюдается стойкий остаточный неврологический дефицит в виде парезов, чувствительных нарушений, тазовых расстройств.
Источник
Спинальный инсульт — острое нарушение спинномозгового кровообращения с развитием ишемии/кровоизлияния. Проявляется остро возникающими двигательными нарушениями центрального и периферического типа, снижением различных видов чувствительности, расстройством функции тазовых органов. Диагноз устанавливается на основании клинических данных, результатов томографии, ангиографии, анализа цереброспинальной жидкости, электронейромиографии. Консервативная терапия проводится дифференцированно в соответствии с видом инсульта. Для удаления тромба, аневризмы, восстановления целостности сосуда требуется хирургическое вмешательство.
Общие сведения
Спинальный (спинномозговой) инсульт встречается значительно реже расстройств церебрального кровообращения. Причина становится понятной с учетом соотношения масс спинного и головного мозга, которое составляет примерно 1:47. Среди всех острых нарушений гемодинамики ЦНС спинальный инсульт встречается в 1-1,5% случаев. Наиболее часто заболевание диагностируется в возрастном периоде 30-70 лет. Лица мужского и женского пола страдают одинаково часто. Подавляющее большинство инсультов спинного мозга носят ишемический характер. Наибольшее число поражений приходится на поясничные, нижние грудные спинномозговые сегменты.

Спинальный инсульт
Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов: артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки: атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Патогенез
Шейные, верхние грудные сегменты спинного мозга кровоснабжаются системой позвоночных артерий, берущих начало в подключичной артерии. Кровоснабжение с четвёртого грудного сегмента до крестцового отдела включительно осуществляется идущими от аорты межрёберными, поясничными, крестцовыми сосудами. Кровообращение в области конского хвоста обеспечивает внутренняя подвздошная артерия. Сосуды, подходящие к спинному мозгу в составе спинномозговых корешков, дают начало радикуломедуллярным артериям, число которых варьируется от 5 до 16. Радикуломедуллярные сосуды образуют многочисленные анастомозы, формирующие вдоль передней поверхности мозга переднюю спинальную артерию, вдоль задней — 2 задних. Вариабельность числа и расположения радикуломедуллярных артерий вызывает сложности определения локализации сосудистой проблемы.
Локальное нарушение прохождения крови в сосуде (вследствие закупорки, компрессии, спазма, разрыва) вызывает гипоксию (кислородное голодание), дисметаболизм нейронов в кровоснабжаемой области, образование зоны кровоизлияния. При остром развитии указанные расстройства не успевают компенсироваться коллатеральным кровообращением, метаболической перестройкой. В результате возникает дисфункция нейронов участка спинномозгового вещества. Образуется зона ишемии/геморрагии, трансформирующаяся впоследствии в зону некроза (гибели нейронов) с формированием необратимого неврологического дефицита.
Классификация
Спинальный инсульт может иметь несколько этиопатогенетических вариантов. Понимание механизмов развития, составляющих основу конкретного случая заболевания, имеет принципиальное значение в клинической неврологии. В связи с этим основная классификация спинальных инсультов основана на патогенетическом принципе и включает три вида инсульта:
- Ишемический (инфаркт). Вызван спазмом, облитерацией, компрессией одной/нескольких кровоснабжающих спинной мозг артерий с формированием ишемизированного участка в веществе спинного мозга.
- Геморрагический. Возникает вследствие разрыва, повреждения стенки сосуда. Кровоизлияние в паренхиму спинного мозга носит название гематомиелия, в оболочки — гематорахис.
- Смешанный. Кровоизлияние сопровождается рефлекторным сосудистым спазмом с образованием вторичной ишемической зоны.
Соответственно морфопатогенетическим механизмам развития заболевания в его течении выделяют четыре периода:
- Стадия предвестников. Характерна для ишемического инсульта. Проявляется преходящими эпизодами болей в спине, двигательных, сенсорных расстройств.
- Стадия развития инсульта (инсульт в ходу) — период прогрессирования патологических изменений: расширения очага ишемии, продолжения кровотечения. Клинически сопровождается нарастанием симптоматики.
- Стадия обратного развития. Лечебные мероприятия останавливают прогрессирование, начинается восстановление функции уцелевших нейронов. Постепенно уменьшается выраженность неврологического дефицита.
- Стадия резидуальных последствий. Обусловлена неполным восстановлением утраченных функций из-за массовой гибели нейронов. Остаточные постинсультные симптомы носят стойкий пожизненный характер.
Симптомы спинального инсульта
Симптоматика возникает внезапно в течение нескольких минут, реже — часов. Ишемический спинальный инсульт в ряде случаев имеет продромальный период в виде эпизодов перемежающейся хромоты, парестезий, периодических болей в позвоночнике, симптомов радикулита, транзиторных тазовых расстройств. В дебюте заболевания возможно постепенное нарастание симптомов. Болевой синдром нехарактерен, напротив, поражение сенсорных зон спинного мозга приводит к исчезновению болевых ощущений, отмечавшихся в период предвестников.
Манифестация гематомиелии происходит после травмирования позвоночника, физической нагрузки, сопровождается подъёмом температуры тела. Типична острая кинжальная боль в позвоночном столбе, иррадиирующая в стороны, зачастую принимающая опоясывающий характер. Гематорахис протекает с раздражением мозговых оболочек, распространение процесса на оболочки головного мозга вызывает появление церебральной симптоматики: цефалгии, головокружения, тошноты, угнетения сознания.
Спинальный инсульт отличается большим полиморфизмом клинической картины. Неврологический дефицит зависит от локализации, распространённости процесса по поперечнику спинного мозга и по его длине. Двигательные расстройства характеризуются вялым периферическим парезом на уровне поражения, центральным спастическим парезом ниже поражённого сегмента. Периферический парез сопровождается мышечной гипотонией, гипорефлексией, впоследствии приводит к атрофии мышц. При центральном парезе наблюдается спастический мышечный гипертонус, гиперрефлексия, возможно образование контрактур. Локализация зоны поражения в шейных сегментах проявляется вялым парезом верхних конечностей и спастическим нижних, в грудных сегментах — центральным нижним парапарезом, в пояснично-крестцовых — периферическим парапарезом.
Сенсорные нарушения возникают ниже уровня поражения, зависят от локализации инсультного очага в поперечнике спинного мозга. При обширном спинальном инсульте с патологическими изменениями по всему спинномозговому поперечнику отмечается выпадение всех видов чувствительности, тазовые нарушения, двусторонний двигательный дефицит. Вовлечение половины поперечника приводит к развитию синдрома Броун-Секара: гомолатерально выявляются двигательные нарушения, выпадение глубокой чувствительности, гетеролатерально — нарушения поверхностного (болевого, температурного) восприятия.
При поражении вентральной половины (катастрофа в передней спинномозговой артерии) моторные расстройства сопровождаются выпадением болевого чувства, задержкой мочи, кала. Тактильное, мышечно-суставное восприятие сохранены. Дорсальный инсульт (патология задней спинномозговой артерии) наблюдается редко, проявляется синдромом Уильямсона: спастический парез, сенситивная атаксия, сегментарная гипестезия, утрата вибрационной чувствительности нижних конечностей. Изолированное поражение переднего рога отличается наличием лишь одностороннего периферического пареза.
Осложнения
Спинальный инсульт характеризуется двигательными нарушениями, без соответствующего лечения трансформирующимися в стойкие ограничения двигательной функции. Пациенты утрачивают способность свободно передвигаться, при спастическом парезе ситуация усугубляется развитием контрактур суставов. В случае выраженного тетрапареза больные оказываются прикованными к постели. Обездвиженность опасна развитием пролежней, застойной пневмонии. Тазовые нарушения осложняются восходящей инфекцией мочевыводящих путей: уретритом, циститом, пиелонефритом. Присоединение инфекционных осложнений способно привести к сепсису с угрозой летального исхода.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза. Имеет значение наличие стадии предвестников, острое/подострое начало, последовательность развития симптоматики. Выявленный в ходе неврологического осмотра моторный/сенсорный дефицит позволяет неврологу предположить топический диагноз, однако разнообразие индивидуальных вариантов спинального кровоснабжения обуславливает сложности определения места сосудистой окклюзии или разрыва. С целью уточнения диагноза проводятся инструментальные исследования:
- Томография позвоночника. Компьютерная томография позволяет определить смещение, повреждение позвонков, наличие осколков, остеофитов, сужение межпозвонковой щели. МРТ позвоночника лучше визуализирует спинной мозг, даёт возможность диагностировать межпозвоночную грыжу, компрессию позвоночного канала, спинальную опухоль, гематому.
- Люмбальная пункция. У 30% пациентов исследование цереброспинальной жидкости не выявляет отклонений. У большинства больных в стадии развития патологии наблюдается повышение концентрации белка до 3 г/л, плеоцитоз 30-150 клеток в 1 мкл. Геморрагический вариант сопровождается появлением в ликворе эритроцитов.
- Спинальная ангиография. Проводится для выявления аневризм, мальформаций, тромбоза, сдавления сосуда извне. Более простым, но менее информативным исследованием спинального кровообращения в грудном и поясничном отделах является УЗДГ аорты и её ветвей.
- Электронейромиография. Необходима для обнаружения клинически не диагностируемого расстройства иннервации отдельных мышц.
Для определения причинной фоновой патологии по показаниям проводят консультации терапевта, кардиолога, эндокринолога, гематолога, исследуют кровь на сахар, уровень липопротеидов, холестерина, делают коагулограмму. Дифференциальная диагностика осуществляется с острым миелитом, опухолью спинного мозга, инфекционной миелопатией, сирингомиелией, эпидуральным абсцессом. Важной для определения лечебной тактики является дифференцировка геморрагического и ишемического характера инсульта.
Лечение спинального инсульта
При данном заболевании требуется проведение ургентных лечебных мероприятий. Раннее начало терапии позволяет остановить расширение зоны спинального поражения, предотвратить гибель нейронов. Осуществляется комплексное консервативное лечение, соответствующее виду инсульта:
- Неспецифическая терапия. Назначается независимо от вида инсульта, направлена на снижение отёка, поддержание метаболизма нейронов, повышение устойчивости спинальных тканей к гипоксии, профилактику осложнений. Проводится мочегонными (фуросемидом), нейропротекторами, антиоксидантами, витаминами группы В.
- Специфическая терапия ишемии. Улучшение кровообращения ишемизированной зоны достигается применением сосудорасширяющих, дезагрегирующих, улучшающих микроциркуляцию средств. При тромбоэмболии показаны антикоагулянты: гепарин, надропарин.
- Специфическая терапия геморрагии. Заключается в использовании гемостатических фармпрепаратов: викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы, укрепляющие стенки сосудов.
В случае разрыва сосуда, сдавления опухолью, тромбоэмболии возможно хирургическое лечение. Операции проводятся нейрохирургами, сосудистыми хирургами в экстренном порядке. Перечень возможных оперативных вмешательств включает:
- Реконструктивные сосудистые операции: тромбоэмболэктомию, стентирование поражённого сосуда, ушивание/клипирование дефекта сосудистой стенки.
- Ликвидацию ангиодисплазии: иссечение мальформации, перевязку/склерозирование приводящих сосудов, резекцию аневризмы.
- Ликвидацию компрессии: удаление экстра-/интрамедуллярной спинальной опухоли, дискэктомию при грыже, фиксацию позвоночника.
В восстановительном периоде врачами реабилитологами применяется весь арсенал средств для скорейшего восстановления утраченных неврологических функций. Назначается лечебная физкультура, массаж, физиотерапия. Улучшению проводимости нервных волокон способствует электромиостимуляция, восстановлению произвольного контроля мочевыделительной функции — электростимуляция мочевого пузыря.
Прогноз и профилактика
Спинальный инсульт не является столь угрожающим жизни состоянием, как церебральный. Летальный исход возможен при злокачественных новообразованиях, тяжёлом общесоматическом фоне, присоединении вторичной инфекции. Своевременное лечение способствует быстрому регрессу симптоматики. Обширность зоны поражения, позднее начало лечения, сопутствующая патология обуславливают неполное восстановление, инвалидизацию пациента вследствие стойких резидуальных парезов, тазовых, чувствительных нарушений. Профилактика заболевания основана на своевременной терапии сосудистых заболеваний, выявлении и удалении мальформаций, лечении межпозвоночных грыж, предупреждении травм позвоночника. Большое значение имеет исключение предрасполагающих факторов: ведение активного образа жизни, нормализация веса, сбалансированное питание, отказ от курения.
Источник
