Кровать для шейного отдела позвоночника

Современный образ жизни несет с собой не только повышение комфорта, но и рост заболеваний. Одна из самых распространенных болезней позвоночника сегодня — остеохондроз, поражающий шейный отдел позвоночника и угрожающий здоровью организма в целом. Настоящей палочкой-выручалочкой в этом смысле может стать анатомическая подушка.
Каким должно быть изделие?
 Во время сна мышцы полностью расслабляются и не поддерживают позвоночный столб, как днем. Из-за этого у людей, страдающих остеохондрозом, по ночам могут возникать боли и дискомфорт, а наутро нет ощущения отдыха. Кроме того, позвонки, не поддерживаемые мышечным корсетом, могут сдвигаться, зажимая артерии, которые проходят в шее и питают мозг.
Во время сна мышцы полностью расслабляются и не поддерживают позвоночный столб, как днем. Из-за этого у людей, страдающих остеохондрозом, по ночам могут возникать боли и дискомфорт, а наутро нет ощущения отдыха. Кроме того, позвонки, не поддерживаемые мышечным корсетом, могут сдвигаться, зажимая артерии, которые проходят в шее и питают мозг.
Вот почему при шейном остеохондрозе необходимо тщательно подойти к вопросу организации спального места, соблюдая следующие принципы:
- поддержка естественных изгибов позвоночника;
- удобная опора для позвонков;
- жесткость и упругость.
Следует выбирать не обычную, а специальную подушку с выраженным анатомическим эффектом.
Наполнение анатомической подушки
 Решая, какую анатомическую подушку выбрать при шейном остеохондрозе, нужно изучить то, что у моделей внутри и проконсультироваться с врачом. Существует множество наполнителей. Если, скажем, составить рейтинг подушек, самых популярных у покупателей, в него обязательно войдут изделия с натуральным и искусственным латексом, мемориформом, полиэстером, охлаждающим гелем, пружинами.
Решая, какую анатомическую подушку выбрать при шейном остеохондрозе, нужно изучить то, что у моделей внутри и проконсультироваться с врачом. Существует множество наполнителей. Если, скажем, составить рейтинг подушек, самых популярных у покупателей, в него обязательно войдут изделия с натуральным и искусственным латексом, мемориформом, полиэстером, охлаждающим гелем, пружинами.
Натуральный латекс
Этот наполнитель имеет природное происхождение, обладает бактерицидным действием, не притягивает пыль, хорошо вентилируется. Благодаря высокой эластичности натуральный латекс поддерживает голову и шею спящего в анатомически верном положении. При этом обеспечивается правильная циркуляция крови в шейных и головных сосудах.
Искусственный латекс
Если среди лучших анатомических моделей лидирующее место занимают изделия с натуральным латексом, то у подушек с его синтетическим аналогом есть все шансы возглавить рейтинг недорогих. Искусственный латекс безопасен для здоровья и стоит недорого, но несколько уступает натуральному по упругости и долговечности.
Мемориформ (пена с памятью формы)
«Умная» пена отличается ячеистой структурой, благодаря которой максимально точно повторяет контуры тела лежащего. Ключевая особенность наполнителя заключается в том, что он не оказывает ответного давления. Благодаря этому снимаются боли в шее, и обеспечивается полноценное кровообращение в шейных сосудах.
Полиэстер
Полиэстеровые подушки занимают одно из первых мест в рейтинге доступных по стоимости. Но это не отменяет высоких анатомических показателей полиэстера. В состав материала входят мягкие шарики, скользящие под тяжестью головы, так что подушка принимает ее форму. Преимущества наполнителя: сохранение тепла, упругость, гипоаллергенность.
Охлаждающий гель
Гелевый наполнитель способен «запоминать» форму, регулирует теплообмен и уменьшает давление на тело. В продолжение всей ночи подушка с гелем поддерживает шею и голову в физиологическом положении. Эффект памяти способствует снятию напряжения в шейных мышцах. Нормализуется кровообращение, что влияет на самочувствие.
Пружинный блок
Для наполнения подушек используются независимые мини-пружины, которые точно и гибко реагируют на каждое движение. Для создания оптимального микроклимата, помимо пружин, в состав изделия обычно входит слой пены и полиэфирное волокно. Такие модели универсальны, имеют выраженный анатомический эффект и подходят для всех, но работают индивидуально, формируя лучшие условия сна для каждого.
Как правильно выбрать подушку?
 Чтобы получить максимальный эффект, нужно знать, как выбрать подушку при остеохондрозе. Есть основные критерии:
Чтобы получить максимальный эффект, нужно знать, как выбрать подушку при остеохондрозе. Есть основные критерии:
- форма. Для комфортного ночного сна оптимальна прямоугольная модель. Вариант в виде полумесяца подходит только для случаев кратковременного отдыха лежа на спине;
- степень жесткости. Подходящий показатель зависит от того, как вы спите. Любителям спать на животе стоит использовать более мягкую модель. Тем, кто предпочитает сон на спине, нужна подушка средней жесткости. Повышенная жесткость изделия будет полезна спящим на боку;
- размеры. Главное, что нужно оценить правильно, — высота изделия. Какая анатомическая подушка лучше по высоте, тоже зависит от излюбленной позы. Для тех, кто любит спать на спине, оптимальный параметр — 9 см, для сна на животе — менее 9 см. Для положения на боку, нужная величина рассчитывается с учетом расстояния от основания шеи до конца плеча.
Плюсы и минусы анатомических моделей
 Нужна ли анатомическая подушка? Если вы часто чувствуете боли по утрам, ворочаетесь ночью, храпите, плохо спите или страдаете остеохондрозом, ответ однозначный – нужна. Польза анатомических подушек ощутима: они нужны для обеспечения крепкого и здорового сна, помощи в избавлении от храпа, нормализации кровотока и циркуляции лимфы, создания физиологической опоры шее и спине. И это отличная профилактика недугов, связанных с позвоночником.
Нужна ли анатомическая подушка? Если вы часто чувствуете боли по утрам, ворочаетесь ночью, храпите, плохо спите или страдаете остеохондрозом, ответ однозначный – нужна. Польза анатомических подушек ощутима: они нужны для обеспечения крепкого и здорового сна, помощи в избавлении от храпа, нормализации кровотока и циркуляции лимфы, создания физиологической опоры шее и спине. И это отличная профилактика недугов, связанных с позвоночником.
Что касается минусов, то основной из них — жесткость, к которой нужно привыкнуть. В целом вред от анатомических моделей возможен, только если выбрать изделие неправильно.
Правильная поза для сна
Существует миф, что при остеохондрозе лучше спать на животе, поскольку внутренние органы не оказывают давления на позвоночный столб. Но при проблемах в шейном отделе такая поза крайне нежелательна: голова повернута набок, что вызывает постоянное напряжение в позвоночнике и может привести к сдавливанию питающих мозг сосудов.
Чтобы спина и шея при предрасположенности к остеохондрозу или уже имеющейся болезни принимали физиологически правильное положение, необходимо знать, как спать правильно. Специалисты рекомендуют спать в следующих позах:
- на спине с полусогнутым ногами — если ноги выпрямлены, мышцы поясницы остаются напряженными;
- на боку, упираясь плечом в матрас;
- в позе зародыша — на боку с полусогнутыми ногами, при этом позвоночник максимально расслабляется.
Добрых снов и крепкого здоровья!
Источник
Дегенеративное заболевание дисков (остеохондроз) в шейном отделе позвоночника является основной причиной болевых проявлений в шее и иррадиирущей боли в руках. Болевые проявления начинают проявляться в том случае, когда один или несколько межпозвонковых дисков в шейном отделе позвоночника начинают разрушаться из-за дегенерации.
Предрасположенность некоторых людей к развитию остеохондроза, возможно, имеет генетический компонент. Травма может также ускорять и иногда вызывать развитие дегенеративных изменений в шейном отделе позвоночника.
Лечение остеохондроза шейного отдела позвоночника дает хорошие результаты только тогда, когда оно имеет регулярный характер и является последовательным и систематическим. Остеохондроз шейного отдела позвоночника входит в список наиболее распространенных причин симптоматики у пациентов трудоспособного возраста, которые длительно сидят за компьютером. Часто пациенты не обращают внимание на боли и не обращаются за медицинской помощью , что приводит к осложнениям.
Факторы риска остеохондроза шейного отдела позвоночника
В то время как практически у всех людей рано или поздно развиваются инволюционные дегенеративные изменения в шейном отделе позвоночника, есть некоторые факторы, которые могут сделать более вероятным раннее развитие остеохондроза или появление симптоматики. Эти факторы риска могут включать:
- Генетика. Некоторые исследования близнецов показывают, что генетика играет большую роль, чем образ жизни при раннем развитии остеохондроза в шейном отделе позвоночника и быстрым дебюте симптоматики.
- Ожирение. Вес связан с риском развития дегенеративной болезни диска (остеохондроза).
- Курение. Эта привычка может препятствовать поступлению питательных веществ в диски и ускорять их гидратацию.
- Кроме того, травма позвоночника может иногда запустить или ускорить процесс дегенерации в шейном отделе позвоночника.
Симптомы
Симптомы остеохондроза шейного отдела позвоночника могут широко варьироваться у разных людей.
Когда остеохондроз становится симптоматичным, боль может развиваться постепенно или появляться внезапно. Симптомы могут варьироваться от некоторого дискомфорта в шее до изнурительной сильной боли с иррадиацией в руку, онемения и / или мышечной слабости.
Основные симптомы:
- Боль в шее. Низко-интенсивная боль на фоне скованности в шее является наиболее распространенным симптомом остеохондроза шейного отдела позвоночника. Однако иногда боль может резко усилиться и длиться несколько часов или дней.
- Невралгия. Этот тип боли имеет тенденцию быть острой или с ощущением поражения током с иррадиацией в плечо в руку, руку и / или пальцы. Как правило, невралгия ощущается только на одной стороне тела.
- Неврологические симптомы в руке, в кисти и / или пальцах. Могут возникать ощущения покалывания иглами, онемение и / или слабость которые могут распространяться по всей верхней конечности. Эти типы симптомов могут мешать повседневной деятельности, например, печатать, одеваться или удерживать объекты.
- Боль усиливается при движении. В общем, боль, вызванная самим дегенеративным диском, как правило, усиливается при движении и снижается при отдыхе.
- Если боль исходит от самого дегенеративного диска, то она, скорее всего, исчезнет сама по себе в течение нескольких недель или месяцев. Однако другие симптомы остеохондроза шейного отдела позвоночника чаще становятся хроническими и требуют лечения, например, если фасеточные суставы в области шеи также начинают дегенерировать и / или возникает компрессия нервного корешка.
Менее распространенные симптомы
Чем больше шейный отдел позвоночника дегенерирует, тем вероятнее, что позвоночный канал будет сужаться и увеличивать риск компрессии спинного мозга. Если возникает компрессия спинного мозга , то будет развиваться миелопатия и появятся такие симптомы , как:
- Трудность перемещения рук и / или ног
- Проблемы с координацией и / или балансом
- Потеря контроля кишечника и / или мочевого пузыря
- Слабость и / или онемение в любом месте ниже шеи
- Простреливающие боли в конечностях, которые могут усиливаться при наклоне вперед
Цервикальная миелопатия – это серьезное состояние, которое требует немедленной медицинской помощи. Обычно это состояние возникает у людей старше 50 лет.
Диагностика
Диагноз остеохондроза шейного отдела позвоночника может быть выставлен на основании таких данных как:
- Медицинская история. Во-первых, врачу необходимо изучить подробно симптоматику и историю болезни.
- Физическое обследование. Затем врач проведет физическое обследование, пальпируя шею и проверяя диапазон движений в шее. Во время тестов пациентам может быть предложено выполнить определенные движения и сообщить, увеличивается или уменьшается боль в шее.
- Если боль интенсивная или если присутствуют неврологические симптомы, такие как боль, покалывание или слабость в плече, руке или кисти, тогда врач, скорее всего, назначит проведение медицинской визуализации .
- Методы медицинской визуализации (рентгенография, КТ, МРТ, ПЭТ). Если врач определит, что для выяснения точного генеза симптоматики необходимо получить изображения тканей (дисков) тогда, скорее всего, будет назначено МРТ. МРТ, рентгенография или, возможно, компьютерная томография могут подтвердить, есть ли признаки дегенерации, а также выявить другие состояния (такие как остеоартрит или стеноз), которые могут вызывать симптомы.
- После подтверждения точного диагноза остеохондроза шейного отдела позвоночника, а также любых других связанных состояний, можно понять генез симптомов и определить эффективную программу лечения.
Состояния, ассоциированные с остеохондрозом шейного отдела позвоночника
Дегенерация дисков часто сопровождается другими патологическими состояниями, которые развиваются либо в одно и то же время, либо в некоторых случаях одно вызывает другое. Наиболее часто встречаются следующие состояния:
- Грыжа в шейном отделе позвоночника возникает в том случае, если дегенерации диска приводит к нарушению целостности фиброзного кольца и возникает выпячивание содержимого за пределы кольца. Но грыжа диска может появиться после травмы , что в конечном итоге ускоряет дегенерацию диска и приводит к развитию остеохондроза шейного отдела позвоночника .
- Цервикальный остеоартрит. По мере того, как диск дегенерирует и дисковое пространство внутри позвоночного столба начинает уменьшаться, фасеточные суставы могут начать двигаться ненормально и вызывать износ хряща, а также стимулировать формирование остеофитов в шейном отделе позвоночника.
- Цервикальный стеноз позвоночника. Это состояние, которое возникает из-за остеофитов или грыжи диска и происходит сужение позвоночного канала (где проходит спинной мозг) или фораминального отверстия (где проходит нервный корешок).
Но надо понимать, что иногда у некоторых людей уже с рождения имеется сужение спинального канала и развитие симптоматики не связано с остеохондрозом.
Цервикальная радикулопатия – симптомы боли, покалывания, онемения и / или слабости, иррадиирущие в плечо в руку и кисть, могут возникнуть, когда один или несколько нервных корешков защемляются или раздражаются. Если при стенозе возникает компрессия спинного мозга грыжей диска или остеофитами, то может развиться миелопатия. Возможные симптомы боли, покалывания, онемения и / или слабости могут ощущаться на этом уровне в области шеи и в любом месте ниже уровня компрессии. Например, у человека может быть покалывание или слабость в ногах, проблемы с балансом или даже трудности с контролем кишечника и мочевого пузыря.
При наличии симптомов миелопатии важно своевременно обратиться за медицинской помощью, так как состояние может прогрессировать, и без лечения в конечном итоге может развиться паралич конечностей и нарушения функций.
Лечение
Как правило, при появлении симптоматики обусловленной остеохондрозом шейного отдела позвоночника предпринимаются лечебные действия, направленные на уменьшение симптомов. В первую очередь в лечении остеохондроза шейного отдела позвоночника используются нехирургические методы лечения.
В редких случаях, когда боль и симптомы сохраняются или ухудшаются, несмотря на несколько месяцев лечения, или если существует опасность повреждения спинного мозга, то тогда решается вопрос об операции.
Варианты консервативного лечения
Для лечения боли в шее, вызванной остеохондрозом, врач обычно рекомендует один или несколько следующих вариантов лечения:
- Отдых или изменение образа жизни. Некоторые действия могут быть более болезненными для шеи, например вытягивание шеи, вперед при работе за компьютером. Воздержание или изменение определенных видов деятельности в течение нескольких дней или недель обычно уменьшает боль. Кроме того, рекомендуется поддерживать правильную осанку (вместо сутулости при сидении или сгибании шеи вперед во время вождения, и т. д.). Употребление здоровой еды, достаточная гидратация и отказ от курения также полезны для здоровья дисков.
- Лечение боли при помощи лекарств или инъекций. Определенный эффект могут дать безрецептурные болеутоляющие средства, такие как ацетаминофен (например, тайленол), ибупрофен (например , Advil, Motrin) или другие. Если боли интенсивные, то может быть назначено более сильное обезболивающее средство, как оральные стероиды или миорелаксанты (такие как Vicodin) или даже опиаты.
Инъекции, такие как фасеточные инъекции, нервные или эпидуральные блокады. Они могут включать инъекцию кортикостероидов в определенную структуру для уменьшения местного воспаления:
- Каудальные эпидуральные инъекции
- Инъекции в фасеточные суставы
- Интерламинарные каудальные эпидуральные стероидные инъекции
- Трансфораминальные эпидуральные инъекции
- Селективные блокады нервных корешков
- Блокады медиальных ветвей
- Лед и тепло могут быть использованы в лечении остеохондроза шейного отдела позвоночника.
- ЛФК. Большинство нехирургических программ лечения остеохондроза шейного отдела позвоночника будут включать в себя определенные программы упражнений как изометрических, так и на растяжение .Подбор упражнений должен провести квалифицированный специалист ( врач ЛФК) , так как неадекватные упражнения могут привести к ухудшению состояния . Кроме того ,упражнения должны подбираться с учетом индивидуальных особенностей конкретного человека . В целом, увеличение силы и гибкости в области шеи может снизить риск боли и в некоторой степени притормозить дегенеративные изменения в дисках.
- Мануальная терапия. Шейный отдел позвоночника может быть вручную отрегулирован квалифицированным специалистом в области здравоохранения, чтобы улучшить диапазон движений и / или уменьшить боль. В зависимости от симптомов у конкретного пациента необходимо провести физический осмотр и / или визуализацию перед ручной манипуляцией в шее.
- Физиотерапия
- Массаж
- Иглотерапия
- Корсетирование
Хирургическое лечение остеохондроза шейного отдела позвоночника
Оперативные методы лечения остеохондроза шейного отдела позвоночника обычно рассматриваются в двух случаях:
- Присутствуют неврологические симптомы, такие как постоянное онемение рук и / или слабость, или проблемы с ходьбой или контролем кишечника. Если неврологические симптомы вызваны остеохондрозом шейного отдела позвоночника, существует риск необратимого повреждения нервов, и хирургию можно рекомендовать для уменьшения давления на нервы.
- Хроническая боль является серьезной и не поддается лечению в течение, по крайней мере, шести месяцев нехирургического лечения, и ежедневная деятельность становится затруднительной. Лучшие хирургические результаты прогнозируются для пациентов с хронической болью в сочетании с другими состояниями, такими как нестабильность двигательных сегментов шеи и / или радикулопатия.
Основные хирургическими методами лечения остеохондроза шейного отдела позвоночника являются:
- Передняя цервикальная дискэктомия и слияние (ACDF).
- Замена искусственным диском.
Кроме того, существует ряд других хирургических процедур для лечения остеохондроза шейного отдела позвоночника:
- Эндоскопическая декомпрессия
- Эндоскопическая фораминотомия
- Чрескожная декомпрессия
- Внутридисковая электротермальная терапия
- Селективная эндоскопическая дискэктомия
- Стимуляция спинного мозга
- Радиочастотная абляция
- Эпидуральный лизис спаек
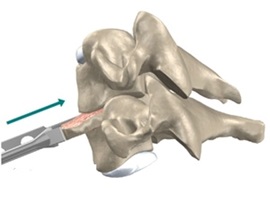
Хирургические процедуры на шее, направленные на декомпрессию нервных корешков и / или спинного мозга и, таким образом, уменьшение неврологических симптомов, таких как боль или слабость руки, имеет тенденцию к хорошим отдаленным результатам – положительный прогноз составляет от 80% до 90% .
Источник
