Костный и хрящевой позвоночник
Для того, чтобы вполне представлять себе, как работает позвоночник человека, откуда берутся все его недуги, и как с ними бороться, давайте разберемся в его анатомии. Строение позвоночника обусловлено его физиологическими особенностями – это защитная роль в отношении спинного мозга, а также двигательная и опорная функции для всего человеческого тела. Без него невозможны движения ни головой, ни туловищем.
Функции позвоночника человека
Позвоночник служит организму остовом, к которому крепятся кости и мышцы рук и ног. Кроме этого, к позвоночнику прикреплены стенки грудной, брюшной и тазовой полостей.
- Позвоночник – это гибкая, но прочная цепочка позвонков. Его функции:
- Опорная.
Он принимает на себя вес туловища, головы и рук (а это составляет 2/3 веса всего тела) и переносит этот вес на ноги и таз. Можно сказать, что это фундамент всего тела. На позвоночнике держатся и им как бы объединяются в одно целое: голова, руки, весь плечевой пояс, внутренние органы грудной клетки и брюшной полости. - Защитная.
Спинной мозг, управляющий костно-мышечной и другими важнейшими системами тела, «спрятан» в вертикальном канале внутри позвоночного столба. Это лучшая защита от ударов, внешних повреждений не только для спинного мозга, но и для корешков спинномозговых нервов. - Амортизационная.
Позвоночник амортизирует толчки и сотрясения от опоры. Амортизационная функция особенно важна при беге, бросках, прыжках – гибкий позвоночный столб смягчает резкие толчки и удары при различных движениях тела. Мышцы спины и брюшного также играют важную роль в этом процессе: чем лучше состояние мускулатуры (особенно, околопозвоночных мышц), тем меньше нагрузка на позвоночник. - Двигательная.
Двигательную функцию обеспечивают межпозвоночные суставы. Их около пятидесяти, и они дают возможность телу поворачиваться, сгибаться и совершать другие движения. Эластичность связок и дисков позвоночного столба увеличивает его подвижность.

Из каких отделов состоит позвоночник человека – схема
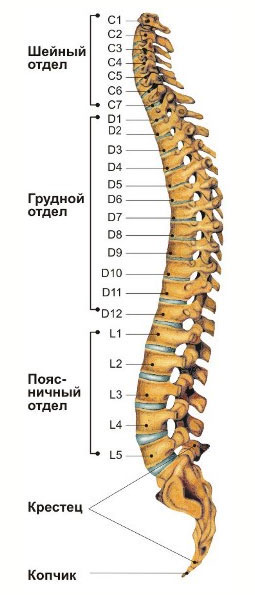 Отделов насчитывается пять: шейный, грудной, поясничный, крестцовый и копчик. На рисунке представлена схема строения позвоночника человека.
Отделов насчитывается пять: шейный, грудной, поясничный, крестцовый и копчик. На рисунке представлена схема строения позвоночника человека.
- Нумерация позвонков начинается сверху:
- Первые семь образуют шейный отдел (vertebra cervicalis). Позвонки этого отдела обозначаются С1, С2, …С7.
- Следующий отдел позвоночника – грудной (vertebra thoracica). Он включает 12 позвонков, которые в разных источниках обозначаются буквами T, Th или D и нумеруются D1, D2, …D12.
- Ниже грудного расположен поясничный отдел (vertebra lumbalis). Поясничных позвонков пять. Они обозначаются L1, L2, …L5.
- Крестец (os sacrum) – состоит из 5 позвонков с нумерацией S1, S2, …S5 – у взрослого человека они срастаются между собой в крестцовую кость.
- Копчиковый отдел (или копчиковая часть) – также состоит из 3 или 5 сросшихся позвонков с нумерацией Co1, Co2, …Co5.
Поэтому, общее количество позвонков у разных людей может быть различным — от 32 до 34.
Строение позвоночника человека
Анатомия позвонков
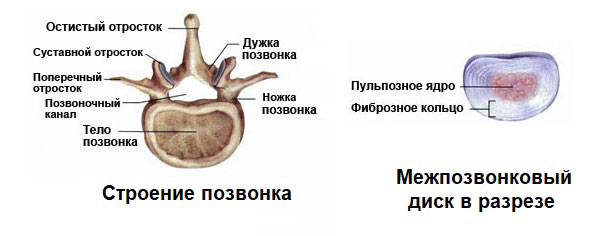
Каждый позвонок состоит тела и дужек. Тела позвонков соединены друг с другом упругими прокладками из хрящевой ткани – межпозвонковыми дисками. Вместе они отвечают за опорную функцию позвоночника.
Тела позвонков принимают силовую нагрузку при движении и в неподвижном состоянии. Эту нагрузку они передают на кости таза и ноги.
Также тела позвонков вместе с межпозвоночными дисками обеспечивают амортизацию. У дужек позвонков – другая задача. Они соединены друг с другом подвижно, с помощью суставов и обеспечивают подвижность позвоночнику.
Позвонки шейного отдела гораздо меньшие по размеру, чем всех других отделов. Это и понятно: грудной и поясничный отделы принимают на себя гораздо больший вес. Но шейные позвонки имеют развитые дужки. Ведь шея – самая подвижная часть позвоночника, ответственная за движения и кровоснабжение головы.
Эти различия в строении отделов позвоночника человека – причина, по которой в шейном отделе болезненные процессы развиваются реже, чем в поясничном.
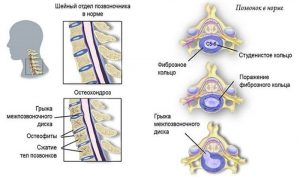
Остеохондроз или грыжа чаще поражают поясничный отдел с его постоянным напряжением и крупными межпозвоночными дисками.
Межпозвонковые диски
Что представляет собой межпозвонковый диск? Это хрящевая сумка, наполненная жидкостью желеобразной консистенции. При ходьбе или других движениях за счет подвижности этих хрящей позвонки могут амортизировать, то есть немного смещаться по вертикали.
В середине межпозвонкового диска находится студенистое пульпозное ядро. Его вещество состоит из пролина, гиалуроновой кислоты, гликозаминогликанов, коллагеновых волокон, фибробластов, хондроцитов. Ядро окружено многослойным плотным фиброзным кольцом.
Хрящевая ткань межпозвонкового диска сосудов не имеет. Ее питание и получение кислорода происходит за счет диффузии питательных веществ из тел смежных позвонков.
Важной способностью межпозвонкового диска является адсорбция воды для поддержания нужного внутридискового давления. Количество воды важно для сохранения амортизирующих свойств позвоночника.
Все же с возрастом количество воды в межпозвоночных дисках уменьшается. У новорожденных ее 88% от общей массы диска, в подростковом возрасте – 80%, а в пожилом возрасте около 70%. Именно потеря влаги межпозвонковыми дисками, приводящая к снижение их упругости, вызывает травматизацию нервов и сосудов сближающимися телами позвонков и является основной причиной возникновения остеохондроза и его осложнений.
Фасеточные суставы
От позвоночной пластинки отходят так называемые фасетки (дугоотросчатые суставы). Два находящихся рядом позвонка соединяются этими суставами с двух сторон от дужки, симметрично относительно вертикальной оси позвоночника.
Отростки позвонков покрыты хрящевой тканью и направлены к отросткам соседних позвонков. Хрящевая ткань нужна для того, чтобы уменьшать трение между костными отростками. Концы фасеток заключены в суставную капсулу, защищающую сустав. В ней продуцируется синовиальная жидкость, нужная для смазки соприкасающихся поверхностей.
Фасеточные суставы дают подвижность позвоночнику, а туловищу человека – возможность разнообразных движений.
Позвоночно-двигательные сегменты
Всего насчитывается 23 позвоночно-двигательных сегмента. Каждый такой сегмент включает два смежных позвонка, соединяющий их хрящевой диск, связки, мышцы и дугоотросчатые суставы, которые с одной стороны фиксируют позвоночно-двигательный сегмент, а с другой стороны придают ему необходимую подвижность.
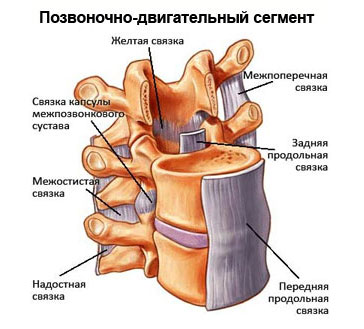
Деятельность каждого сегмента, как и всего позвоночника, регулируется нервной системой, ее частями, отвечающими за координацию и прогнозирование.
Для чего было введено деление на сегменты? Чаще всего межпозвоночные диски, а вовсе не кости позвонков, страдают от разнообразных болезней. Для того чтобы обозначить место патологии, вертебрологам и травматологам удобно представлять его в виде аббревиатуры. Например: L2 – L3 или T4 – T5.
Здоровье позвоночника
Позвоночник – важнейшая часть нашего организма. Древние врачи считали его вместилищем жизненных сил человека. Современная медицина не может с этим не согласиться. Ведь спинной мозг, расположенный в позвоночном канале, посылает нервные импульсы буквально в каждый орган тела. А значит, благополучие всего тела напрямую зависит от здоровья позвоночника.
Посмотрите видео о строении и функциях позвоночного столба в теле человека.
Источник
Экзостоз – это доброкачественное опухолевое разрастание на поверхности кости. Состоит оно из костно-хрящевой ткани. Называется патология еще остеохондромой. Встречается это заболевание чаще всего в подростковом возрасте во время активного роста скелета. Костно-хрящевой экзостоз может быть одиночным или множественным, иметь разную форму. Но обычно эта патология не опасна и не вызывает никаких негативных последствий.
Механизм развития
Чаще всего патология встречается в возрасте от 8 до 18 лет. У детей до 6 лет экзостоза не бывает, хотя во многих случаях это врожденное заболевание. Начинается разрастание во время быстрого роста костей.
Такие наросты бывают разного размера. Чаще всего они небольшие – величиной с горошину. Но встречаются опухоли до 10 см и выше. Форму экзотоз кости чаще имеет полукруглую, может быть в виде шляпки гриба на ножке или даже гроздью, в форме цветной капусты. Иногда он представляет собой линейное разрастание, например, в форме шипа.
По статистике костно-хрящевые разрастания чаще всего поражают кости ног. Это примерно 50% всех диагностируемых экзостозов. Почти неизвестны медицине такие случаи на затылочной кости и других местах черепа.
Процесс образования костного разрастания представляет собой постепенное окостеневание хрящевой ткани. Он довольно медленный, поэтому опухоль представляет собой костный нарост, покрытый слоем хряща с тонкой костной скорлупой. Именно за счет хрящевой ткани происходит рост опухоли. Сам нарост представляет собой губчатую кость.
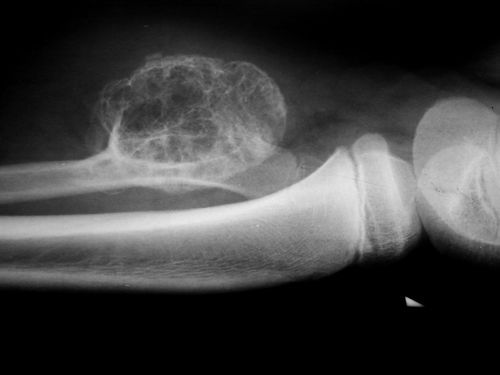
Наросты из губчатой ткани, покрытой слоем хряща, любят локализоваться на трубчатых костях
Виды
Разрастание может локализоваться в любом месте скелета. Но чаще всего бывает экзостоз на большеберцовой и малоберцовой кости, нижней части бедра, на предплечье или плечевой кости. Разрастания могут локализоваться на ребрах, ключицах и даже на телах позвонков. Немного реже у детей встречается экзостоз кисти руки или стопы. Разрастания не имеют никаких особенностей в зависимости от места появления, кроме того, что могут мешать и сдавливать соседние органы или ткани.
К отдельной группе можно отнести экзостоз десны. Они чаще всего образуются у взрослых, в основном после удаления зуба или осложнений после лечения. Эта патология диагностируется и лечится стоматологом. На костях черепа костно-хрящевые наросты еще не наблюдались. Но встречаются экзостозы наружного слухового прохода. Такое состояние чаще всего врожденное, поэтому развивается симметрично с двух сторон.
Небольшие особенности имеют разрастания на суставах. Чаще всего встречается экзостоз коленного сустава. Он может быть врожденным или развивается после травмы. Разрастание образуется или на конце бедренной кости, или же внутри самого сустава. Это приводит к ограничению его подвижности, особенно сложно разгибать ногу.
Патология имеет две разновидности. Если развивается одиночная опухоль, чаще всего, на берцовой кости или бедре, говорят о развитии солитарного костно-хрящевого экзостоза. Если наростов много, эта патология называется множественной экзостозной хондродисплазией. Такое заболевание чаще всего имеет наследственную природу.
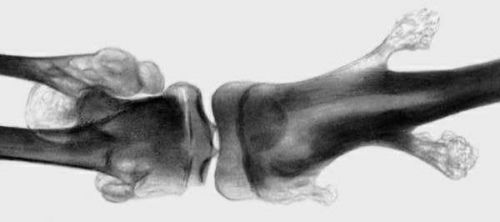
Иногда развивается множественная экзостозная хондродисплазия, при которой наросты образуются по всему телу
Причины
Считается, что костно-хрящевой экзостоз развивается из-за избыточного содержания кальция в организме. Под влиянием внешних или внутренних провоцирующих факторов он оседает на костях ноги или руки. Эта патология может быть наследственной, но иногда такое состояние появляется вследствие частого употребления яиц, молочных продуктов или витаминных препаратов без назначения врача.
Причинами костных разрастаний на бедренной кости, руке или туловище также могут быть:
- травма, чаще всего перелом или даже ушиб;
- инфекционное заболевание;
- воспалительный процесс в окружающих тканях;
- патологии развития хрящевой ткани или надкостницы;
- нарушения работы эндокринной системы.
Повышенная жесткость употребляемой воды также может привести к избытку кальция в крови.
Симптомы
Костный экзостоз – это заболевание чаще всего безболезненное. Процесс роста опухоли происходит медленно, в большинстве случаев она не причиняет пациенту никаких неприятных ощущений и не болит. Кожа над местом разрастания никак не изменяется, нет отека или воспаления. Часто патология обнаруживается случайно при рентгенологическом обследовании. Но иногда разрастание на кости можно прощупать. А в редких случаях опухоль такая большая, что ее видно.
Экзостоз около сустава часто вызывает боли и ограничения в движении
Иногда разрастания причиняют дискомфорт. Например, экзостоз коленного сустава может вызвать боли, ограничение в движении или воспалительные явления. При появлении таких наростов на позвоночнике возникающая компрессия спинного мозга вызывает такие симптомы:
- сильные боли;
- ощущение мурашек и онемения кожи;
- головные боли;
- слабость, головокружение;
- нарушение функционирования конечностей или внутренних органов.
Диагностика
Это заболевание довольно сложно выявить, а на начальной стадии – почти невозможно. Разрастания небольших размеров, особенно на большеберцовой кости или бедре, никак не проявляют себя. Только при их больших размерах патологию можно прощупать или даже заметить.
Но чаще всего экзостоз обнаруживается при рентгенологическом обследовании. Хотя даже таким способом определить настоящий размер разрастания невозможно. Ведь растет эта опухоль за счет хрящевой ткани, которая составляет ее наружный слой, а при рентгене ее не видно. У детей такой слой может составлять до 8 мм. Поэтому необходимо учитывать, что размер разрастания больше, чем видно на рентгеновском снимке.
Хотя этот метод обследования является единственным для диагностики этого заболевания, он позволяет определить форму нароста, место его локализации. При постановке диагноза важно дифференцировать такой костный нарост со злокачественными опухолями костей. Для этого проводится еще МРТ.
Осложнения
Можно подумать, что если патология не вызывает никаких неприятных ощущений, то она неопасна. Действительно, у ребенка в некоторых случаях может произойти самопроизвольное излечение, и опухоль исчезнет. Но при большом размере разрастаний они могут сдавливать кровеносные сосуды, нервы и близлежащие органы, нарушая их функционирование. Особенно опасен экзостоз позвоночника. Рост такой опухоли может привести к компрессии спинного мозга. Это вызывает серьезные неврологические нарушения.
А при экзостозе наружного слухового прохода разрастание частично или полностью его перекрывает. В результате наблюдается шум в ушах, снижение слуха. Кроме того, осложнения могут быть при экзостозе в суставах. Так как патология возникает в период роста и развития скелета, может образоваться ложный сустав, развиться бурсит или тендинит. Нарушение функционирования конечности также вызывает атрофию мышц и связок, развитие артроза. А когда поражаются кости стопы, что нередко случается и у взрослых, возникают сложности в передвижении, невозможно носить обычную обувь.
Лечение экзостозов проводится только хирургическим путем
Серьезной патологией являются также множественные разрастания. Такой экзостоз может привести к деформациям скелета ребенка. Ведь в это время происходит его активное развитие, а опухоли нарушают нормальное его формирование. Из-за этого может образоваться косорукость, замедление роста, деформации коленного или локтевого сустава.
Более редким осложнением является перелом ножки разрастания, если оно имеет форму гриба. А при быстром росте такое образование может переродиться в злокачественную опухоль. Это может быть хондросаркома или веретеноклеточная саркома, но случается такое не чаще, чем в 1% случаев. Наиболее подвержены перерождению разрастания на тазобедренном суставе, бедрах или позвонках.
Лечение
Лечение экзостоза возможно только хирургическое. Разрастания не поддаются медикаментозным средствам. При обнаружении этой патологии необходимо обратиться к ортопеду или травматологу. После осмотра он примет решение о необходимости операции. Проводится удаление нароста под анестезией, иногда под местной. Выбор ее зависит от размера разрастания и места его локализации. В последнее время стараются сделать операцию менее травматичной.
Задачей операции является удаление костного нароста. Иногда требуется сгладить краевые дефекты кости, особенно, если патология была внутри сустава. В некоторых случаях необходимо также удаление надкостницы. При небольших наростах на конечностях пациент наблюдается амбулаторно, он покидает стационар в день операции.
Удаление экзостоза в стоматологии проводится под местной анестезией. Операцию делают через небольшой разрез на десне. Чаще всего удаляется нарост бормашиной, но иногда – лазером. Реабилитация после такой операции проходит от недели до месяца в зависимости от состояния полости рта пациента и соблюдения им рекомендаций врача.
Иногда экзостоз у ребенка может пройти без операции. Поэтому хирургическое лечение проводят только после 18-20 лет, когда останавливается рост скелета. Раньше операцию могут назначить, если нарост вызывает сдавливание окружающих тканей, боли, нарушение функционирования внутренних органов, например, при разрастании в области ребра. Хирургическое лечение показано также при множественных экзостозах, мешающих правильному развитию скелета, при быстром росте опухоли или если она приводит к серьезному косметическому дефекту, например, при экзостозе в области ключицы.
Профилактика
В большинстве случаев сложно предотвратить экзостоз костей у ребенка, ведь патология чаще всего врожденная. Но можно остановить усиленное разрастание и осложнения, возникающие из-за этого. Для этого необходимо регулярно проходить профилактические осмотры у врача.
Особенно важно проводить своевременное лечение травм. Ведь костные разрастания часто образуются при нарушении кровоснабжения или неправильном срастании кости. Для этого совместно с лечением, назначенным врачом, можно воспользоваться народными средствами. Лучше всего помогают при костных патологиях отвары окопника или бузины, морковный сок, растирание настойкой сабельника или золотого уса, компрессы из медвежьего жира. Такие способы помогут предотвратить разрастание костной ткани при предрасположенности к этому.
Эта патология в большинстве случаев не представляет особой опасности для жизни и здоровья пациента. Удаление нароста происходит без осложнений и последствий. Поэтому прогноз лечения чаще всего благоприятный.
Источник
Содержание статьи
Одной из причин хруста и боли в суставах и позвоночнике являются остеофиты. Разрастания костной ткани появляются в ответ на деструктивные процессы в ходе заболеваний опорно-двигательного аппарата. Костные наросты диагностируются во всех суставах и отделах позвоночника с помощью рентгенограммы. Заподозрить наличие разрастаний можно при появлении щелкающих звуков, сопровождающихся болезненностью. Симптоматика вызывается необратимыми явлениями, поэтому лечение заключается в устранении неприятных проявлений в течение продолжительного времени.
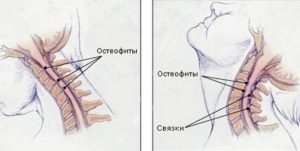
Что такое остеофит?
Под остеофитом подразумевается патологическое разрастание на поверхности кости. В большинстве случаев костные наросты являются следствием деформационных процессов в суставе или позвоночнике, а также появляться в результате сбоя обменных процессов минерального обмена с участием кальция.
Излюбленной локализацией образований являются стопы (пяточная шпора) и кисти рук. Несмотря на то, что остеофиты приводят к ограничению двигательной функции и вызывают боль, костные наросты сдерживают полное разрушение сустава, который не поддается восстановлению. Следственно, появление краевого разрастания можно отнести к приспособительным изменениям в организме, которые сигнализируют о дегенерации в подвижных сочленениях.
Процесс образования
В норме суставные концы костей и тела позвонков имеют ровную поверхность. Кости суставов покрыты защитным хрящевым слоем, а между позвонками расположен межпозвонковый диск, который благодаря эластичности и упругости выполняет рессорную (амортизирующую) функцию.
По различным физиологическим (возрастным) или патологическим (в результате травм или заболеваний) причинам начинается дистрофия хрящевой ткани: соединительная ткань теряет влагу, рассыхается и разделяется на волокна, между которыми образуются бороздки (растрескивания). Постепенно хрящ истончается и оголяет головки костей, которые в свою очередь становятся более плотными.
Деструктивные изменения приводят к образованию толстого костного слоя, из которого впоследствии разрастаются остеофиты. Наросты могут быть единичными или носить множественный характер, в форме клюва в подвижном сегменте позвоночника или напоминать острый шип на пяточной кости)
Классификация остеофитов
Краевые наросты на костях различаются по этиологическим и клинико-морфологическим признакам. В ортопедии определение вида остеофита необходимо для проведения дифференциальной диагностики с экзостозами, которые являются доброкачественными наростами на кости из хрящевой ткани, видоизмененной в процессе кальциноза.
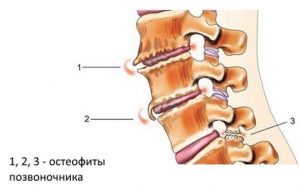
Виды по морфологическому признаку
Разрастания различаются по строению в зависимости от разновидности костной ткани, из которой сформировался остеофит:
- Образования, появляющиеся по краю кости, разрастаются из поверхностного слоя. Располагаются преимущественно на верхних и нижних конечностях.
- Костно-губчатый нарост остеофитов происходит из губчатого вещества кости, встречается на ребрах, позвонках, на стопе в мелких костях предплюсны.
- Костно-хрящевые появляются при перегрузке суставов и позвоночника, пусковым механизмов к появлению выростов является дистрофия хряща. Данный вид остеофитов встречается на крупном коленном и тазобедренном суставе.
- Метапластические наросты остеофитов появляются в местах некротических участков в результате воспаления или травматического повреждения, чаще диагностируется на стопе в области ладьевидного сустава около ахиллова сухожилия.
Этиологический признак
Для выбора лечебной тактики важно различать остеофиты в зависимости от природы происхождения разрастания:
- Посттравматические образования остеофитов формируются в результате перенесенных травм. Костная ткань разрастается в месте нарушения анатомической целостности участков кости или хряща, на участках сращения переломов, при регенерации после отслоения надкостницы или отрыве связок.
- Деструктивные наросты остеофитов – один из часто встречаемых видов. Остеофит является одним и признаков дегенерации суставных тканей, его росту способствуют тяжелые физические нагрузки, инволютивные изменения.
- Воспалительные появляются на месте погибших клеток в процессе первой фазы воспаления. Последующая активная регенерация приводит к нарастанию хаотичных остеофитов.
- Опухолевые являются следствием онкологического процесса, в ходе которого разрастание быстро увеличивается и может достигать больших размеров.
- Эндокринные остеофиты – при нарушении работы желез внутренней секреции. Недостаточный или избыточный синтез гормонов, неправильное течение обменных реакций негативно влияет на костеобразование, вызывая отклонения.
- В результате тяжелого физического труда или интенсивных спортивных тренировок происходит частая микротравматизация и появляются остеофиты, повреждение надкостницы в результате резких движений с отягощением, растяжения мышц и связок.
Клиническая картина
Виды симптомов и их выраженность во многом зависит от расположения костных разрастаний. На начальном этапе, когда остеофиты достигают маленьких размеров, образования не обнаруживают себя.
Первые проявления остеофитов начинаются при деформировании сустава, сужения суставной щели или приближения позвонков на патологически близкое состояние. Начальные признаки не отличаются интенсивностью, хруст в суставе или позвоночнике появляется в момент совершения движения. Нередко звук сопровождается болезненностью умеренного характера, которая усиливается при прогрессирующем процессе.
Развивающаяся деформация постепенно приводит к увеличению количества и размеров остеофитов. Крупные наросты вызывают сильную боль при нагрузке, а в запущенных стадиях синдром приобретает постоянный характер. Возможность движения в пораженном суставе уменьшается, а со временем могут блокироваться, лишая больного самостоятельного передвижения.
В зависимости от заболевания, симптомом которого являются видоизмененные кости, патология сопровождается отечностью, покраснением сустава, местным повышением температуры кожи. Присоединение инфекции вызывает общую интоксикацию, а в некоторых случаях и специфические признаки: кожные высыпания по типу крапивницы или гнойничкового характера, диспепсические проявления (тошнота, рвота, диарея, боль в эпигастральной области).
В зависимости от локализации остеофитов, симптоматика приобретает отличительные особенности:
- Шейный отдел позвоночника: головная боль, болезненность и затруднения при повороте или наклоне головы, шум в ушах, головокружение, потеря равновесия, болевые ощущения в верхних конечностях, потеря чувствительности ладоней, покалывание и жжение на коже рук.
- Грудной отдел: боль в межлопаточной области, распространяющаяся по ходу ребер к грудине, иррадиирующая боль в кисти рук и предплечье, затруднение вдоха при выраженной болезненности, патологический кифоз.
- Пояснично-крестцовый отдел: боль различного характера – тупая, ноющая или по типу прострелов, переходящая в нижние конечности, неврологическая симптоматика в форме нарушения тактильной чувствительности в ногах, «мурашек», жжения, покалывания. В тяжелых случаях нарушается деятельность мочеполовой системы и работы кишечника.
- Тазобедренный сустав: болевой синдром протекает на фоне деформации конечности, в результате чего возникает нарушение походки (хромота), укорочение конечности, ограниченный объем движения.
- Коленный сустав: боль в колене, хруст, опухание сочленения, снижение двигательной активности, при крупных наростах – блокировка сустава.
- Локтевой сустав: болевой синдром от локтя до кисти, потеря двигательной функции.
- Стопа: стартовая боль во время нагрузки на стопы, которая постепенно проходит после непродолжительной нагрузки, деформация стопы, сопровождается опущением сводов ступни (плоскостопие).

Причины появления остеофитов
Предрасполагающих факторов, по которым могут появиться остеофиты, множество. Несмотря на это, каждый из них приводит к дегенеративным процессам, которые предшествуют нарастанию костной ткани.
К основным причинам остеофитов относят:
- Возрастные изменения у людей пожилого возраста, дегенерация наступает в результате старения, нарушения метаболизма в суставных тканях.
- Травматический фактор – повреждения различного характера и локализации.
- Дегенеративные патологии, в основе которых лежат деструктивные изменения – остеохондроз, артроз.
- Воспалительное поражение суставов – артрит, остеомиелит.
- Специфические инфекции – туберкулез, бруцеллез, сифилис.
- Обменные нарушения, в том числе нарушение усвоения кальция (остеопороз).
- Тяжелые физические нагрузки – подъем тяжестей, интенсивные тренировки.
- Избыточный вес создает дополнительную нагрузку на суставы и позвоночник.
- Малоподвижный образ жизни, длительное пребывание в гиподинамичной позе, иногда непривычного характера.
- Эндокринные патологии провоцируют нарушение естественных биохимических реакций.
- Онкологические новообразования и их метастазы.
- Искривление позвоночника (патологический лордоз, кифоз, сколиоз).
Частой причиной локализации остеофитов на дужках позвоночника является артроз фасеточных суставов, при котором в утренние часы появляется скованность и боль в спине. В подавляющем большинстве случаев болезнь диагностируется после 55 летнего возраста. Нередко у представителей среднего возраста (40-50 лет) наросты разрастаются в шейном и грудном отделе позвоночника. Виной тому остеоартрит, передающийся по генетической линии преимущественно представительницам женского пола.
Диагностика
Комплексное обследование остеофитов проводится при подозрении на наличие наростов на костях. Чаще всего больные обращаются за помощью при появлении ярких симптомов, что означает наличие дегенерации, которую невозможно вылечить. Остановить разрастания поможет точное определение причины.
В рамках диагностических мер остеофитов проводится:
- Первичное обследование у ортопеда, невропатолога, который проводит визуальный осмотр, сбор анамнеза заболевания, тесты на наличие неврологической симптоматики.
- Рентгенография, чтобы оценить изменения костной ткани, данный метод позволяет диагностировать разрастания.
- Магнитно-резонансная томография – применяется для оценки мягких тканей, подтверждения предположительного диагноза или при недостаточной информативности метода с рентгеновскими лучами.
По результатам диагностики определяется величина остеофитов и число наростов, их расположение, а также основная патология, успешное лечение которой гарантирует предотвращение разрушения суставного аппарата.
Терапевтические меры
Уменьшить в размерах или вылечить остеофиты невозможно. Необратимая дегенерация не поддается восстановлению. Единственное, чего можно добиться комплексом лечебных мероприятий – остановить дальнейший рост и улучшить функциональное состояние пораженного сочленения. В основу лечения остеофитов чаще ставится терапия сопутствующей болезни и устранение неприятной симптоматики, которая «отравляет» жизнь больного.
В комплекс лечения остеофитов входит:
- медикаменты;
- физиотерапия;
- массаж и ЛФК;
- альтернативная медицина.
Медикаментозное лечение остеофитов
Симптоматическая терапия при остеофитах может продолжаться длительными курсами. Лечение лекарственными средствами можно условно разделить на две группы: для устранения симптомов и поддерживающую терапию. К последней относят хондропротекторы, которые способны повлиять на обменные процессы в костной ткани.
Терафлекс, Дона, Структум содержат глюкозамин и хондроитин, которые являются «строительным» материалом для хрящевой и костной ткани. При длительном накоплении клетки дополняются недостающими элементами и не подвергаются дальнейшему разрушению. Достичь нужного эффекта быстро не получится, хондропротекторы принимаются курсами, длительность которых иногда доходит до одного года.
Препараты для симптоматической терапии при остеофитах:
- Нестероидные противовоспалительные препараты, чтобы снять болезненность и предупредить воспалительную реакцию – Кетопрофен, Диклофенак, Индометацин.
- Миорелаксанты для снятия мышечных спазмов – Мидокалм, Сирдалуд, чтобы привести мышцы в расслабленное состояние.
- Внутрисуставные или эпидуральные инъекции со стероидными гормонами (Кортизоном) при тяжелых воспалительных патологиях и сильных болях.
- Витамины группы В для улучшения проводимости нервной ткани – Мильгамма, Нейромультивит.
- Антибиотикотерапия (Ампициллин, Эритромицин) – если присутствует инфекционный фактор поражения.
- Успокаивающие препараты (Афобазол, Тенотен, Персен ) понадобятся при легких расстройствах психики: раздражительности, плаксивости, апатии.
Физиотерапевтические процедуры
Дополнительные лечебные процедуры физиотерапии ускоряют регенерацию, избавляют от боли, улучшают кровообращение и трофику суставных тканей. Один из самых популярных методов – ударно-волновая терапия, которая акустическими волнами может дробить остеофиты. После прохождения полного курса структура костного образования размягчается и легко поддается терапевтическому воздействию.
Физиотерапия при остеофитах:
- лекарственный электрофорез с Лидокаином, Новокаином, чтобы снять боль, с Кортизоном для ликвидации воспаления;
- ультразвуковое воздействие для улучшения восстановительных процессов;
- диадинамотерапия – для улучшения гемодинамики и питания поврежденных тканей;
- магнитотерапия – лечение импульсным магнитным полем для снятия отека и боли, способствует регенерации клеток;
- лазеротерапия – ускоряет процесс заживления, оказывает обезболивающее и противовоспалительное действие.
Массаж и ЛФК
Если отсутствуют противопоказания, курс массажа проводится каждые шесть месяцев. При правильной технике исполнения улучшается кровообращение, повышается эластичность мышц и связок, увеличивается объем движений в суставе. Во время массажа не проводится прямое воздействие на пораженное место, особенно если остеофиты имеют выраженный характер и причиняют сильную боль.
Сеансы лечебной физкультуры при остеофитах проводятся с целью улучшения функциональной способности
