Кости позвоночника и грудной клетки
Кости туловища и их соединения
Скелет туловища состоит из позвоночного столба, грудины и ребер.
Позвоночный столб
Позвоночный столб (columna vertebralis) состоит из 33 – 34 позвонков и делится на пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый (рис. 30). Крестцовые и копчиковые позвонки срастаются, образуя крестец и копчик.
Рис. 30. Позвоночный столб. А – вид спереди; 1 – шейные позвонки; 2 – грудные позвонки; 3 – поясничные позвонки; 4 – крестец; 5 – копчик; Б – срединный распил через позвоночный столб; I, II, III, IV – границы между отделами позвоночного столба; V – грудной кифоз; VI – поясничный лордоз
Все позвонки сходны по своему строению, в то же время позвонки каждого отдела имеют свои характерные особенности.
Позвонок (vertebra) состоит из тела, расположенного впереди, и дуги, обращенной назад; они ограничивают позвоночное отверстие (рис. 31). От дуги позвонка отходят три парных отростка – поперечный, верхний суставной и нижний суставной, и один непарный отросток – остистый. Остистые отростки позвонков направлены назад, и при сгибании позвоночного столба их можно прощупать. В месте соединения дуги позвонка с телом с каждой стороны имеется две позвоночные вырезки: верхняя и нижняя; нижняя позвоночная вырезка обычно более глубокая.
Рис. 31. Позвонок (грудной). А – вид сбоку; Б – вид сверху; 1 – тело позвонка; 2 – дуга позвонка; 3 – позвоночное отверстие; 4 – нижняя позвоночная вырезка; 5 – верхняя позвоночная вырезка; 6 – остистый отросток; 7 – поперечный отросток; 8 – верхний суставный отросток; 9 – нижний суставный отросток; 10, 11 – реберные ямки на теле позвонка; 12 – реберная ямка поперечного отростка
Позвоночные отверстия всех позвонков составляют вместе позвоночный канал, вырезки соседних позвонков образуют межпозвоночные отверстия. Позвоночный канал является вместилищем спинного мозга, а через межпозвоночные отверстия проходят спинномозговые нервы.
Шейных позвонков 7. Они уступают в размере позвонкам других отделов. Тело шейного позвонка бобовидной формы, позвоночное отверстие треугольной формы. Поперечные отростки шейных позвонков состоят из двух компонентов: собственного поперечного отростка и сращенного с ним спереди рудимента ребра. На концах поперечных отростков находятся передние и задние бугорки. Наиболее выражен передний бугорок VI шейного позвонка, получивший название сонного (к нему в случае необходимости прижимают общую сонную артерию). В поперечных отростках шейных позвонков имеются отверстия (отверстие поперечного отростка), через которые проходят позвоночная артерия и вены. Остистые отростки II – VI шейных позвонков на конце раздвоены. Остистый отросток VII шейного позвонка не имеет раздвоения и несколько длиннее остальных, хорошо прощупывается при пальпации.
I шейный позвонок – атлант – не имеет тела. Он состоит из двух дуг (передней и задней) и латеральных (боковых) масс, на которых находятся суставные ямки: верхние для сочленения с затылочной костью, нижние – для сочленения со II шейным позвонком.
II шейный позвонок – осевой – имеет на верхней поверхности тела отросток – зуб, который представляет собой тело атланта, присоединившееся в процессе развития к телу II шейного позвонка. Вокруг зуба происходит вращение головы (вместе с атлантом).
Грудных позвонков 12. Их тела характерной треугольной формы, а позвоночные отверстия круглые. Остистые отростки направлены косо вниз и черепицеобразно накладываются друг на друга. На теле позвонка справа и слева имеются верхняя и нижняя реберные ямки (для присоединения головки ребра), а на каждом поперечном отростке – реберная ямка поперечного отростка (для сочленения с бугорком ребра).
Поясничных позвонков 5. Они наиболее массивные. Тело их бобовидной формы. Суставные отростки располагаются почти сагиттально. Остистый отросток имеет вид четырехугольной пластинки, располагается в сагиттальной плоскости.
Крестец (крестцовая кость) (os sacrum) состоит из пяти сросшихся позвонков (рис. 32). Он имеет треугольную форму, основанием направлен вверх, верхушкой – вниз. Внутренняя – тазовая – поверхность крестца слегка вогнута. На ней видны четыре поперечные линии (следы соединения тел позвонков) и четыре парных тазовых крестцовых отверстия. Дорсальная поверхность выпуклая, несет на себе следы слияния отростков позвонков в виде пяти гребней, имеет четыре пары дорсальных крестцовых отверстий. Латеральные (боковые) части крестца соединяются с тазовой костью, их суставные поверхности называются ушковидными (имеют форму, подобную ушной раковине). Выступающая кпереди часть основания крестца, у места соединения его с телом V поясничного позвонка, называется мысом.
Рис. 32. Крестец и копчик. А – вид сзади; Б – вид спереди; 1 – тазовые (передние) крестцовые отверстия; 2 – передняя (тазсвая) поверхность; 3 – ушковидная поверхность; 4 – боковая часть; 5, б, 7 – гребни на дорсальной (задней) поверхности крестца; 8 – дорсальные (задние) крестцовые отверстия; 9 – нижнее отверстие крестцового канала; 10 – копчик; 11 – верхушка крестца
Копчик состоит из 4 – 5 сросшихся недоразвитых позвонков.
Соединения позвоночного столба
В позвоночном столбе имеются все виды соединения (рис. 33): синдесмозы (связки), синхондрозы, синостозы и суставы. Тела позвонков соединяются между собой при помощи хрящей – межпозвоночных дисков. Каждый диск состоит из фиброзного кольца и находящегося в середине студенистого ядра (остаток спинной хорды), Толщина межпозвоночных дисков наиболее выражена в самом подвижном отделе позвоночного столба – поясничном. Вдоль всего позвоночного столба, соединяя тела позвонков, проходит передняя продольная связка. Она начинается от затылочной кости, идет по передней поверхности тел позвонков и заканчивается на крестце. Задняя продольная связка начинается от II шейного позвонка, проходит по задней поверхности тел позвонков внутри позвоночного канала и заканчивается на крестце.
Рис. 33. Соединения позвонков между собой и с ребрами. 1 – межпозвоночный диск; 2 – желтая связка; 3 – межостистая связка; 4 – межпозвоночное отверстие; 5 – сустав головки ребра; 6 – межпоперечная связка; 7 – задняя продольная связка; 8 – передняя продольная связка; 9 – остистый отросток; 10 – надостистая связка
Остистые отростки позвонков соединяются межостистыми и над- остистой связками. Особенно хорошо выражена надостистая связка шейного отдела, названная выйной связкой. Поперечные отростки соединены межпоперечными связками. Между дугами позвонков располагаются желтые связки, в составе которых большое количество эластических волокон. Суставные отростки позвонков образуют плоские суставы. Движения между двумя соседними позвонками незначительны, однако движения позвоночного столба в целом имеют большую амплитуду и происходят вокруг трех осей: сгибание и разгибание – вокруг фронтальной, наклоны вправо и влево – вокруг сагиттальной, вращение (скручивание) вокруг вертикальной оси. Наибольшей подвижностью обладают шейный и поясничный отделы.
Между I шейным позвонком и черепом имеется парный атлантозатылочный сустав (правый и левый). Он образован мыщелками затылочной кости и верхними суставными ямками атланта. Дуги атланта соединяются с затылочной костью посредством передней и задней атлантозатылочных мембран. В атлантозатылочном суставе возможны небольшие по амплитуде движения вокруг фронтальной и сагиттальной осей.
Между атлантом и II шейным позвонком имеются атлантоосевые суставы: сустав между передней дугой атланта и зубом осевого позвонка (цилиндрический по форме) и парный сустав между нижними суставными ямками атланта и верхними суставными поверхностями на II шейном позвонке (плоский по форме). Эти суставы укреплены связками (крестообразная и др.). В этих суставах возможно вращение атланта вместе с черепом вокруг зуба осевого позвонка (поворот головы направо и налево).
Позвоночный столб в целом. Позвоночный столб представляет опору туловища и является осью всего тела. Он соединяется с ребрами, тазовыми костями и черепом. Имеет S-образную форму, его изгибы амортизируют толчки, возникающие при ходьбе, беге и прыжках. Изгибы выпуклостью вперед – лордозы – имеются в шейном и поясничном отделах, изгибы выпуклостью назад – кифозы – в грудном и крестцовом отделах. У новорожденного позвоночный столб имеет преимущественно хрящевое строение, изгибы его едва намечены. Развитие их происходит после рождения. Формирование шейного лордоза связано со способностью ребенка держать головку, грудного кифоза – с сидением, а поясничного лордоза и крестцового кифоза – со стоянием и ходьбой. Изгиб позвоночного столба в сторону – сколиоз – в норме выражен незначительно и связан с большим развитием мышц на одной стороне тела (у правшей справа).
Грудина
Грудина (sternum) – губчатая кость, состоит из трех частей: рукоятки, тела и мечевидного отростка. У новорожденного все три части грудины построены из хряща, в котором находятся ядра окостенения. У взрослого лишь рукоятка и тело грудины соединены между собой при помощи хряща. Окостенение хряща завершается в возрасте 30 – 40 лет, и с этого времени грудина представляет собой монолитную кость. По краям рукоятки грудины имеются вырезки для соединения с ключицей и I ребром, на границе рукоятки и тела грудины справа и слева – вырезка для соединения со II ребром. По краям тела грудины располагаются вырезки для соединения с остальными истинными ребрами.
Ребра
Ребер 12 пар. Это губчатые длинные изогнутые кости (рис. 34). Каждое ребро (costa) состоит из костной части и реберного хряща. На заднем конце костной части ребра имеются головка, бугорок и шейка. Кпереди от шейки расположено тело ребра, на котором различают наружную и внутреннюю поверхности, верхний и нижний края. На внутренней поверхности вдоль нижнего края проходит борозда ребра – след залегания сосудов и нерва. Передний конец костной части переходит в реберный хрящ. На I ребре в отличие от других ребер различают верхнюю и нижнюю поверхности, на верхней поверхности имеются бугорок (место прикрепления лестничной мышцы) и две борозды: в одной залегает подключичная вена, а в другой – одноименная артерия. XI и XII ребра – самые короткие, они не имеют бугорка и шейки.
Рис. 34. Ребро (VIII, правое). 1 – тело ребра; 2 – головка ребра; 3 – шейка ребра; 4 – гребень головки ребра; 5 – суставные поверхности головки ребра; 6 – борозда ребра
Ребра разделяются на три группы: верхние семь пар называются истинными, следующие три пары – ложными, а последние две пары – колеблющимися. Такое разделение обусловлено разным положением реберных хрящей по отношению к грудине.
Соединение ребер с позвонками и грудиной. Задние концы ребер соединяются с телами и поперечными отростками грудных позвонков посредством двух суставов: сустава головки ребра (с телом позвонка) и реберно-поперечного сустава (сустав бугорка ребра с поперечным отростком позвонка). Оба сустава образуют один комбинированный сустав. В результате вращения головки ребра в этом комбинированном суставе происходит поднимание и опускание передних концов ребер вместе с грудиной. У XI и XII ребер имеются только суставы головки ребра, а реберно-поперечные суставы отсутствуют.
Хрящи истинных ребер соединяются с грудиной: I ребро с помощью синхондроза, а II – VII ребра – посредством грудино-реберных суставов. Хрящи ложных ребер непосредственно с грудиной не соединяются, а хрящ каждого из них срастается с хрящом вышележащего ребра. В результате образуется реберная дуга. XI и XII ребра (колеблющиеся) своими хрящами к грудине и другим ребрам не присоединяются, а заканчиваются в мягких тканях.
Грудная клетка в целом
Грудная клетка (compages thoracis) образована 12 парами ребер, грудиной и грудным отделом позвоночного столба (рис. 35). Она является вместилищем сердца, легких и некоторых других внутренних органов. Благодаря движениям грудной клетки осуществляются вдох и выдох.
Рис. 35. Скелет грудной клетки. 1 – I грудной позвонок; 2 – ключица; 3 – акромион; 4 – клювовидный отросток лопатки; 5 – суставная впадина лопатки; 6 – ребро (IV); 7 – XII грудной позвонок; 8 – XII ребро; 9 – I ребро; 10 – рукоятка грудины; 11 – тело грудины; 12 – мечевидный отросток
В грудной клетке имеется верхнее и нижнее отверстия – верхняя и нижняя апертуры. Верхняя апертура ограничена I грудным позвонком, I парой ребер и рукояткой грудины; через него проходят органы (пищевод, трахея), сосуды и нервы. Нижняя апертура ограничена XII грудным позвонком, XII парой ребер, реберными дугами и мечевидным отростком грудины; это отверстие закрыто диафрагмой.
Форма грудной клетки варьирует в зависимости от возраста и пола. У новорожденного переднезадний размер грудной клетки несколько больше поперечного, и на горизонтальном распиле она имеет форму, приближающуюся к кругу.
У взрослого человека больше поперечный размер, и на горизонтальном распиле грудная клетка имеет форму овала. Внешняя форма грудной клетки новорожденного напоминает пирамиду. Подгрудинный угол, образованный правой и левой реберными дугами, тупой, в то время как у взрослого этот угол приближается к прямому.
Источник
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
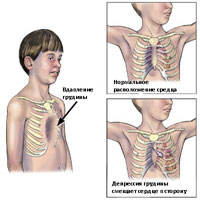
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
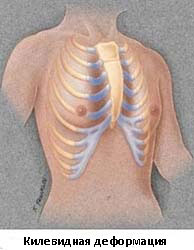
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
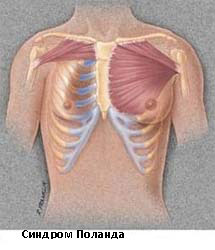
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Источник
