Корсеты от протрузии позвоночника

Производители ортопедических поясов предлагают различные приспособления для лечения протрузий: бандажи, конструкции на ремнях, шины и другие изделия. Однако выбирать корсет при протрузии нужно внимательно и ответственно. В противном случае корректор не только не устранит патологию позвоночника, но и усугубит ее.
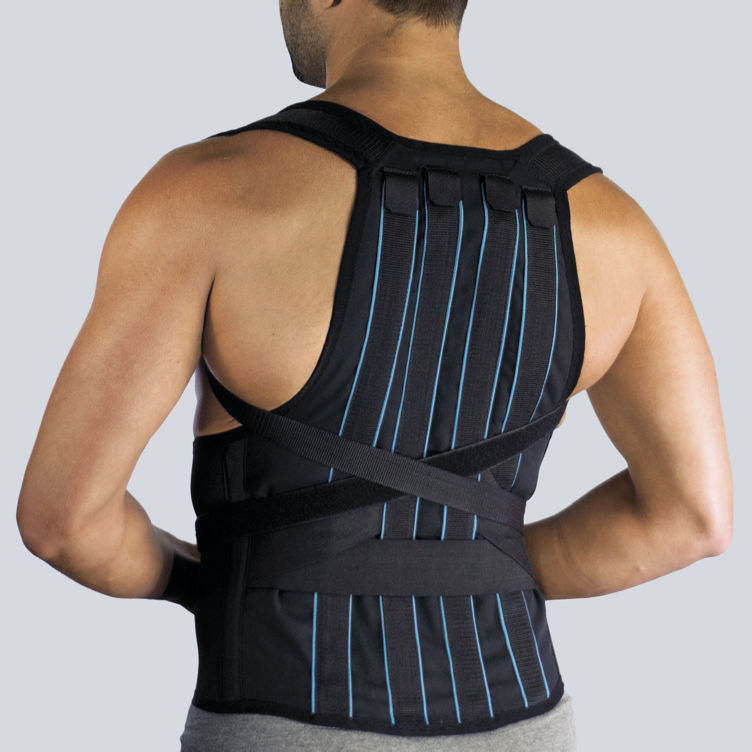
Консервативные методы избавления от протрузии
Обычно для избавления от выпячивания диска позвонка достаточно консервативной терапии, которая направлена на устранение приступов боли и освобождение сдавленной дуги диска. Для этого назначаются обезболивающие препараты и спазмолитики, а также упражнения для растягивания позвоночного столба и укрепления мышечного корсета.
Дополнительно рекомендуются физиотерапевтические процедуры и массаж, ношение корсета, препятствующего травматизации диска поврежденного позвонка. Своевременное диагностирование и лечение протрузии позволяет полностью купировать патологию при помощи консервативных методик.
Коррекция протрузии поясничного отдела позвоночника при помощи корсета
Полностью устранить деформацию дисков посредством лекарств, массажа и упражнений не удастся. Поэтому врач рекомендует носить корсет при протрузии поясничного отдела позвоночника. Такой пояс уменьшает болезненные ощущения в спине, выравнивает осанку, борется со сколиозом. Корсет незаменим в период реабилитации после операции.
Бандаж равномерно распределяет нагрузку на проблемные отделы позвоночного столба благодаря поддержке, и тонизирует мышцы за счет сдавливающих частей изделия. Это снижает воздействие на диски, останавливает дегенеративный процесс и предупреждает дальнейшее выпячивание фиброзного кольца.
Ношение пояса позволяет удержать позвоночник в физиологическом положении, избавляя от нарушения осанки и прогрессирования протрузии.
Виды и функции корсетов
Ношение ортопедического бандажа показано при приступах боли, нарушении осанки, диагностировании протрузии или пролапса (межпозвоночных грыж). Но для получения желаемого терапевтического эффекта, важно правильно выбрать изделие. Для этого нужно знать виды лечебных приспособлений. Их классифицируют на:
- противорадикулитные пояса (например, из шерсти);
- поддерживающие бандажи (к примеру, послеродовый);
- ортопедический корсет.
Последний вид кроме эластичной составляющей оснащен корригирующими и поддерживающими элементами в виде реберных пластин из металла разной жесткости, пластиковых частей и креплений (ремни и застежки). Такая конструкция позволяет удерживать позвоночник в анатомическом положении, обеспечивая защиту от травм и поддержку мышц.
В соответствии с оказываемым эффектом ортопедические изделия подразделяют на корригирующие и фиксирующие. Первые поддерживают пострадавшие диски, предупреждая их дальнейшее выпячивание, корректируют осанку, профилактируют прогрессирование патологии. Вторые уменьшают амплитуду движения позвонков, останавливают дегенеративный процесс, ускоряют реабилитацию после травм и операций, снижают болевые проявления.
Жесткость
По степени жесткости корсеты подразделяют на жесткие и полужесткие. Жесткие разрешено использовать только по назначению врача. Указанная модель фиксирует позвонки, исключая их нефизиологические движения. Такие изделия применяют при восстановлении после хирургического вмешательства или для исправления нарушения осанки (в таком случае пояса заказывают по индивидуальным параметрам).
Полужесткая фиксация требуется для равномерного распределения нагрузки. Такие модели оказывают согревающее и массажное воздействие. Подобные приспособления необходимы людям, занимающимся физическим трудом или длительное время находящимся в одной позе, а также для профилактики пролапса.
Выделяют также модели с мягкой фиксацией. Однако они относятся не к ортопедическим корсетам, а к бандажам. Их изготавливают из плотной эластичной ткани без металлических и пластиковых элементов. Изнутри они утеплены собачей или верблюжьей шерстью. Предназначены для согревания проблемной зоны, восстановления кровотока, купирования болезненности при радикулите или ишиасе.
Также классифицируют ортопедические приспособления в зависимости от корректируемого отдела позвоночного столба:
- для укрепления поясницы – обеспечивают поддержку от нижней части грудины до крестца;
- для пояснично-крестцовой зоны;
- для грудного и поясничного отдела – самый популярный вид изделий, который охватывает талию и поясницу;
- для шеи – применяют для реабилитации после травм или хирургических вмешательств. Такая модель называется фиксатором шейного отдела позвоночного столба.
Дополнительно выделяют магнитный корсет, который кроме корректирующего оказывает терапевтическое воздействие, благодаря магнитам, вшитым внутрь изделия.
Как подобрать себе корсет
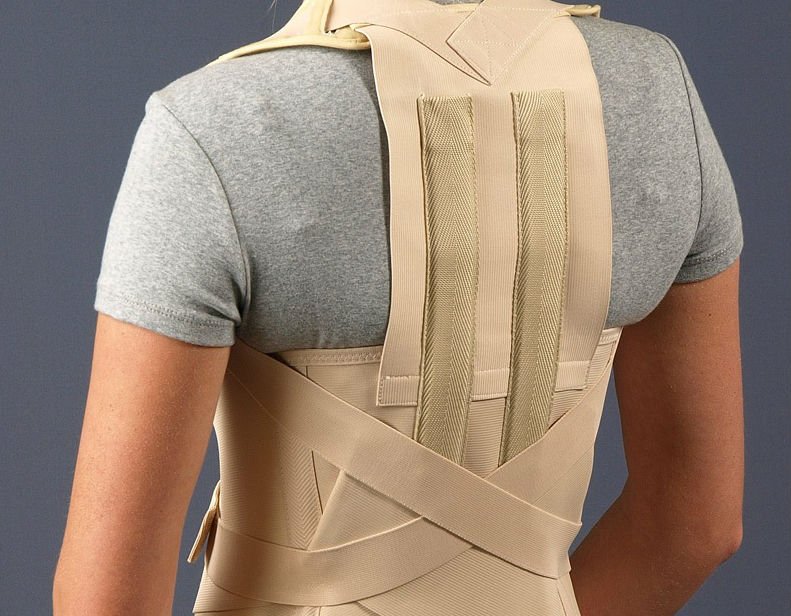
Существует ряд рекомендаций, соблюдение которых гарантирует выбор подходящей модели. В первую очередь следует обсудить с врачом вид корсета, степень фиксации и отдел, на который будет направлено его действие. После необходимо определиться с размером.
Слишком большая модель окажется бесполезной, а слишком маленькая способна нарушить кровоток. Размерная сетка может варьироваться в зависимости от фирмы-производителя. Поэтому в инструкции по эксплуатации расписано, какие замеры понадобятся для выбора размера.
Обязательно провести необходимые измерения прежде чем купить изделие, поскольку медицинские приспособления не подлежат возврату и обмену. В большинстве аптечных точек разрешают примерить бандаж.
Необходимо обращать внимание на материал корсета. Стоит выбирать корректор из натуральных тканей, которые не вызывают аллергии и не деформируются во время использования.
Рекомендуется попробовать самостоятельно застегнуть и расстегнуть пояс. Застежки должны легко работать и не натирать. Цена – важный критерий качества приспособления. Хорошая модель стоит дорого, но прослужит при грамотной эксплуатации не один год. Стоимость изделия формируется с учетом ребер жесткости, изготовителя и материала.
Как использовать
Самостоятельно выбирать и носить корсет при протрузии нельзя. Это может привести к ухудшению состояния больного и развитию опасных осложнений. Выбирать приспособление можно только по рекомендации врача. При использовании бандажа рекомендуется соблюдать такие правила:
- носить до шести часов подряд;
- обязательно снимать перед отходом ко сну;
- надевать во время занятий спортом;
- не затягивать конструкции слишком туго. В противном случае изделие будет натирать;
- лучше надеть корсет на майку или тонкую футболку.
Выполнение перечисленных рекомендаций гарантирует быстрое и успешное избавление от протрузии с помощью ортопедических приспособлений.
Преимущества и недостатки
Офисная работа, компьютерные технологии, общение в Интернете – все это негативно сказывается на здоровье позвоночника. Поэтому медицинские изделия для профилактики и лечения протрузий становятся все более актуальны. Ортопедические пояса рекомендованы, если необходимо укрепить мышечный корсет, а возможности заниматься спортом нет.
Однако они не являются панацеей и могут применяться только в составе комплексной терапии пролапса или смещения диска. О плюсах и минусах поясов расскажет врач в видео ниже.
Коррекционные приспособления равномерно распределяют нагрузку, разгружая спину. Обычно их рекомендуют носить по 2-3 часа утром после пробуждения. За это время мышцы зафиксируют анатомическое положение позвонков, и осанка останется ровной на весь день. Также корректор можно надевать за несколько часов до сна – после окончания работы или учебы. Изделие позволит устранить болевой синдром, возникающий вследствие длительного пребывания в неудобной статичной позе.
Как и любой метод терапии, ношение ортопедических поясов имеет как преимущества, так и недостатки. Минусом использования приспособлений является ослабление мышц пациента. Они не получают необходимую нагрузку, поэтому теряют тонус и ослабевают. Никакой корректор не сможет заменить собственный мышечный корсет. Поэтому для излечения протрузии необходимо регулярно выполнять упражнения ЛФК.
Ожидаемый терапевтический результат
Правильно подобранный корректор для лечения протрузии поможет:
- устранить болевой синдром;
- зафиксировать позвонки, избавив их от лишней подвижности;
- нормализовать осанку;
- поэтапно восстановить физиологическое положение позвоночного столба при сколиозе;
- восстановить кровоток в мягких тканях и поставку к ним кислорода и питательных веществ (таким эффектом обладают бандажи с собачьей или верблюжьей шерстью);
- купировать развитие патологий опорно-двигательной системы при высоких физических нагрузках.
Чтобы добиться полного избавления от протрузии, следует выполнять рекомендации врача по ношению ортопедического изделия и не пренебрегать другими методами лечения.
Заключение
Корсет при протрузии поможет остановить прогрессирование заболевания, снять боль и ускорить выздоровление. Однако при помощи одного изделия победить болезнь не удастся. Потребуется применение медикаментов, физиотерапии и выполнение упражнений ЛФК. Определиться с видом приспособления поможет врач после постановки диагноза. А размер легко рассчитать, воспользовавшись инструкцией по эксплуатации.
Источник
Поясничный корсет – это специальный эластичный пояс (иначе – бандаж), назначаемый при болях в позвоночнике. При необходимости такие изделия усиливаются специальными вставками. В результате в нужном положении фиксируется поясница и позвоночник. Движения спины несколько ограничиваются. Это не позволяет сдвигаться позвонкам.
Содержание статьи:
Показания к ношению и функции
Как выбрать
Популярные изделия
Цена
Показания к ношению корсета
Корсеты поясничные носятся в случаях:
- при сколиозе;
- невралгии;
- при остеохондрозе, радикулите;
- после хирургического вмешательства в поясничной области;
- при межпозвоночной грыже.
Также корсеты нередко показаны людям, которые профессионально занимаются спортом, испытывающим чрезмерные нагрузки на спину (поднятие тяжестей и т.д.).
Функции ортопедических корсетов
Поясничные корсеты носятся при нарушении работы позвоночника. Его хорошо фиксируют ортопедические эластичные корсеты. Они помогают снять боли, уменьшают мышечные спазмы и улучшают кровообращение. Благодаря этим изделиям понижается нагрузка на спину.
Виды эластичных фиксирующих корсетов
Эластичные корсеты могут быть нескольких видов. Они различаются не только по оказываемому действию. Корсеты имеют разную жесткость. Ортопедические поясничные приспособления делятся по предназначению на 3 группы:
-
 фиксирующий корсет помогает удерживать позвоночник в вертикальном положении;
фиксирующий корсет помогает удерживать позвоночник в вертикальном положении; - корригирующий грудопоясничный корсет для позвоночника помогает сохранить осанку, на начальных стадиях ортопедическое приспособление может исправить сколиоз;
- согревающий корсет помогает улучшить кровообращение в пояснице, расслабляет мышцы и обладает мягким массирующим действием.
Корсет поясничный с ребрами жесткости имеет разные степени фиксации. От этого напрямую зависит окончательный результат воздействия приспособления. Если корсет подобран неправильно, то это может даже навредить человеку. По степени жесткости эти изделия бывают разными:
- мягкий эластичный корсет используется для согревания поясничной области;
- корсет поясничный средней жесткости имеет небольшую степень фиксации позвоночника, изделие предохраняет от травм позвоночника;
- жесткий корсет крепко фиксирует позвоночник, но это приспособление используется лишь во время терапии и только по назначению доктора.
Корсеты выбираются и по месту ношения. Есть небольшие корсеты – только для поясничного отдела. Иногда они частично захватывают и грудную клетку. Такие изделия лучше других фиксируют позвоночник.
Для исправления осанки обычно применяются грудо-пояснично-крестцовые корсеты. При этом подбирается нужная степень жесткости. Изделия выглядят как обтягивающий фигуру пластик. Такие бандажи в основном заказываются индивидуально.
Как выбрать?
Прежде чем купить корсет поясничный, необходимо проконсультироваться с доктором. Приспособление должно быть подобрано правильно, с определенной степенью жесткости или вовсе без нее. В противном случае неправильно выбранный корсет может навредить позвоночнику. Особенно это касается жестких видов.
Покупать корсеты лучше всего в аптеках или специализированных магазинах. В первую очередь важно подобрать точный размер корсета. Для этого измеряется объем тела в области поясницы. По второму методу можно суммировать значения бедер и талии и потом разделить наполовину. Размеры корсетов, соответственно замерам, могут быть от самого малого (S) до большого (XXL). Но даже подходящий бандаж перед приобретением необходимо примерять. При необходимости данные изделия производятся на заказ.
Материалы для поясничных ортопедических корсетов
Корсет может быть изготовлен из разных материалов. Корсеты делаются из натуральных тканей, водонепроницаемых и впитывающих влагу.
 Иногда при изготовлении бандажа добавляется синтетика. В результате улучшается эластичность данных изделий. Они дольше эксплуатируются.
Иногда при изготовлении бандажа добавляется синтетика. В результате улучшается эластичность данных изделий. Они дольше эксплуатируются.
Для жестких корсетов добавляются металл и пластик. Это обеспечивает надежную фиксацию позвонков в нужном месте. Корсеты, которые изготавливаются для улучшения кровообращения и согревания поясничной области, производятся из шерсти.
Наиболее востребованный модельный ряд
Лучше, если корсеты покупаются в фирмах, которые уже давно себя зарекомендовали на данном рынке. Или можно приобретать корсеты напрямую у производителей. Есть определенный модельный ряд, который пользуется большой популярностью:
- Тривес – полужесткий корсет, фиксирующий поясницу и крестцовый отдел позвоночника. Приспособления изготавливаются из натурального воздухонепроницаемого материала. В изделия добавляется полиамид. Корсет имеет шесть ребер, изготовленных из металла. Корсет применяется для:
- разгрузки позвоночника;
- во время лечения радикулита;
- после травм;
- при остеохондрозе.
- Корригирующе-фиксальный КГК-100 (Orto) предназначается для поясничного и грудного отдела. Корсет имеет 2 жестких ребра для фиксации позвонков. Используется корсет поясничный при:
- грыже позвоночника;
- остеохондрозе;
- искривлениях позвонков.
-
 Поясничное ортопедическое изделие Orlett имеет переменную фиксацию. Это приспособление в основном используется при серьезных болезнях позвоночника и после тяжелых травм. Постепенно, по мере выздоровления, фиксация ослабляется.
Поясничное ортопедическое изделие Orlett имеет переменную фиксацию. Это приспособление в основном используется при серьезных болезнях позвоночника и после тяжелых травм. Постепенно, по мере выздоровления, фиксация ослабляется.
Противопоказания
Ортопедические корсеты имеют ряд противопоказаний для ношения. Приспособления нельзя использовать постоянно. Иначе могут атрофироваться мышцы позвоночника, а в его тканях появиться застойные явления. Ортопедические поясничные корсеты нельзя носить во время беременности, брюшных грыжах, нарушениях работы пищевода и заболеваниях кожи.
Необходимо соблюдать осторожность в использовании бандажа при неправильной работе почек или наличии сердечно-сосудистой недостаточности. В этом случае корсеты могут спровоцировать отеки. Ортопедические приспособления нельзя надевать после разогревающих или противовоспалительных мазей.
Как правильно носятся поясничные ортопедические приспособления?
Для терапии корсеты должны подбираться только врачом. При надевании ортопедического приспособления все застежки и ремни должны быть надежно зафиксированы, но так, чтобы не было нарушено кровообращение и не сжаты дыхательные пути. На время сна бандаж должен обязательно сниматься, спать в нем нельзя.
 Корсет носится не более шести часов ежедневно. Носить эти изделия более длительное время можно только после перенесенных травм, операций или после различных заболеваний. Корсет должен надеваться только на хлопчатобумажную материю (можно на обычную футболку). Она защитит кожу от пота и натирания.
Корсет носится не более шести часов ежедневно. Носить эти изделия более длительное время можно только после перенесенных травм, операций или после различных заболеваний. Корсет должен надеваться только на хлопчатобумажную материю (можно на обычную футболку). Она защитит кожу от пота и натирания.
Стоит помнить о том, что применения ортопедического корсета – всего лишь дополнение к общей терапии, которую назначает лечащий врач, помогающее организму человеку бороться с патологическими изменениями. Однако причину их изделие, к сожалению, не устраняет.
Если специалист назначил ношение ортопедического приспособления, не следует отказываться от специальной гимнастики и лекарственных препаратов. Полное избавление от недугов возможно только при комплексной терапии, которую назначает лечащий врач. Самолечением заниматься категорически запрещено.
Ношение приспособлений в качестве профилактики
Корсеты можно носить в качестве профилактики, для предотвращения смещения позвонков. Ортопедические приспособления помогают уменьшить боли в спине. Корсеты показаны для тяжелоатлетов, так как позвоночник спортсменов испытывает чрезмерные нагрузки.
Уход за ортопедическими корсетами
За ортопедическими приспособлениями нужен правильный уход, чтобы бандаж служил длительное время. Большинство из них можно стирать даже в машинке. Но перед этим из корсета вытаскиваются ребра и мосты, а все липы и т.д. застегиваются.
При стирке выбирается деликатный режим. Запрещено использование отбеливателей или других химических веществ. Сушатся корсеты на солнце или батареях.
Стоимость ортопедических корсетов
Стоимость согревающих ортопедических приспособлений намного ниже, чем других видов. Корсеты можно заказать на сайтах или приобрести в специализированных магазинах. Стоимость согревающих приспособлений в Москве – от 480 до 2000 рублей. Цена зависит от модели и фирмы-производителя.
 Пояснично-крестцовые корсеты продаются в пределах от 1500 до 8000 руб. Есть ортопедические приспособления с магнитными вставками. Они стоят в среднем от 1800 до 5000 рублей. В ортопедических салонах продаются усиленные поясничные приспособления и детские варианты. Например, в московских салонах «Здоровье» и «Ортопед-Шоп» представлен большой выбор корсетов. Во многих магазинах действуют скидки, и имеется доставка на дом, что достаточно удобно.
Пояснично-крестцовые корсеты продаются в пределах от 1500 до 8000 руб. Есть ортопедические приспособления с магнитными вставками. Они стоят в среднем от 1800 до 5000 рублей. В ортопедических салонах продаются усиленные поясничные приспособления и детские варианты. Например, в московских салонах «Здоровье» и «Ортопед-Шоп» представлен большой выбор корсетов. Во многих магазинах действуют скидки, и имеется доставка на дом, что достаточно удобно.
Стоимость ортопедических приспособлений может варьироваться и до 30 тысяч рублей. В зависимости от модели и назначения. Также корсеты можно приобрести в специализированных клиниках. Практически каждый ортопедический салон имеет свой интернет-портал, на котором многие модели представлены наглядно. Можно выбрать и предпочтительные варианты оплаты товара.
Стоит заметить, что все рекомендации, которые описаны выше, помогут сделать правильный выбор, и защитят спину от травм и различных повреждений. Однако в каждом отдельном случае выбор корсета должен быть одобрен профессионалом.
Источник
Услуги нейрохирурга
Заболевания
Статьи по теме
Нейроциркуляторная дистонияНейроциркуляторная дистония имеет функциональную природу и характеризуется расстройствами деятельности преимущественно сердечнососудистой системы.
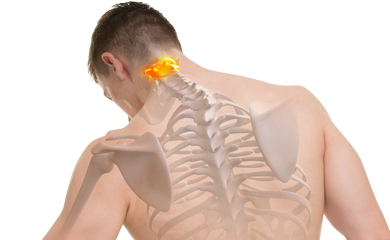
Протрузия межпозвоночного диска — патология, сопровождающаяся «выбуханием» межпозвоночного диска в позвоночный канал (разновидность грыжи). Диагностикой и лечением заболевания занимается невропатолог или нейрохирург.
О заболевании
Протрузии межпозвоночных дисков являются следствием развития остеохондроза. Из-за дегенеративно-дистрофических процессов в структуре позвоночника межпозвоночные диски теряют влагу, упругость, уменьшаются в размерах. Все это ведет к появлению на их поверхности микротрещин. Развивается нестабильность конкретного сегмента позвоночника. При очередной нагрузке на пораженный межпозвоночный диск его фиброзное кольцо сквозь сформировавшиеся дефекты выпячивается в позвоночный канал, провоцируя появление характерных симптомов. Обычно размер такой грыжи не превышает 5 мм и не сопровождается разрывом фиброзного кольца.
В зависимости от расположения во фронтальной плоскости протрузии бывают:
- срединные (медианные);
- заднебоковые (латеральные);
- парамедианные;
- фораминальные.
Протрузия – это первый этап формирования межпозвоночной грыжи. На долю такого патологического состояния приходится около 80% случаев овсех причин болей в спине.
Игнорирование клинической картины заболевания ведет к его прогрессированию в следующие формы:
- Экструзия – выбухание диска становится более выраженным, возникают незначительные разрывы фиброзного кольца и дегенерация пульпозного ядра. Однако сохраняется целостность задней продольной связки.
- Пролапс – происходит выпадение фрагментов поврежденного пульпозного ядра сквозь большие дефекты фиброзного кольца межпозвоночного диска.
- Секвестрация – кроме выпадения фрагментов ядра, имеется их непосредственное смещение внутри полости позвоночного канала.
Для предотвращения прогрессирования заболевания по указанному выше сценарию важно обратиться к невропатологу или нейрохирургу еще на этапе протрузий межпозвоночных дисков.
Симптомы
Клиническая картина при протрузиях межпозвоночных дисков зависит от размеров выпячивания и его локализации. Симптоматика заболевания обусловлена двумя ключевыми аспектами:
- Местный болевой синдром, который связан с нарушением целостности самого диска, суставов, связок, локальным спазмом мышц, распрямляющих позвоночник.
- Радикулярный (корешковый) болевой синдром, который связан с распространением неприятных ощущений по ходу нервных волокон к местам иннервации спинномозговых нервов.
- Нарушение тактильной чувствительности. Пациент может жаловаться на ощущение ползанья «мурашек» по коже, онемение отдельных участков тела.
- Потеря мышечной силы. На этом фоне появляется общая слабость и снижение работоспособности.
- Нарушение дыхания, боль в сердце (при поражении грудного отдела позвоночника), ухудшение перистальтики, расстройства мочеиспускания (при протрузиях в поясничном отделе).
Частыми вспомогательными клиническими признаками являются:.
При неврологическом осмотре врач также отмечает изменения в рефлексах на стандартные раздражители и наличие положительных симптомов натяжения. .
Синдром «конского хвоста» – это неотложное состояние в нейрохирургии, которое вызвано критическим сдавлением нервных волокон в одноименной области (конечные фрагменты спинного мозга). Патология развивается остро и характеризуется выраженным нарушением функции органов таза в сочетании с потерей чувствительности в данной области. Синдром «конского хвоста» не часто осложняет протрузии дисков (до 4% от всех случаев грыж), но требует экстренной госпитализации больного в нейрохирургическое отделение.
Экспертное мнение
Протрузии межпозвоночных дисков – это начальная стадия проблем с позвоночником. Чем раньше будет установлен диагноз, тем выше шанс избежать формирования межпозвоночной грыжи. Появление боли в спине 2 и более раза в одном и том же участке – это весомый повод для внеплановой консультации невролога. Специалист проведет объективный осмотр и в первую очередь назначит магнитно-резонансную томографию. На основании полученных данных удается установить точный диагноз, на основании которого составляется программа лечения и реабилитации.
Боев Михаил Васильевич,
врач-нейрохирург высшей категории, к.м.н., доцент.

Причины
Протрузии межпозвоночных дисков развиваются на фоне дегенеративных изменений в структуре самого позвоночника и пульпозного ядра диска. Этот процесс является следствием постепенного старения организма, что сопровождается потерей позвоночником влаги с уменьшением его устойчивости, снижением эластичности межпозвоночных дисков, их связок и суставов.
Однако подобная ситуация не является нормой для пациентов в возрасте 30-45 лет. Факторами, которые повышают риск развития нестабильности межпозвоночных дисков, являются:
- Патология позвоночника в анамнезе. Перенесенные операции, искривления (кифоз, лордоз, сколиоз), травмы увеличивают риск развития нестабильности межпозвоночных дисков.
- Ожирение и метаболические расстройства. Особую опасность представляют сахарный диабет и гипотиреоз.
- Сидячий образ жизни. Нехватка умеренных физических нагрузок ведет к ослаблению мышечного корсета. Из-за этого даже в молодом и среднем возрасте могут возникать проблемы с позвоночником.
- Физическое перенапряжение. В группу риска попадают люди, работающие грузчиками, строителями, занимающиеся тяжелой атлетикой, пауэрлифтингом.
Генетическая предрасположенность к слабому развитию костей или мышц является серьезной проблемой для многих пациентов. Увеличить риск возникновения патологии может также неполноценное питание, нехватка кальция и воды в рационе.
Диагностика
Диагностика протрузий межпозвоночных дисков начинается с беседы врача с пациентом. Невропатолог/нейрохирург обращает внимание на характерные жалобы и анамнез. После этого врач проводит осмотр больного, оценивает наличие и выраженность физиологических/патологических рефлексов, изучает неврологический статус пациента.
На основе собранной информации невролог устанавливает предварительный диагноз. Однако для его подтверждения обязательно нужно провести инструментальную диагностику.
Процедуры, необходимые для выявления протрузий межпозвоночных дисков, это:
- Магнитно-резонансная томография (МРТ) позвоночника – «золотой» стандарт в диагностике патологии межпозвоночных дисков. Обследование позволяет точно выявить локализацию, размер и сопутствующие особенности формирующейся грыжи.
- Компьютерная томография (КТ). Методика используется при отсутствии МРТ. Больше «заточена» под оценку костных структур позвоночника, но позволяет также можно выявить места сдавливания нервных корешков.
- УЗИ позвоночника. Вспомогательный метод, который дополняет МРТ и позволяет визуализировать патологический участок с помощью отраженных от патологически измененных структур ультразвуковых волн.
Кроме инструментальной диагностики, пациенту назначается стандартный набор лабораторных тестов – общий анализ крови и мочи, «биохимия» крови. При подготовке больного к оперативному лечению его также осматривают смежные специалисты (кардиолог, терапевт). Для оценки функции легких и сердца проводится ЭКГ и рентгенография органов грудной клетки.
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Методы лечения
Протрузии межпозвоночных дисков – это ранняя фаза формирования грыжи позвоночника.
В этот период хороший терапевтический результат демонстрирует как консервативное лечение, так и хирургическое вмешательство.
В 90% случаев бороться с проблемой врачи начинают с помощью фармакологических и немедикаментозных средств.
Медикаментозное лечение
Консервативная терапия направлена на ликвидацию компрессии нервных окончаний в зоне протрузии с устранением дискомфортных ощущений. С этой целью невролог использует следующие подходы:
- Медикаменты. Для устранения симптоматики назначаются обезболивающие, противовоспалительные препараты, миорелаксанты. Для снятия локального отека в месте компрессии используются диуретики.
- Лечебная физкультура (ЛФК). Для каждого пациента в индивидуальном порядке разрабатывается система тренировок, которая направлена на укрепление мышечного корсета, устранение компрессии нервных волокон и улучшение общего самочувствия человека.
- Лечебные блокады (в том числе внутрикостные блокады). Суть такого лечения заключается в локальном введении обезболивающих и противовоспалительных средств в патологический участок. Такой подход обеспечивает быструю стабилизацию самочувствия больного, но часто носит временный эффект. Поэтому блокады широко комбинируются с другими консервативными подходами лечения протрузий межпозвоночных дисков.
- Йога-терапия и ежедневный массаж. Механическое воздействие на пораженные участки обеспечивает улучшение микроциркуляции, способствует устранению болевого синдрома, нормализует функцию мышц.
ЛФК, массаж и йога применяются только в период ремиссии заболевания. При остром болевом синдроме сначала назначаются медикаментозные средства для стабилизации состояния пациента, а уже потом проводится коррекция функции самого позвоночника и его мышечного аппарата.
АКЦИЯ
Бесплатная консультация хирурга
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49

Нажимая кнопку, вы даете согласие на обработку своих персональных данных
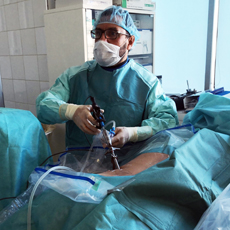
Хирургическое лечение
Хирургическое лечение протрузий межпозвоночных дисков показано при неэффективности консервативного подхода. Исключением является некупируемый болевой синдром или быстрое нарастание неврологического дефицита на фоне грубого сдавливания корешков спинномозговых нервов. При таком варианте развития болезни пациенту сразу показана операция.
Лечение может проводиться обычным или малоинвазивным путем. В первом случае врач выполняет микродискэктомию – операцию по удалению грыжи с применением специального операционного микроскопа. Высокая точность манипуляций нейрохирурга обеспечивает минимизацию рисков развития осложнений или повреждения здоровых тканей.
Эндоскопическая техника выполнения операции предусматривает применение оптических приборов (эндоскопов). Врач проникает к грыже через небольшие проколы кожи. Дальше под видеонаблюдением проводится удаление выпячиваний. 85% операций на позвоночнике проводятся под общим наркозом.
Реабилитация
Реабилитация пациента после хирургического лечения протрузии межпозвоночного диска зависит от объема операции и ее типа. В большинстве случаев больной остается в стационаре еще на 3-7 дней. В это время врачи контролируют его состояние, проводят перевязки, обучают правильно разрабатывать позвоночник самостоятельно.
После выписки из стационара пациент должен избегать физических перенапряжений, полноценно питаться и больше отдыхать. Каждому больному составляется индивидуальный план ЛФК, который направлен на укрепление мышц и всего позвоночника.
Полное восстановление может занимать от 1 до 6 месяцев. В этот период важно соблюдать рекомендации нейрохирурга, сбросить лишний вес, регулярно посещать невролога для контрольных осмотров.
Вопросы
- Какой врач лечит протрузии межпозвоночных дисков?
Выявлением и лечением протрузии межпозвоночных дисков занимается невропатолог или нейрохирург. - Можно ли вылечить протрузию межпозвоночных дисков без операции?
При раннем начале лечения и соблюдении всех рекомендаций врача консервативная терапия обеспечивает перевод болезни в стадию ремиссии. Если пациент следит за своим весом, избегает травм позвоночника, физических перенапряжений, тогда шанс избежать хирургического вмешательства приближается к 100%. - Как предотвратить протрузии межпозвоночных дисков?
Профилактика заболевания базируется на контроле веса тела, минимизации рисков травмирования позвоночника, выполнении умеренных физических упражнений без перенапряжений, а также на соблюдении полноценного здорового питания. - Когда нужно идти к неврологу, чтобы не запустить заболевание?
При возникновении болевого синдрома в любом отделе спины стоит прок
