Коррекция кифосколиотической деформации позвоночника

За продолжительный срок существования заболевания было опробовано множество методик коррекции сколиозов, как консервативных, так и оперативных. В последние годы в лечении этого заболевания произошел значительный скачок.
Комплексное консервативное лечение эффективно лишь при начальных степенях сколиоза 1-2 степени. Консервативная терапия включает разгрузку позвоночника, лечебную коррегирующую гимнастику, массаж, физиотерапевтические процедуры, корсетотерапию.
Хирургическое лечение проводят больным с прогрессирующим сколиозом 2 степени и всем – с 3-4 степенью деформации. В настоящее время предложено значительное количество оперативных методик, направленных на устранение искривления и стабилизацию позвоночника. В ходе операции позвоночник фиксируется металлическими стержнями.
Показания к оперативному лечению:
- деформации величиной 40º и более (по Cobb),
- документированное прогрессирование,
- дисбаланс туловища,
- косметический дефект,
- болевой синдром,
- дисфункция сердечно-легочной системы,
- желание пациента.
Цели хирургического лечения сколиоза: посильная коррекция деформации в трех плоскостях, прекращение прогрессирования искривления, нормализация внешнего вида, достижение баланса туловища во фронтальной и сагиттальной плоскостях.
Общепринятая тактика при подростковых мобильных деформациях до 75° – одноэтапное дорсальное вмешательство; при тяжелых и ригидных сколиозах – двухэтапные коррекции. При двухэтапной коррекции на первом этапе выполняется дискэктомия на вершине деформации; на втором этапе – дорсальная коррекция. Так же применяется методика с одномоментным выполнением многоуровневой дискэктомии и дорсальной коррекции.
Многоуровневая дискэктомия и дорсальная коррекция (одно- или двухэтапная) сопровождается обширной травматизацией тканей, обильной кровопотерей, выраженным косметическим дефектом грудной клетки.
В Центре коррекция кифосколиотической деформации позвоночника проводится с применением эндоскопической техники. Эта методика была разработана в середине 90-х годов, что привело к уменьшению травматичности вмешательств, дало возможность более тщательно выполнять хирургическую коррекцию. При стандартной торакотомии верхушка изгиба позвоночника хорошо визуализируется, однако доступ к нижележащим и вышележащим межпозвоночным промежуткам затруднен, что сказывается на результатах операций. Внедрение эндоскопических методик позволяет избежать этого недостатка.
При торакоскопических операциях на позвоночнике проводятся торакоскопический релиз передних отделов позвоночника и торакоскопическая вентральная коррекция с использованием специализированного инструментария.
Операция выполняется под эндобронхиальным интубационным наркозом, в положении на боку противоположному кривизне, доступами через 3-4 торакопорта по средней и задней подмышечным линиям на вершине деформации после нанесения меток на коже под ЭОП контролем. Под непосредственным торакоскопическим ассестированием при помощи инструментария проводится дискэктомия на вершине деформации (2-4 межпозвонковых диска). С целью достижения переднего корпородеза междисковое пространство при помощи воронки и импактора заполняется синтетическим гранулированным трансплантатом, определенный и постоянный размер ячеек которого обеспечивает быстрое и надежное достижение переднего спондилодеза, а пластичность материала предотвращает его попадание в плевральную полость при проведении дорсальной коррекции.
На втором этапе операции, в положении пациента на животе, выполняется скелетизация позвоночника, сегментарная установка элементов системы, дератационный маневр и коррекция с фиксацией позвоночника при помощи специализированного инструментария. Установку систем дополняет задне-боковой спондилодез, при котором используются трансплантаты.
Постельный режим после операции – 3-5 дней, что значительно меньше, чем при применении торакотомии. Вертикализация пациентов проводится на 4-5 сутки. Внешняя фиксация в корсете не применяется. Выписка домой – на 14 сутки после операции.
Примеры:
1) Пациентка В. 1998 года рождения. Находилась на лечении в детском отделении ФГБУ «ФЦТОЭ» Минздравсоцразвития России (г. Чебоксары) с диагнозом: Идиопатический правосторонний грудной лордосколиоз тяжелой (IV) степени с поясничной противодугой. 3с тип Lenke.
Проведено лечение: Операция 12.10.2011: Торакоскопическая мобилизирующая дискэктомия на вершине деформации, передний спондилодез. Коррекция сколиотической деформации двухстержневой дорсальной многоопорной системой CD. Задний спондилодез.
Вертикализирована на 4 сутки. После оперативного лечения сформирован нормальный сагиттальный профиль, достигнута удовлетворительная коррекция (рентгенологически – коррекция грудной дуги с 68° до 10°, коррекция поясничной дуги с 62° до 0°), нормализован баланс тела, чувствительных и двигательных нарушений нет.
ДО:
ПОСЛЕ:
2) Пациентка Л. 1993 года рождения. Находилась на лечении в детском отделении ФГБУ «ФЦТОЭ» Минздравсоцразвития России (г. Чебоксары) с диагнозом: Идиопатический правосторонний грудной лордосколиоз 3 ст. 1а-тип Lenke.
Проведено лечение: Операция 27.09.2011 г.: Коррекция сколиотической деформации двухстержневой дорсальной многоопорной системой CD с применением техники истинной деротации. Задний спондилодез.
Вертикализирована на 4 сутки. После оперативного лечения сформирован нормальный сагиттальный профиль, достигнута удовлетворительная коррекция (рентгенологически – коррекция грудной дуги с 55° до 10° с полным устранением ротации), нормализован баланс тела, чувствительных и двигательных нарушений нет.
ДО:
ПОСЛЕ:
3) Пациент М. 1993 года рождения. Находился на лечении в детском отделении ФГБУ «ФЦТОЭ» Минздравсоцразвития России (г. Чебоксары) с диагнозом: Патологический грудной кифоз на почве болезни Шойерман-Мау.
Проведено лечение: Операция 17.10.2011г.: Торакоскопическая мобилизирующая дискэктомия на вершине деформации передний спондилодез. Остеотомия Смит-Петерсена, коррекция кифотической деформации двухстержневой дорсальной многоопорной системой CD. Задний спондилодез.
Вертикализирован на 4 сутки. После оперативного лечения, рентгенологически, величина грудного кифоза уменьшилась с 85° до 38°, что является физиологической нормой, клинически – коррекция удовлетворительная, сагиттальный баланс достигнут, чувствительных и двигательных нарушений нет.
ДО:
ПОСЛЕ:
4) Пациентка О. 1998 года рождения. Находилась на лечении в детском отделении ФГБУ «ФЦТОЭ» Минздравсоцразвития России (г. Чебоксары) с диагнозом: Идиопатический ювенильный правосторонний грудной лордосколиоз 4 ст. 1c-тип Lenke.
Проведено лечение: Операция 11.05.2011. Торакотомия. Мобилизирующая дискэктомия на вершине деформации, передний спондилодез. Коррекция сколиотической деформации двухстержневой дорсальной многоопорной системой CD. Задний спондилодез.
Вертикализирована на 4 сутки. После оперативного лечения сформирован нормальный сагиттальный профиль, достигнута удовлетворительная коррекция (рентгенологически – коррекция грудной дуги с 75° до 15°), нормализован баланс тела, чувствительных и двигательных нарушений нет.
ДО:
ПОСЛЕ:
Источник
Кифосколиоз – это комбинированная деформация позвоночника, представляющая собой сочетание сколиоза (бокового изгиба) и кифоза (сутулости, избыточного изгиба в переднезаднем направлении). Может быть врожденным или приобретенным, проявляется видимой деформацией и болями в спине. Из-за вторичного изменения формы грудной клетки и нарушения функций расположенных в ней органов возможна одышка и нарушения сердечной деятельности. Диагноз выставляется на основании внешних признаков, данных рентгенографии, МРТ и КТ. Лечение кифосколиоза обычно консервативное, при выраженном искривлении может возникнуть необходимость в операции.
Общие сведения
Кифосколиоз – одновременное искривление позвоночника в боковом и переднезаднем направлении. Является достаточно широко распространенной патологией, в большинстве случаев возникает в подростковом возрасте. Мальчики страдают в четыре раза чаще девочек. В легких случаях кифосколиоз может становиться причиной повышенной утомляемости и болей в спине. Выраженная патология оказывает негативное влияние на состояние всего организма, может вызывать неврологические нарушения, ухудшать функционирование легких, сердца и пищеварительной системы.
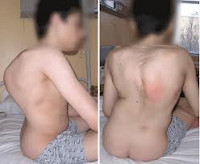
Кифосколиоз
Причины кифосколиоза
Причиной развития врожденного искривления обычно являются аномалии развития позвонков. В 20-30% случаев деформация сочетается с пороками развития мочеполовой системы. При этом патология чаще обнаруживается не сразу, а в возрасте 6 месяцев и старше (когда ребенок начинает ходить или стоять). Вместе с тем, зафиксированы случаи, когда кифосколиоз 3 степени выявлялся сразу при рождении малыша.
В числе факторов, которые могут приводить к формированию приобретенного кифосколиоза – врожденная недостаточность соединительной ткани, рахит, некоторые болезни позвоночника (остеохондропатия, опухоли, болезнь Шейермана-Мау и т. д.). Кроме того, причиной развития кифосколиоза становятся нарушения мышечного тонуса и функции мышц вследствие миопатии, миодистрофии и параличей (например, при полиомиелите или ДЦП), ревматизм (вследствие поражения хрящевой ткани позвоночника антителами), несоответствие скорости развития костной и мышечной ткани в период активного роста и т. д. Чаще всего симптомы приобретенного кифосколиоза появляются в 13-15 лет.
Предрасполагающими факторами, увеличивающими вероятность развития кифосколиоза, являются чрезмерная нагрузка на позвоночник, обусловленная избыточным весом или тяжелой физической работой, а также «сидячий» малоподвижный образ жизни и неправильное положение тела при работе за компьютером, сидении за партой и т. д.
Патанатомия
В норме человеческий позвоночник имеет несколько изгибов в переднезаднем направлении: один изгиб назад (грудной кифоз) и два изгиба вперед (поясничный и шейный лордоз). Эти изгибы играют компенсаторную роль при вертикальных нагрузках на позвоночный столб. Если позвоночник изгибается назад больше, чем в норме (под углом более 45 градусов), говорят о патологическом кифозе. Обычно патологический кифоз развивается там же, где и физиологический – в грудном отделе. Боковых изгибов человеческий позвоночник в норме не имеет, поэтому при любой степени бокового искривления выставляют диагноз сколиоз. Как правило, на начальном этапе формирования кифосколиоза образуется кифоз, а в последующем к нему присоединяется сколиоз.
Классификация
В зависимости от выраженности деформации выделяют 4 степени кифосколиоза:
- 1 степень кифосколиоза – угол искривления позвоночника в переднезаднем направлении 45-55 градусов. Отмечается незначительное боковое смещение и скручивание (ротация) позвонков.
- 2 степень кифосколиоза – угол искривления позвоночного столба в переднезаднем направлении 55-65 градусов. Выявляется заметное скручивание и боковое смещение.
- 3 степень кифосколиоза – угол искривления позвоночника в переднезаднем направлении 65-75 градусов. Формируется позвоночный горб, отмечается видимая деформация грудной клетки.
- 4 степень кифосколиоза – угол искривления позвоночного столба в переднезаднем направлении более 75 градусов. Как и в предыдущем случае искривление сопровождается образованием позвоночного горба и деформацией грудной клетки.
С учетом направления бокового искривления в ортопедии и травматологии выделяют левосторонний и правосторонний кифосколиоз.
Симптомы кифосколиоза
Врожденная патология, как правило, становится заметной по достижении 6-12 месяцев. На спине ребенка образуется едва заметный горбик, при этом, в отличие от «чистого» сколиоза, при кифосколиозе выявляется выстояние не мышечного валика, а остистых отростков нескольких позвонков. На ранних стадиях искривление позвоночного столба заметно только при переходе в вертикальное положение и исчезает в положении лежа. В последующем кифосколиоз становится стойким, не зависящим от положения тела. Примерно в 50% случаев кифосколиоз сопровождается прогрессирующей неврологической недостаточностью. В младшем возрасте выявляются нарушения чувствительности, у подростков с врожденным кифосколиозом возможно развитие быстро прогрессирующих парезов.
Ранними проявлениями подросткового кифосколиоза являются изменение осанки, усиление сутулости и боли в спине. Нередко ребенок начинает жаловаться на боль или неприятные ощущения в спине еще до того, как родители заметят нарушение осанки. Возможна также нерезко выраженная одышка, возникающая вследствие ограничения экскурсий грудной клетки. Неврологические нарушения при подростковом кифосколиозе выявляются реже и, как правило, возникают только при тяжелых деформациях. Скорость прогрессирования может значительно различаться в зависимости от причины развития кифосколиоза, а также своевременности и адекватности лечения.
При внешнем осмотре выявляется усиленная сутулость (круглая спина), в тяжелых случаях – горб. Верхняя часть туловища и плечи больного кифосколиозом наклонены вперед и вниз, отмечается сужение грудной клетки и слабость мышц брюшного пресса. Для выявления сколиоза врач производит осмотр в положении с выпрямленной и согнутой спиной. При наличии сколиотической деформации обнаруживается отклонение позвоночника от срединной линии. При внешнем осмотре грудной клетки определяется расширение межреберных промежутков на стороне, противоположной боковому искривлению. При кифосколиозе, осложненном неврологическими нарушениями, выявляется локальное снижение чувствительности, изменение сухожильных рефлексов и несимметричность силы мышц.
Осложнения
Несоответствие формы позвоночного столба физиологическим потребностям организма становится причиной постоянной перегрузки всех структур позвоночника и околопозвоночных мышц. При кифосколиозе возможно раннее развитие остеохондроза, образование протрузий дисков и межпозвонковых грыж, возникновение миозитов и артроза суставов позвоночника. Некоторые из перечисленных патологических процессов могут становиться причиной сдавления спинного мозга и его корешков и приводить к появлению неврологической симптоматики (нарушений чувствительности, двигательных нарушений, нарушению функции тазовых органов).
Из-за кифосколиоза ограничивается подвижность грудной клетки и диафрагмы. Это приводит к увеличению нагрузки на дыхательные мышцы, снижению растяжимости легочной паренхимы и уменьшению функциональной остаточной емкости легких. В результате уменьшается объем легких, нарушается газообмен: в крови становится больше углекислого газа и меньше кислорода. При выраженном кифосколиозе возникает видимая деформация грудной клетки, влекущая за собой еще более значимые нарушения функции легких и сердца.
При тяжелом кифосколиозе страдают не только сердце и легкие, но и пищеварительный тракт: нарушается расположение органов, ухудшается их функционирование. Увеличивается вероятность возникновения холецистита и дискинезии желчевыводящих путей. Из-за кифосколиоза происходит перераспределение нагрузки на нижние конечности, развиваются ранние коксартрозы.
Диагностика
Диагноз кифосколиоз выставляется на основании внешних признаков и данных рентгенографии позвоночника. При необходимости, наряду с двумя основными проекциями, могут быть назначены снимки в специальных положениях (лежа, стоя, при растягивании позвоночника). Для уточнения диагноза пациента также могут направить на МРТ и КТ позвоночника. Обследование при кифосколиозе предусматривает обязательную консультацию невролога. При подозрении на нарушение функции внутренних органов больного кифосколиозом направляют на консультации к соответствующим специалистам: кардиологу, пульмонологу, гастроэнтерологу, урологу.

КТ ГОП (3D-реконструкции). Сколиотическая деформация (справа), кифотическая деформация (слева)
Лечение кифосколиоза
Лечение осуществляют врачи-вертебрологи и ортопеды при участии невропатологов и других специалистов (в зависимости от выявленной сопутствующей патологии). Основными методами консервативной коррекции кифосколиоза являются корсетирование и лечебная гимнастика. Комплекс упражнений подбирается индивидуально. При 1 степени кифосколиоза для выпрямления позвоночника нередко достаточно регулярно выполнять упражнения, при 2 степени ЛФК необходимо сочетать с ношением корсета. Используются корригирующие корсеты, изготовленные по индивидуальному заказу. В большинстве случаев в процессе корсетирования, наряду с устранением сутулости, производится деротация (устранение ротации позвоночника вдоль оси).
Для улучшения кровообращения, повышения пластичности мышц и активизации обменных процессов в мышечной ткани больным кифосколиозом назначается массаж. Полезно плавание и умеренные физические нагрузки (с учетом имеющихся противопоказаний). Противопоказаны занятия с отягощениями и «прыжковые» виды спорта (прыжки в длину и высоту, волейбол, баскетбол).
Показанием к оперативному лечению являются 4 степень кифосколиоза, выраженный болевой синдром, прогрессирующие неврологические нарушения, ухудшение функций сердца и легких. Хирургическая коррекция при кифосколиозе предусматривает установку специальных металлоконструкций (крючков, винтов) в позвонки и выравнивание позвоночного столба с использованием специальных стержней, которые крепятся к этим металлоконструкциям. При этом фиксируемый отдел позвоночника утрачивает подвижность.
Прогноз и профилактика
Полное устранение кифосколиоза возможно до окончания активного роста ребенка, то есть, до 14-15 лет (некоторые специалисты считают критичным возраст 12-13 лет), при этом имеет значение степень искривления и скорость прогрессирования болезни. В большинстве случаев можно полностью устранить кифосколиоз 1 степени, у значительной части пациентов удается добиться выпрямления позвоночника при кифосколиозе 2 степени. При кифосколиозе 3 и, особенно, 4 степени прогноз менее благоприятный – адекватное лечение, как правило, дает возможность остановить прогрессирование деформации и в ряде случаев провести частичную коррекцию. Полное выпрямление позвоночного столба в таких случаях крайне маловероятно.
При лечении кифосколиоза очень важна своевременность всех проводимых лечебных мероприятий. Поскольку эффективная коррекция кифосколиоза возможна, только пока ребенок продолжает расти, очень важно вовремя обратить внимание на признаки кифосколиоза, немедленно обратиться за медицинской помощью и точно выполнять все рекомендации врача, особенно – в отношении лечебной гимнастики и ношения корсета. Именно эти методы позволяют устранить кифосколиоз, в то время как остальные способы лечения выполняют лишь второстепенную вспомогательную функцию.
Источник
