Картинки позвоночника и иннервации органов и систем
Спинномозговые нервы в норме и при болезни
Каждый спинномозговой нерв дает начало своей возвратной ветви, которая обеспечивает твердую мозговую оболочку, заднюю продольную связку позвоночника и межпозвонковый диск механорецепторами и рецепторами боли. Каждый синовиальный фасеточный (межпозвонковый) сустав (сустав между суставными отростками позвонков) иннервируют три близлежащих спинномозговых нерва. Боль, вызванная прямым повреждением или заболеванием перечисленных выше структур, проецируется на участок кожи, иннервируемый соответствующими задними ветвями.
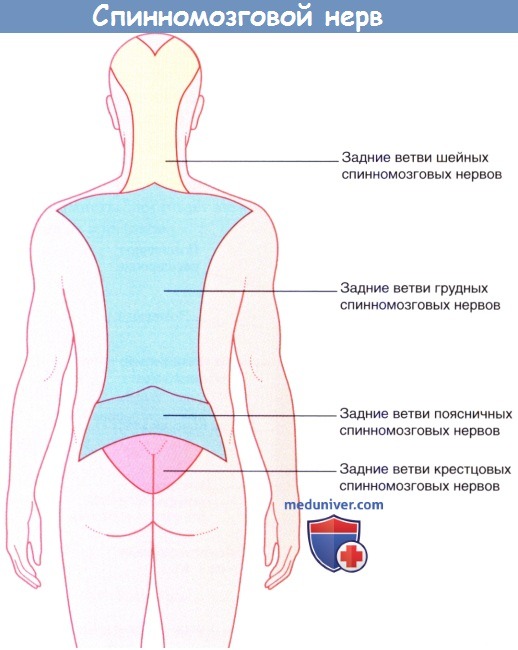
Иннервация кожи задними ветвями спинномозговых нервов.
а) Зоны сегментарной чувствительной иннервации: дерматомы. Дерматом — это участок кожи, иннервируемый нервными волокнами одного заднего нервного корешка. Дерматомы «правильной формы» существуют только у эмбриона, позднее их очертания искажаются из-за роста конечностей. Спинномозговые нервы сегментов С5-Т1 спинного мозга идут в верхнюю конечность, поэтому дерматом С4 в области угла грудины примыкает к дерматому Т2.
Спинномозговые нервы сегментов L2-S2 спинного мозга идут в нижнюю конечность, поэтому дерматом L2 в области над ягодицами примыкает к дерматому S3. Схемы, подобные представленной на рисунке ниже, не отражают смешанную иннервацию кожи в области, иннервируемой несколькими следующими друг за другом задними нервными корешками.
Так, например, кожа на туловище над межреберными промежутками получает дополнительную импульсацию от спинномозговых нервов, находящихся сразу над и под основным иннервирующим нервом.
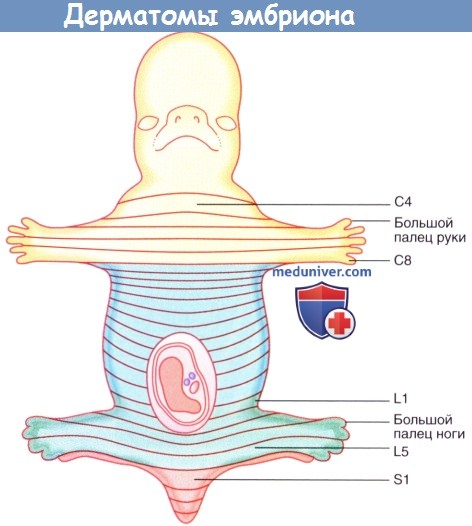
Дерматомы эмбриона.
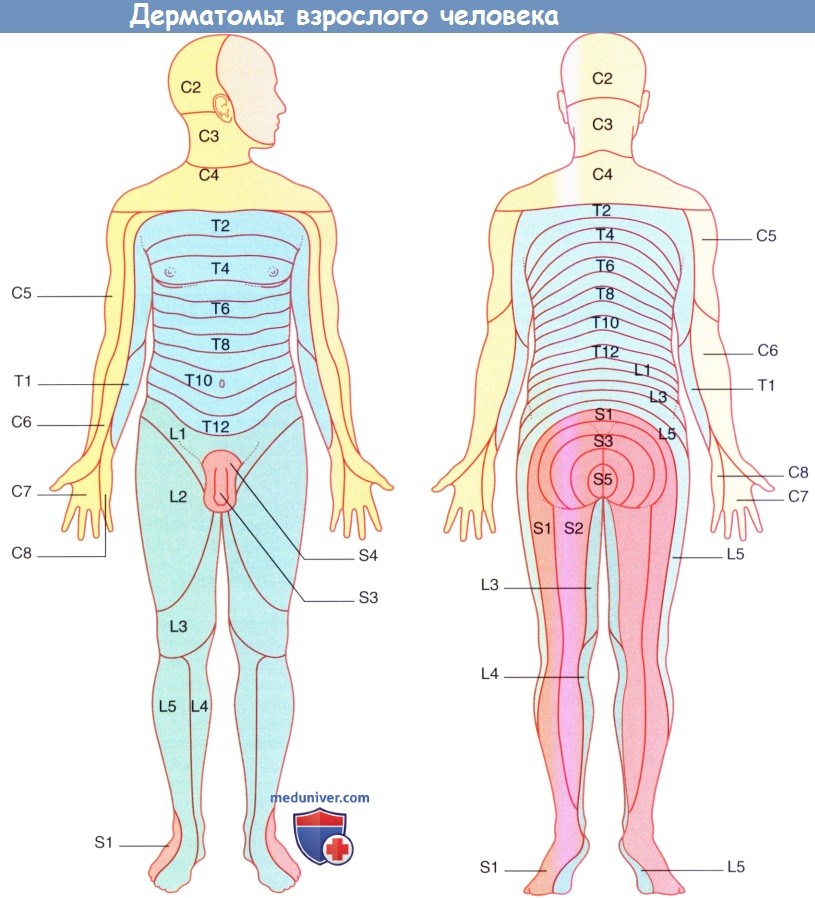
Дерматомы взрослого человека.
б) Зоны сегментарной двигательной иннервации. Каждая мышца верхней или нижней конечности получает иннервацию более чем от одного спинномозгового нерва, что обусловлено взаимным обменом импульсации в плечевом и пояснично-крестцовом сплетениях. Изменение сегментарной иннервации конечностей в зависимости от движений человека представлено на рисунке ниже.
Направляющиеся от центра к периферии чувствительные сегментарные нервы взаимодействуют с идущими от периферии к центру двигательными сегментарными нервами при осуществлении сгибательного или избегающего рефлекса. (Распространенный термин «сгибательный рефлекс» довольно условен, так как, например, стимуляция латеральной поверхности конечности может вызвать ее приведение, а не сгибание.)
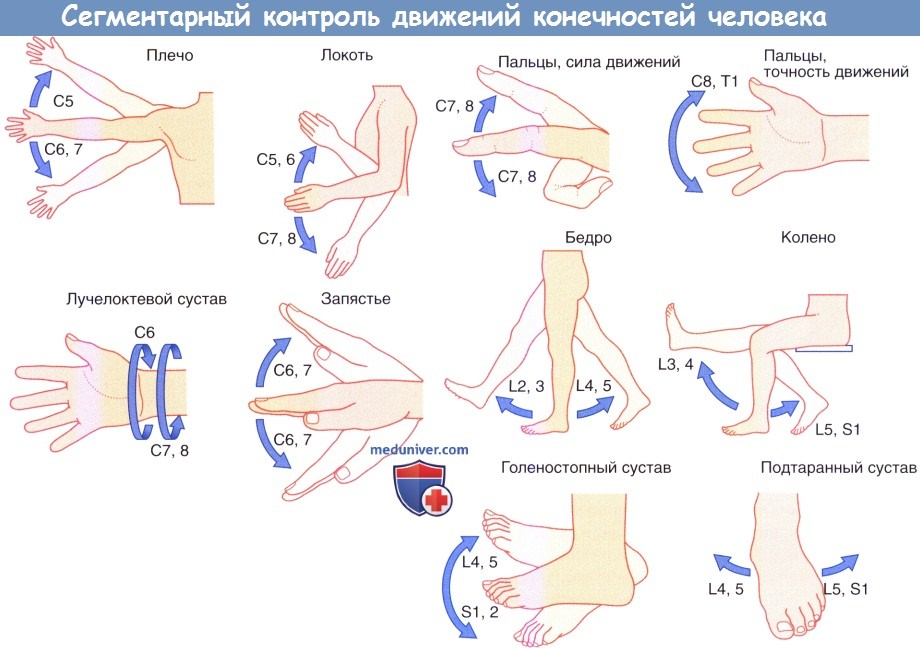
Сегментарный контроль движений конечностей человека.

в) Сгибательный рефлекс нижней конечности. На рисунке ниже показан сгибательный рефлекс нижней конечности при перекрестной тяге разгибателей.
(А) Начало опорной фазы движения с правой ноги.
(Б) Контакт ноги с острым предметом вызывает сгибательный рефлекс нижней конечности, одновременно с которым происходит перекрестный ответ мышц-разгибателей, необходимый для поддержки всей массы тела.
Последовательность событий:
1. Импульсы идут от подошвенных ноцицепторов по афферентным большеберцово-седалищным путям к телам ганглиев задних корешков, находящимся в межпозвонковых отверстиях на уровне L5-S1. Импульсация поднимается по конскому хвосту (б) и попадает в сегмент L5 спинного мозга. Часть импульсов распространяется вверх и вниз по тракту Лиссауэра (в) для активации сегментов L2-L4 и S1 спинного мозга.
2. Во всех пяти сегментах первичные ноцицептивные афференты возбуждают вставочные нейроны дуги сгибательного рефлекса, находящиеся в основании задних рогов (2а). Между ноцицептивными афферентами и конечными мотонейронами может существовать цепочка из нескольких последовательных вставочных нейронов. При этом аксоны медиально расположенных вставочных нейронов пересекают спинной мозг в его комиссуре, тем самым делая возможным переход возбуждения на контралатеральные вставочные нейроны (2б).
3. На стороне возбуждения α- и γ-мотонейроны сегментов L3-S1 спинного мозга осуществляют сокращение подвздошно-поясничной мышцы (а), мышц задней поверхности бедра (б), а также мышц, отвечающих за тыльное сгибание голеностопного сустава (г). При этом происходит активация ипсилательных ингибиторных вставочных нейронов 1а (не показаны на рисунке), отвечающих за ингибирование импульсации по мотонейронам антигравитационных мышц.
4. На контралатеральной стороне α- и γ-мотонейроны сегментов L2-L5 спинного мозга осуществляют сокращение большой ягодичной мышцы (не указана здесь) и четырехглавой мышцы бедра (в).
Обратите внимание: на рисунке не указаны переключающие нейроны спиноталамического тракта. Данные нейроны получают возбуждение в тракте Лиссауэра от ноцицептивных афферентных волокон, перенаправляя поток импульсации к участкам мозга, способным определить локализацию и природу первоначальных импульсов.
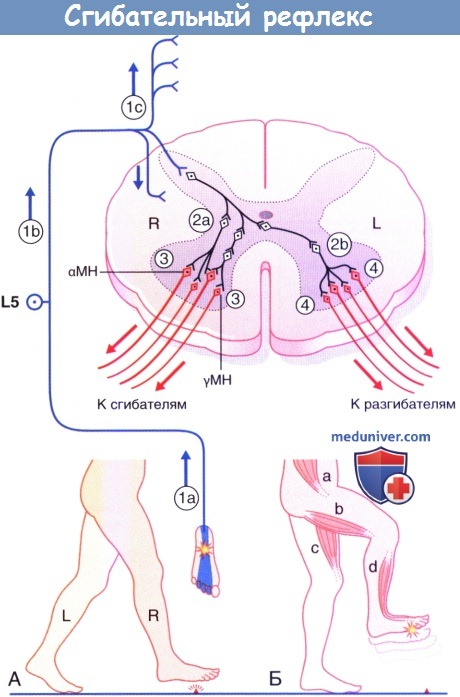
Сгибательный рефлекс. МН—мотонейрон.
в) Синдромы сдавления нервных корешков. Самые частые места возникновения сдавления нервных корешков внутри позвоночного канала — области наибольшей подвижности спинного мозга, т.е. нижний шейный и нижний поясничный уровни. Сдавление нервного корешка может проявляться пятью следующими симптомами.
1. Боль в мышцах, иннервируемых соответствующими спинномозговыми нервами.
2. Парестезии (онемение или покалывание) в области соответствующего дерматома.
3. Потеря кожной чувствительности, особенно при совпадении двух видов иннервации при поражении двух соседних дерматомов.
4. Двигательная слабость.
5. Потеря сухожильных рефлексов при поражении иннервации на соответствующем уровне.
Обратите внимание: синдромы компрессии (защемления) периферических нервов описаны в отдельной статье на сайте.
г) Компрессия нервных корешков:
1. Компрессия шейных нервных корешков. У 50 % пациентов в возрасте 50 лет и у 70 % пациентов в возрасте 70 лет межпозвонковые диски и синовиальные суставы шеи становятся мишенью для такого дегенеративного заболевания, как шейный спондилез Несмотря на то, что заболевание может поражать любые шейные межпозвонковые суставы, чаще всего дегенеративные патологические процессы развиваются на уровне шейного позвонка С6—центра вращения при сгибательных и разгибательных движениях шеи.
Располагающийся над позвонком С6 спинномозговой нерв и находящийся под позвонком С7 спинномозговой нерв могут сдавливаться в области межпозвонкового сустава при экструзии межпозвонкового диска или образовании костных выростов (остеофитов). При ситуациях, представленных на рисунках ниже, а также в таблице ниже возможно возникновение чувствительных и двигательных нарушений, а также нарушений рефлексов.
2. Компрессия пояснично-крестцовых нервных корешков. Стеноз позвоночного канала поясничного отдела позвоночника — термин, означающий сужение позвоночного канала поясничного отдела позвоночника из-за внедрения в него остеофитов или межпозвонкового диска (при его пролапсе). Место локализации 95 % пролапсов межпозвоночного диска — уровень сразу над или под последним поясничным позвонком. Типичное направление грыжеобразования—заднелатеральное, при котором происходит компрессия нервных корешков, идущих к следующему межпозвонковому отверстию.
При этом возникают такие симптомы, как боль в спине, обусловленная разрывом фиброзного кольца, и боль в ягодицах/бедре/ноге, обусловленная сдавлением задних нервных корешков (идущих к седалищному нерву). Боль усиливается при растяжении поврежденного корешка, например, если врач поднимает выпрямленную ногу пациента.
Пролапс межпозвонкового диска на уровне L4-L5 вызывает боль или парестезии в области дерматома L5. Двигательную слабость можно диагностировать при тыльном сгибании большого пальца ноги (а позднее—всех пальцев и лодыжки) и при эверсии стопы. Кроме того, двигательную слабость можно диагностировать при отведении бедра (тест проводят в положении пациента на боку).
При пролапсе межпозвонкового диска на уровне L5-S1 (наиболее частый вариант) симптомы субъективно ощущают в области задней поверхности ноги и подошвенной поверхности стопы (дерматом S1). Также можно выявить двигательную слабость при подошвенном сгибании стопы, снижение или отсутствие ахиллова рефлекса.
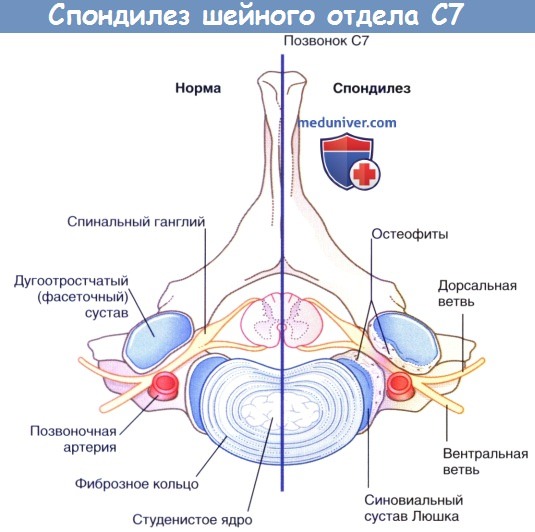
Спондилез шейного позвонка С7 справа.
Компрессия ствола спинномозгового нерва С7 остеофитами.
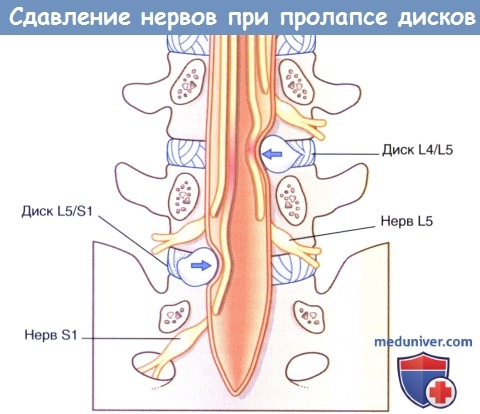
Сдавление нервов (стрелки) при заднелатеральном пролапсе двух нижних межпозвонковых дисков.
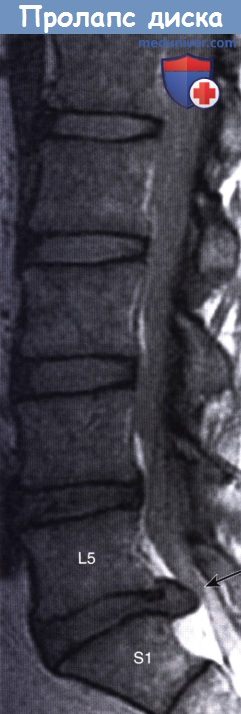
МРТ, сагиттальная проекция.
Определяется пролапс диска L5/S1 с компрессией cauda equina (стрелка).
д) Резюме. В эмбриогенезе нейроэпителиальные клетки спинного мозга митотически делятся в вентрикулярной зоне нервной трубки. После этого дочерние клетки переходят в промежуточную зону и дифференцируются до нейробластов или глиобластов. Аксоны развивающихся задних рогов спинного мозга образуются из спинальных ганглионарных клеток нервного гребня. Передние рога спинного мозга образуют аксоны, которые позднее формируют передние нервные корешки. Внешняя зона нервной трубки (маргинальная) содержит аксоны развивающихся нервных путей.
Каудальный конец спинного мозга развивается отдельно, из клеток каудальной зоны, связанной нервной трубкой. После 12-й недели развития начинается быстрый рост позвоночника, за счет которого нижний край спинного мозга перемещается выше в позвоночном канале; при рождении он соответствует уровню L2-L3, а еще через восемь недель—находится на уровне поясничных позвонков L1-L2. Результатом данного смещения становится прогрессирующее несоответствие между уровнем сегмента, от которого отходит нервный корешок, и уровнем межпозвонкового отверстия, через которое он выходит из позвоночного канала. Рефлекторные дуги представляют собой дорсальные нервные волокна мезенхимы позвонков; в норме расщепленное строение нервной трубки исчезает за счет объединения этих нервных волокон в спинномозговые нервы.
Спинной мозг и нервные корешки взрослого человека, находящиеся в субарахноидальном пространстве, покрыты мягкой мозговой оболочкой и прикреплены к твердой мозговой оболочке зубчатыми связками. В экстрадуральном пространстве расположены вены, по которым происходит отток крови от красного костного мозга позвонков. Данные вены не обладают клапанами, что делает возможным перемещение по ним раковых клеток. На уровне окончания спинного мозга расположен конский хвост, образованный парами спинномозговых нервов сегментов L3-S5.
По мере выхода через межпозвонковое отверстие (в котором расположен ганглий заднего корешка) спинномозговой нерв дает начало своей возвратной ветви, отвечающей за иннервацию связок и твердой мозговой оболочки.
Сегментарная чувствительная иннервация в норме проявляется дерматомным характером иннервации кожи задними корешками (посредством смешанных периферических нервов). Сегментарная двигательная иннервация проявляется в форме двигательной активности, осуществляемой специфическими группами мышц. Сдавление нервного корешка (например, при пролапсе межпозвонкового диска) может проявляться на сегментарном уровне мышечной болью, парестезиями в области определенных дерматомов, потерей кожной чувствительности, двигательной слабостью, потерей сухожильных рефлексов.
Поясничная (спинномозговая) пункция — процедура, при которой осуществляют аккуратное введение иглы в промежуток между остистыми отростками позвонков L3-L4 или L4-L5. Проведение данной процедуры противопоказано при подозрении на повышение внутричерепного давления. Спинальную анестезию осуществляют путем введения местного анестетика в поясничную цистерну; при эпидуральной анестезии анестетик вводят в поясничное эпидуральное пространство; при каудальной анестезии анестетик вводят через крестцовую щель.
Видео урок анатомии спинномозговых нервов и шейного нервного сплетения
– Вернуться в оглавление раздела “Неврология.”
Редактор: Искандер Милевски. Дата публикации: 14.11.2018
Источник
Хирургическая анатомия сосудов и нервов в шейном отделе позвоночника
а) Влагалище сонной артерии. В латеральной части влагалища сонной артерии располагается внутренняя яремная вена, в задней части — блуждающий нерв, в медиальной — лимфатическое сплетение и общая сонная артерия. Также в медиальной части расположена ветвь подъязычного нерва. Влагалище сонной артерии находится сбоку от внутренних органов, спереди от предпозвоночной фасции; грудинно-ключично-сосцевидная мышца покрывает влагалище спереди; после выхода из грудной полости влагалище расположено в сонном треугольнике.
Общая сонная артерия является самой медиальной структурой во влагалище сонной артерии. Бифуркация сонной артерии располагается в сонном треугольнике на 1 см выше верхнего края щитовидного хряща. Каротидный синус находится перед бифуркацией и служит в качестве барорецептора.
Блуждающий нерв проходит во влагалище сонной артерии в нисходящем направлении между внутренней яремной веной и сонной артерией, и отдает две важнейших ветви, идущие в ткани шеи для иннервации гортани — верхний и нижний (возвратный) гортанные нервы.
Внутренняя яремная вена является самой латеральной структурой во влагалище сонной артерии. В вену впадают лицевая, язычная, верхние и нижние щитовидные вены.
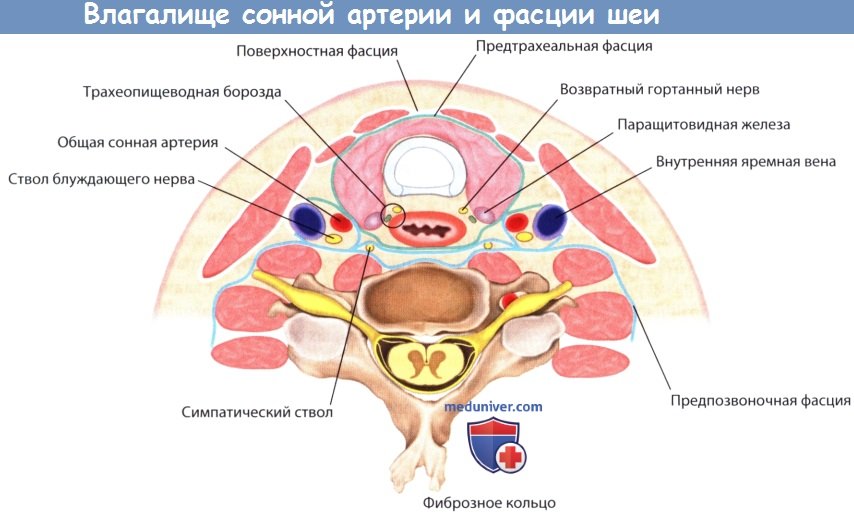
Влагалище сонной артерии и фасции шеи. Влагалище сонной артерии содержит внутреннюю яремную вену, общую сонную артерию и блуждающий нерв.
Обратите внимание на расположение влагалища сонной артерии латеральнее предтрахеальной фасции; между этими структурами часто проходит разрез тканей при передних доступах во время операций на шее.
Также стоит обратить внимание на расположение листков фасции шеи (включающих в себя поверхностную, предтрахеальную и предпозвоночную фасции) и возвратного гортанного нерва в трахеопищеводной борозде.
б) Верхний гортанный нерв. От нижнего края узловатого (нижнего) ганглия блуждающего нерва берет начало верхний гортанный нерв. Нерв движется в медиальном направлении относительно влагалища сонной артерии и раздваивается около верхушки большого рога подъязычной кости, обеспечивая двигательную иннервацию нижнему констриктору глотки и перстне-щитовидной мышце.
Нерв также обеспечивает чувствительную иннервацию гортани и корня языка. Повреждение от перерастяжения может привести к быстрой утомляемости голосовых связок, трудностям произношения высоких звуков, а также снижению рвотного рефлекса, что приводит к высокому риску аспирации.
в) Нижний (возвратный) гортанный нерв. Нижний, или возвратный, гортанный нерв сначала спускается, а затем поднимается из грудной полости по трахеопищеводной борозде и входит в нижний констриктор глотки, обеспечивая двигательную иннервация собственных мышц глотки. Нерв также обеспечивает всю чувствительную иннервацию ниже уровня голосовых связок. С левой стороны нерв образует петлю поддугой аорты и проходит через трахеопищеводный угол, возвращаясь на основание шеи.
Поэтому отведение внутренних органов шеи в противоположном направлении не ведет к избыточному растяжению нерва. Однако иная ситуация наблюдается с правой стороны. Правый возвратный гортанный нерв образует петлю вокруг правой подключичной артерии и, возвращаясь на шею, нерв еще не сближается с внутренними органами шеи. Нерв располагается более кпереди и медиальнее, проходит не так вертикально, как противоположный, левый возвратный гортанный нерв, что объясняет высокий риск повреждения при натяжении во время хирургических доступов к нижней части шейного отдела позвоночника.
Повреждение правого возвратного нерва приводит к хрипоте, а частота паралича голосовых связок составляет 2-12%, что чаще наблюдается при правосторонних доступах.
г) Подъязычный нерв. Подъязычный нерв выходит из канала подъязычного нерва, входит в сонный треугольник глубже заднего брюшка двубрюшной мышцы и следует между сонной артерией и внутренней яремной веной, до того как отклонится в медиальном направлении и проникнет в ткани языка. Нерв отдает верхнюю ветвь, образующую шейную петлю, которая иннервирует подподъязычные мышцы.
д) Симпатический ствол. Симпатический ствол расположен в пределах предпозвоночной фасции, кпереди от длинных мышц шеи. Ветви симпатического ствола, формирующиеся из нижнего шейного ганглия, окружают позвоночную артерию. Повреждение ствола при передних доступах может приводить к развитию синдрома Горнера на стороне поражения.
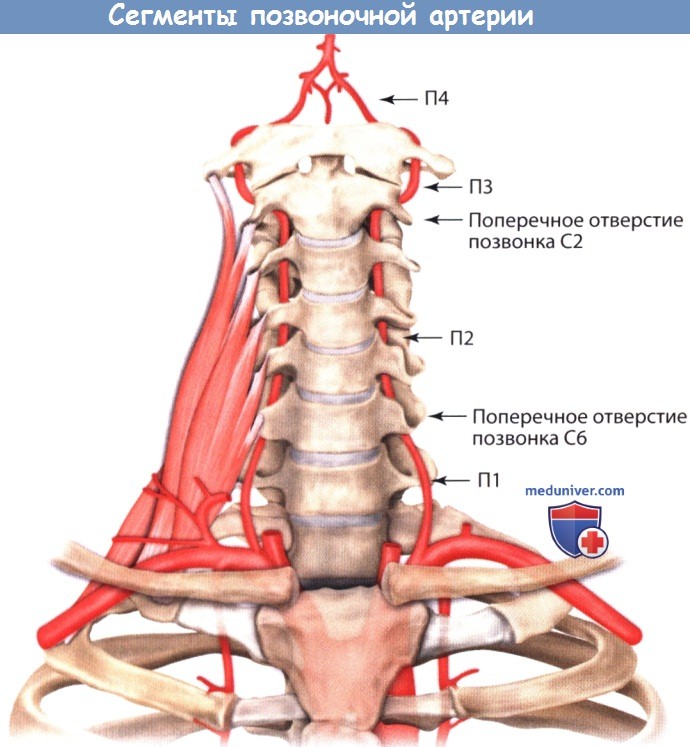
е) Позвоночная артерия. Позвоночная артерия имеет средний диаметр 45 мм и состоит из четырех сегментов. Сегмент П1 —это часть позвоночной артерии до вхождения в поперечные отверстия; данная часть начинается от задней части подключичной артерии, затем проходит медиально от передней лестничной мышцы и входит в поперечное отверстие позвонка С6. В 90% случаев, сегмент П1 проходит между длинной мышцей шеи и передней лестничной мышцей и попадает в поперечное отверстие позвонка С6. В остальных 10%, сосуд входит в поперечной отверстие на уровне С3, С4, С5 или С7; поэтому длина сегмента может различаться.
Сегмент П2 — это часть позвоночной артерии, которая проходит в восходящем направлении через поперечные отверстия позвонков на уровнях от С6 до С2, а сегмент П3 расположен на уровне позвонков С1-С2, где сосуд по одноименной борозде направляется медиально и прободает атланто-затылочную мембрану. Наконец, сегмент П4 — это часть позвоночной артерии внутри от твердой мозговой оболочки, начинающаяся от атланто-затылочной мембраны и завершающаяся слиянием с противоположной позвоночной артерией и образованием при этом базилярной артерии. Таким образом, ниже уровня осевого позвонка лежат только сегменты П1 и П2.
ж) Внутренние органы шеи и топография сосудисто-нервных образований. Внутренние органы находятся кпереди от позвоночника. Органы можно разделить на три слоя, каждый из которых расположен внутри от висцеральной фасции. Поверхностный эндокринный слой содержит щитовидную и паращитовидные железы. Средний дыхательный слой содержит гортань и трахею. Последний, глубокий пищеварительный слой содержит глотку и пищевод. Перерастяжение этих структур во время операции передним доступом может привести к дисфонии и нарушению глотания.
При повреждении нижней щитовидной артерии на нее накладывают лигатуру; не следует накладывать лигатуру на сосуд вблизи щитовидной железы, так как в этой области возвратный гортанный нерв расположен в непосредственной близости к артерии. Близко друг к другу расположены и верхняя щитовидная артерия с наружным гортанным нервом, чем также обусловлена необходимость накладывания лигатуры на расстоянии от щитовидной железы.
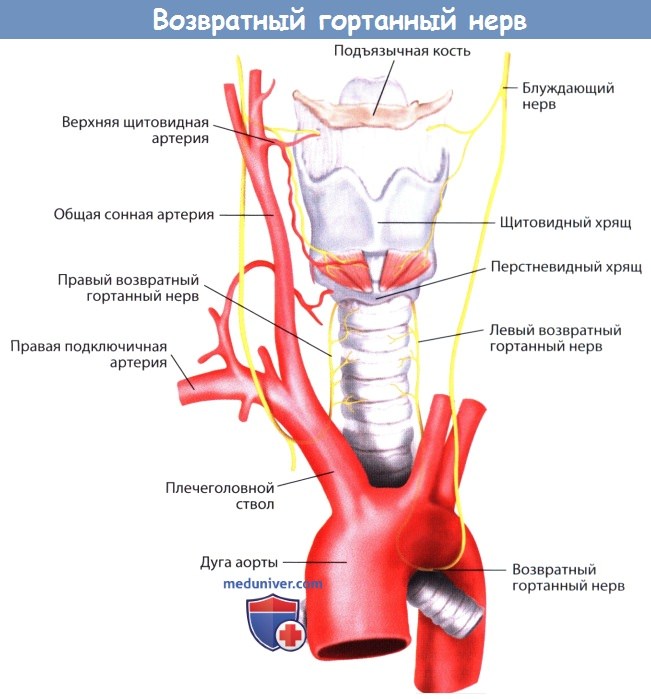
Возвратный гортанный нерв.
Нерв образует петлю вокруг дуги аорты слева и вокруг подключичной артерии справа.

Сегменты позвоночной артерии. Ниже уровня осевого позвонка расположены сегменты П1 и П2.
Сегмент П3 продолжается от поперечного отверстия позвонка С2 до атланто-затылочной мембраны, а сегмент П4 расположен внутри от твердой мозговой оболочки.
Следует отметить, что обычно позвоночная артерия входит в поперечное отверстие позвонка С6.
Учебное видео анатомии наружной сонной артерии и ее ветвей (a. carotis externa)
– Также рекомендуем “Хирургическая анатомия связок шейного отдела позвоночника”
Оглавление темы “Хирургическая анатомия среднего и нижнего сегментов шейного отдела позвоночника.”:
- Хирургическая анатомия среднего и нижнего сегментов шейного отдела позвоночника
- Хирургическая анатомия спинного мозга в шейном отделе позвоночника
- Хирургическая анатомия сосудов и нервов в шейном отделе позвоночника
- Хирургическая анатомия связок шейного отдела позвоночника
- Хирургическая анатомия фасций в шейном отделе позвоночника
- Хирургическая анатомия мышц шейного отдела позвоночника
- Хирургическая анатомия треугольников в шейном отделе позвоночника
Источник
