Как дифференцировать боль в позвоночнике
Боль в спине – одна из наиболее актуальных проблем здравоохранения. В течение жизни она возникает у 60-90% населения и ежегодно отмечается у 25-40% населения. В большинстве случаев эпизод боли в спине оказывается кратковременным, однако примерно у 4% трудоспособного населения боль в спине служит причиной длительной временной утраты трудоспособности, а у 1% – стойкой утраты трудоспособности. Это вторая по частоте причина временной нетрудоспособности и пятая по частоте причина госпитализации [3, 4, 15].
На протяжении десятилетий в отечественной клинической практике остеохондроз позвоночника рассматривался как универсальная причина боли в спине. Между тем выявляемые с помощью спондилографии, компьютерной (КТ) или магнитно-резонансной томографии (МРТ) дегенеративно-дистрофические изменения позвоночника, считавшиеся маркерами остеохондроза, плохо коррелируют с клинической картиной и нередко встречаются у лиц, не страдающих болью в спине [2, 13]. Таким образом, остеохондроз позвоночника может считаться лишь одной из предпосылок развития боли в спине, но не ее непосредственной причиной.
Классификация боли в спине
С прагматической точки зрения боль в спине, независимо от ее происхождения, полезно подразделять по течению и локализации (табл. 1) [2, 3].

Остеохондроз позвоночника в структуре причин боли в спине
Длительное время остеохондроз считался четким коррелятом боли в спине. Однако причины боли в спине далеко не ограничиваются остеохондрозом и патологией позвоночника в целом. В общей структуре причин боли в спине весьма заметную роль играют так называемые невертеброгенные причины, которые могут быть связаны с патологией мышц и связок спины, поражением внутренних органов, забрюшинного пространства, психическими расстройствами и т. д. (табл. 2) [1].
Остеохондроз действительно является одной из самых частых причин болей в спине. Однако необходимо понимать, что остеохондроз представляет собой дегенеративно-дистрофический каскад и на разных его этапах ведущую роль в развитии болевого синдрома могут играть различные факторы – грыжа межпозвонкового диска, нестабильность или блокада позвоночно-двигательных сегментов, артроз фасеточных суставов, стеноз позвоночного канала и др. [4]. В зависимости от преимущественного поражения проявления болевого синдрома имеют определенное клиническое своеобразие, однако необходимо отметить, что «каскадность» дегенеративного процесса, взаимное отрицательное влияние предыдущих и последующих звеньев друг на друга формируют некий порочный круг, в котором «клиническая гетерогенность» боли несколько стирается (табл. 3).

Все представленные варианты относятся к аксиальным болевым синдромам, когда боль преимущественно локализована именно в спине. Однако при смещении образовавшейся грыжи в сторону позвоночного канала или межпозвонкового отверстия может происходить компрессия прилегающего спинномозгового корешка и соответствующего спинномозгового ганглия, что ведет к возникновению уже корешкового синдрома (радикулопатии). Причем механическое сдавление является не единственной причиной повреждения – в этой зоне формируется асептическое воспаление (аутоиммунное), что подтверждается рядом исследований с обнаружением в зоне повреждения интерлейкинов и факторов некроза опухоли – ключевых медиаторов воспаления, с последующим отеком и демиелинизацией корешка [2]. Болевой синдром при радикулопатии характеризуется невропатическим компонентом (интенсивная, жгучая, стреляющая, напоминающая удар током), дистальным распространением по соответствующему спинномозговому корешку дерматому, а также симптомами «выпадения» – гиперстезией в проекции соответствующего корешка, слабостью мышц в зоне иннервации, а также в некоторых случаях выпадением/угасанием сухожильных рефлексов (коленного – L4, ахиллова – S1). Боль может усиливаться при движении, натуживании, подъеме тяжести, длительном пребывании в одной позе, кашле и чихании и ослабевать в покое, особенно в положении на здоровом боку с согнутой больной ногой [2, 3]. Достаточно часто иррадиация боли в нижнюю конечность ошибочно воспринимается врачами как следствие поражения спинномозгового корешка и, соответственно, грыжи диска. Радикулопатию необходимо дифференцировать с рефлекторной люмбоишалгией, при которой боль носит ноцицептивный характер (тянущая, ноющая, глубинная), как правило, редко иррадиирует ниже колена с преимущественной локализацией в бедре и ягодице. При рефлекторной люмбоишалгии не отмечается нарушений чувствительности, парезов или снижения сухожильных рефлексов. Необходимость подобного разделения продиктована различными терапевтическими стратегиями, направленными на купирование боли, – рефлекторная люмбоишалгия лечится теми же алгоритмами, что и аксиальная боль, а гипердиагностика «радикулопатия» часто приводит к неоправданным хирургическим вмешательствам и назначению необязательных групп препаратов.
Параклинические методы дигностики
Порядка 5% случаев боли в спине могут быть вызваны специфическими причинами. Наибольшую настороженность требуют пациенты до 15 и после 50 лет, наличие немеханического характера боли (сохранение боли в ночное время и в покое), наличие лихорадки, боль, сопровождающаяся слабостью или онемением ниже уровня колен, тазовая дисфункция, нарастание неврологического дефицита, травма, длительный прием стероидов, симптомы онкологического заболевания и т. д. Подобные больные нуждаются в экстренном обследовании, включая рентгенографию и методы нейровизуализации [1].
При отсутствии «настораживающих» моментов, механическом характере болевого синдрома, положительной динамике на фоне адекватной (!) консервативной терапии необходимости в проведении нейровизуализационной диагностики нет. По данным современных исследований примерно у 2/3 лиц, никогда не испытывавших боли в спине, эти методы исследования выявляют дегенеративные изменения в пояснично-крестцовом отделе позвоночника, нередко на нескольких уровнях. Выявляемые методами нейровизуализации грыжи диска часто бывают асимптомными и не имеют прямой корреляции с интенсивностью болевого синдрома, причем как корешкового, так и аксиальной боли [12, 13]. Рутинное проведение МРТ не только неоправданно увеличивает расходы, но и в определенной степени «стигматизирует» больного, способствуя хронизации болевых синдромов, и часто приводит к неоправданным инвазивным вмешательствам. С радикулопатией четко коррелирует лишь экструзия диска, под которой понимают крайнюю степень его выпячивания, когда длина выпячивания превышает ширину его основания либо отсутствует связь между выпячиванием и основным веществом диска [3]. Таким образом, обнаружение грыжи диска, проявлений спондилеза и стеноза позвоночного канала еще не означает, что именно они ответственны за имеющиеся у больного неврологические расстройства. Необходимо помнить, что параклинические методы обследования имеют свое значение только при их соответствии клиническим данным!

Лечение острой боли в спине
Алгоритм лечения острой боли в спине представлен на рис.
При неосложненной острой люмбалгии и некорешковой люмбоишиалгии следует ожидать значительного уменьшения боли в течение 2-4 недель. В ряде контролируемых исследований показано, что постельный режим не только не ускоряет восстановление, но и, наоборот, может способствовать хронизации болевого синдрома. Поэтому при умеренной боли необходимости в постельном режиме нет, а при интенсивной боли его следует максимально ограничить (до 1-3 дней). По мере того, как боль становится переносимой, режим расширяют, но рекомендуют на определенное время несколько ограничить физическую активность (в частности, избегать поднятия тяжести и длительного сидения). Больного следует научить, как правильно совершать движения, не увеличивая нагрузку на позвоночник. Раннее возвращение к привычному для больного уровню двигательной активности способствует более быстрому купированию боли и предупреждает ее хронизацию [1-3].
Адекватное медикаментозное купирование боли не только облегчает состояние в данный момент, но также позволяет ему быстрее вернуться к привычному для него уровню повседневной активности, что в большинстве случаев имеет критическое значение для разрешения обострения [9]. Анальгезирующие средства обычно достаточно назначить коротким курсом. В первые дни лечения предпочтительнее принимать профилактически – по часам, не дожидаясь усиления боли. Для облегчения боли применяют анальгетики (от парацетамола до трамадола и других наркотических средств) и/или НПВС внутрь, в виде ректальных свечей или внутримышечно (табл. 4).

Выбор НПВС при лечении острой боли основан на необходимости максимально быстрого купирования болевого синдрома, поэтому предпочтение отдается препаратам с максимально выраженным анальгетическим и противовоспалительным действием, например, таким как диклофенак (Вольтарен), причем кратность приема на начальном этапе диктуется интенсивностью боли [8].
По возможности следует избегать длительного приема НПВС, особенно у пожилых лиц, в связи с риском побочных эффектов со стороны ЖКТ, почек, печени, сердечно-сосудистой системы. У больных с высоким риском эрозивно-язвенных поражений желудка и двенадцатиперстной кишки (лиц пожилого возраста, имеющих в анамнезе язвенную болезнь, страдающих заболеваниями сердечно-сосудистой системы, принимающих кортикостероиды и антикоагулянты) в комбинации с НПВС для защиты ЖКТ назначают блокаторы Н2-гистаминовых рецепторов (ранитидин), ингибиторы протонного насоса (омепразол) или синтетический аналог простагландинов мизопростол [10].
Селективные ингибиторы циклооксигеназы (ЦОГ) 2-го типа (коксибы) оказывают меньше побочных эффектов (прежде всего связанных с отрицательным действием на ЖКТ), чем традиционные НПВС, однако их эффективность при вертеброгенных болевых синдромах недостаточно изучена [3, 7]. В связи с этим их рекомендуют назначать лишь при плохой переносимости традиционных НПВС или наличии в анамнезе язвенной болезни желудка и двенадцатиперстной кишки. Следует отметить индивидуальную чувствительность больных к НПВС, в связи с этим при неэффективности оптимальных терапевтических доз одного из препаратов в течение 1-2 недель может быть испробован другой препарат.
Еще одним способом уменьшить риск развития системных побочных эффектов (в том числе и со стороны ЖКТ), связанных с приемом неселективных НПВС, является использование этих препаратов в формах для местного применения. Преимуществом таких форм является их низкая системная биодоступность, наряду с возможностью обеспечить достаточно высокую концентрацию действующего вещества в очаге воспаления.
Интересно заметить, что на сегодняшний день местные НПВС – это, пожалуй, одни из самых противоречивых средств. Несмотря на то, что местные формы НПВС уже давно и успешно используются в странах Западной Европы, часть клиницистов до сих пор рассматривают их как препараты, эффективность которых лишь немногим выше, нежели плацебо. Необоснованность подобного суждения подтверждается рядом контролируемых исследований, так, например, при использовании местных форм диклофенака (Вольтарена) его концентрация в плазме крови в 50 раз ниже, чем в случае перорального приема, тогда как концентрация в очаге воспаления сопоставима с таковой при пероральном приеме [6]. Таким образом, при сопоставимой эффективности местных НПВС с аналогичными пероральными препаратами, более низкая концентрация в общем кровеносном русле позволяет избежать ряда побочных эффектов. Наиболее широко представлены различные лекарственные формы у препарата Вольтарен (диклофенак): гель, спрей, трансдермальный пластырь. Различная концентрация действующего вещества в этих формах позволяет обеспечить более индивидуализированный подход к пациенту, с более легким подбором дозы, а также необходимой кратностью приема. Так, например, трансдермальный пластырь с содержанием диклофенака 15 и 30 мг удобен тем, что он действует в течение суток и может применяться один раз в день, а также позволяет варьировать необходимую дозу в зависимости от выраженности болевого синдрома. Вольтарен эмульгель также представлен в двух дозировках – 1% и 2% (следует отметить, что наличие 2% эмульгеля обеспечивает не только больший клинический эффект, но и возможность нанесения препарата всего два раза в сутки); наконец, третьей лекарственной формой является 4% спрей Вольтарен, который может использоваться в качестве «скорой помощи» за счет большей концентрации. Начиная с 2007 года в США (согласно рекомендации Управления по надзору за качеством пищевых продуктов и лекарственных средств США (Food and Drugs Administration of the United es, FDA)) и с 2008 года в Англии (согласно рекомендации Национального института здоровья и клинической квалификации (National Institute for Health and Clinical Excellence, NICE) они являются препаратами первой линии в лечении остеоартрита [11].
Облегчению боли могут также способствовать холод или легкое сухое тепло, тогда как глубокое или сильное прогревание чаще ее усиливает. Воздействие на мышечно-тонический компонент боли предполагает постизометрическую релаксацию, массаж и лечебную гимнастику, включающую упражнения на укрепление мышечного корсета или растяжение спазмированных мышц, применение миорелаксантов (тизанидина, баклофена), обычно не дольше 2 недель [8].
При фасеточном синдроме паравертебрально проводят двустороннюю блокаду фасеточных суставов (иногда на нескольких смежных уровнях). Эти методы можно сочетать с рефлексотерапией, другими физиотерапевтическими процедурами (диадинамические токи, синусоидально-модулированные токи, электрофорез с местными анестетиками, фонофорез с гидрокортизоном и т. д.).
При корешковом синдроме сроки восстановления удлиняются до 6-8 недель. Принципы лечения остаются теми же – постельный режим в течение нескольких дней, анальгетики и НПВС, лечебная гимнастика. Особенность лечения состоит в более широком применении лечебных блокад и средств, воздействующих на невропатическую боль, в том числе антидепрессантов (например, амитриптилина) и антиконвульсантов (например, карбамазепина). Если больной лечится в стационаре, то в остром периоде целесообразны эпидуральные блокады [2, 3].
Мануальная терапия при острой и подострой боли в спине может способствовать более быстрому восстановлению, однако в остром периоде грыжи диска, особенно при наличии признаков компрессии корешка, она противопоказана. Хотя на практике широко применяют различные варианты вытяжения, убедительных данных в пользу его эффективности нет. В резистентных случаях при грыже диска иногда прибегают к ферментативному лизису диска с помощью внутридискового введения химопапаина [1-3].
Оперативное вмешательство показано: 1) при остром сдавлении конского хвоста, сопровождающемся нарастанием нижнего парапареза и тазовых нарушений; 2) при сдавлении корешка, вызывающего нарастающий парез; 3) при тяжелом инвалидизирующем болевом синдроме, не поддающемся консервативному лечению (в этом случае решающее слово принадлежит самому больному).
Литература
- Левин О. С. Диагностика и лечение неврологических проявлений остеохондроза позвоночника // Consilium Medicum. 2004. Т. 6. № 8.
- Левин О. С., Штульман Д. Р. Неврология: справочник практ. врача. 9-е изд., доп. и перераб. М.: Медпресс-информ, 2013. С. 183-200.
- Ляшенко Е. А., Жезлов М. А., Левин О. С. Острая боль в спине: алгоритмы диагностики и терапии // Фарматека. 2013. № 13. С. 87-94.
- Попелянский Я. Ю. Ортопедическая неврология (вертеброневрология). М.: Медпресс-информ, 2003.
- Bogduk N., McGuirk B. Medical management of acute and chronic low back pain. Amsterdam: Elsevier, 2002.
- Brunner M., Dehghanyar P., Seigfried B., Martin W., Menke G., Müller M. Favourable dermal penetration of diclofenac after administration to the skin using a novel spray gel formulation // Br J Clin Pharmacol. 2005; 60: 573-577.
- Feldman M., McMhon A. T. Do COX-2 inhibitors provide benefits similar to those of traditional nonsteroidal anti-inflammatory drugs with less gastrointestinal toxicity? // Ann. Intern. Med. 2000. V. 132. P.134-143.
- Gerster J. C. Medical treatment of low back pain according to evidence-based medicine // Praxis. 2000, Apr 6; 89 (15): 619-623.
- Hall H. Back pain. J. H. Noseworthy (eds). Neurological therapeutics: principles and practice. London: Martin Dunitz, 2003.
- Henry D., Lim L. L., Garcia Rodriguez L. A. et al. Variability in risk of gastrointestinal complications with individual non-steroidal anti-inflammatory drugs: a results of a collaborative -analysis // BMJ. 1996. V. 312. P. 1563-1566.
- Massey T., Derry S., Moore R. A., McQuay H. J. Topical NSAIDs for acute pain in adults (Review) Copyright © 2012 The Cochrane Collaboration. by JohnWiley & Sons, Ltd.
- McCulloch J. A., Transfeldt E. E. Macnab’s Backache. Baltimore. Williams & Wilkins, 1997.
- Quintero S., Manusov E. G. The disability evaluation and low back pain // Prim Care. 2012; 39 (3): 553-559. doi: 10.1016/j.pop.2012.06.011.
- Strong J. A., Xie W., Bataille F. J., Zhang J. M. Preclinical studies of low back pain // Mol Pain. 2013, Mar 28; 9: 17. doi: 10.1186/1744-8069-9-17.
- Waddel G. The back pain revolution. Edinburg. Churchill Livingstone, 1998.
Е. Е. Васенина1, кандидат медицинских наук
О. С. Левин, доктор медицинских наук, профессор
ГБОУ ДПО РМАПО МЗ РФ, Москва
1 Контактная информация: hel_vas@mail.ru
Источник

Каждый сегмент позвоночника имеет большое значение для нормальной работы всего позвоночного столба и спинного мозга, поскольку стабильность каждого сегмента зависит от других позвонков и дисков и, только так, позвоночник может функционировать полноценно. С течением времени, позвоночник подвергается постоянному напряжению, травмам или другим воздействиям, подвергается различных заболеваниям, таким как дегенерация дисков, позвонков, артриту и т.д. Эти состояния могут вызвать появление болевых проявлений, нарушение функций.
Болезней позвоночника достаточно много, но чаще всего встречается ряд заболеваний, которые имеют клиническое значение.
Анкилозирующий спондилит (болезнь Бехтерева). Это заболевание является разновидностью артрита, при котором происходит хроническое воспаление суставов позвоночника, крестцово-подвздошных суставов. Первоначально, воспаление возникает в крестцово-подвздошных суставах, затем переходит в позвоночник, приводя к скованности и ограничению подвижности. При длительном воспалении суставов позвоночника (спондилите), образуются депозиты кальция в связках вокруг межпозвоночных дисков, что приводит к ослаблению дисков и снижению их амортизационной и опорной функций. По мере накопления депозитов кальция в связках происходит значительно снижение, как объема движений, так и гибкости в позвоночнике. Болезнь может прогрессировать до сращения позвонков, что называется анкилозом. В результате анкилоза позвоночник теряет мобильность, позвонки становятся хрупкими, увеличивается риск перелома позвонков. Кроме повреждения позвоночника болезнь Бехтерева приводит к нарушениям в работе других органов, так как заболевание это системное.
Протрузия диска
Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Но само наличие протрузии не является клинически особо значимой находкой, особенно если обнаруживается у пациентов пожилого возраста, так как чаще наличие протрузии свидетельствуют о дегенеративных инволюционных изменениях в позвоночнике. Клиническое значение протрузия имеет только в том случае, если есть болевые проявления.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Синдром фасеточных суставов
Фасеточные суставы соединяют позвонки друг с другом и позволяют обеспечить стабильность и подвижность позвонков. Как и любые другие суставы в организме, фасеточные суставы подвержены дегенеративным изменениям в хрящевой ткани. При артрите фасеточных суставов происходит как нарушение нормальных функций движения в позвоночнике, так и развивается клиническая картина (боли в спине, ограничение подвижности).
Фораминальной стеноз
Фораминальный стеноз это сужение позвоночного отверстия, через которое проходит корешок спинного мозга на выходе из позвоночника. Как правило, фораминальный стеноз возникает на фоне дегенеративных изменений позвоночника. Грыжи дисков, протрузии, отек мягких тканей и избыточные костные разрастания (остеофиты) могут приводить к развитию фораминального стеноза и компрессии корешков
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Грыжа межпозвоночного диска
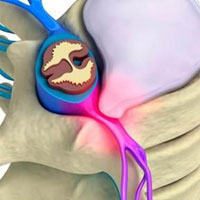
Грыжи межпозвоночных дисков происходит разрыв фиброзного кольца, которое окружает межпозвоночный диск. Этот разрыв вызывает высвобождение центральной части диска, содержащей вещество, которое называется желатинозным студенистым ядром. При давлении позвонков сверху и снизу студенистое ядро выходит наружу, оказывает давление на ближайшие нервные структуры и вызывает сильную боль и повреждение нерва. Грыжи дисков, чаще всего, возникают в поясничном отделе позвоночника и иногда называются экструзией диска.
Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит (ишиас) связан с компрессией или повреждением седалищного нерва. Этот нерв проходит от нижней части спинного мозга, вниз по задней части ноги, к стопе. Повреждение или давление на седалищный нерв может вызвать характерные для пояснично-крестцового радикулита боли: острая или жгучая боль, которая исходит из нижней части спины в бедро и по пути следования седалищного нерва к стопе.
Спондилез
Спондилез это дегенеративное заболевание позвоночника, нередко приводящее к нарушению подвижности позвоночника, и обусловлено изменениями в костной ткани позвонков и развитием костным разрастаний (остеофитов).
Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Компрессионные переломы
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Переломы сгибания – разгибания
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Спондилолистез
Спондилолистез – это состояние, когда один позвонок скользит вперед (сублюксация) по отношению к другому. Дегенеративный спондилолистез поясничных позвонков часто является причиной приобретенной стеноза позвоночного канала в поясничном отделе позвоночника, особенно на уровне L4 и L5 и может проявляться клинически нейрогенной перемежающееся хромотой.
Спондилолиз
Это нарушение целостности дужки позвонка. Это нарушение может быть как врожденным, так и приобретенным в течение жизни. Спондилолиз может приводить к сползанию позвонка (листеза), особенно если спондилолиз двухсторонний.Приобретенный спондилолиз,как правило, возникает после стрессовых нагрузок и встречается у людей при интенсивной физической нагрузке например у спортсменов (особенно штангистов, футболистов, гимнастов).При выраженном спондилолизе лечение, как правило,оперативное.
Миелопатия
При компрессии спинного мозга грыжей диска или при стенозе спинального канала появляется характерная неврологическая симптоматика повреждения спинного мозга (миелопатия). Симптоматика миелопатии вариабельна и характеризуется двигательными нарушениями в конечностях, нарушением чувствительности, иногда нарушением функции органов малого таза. При серьезном повреждении спинного мозга может быть отсутствие рефлексов.
Синдром конского хвоста
Фактически спинной мозг заканчивается на уровне L2 и разветвляется на пучок нервов, который напоминает по всей форме «конский хвост». Синдром конского хвоста проявляется определенной группой симптомов (нарушение мочеиспускания, дефекации, онемение внутренней поверхности бедер, перианальной области, слабость в нижних конечностях). Как правило, при таком синдроме показана экстренная хирургическая операция.
Деформации позвоночника
Деформация позвоночного столба означает любое значительное отклонение от нормальных изгибов позвоночника. Наиболее распространенными являются
- Сколиоз
- Гиперкифоз
- Гиперлордоз
Существуют различные причины патологического искривления позвоночника. Некоторые дети рождаются с врожденным сколиозом или врожденные гиперкифозом.
Иногда нервные и мышечные заболевания, травмы или другие заболевания вызывают деформации позвоночника (например, церебральный паралич).
Чаще всего (до 80-85%) сколиоз встречается “идиопатический ” (без очевидной причины). Идиопатический сколиоз развивается постепенно, но может быстро прогрессировать в период роста в подростковом возрасте.
Сколиоз
Термин сколиоз был впервые использован для описания этой деформации позвоночника Гиппократом в 400 году до нашей эры. Это прогрессирующее заболевание, причина которого неизвестна (идиопатический) в 80% случаев, хотя и существуют доказательства определенной роли генетического фактора и питания. У женщин в 10 раз выше риск развития сколиоза, чем у мужчин. Сколиоз часто сопровождается скручиванием позвоночника, что приводит к деформации реберных дуг и грудной клетки. Сколиоз обычно начинает проявляться в подростковом возрасте. Консервативное лечение достаточно эффективно при 1-2 степени сколиоза. При выраженной деформации (3-4 степени) и при прогрессирующем сколиозе в подростковом возрасте рекомендуется оперативное лечение (чем раньше проводится оперативное лечение, тем отдаленные результаты гораздо лучше).
Гиперкифоз
Небольшой кифоз является естественной кривизной грудного отдела позвоночника, в то время как гиперкифоз представляет собой избыточный наклон позвоночника в грудном отделе вперед (сутулость). Гиперкифоз распространен у пожилых людей и это, как правило, связано с наличием остеопороза и перенесенных компрессионных переломов позвонков. Причинами гиперкифоза могут быть также травмы, заболевания эндокринной системы и другие заболевания. В подростковом возрасте может встречаться такой гиперкифоз, как болезнь Шейермана Мау, для которой характера клиновидная деформация трех и более позвонков в грудном отделе позвоночника. Как правило, при болезни Шейермана Мау консервативное лечение достаточно эффективно, но при угле отклонения от оси более 60градусов рекомендуется оперативное лечение.
Гиперлордоз
Лордоз это естественный изгиб в поясничном отделе позвоночника вовнутрь, а гиперлордоз является патологическим увеличенным изгибом в поясничном отделе позвоночника. Гиперлордоз обычно сопровождается ненормальным наклоном таза вперед и часто сопровождается избыточным выпиранием ягодиц. Симптомы могут включать боль и онемение, если есть компрессия нервных структур. Как правило, гиперлордоз обусловлен слабостью мышц спины, гиперэкстензией, например, у беременных женщин, у мужчин с чрезмерным висцеральным жиром. Гиперлордоз также связан с половым созреванием.
Лечение гиперлордоза обычно не требуется, если нет воздействия на нервные структуры.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Источник
