Исследование позвоночника при сколиозе

Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
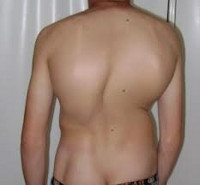
Сколиоз
Причины сколиоза
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Классификация
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные – развившиеся в 1-2 годы жизни.
- Ювенильные – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.

КТ ОГК. Выраженная левосторонняя сколиотическая деформация грудо-поясничного перехода.
Симптомы сколиоза
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.

Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.

МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение сколиоза
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Источник
Рентгенологическая диагностика сколиоза
Обзорная рентгенография включает спондилографию грудного и поясничного отделов позвоночника (oт Th1 до SI) в двух стандартных проекциях в положении пациента стоя. Спондилограммы, выполненные в положении лёжа, неинформативны.
Функциональная рентгенография
При планировании оперативного вмешательства необходима информация, касающаяся подвижности отдельных позвоночных сегментов. Рентгенография с боковыми наклонами туловища больного выполняют в положении на спине. Наклоны пациент выполняет активно, в сторону выпуклости основной и компенсаторных дуг отдельно.
Второй вариант исследования мобильности позвоночника при сколиозе – тракционные спондилограммы (в положении стоя или лёжа). Спондилограммы поясничного отдела позвоночника в положении флексии и экстензии выполняют для уточнения состояния поясничных межпозвонковых дисков при планировании протяжённости зоны снондилодеза у больного сколиозом.
Анализ рентгенограмм
Рентгенографическое обследование дает возможность оценить деформацию позвоночника по многим параметрам.
В первую очередь речь идёт об этиологии. Наличие врождённых аномалий позвонков (клиновидные позвонки и полупозвонки, нарушения сегментации) и ребер (синостозы, недоразвитие) указывает на врождённый характер деформации. Короткая грубая дуга заставляет думать о нейрофиброматозе, а протяжённая пологая дуга о нейромышечной этиологии сколиоза. В свою очередь, отсутствие этих и других изменений указывает на то, что сколиоз, скорее всего, идиопатический, Далее определяют тип сколиотической деформации по локализации ее вершины, сторону выпуклости, границы и выполняют измерения, позволяющие охарактеризовать деформацию с количественной точки зрения.
Сколиоз – трёхмерная деформация позвоночника, поэтому исследование проводят в трёх плоскостях.
Фронтальная плоскость
Определение величины сколиотического компонента деформации во всём мире производят в соответствии с методом Cobb, описанным в 1948 г.
Первый этап локализация апикального и концевых позвонков сколиотической дуги. Вершинный, или апикальный, позвонок расположен горизонтально. Концевым называют последний позвонок из числа наклонённых. Нижний концевой позвонок краиниальной дуги может быть одновременно верхним концевым позвонком каудального противоискривления.
Второй этап проведение на спондилограмме прямых линий, на пересечении которых формируется искомый угол. Первую линию проводит строго по ходу краниальной замыкательной пластинки верхнего концевого позвонка, вторую – по ходу каудальной замыкательной пластинки нижнего концевого позвонка. В тех случаях, когда замыкательные пластинки визуализируются плохо, допустимо проведение указанных линий через верхние или нижние края теней корней дуг. Пересечение их в пределах стандартной плёнки возможно лишь при грубом сколиозе. В других случаях линии пересекаются за пределами пленки, тогда, чтобы получить возможность измерить угол сколиотической дуги, необходимо восстановить перпендикуляры к обеим линиям.
Третий этап – измерение полученного угла и занесение результата на рентгенограмму и в историю болезни.
Сагиттальная плоскость
Величину грудного кифоза и поясничного лордоза определяют также в соответствии с методом Cobb. Если исследуют профильную спондилограмму больного сколиозом, необходимо измерять величину искривления всего грудного отдела позвоночника – от Th1 до Th2. Вполне допустимо измерение на протяжении от Th4 до Тh12. Важно, чтобы все измерения у данного конкретного больного производили на одних и тех же уровнях. Через краниальную замыкательную пластинку верхнего концевого позвонка и каудальную замыкательную пластинку нижнего концевого позвонка проводят прямые линии, на пересечении которых формируется угол, характеризующий величину деформации. Величину поясничного лордоза измеряют от L1 до S1.
Горизонтальная плоскость
Деформация позвоночного столба в горизонтальной плоскости, т.е. ротация позвонков вокруг вертикальной оси, – основной компонент механогенеза идиопатического сколиоза. Она максимально выражена на уровне апикального позвонка и прогрессивно уменьшается в направлении обоих концевых позвонков дуги. Наиболее ярким рентгенографическим проявлением ротации служит изменение расположения теней корней дужек вершинного позвонка на прямой спондилограмме. В норме при отсутствии ротации эти тени расположены симметрично относительно средней линии тела позвонка и его краеобразующих структур. В соответствии с предложением Nash и Мое определяют степень ротации – от 0 до IV.
Нулевая степень ротации практически соответствует норме, когда тени корней дужек симметричны и расположены на одинаковом расстоянии от боковых замыкательных пластинок тела позвонка.
При I степени ротации корень дужки на выпуклой стороне сколиотической дуги смещается в сторону вогнутости и занимает положение, асимметричное относительно соответствующей замыкательной пластинки и корня противоположной дужки.
При III степени корень дужки, соответствующий выпуклой стороне деформации. расположен в проекции середины тени тела позвонка, а при ротации II степени – занимает промежуточное положение между I и III степенями. Крайняя степень ротации (IV) характеризуется смешением тени корня дужки выпуклой стороны дуги за среднюю линию тела позвонка – ближе к медиальной боковой замыкательной пластинке. Более точное определение степени ротации даёт методика Perririolle, предполагающая использование специальной линейки – торсиометра. Предварительно следует определить наибольший вертикальный диаметр тени корня дужки, соответствующей выпуклой стороне деформации (точка В). Далее маркируют точки А и А1, расположенные на высоте “талии” – тела позвонка медиально и латерально, торсиометр накладывают на сиондилограмму таким образом, чтобы точки А и А1 располагались на краях линейки. Остаётся определить, с какой из линий шкалы торсиометра совпадает максимальный вертикальный диаметр тени корни дужки точка В.
При обнаружении аномалий развития позвонков и ребер необходима их идентификация и локализация. Все позвонки, как комплектные, так и сверхкомплектные, следует пронумеровать в краниокаудальном направлении, определить характер аномалии и уточнить соответствие рёбер позвонкам и полупозвонкам, и случае синостозирования рёбер – какие из них блокированы: Нумерация позвонков обязательна не только при наличии врождённых аномалий, но и абсолютно во вcex случаях, причём в краниокаудальном направлении. Пренебрежение этим правилом неизбежно приведёт к ошибкам при планировании и выполнении оперативного вмешательства. Документирование данных рентгенографического обследования должно быть столь же педантичным и методологически единообразным, как и результатов клинического осмотра.
Специальные методы рентгенографического обследования
Томография (ламинография) послойное исследование ограниченного участка позвоночного столба, позволяет уточнить особенности анатомического строения костных структур, недостаточно визуализируемых на обычных спондилограммах. Магнитно-резонансная томографии (MРТ) – метод, позволяющий изучать не только костные, но и мягкотканные структуры, что применительно к позвоночнику дает возможность оценивать состояние межпозвоночных дисков и содержимого позвоночного канала. Большой сколиотический компонент деформации усложняет картину, в этих случаях бывает полезным сочетание МРТ с миелографией.
Компьютерная томографии (КТ) помогает в трудных случаях при необходимости локализовать причину радикулопатии при сколиозе или компрессии спинного мозга. Такая визуализации облегчается выполнением КТ после миелографии, так как при наличии контраста легче определить место и характер компрессии содержимого позвоночного канала. КТ без контраста показывает только сужение позвоночного канала.
При исследовании мочевыводящей системы необходимо учитывать нередкое сочетание деформаций позвоночника, особенно врождённых, с патологией элемента этой системы. УЗИ почек и внутривенная пиелография дают достаточно информации, способной повлиять на решение ортопеда при планировании оперативного вмешательства.
Лабораторная диагностика сколиоза
Лабораторные тесты включают общие анализы крови и мочи, биохимические показатели функций печени, исследование свёртывающей системы крови. В обязательном порядке определяют группу крови и Rh-принадлежность. проводят реакцию фон Вассермана и анализы для выявления СПИДа. Так же рутинно исследуют функцию внешнего дыхания. Крайне желательно определение иммунного статуса, чтобы при необходимости провести в предоперационном периоде коррекцию. При наличии биомеханической лаборатории появляется возможность оценить особенности походки больного в до- и послеоперационном периодах. Это позволяет дополнительно объективизировать результат коррекции деформации позвоночника с точки зрения нормализации функций локомоции и восстановления баланса туловища. Обязательная диагностика сколиоза для вертебрологической клиники – фотографирование больного с трех точек до и после операции, а также на этапах наблюдения.
Источник
