Искривление позвоночника у пожилых людей

Старческий кифоз (горб) – нарушение осанки, обычно формирующееся в преклонном возрасте, представляет собой деформацию шейно-грудного отдела позвоночника. Из-за изменений позвонков, образующихся при развитии остеопороза и патологических переломов, естественный изгиб позвоночного столба увеличивается, что приводит к «сгорбленной позе». Проблема усиливается из-за слабости мышц, которая возникает при дефиците физической нагрузки, характерной для людей старческого возраста. Для профилактики проблем со спиной и нарушений осанки необходимо лечение у ортопеда, коррекция дефицита кальция и укрепление мышц спины.
Проблемы спины мужчинам и женщинам
Еще несколько десятилетий назад нарушение осанки в пожилом возрасте было проблемой, в значительной степени затрагивающей пожилых женщин. Но в последние десятилетия обращаться к специалистам по причине патологического кифоза стали и пожилые мужчины. Это связано с прогрессированием остеопороза, разрежения костной ткани, в том числе – в области позвонков.
Возрастные нарушения осанки в настоящее время затрагивают от 20 до 40% пожилых людей. Часть из них имеют выраженные проблемы со спиной, при которых требуется активное лечение. Необходим поиск клиники, которая специализируется на возрастных проблемах спины и диагностике остеопороза, так как врачи поликлиники нередко пропускают даже серьезные проблемы – переломы, выраженные деформации скелета.
Возраст и изменения скелета
Распространенность и тяжесть нарушений осанки, связанных с преклонным возрастом, существенно увеличились на протяжении трех последних десятилетий. Проявления возрастного кифоза варьируют от небольшого снижения подвижности и сутулости до выраженной боли и деформации позвоночника, нарушений функции легких и преждевременной смерти. Основная причина нарушений осанки в пожилом возрасте – слабость спины. Преклонный возраст зачастую приносит с собой явления остеопороза и саркопению (возрастная потеря мышечной массы), которые одновременно ослабляют костно-мышечные элементы, которые поддерживают правильную осанку.
Хотя остеопороз у женщин принято связывать с изменениями гормонов в менопаузе, это не единственный влияющий фактор. Поскольку жизнь среднего россиянина стала более размеренной, сидячий образ жизни стал преобладать среди большинства людей преклонного возраста, и частота остеопороза и саркопении также выросла. Причем не только у женщин, но и у мужчин.
Проблема патологических переломов
Пожилой возраст – это время, когда позвоночник и мышцы, которые его поддерживают, становятся слабее, позвонки становятся хрупкими. Становятся вероятны компрессионные переломы, при которых кость ломается под нагрузкой при повседневной деятельности, такой как ходьба, вставание с постели или даже кашель, чихание.
Примерно 25% женщин в постменопаузе имеют выраженный остеопороз, при котором возможен перелом позвоночника, шейки бедра или других костей. Компрессионные переломы позвонков у женщин случаются в 2-3 раза чаще, чем у пожилых мужчин. Повреждения тел позвонков со временем могут сформировать деформации грудного отдела позвоночника с образованием кифоза (горба). Лучший способ предотвратить компрессионный перелом позвонков и развитие кифоза – это лечение остеопороза.
Физическая нагрузка для укрепления спины
Костная ткань постоянно обновляется и ремоделируется соответственно нагрузкам. Для того, чтобы кости были крепче, менее подвержены остеопорозу, нужна постоянная физическая нагрузка. Лучшие формы физической нагрузки для увеличения прочности костей включают в себя упражнения с отягощением, особенно те, которые нагружают тело в осевом направлении, с применением силы через позвоночник. Примерами упражнений на осевую нагрузку являются подъемы штанги, приседания со штангой, а также жим гантелей над головой. Если силовая физическая нагрузка практикуется с молодости – риск проблем со спиной гораздо ниже.
Однако те, у кого выявлены признаки остеопороза или остеопении, не должны заниматься со штангой и гирями. Им нужна физическая нагрузка, которая оказывает более мягкое давление на позвоночник. Хотя силовые нагрузки на позвоночник стимулируют рост костей, величина напряжения должна соответствовать текущей силе позвоночника, чтобы избежать переломов.
Нарушения осанки и лекарства, кальций и витамин D
Важно оценить влияние на скелет определенных лекарств, которые принимаются периодически, курсами или длительно. Некоторые препараты, в том числе стероиды, ингибиторы протонной помпы и некоторые антидепрессанты могут увеличить риск развития остеопороза. Важно совместно с врачом пересмотреть терапию. Стоит отметить, что лекарства могут назначаться, чтобы замедлить прогрессирование остеопороза. Обычно применяются бисфосфонаты, терипаратид, деносумаб.
Важно поддерживать достаточное поступление в организм кальция и витамина D. Оба питательных вещества жизненно важны для здоровья костей, но многие люди не получают достаточного количества кальция или витамина D только с пищей. Важно разнообразить питание кальций-содержащими продуктами, а также по согласованию с врачом принимать препараты кальция и витамина D.
Следует обратить внимание на белок. Согласно исследованию, опубликованному в 2014 году в Current Meinions of Clinical bolic Care, белок также может способствовать укреплению костей, увеличивая поглощение кальция и влияя на уровень гормонов. Однако недавние исследования показывают, что пожилые россияне не получают достаточного количества этого важного питательного соединения с пищей.
Контроль движений
Если после посещения врача выставлен диагноз остеопении или остеопороза, разумно уменьшить или избегать действий, которые включают сгибание или переразгибание позвоночника и могут увеличить давление на позвонки и межпозвоночные диски. Эти действия включают в себя резкие наклоны и повороты туловища, а также повседневные действия, такие как длительное сидение перед компьютером. Поднимать с пола упавшие вещи нужно, держа спину ровно и приседая, полы нужно мыть шваброй, не следует поднимать тяжелые предметы с пола рывками.
Пройдите тестПричины болей в суставахЕсли Вас беспокоят боли или хруст в суставах, пройдите тест.
Использованы фотоматериалы Shutterstock
Источник
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
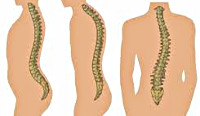
Искривление позвоночника
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
- обменных нарушений: рахита;
- инфекционных заболеваний: полиомиелита, туберкулеза, клещевого энцефалита, плеврита;
- неврологических патологий: ДЦП, спастического паралича, сирингомиелии;
- травм и болезней опорно-двигательного аппарата: приобретенной или врожденной разницы в длине ног более 2-4 см, ампутаций конечностей, синдрома гипермобильности суставов, болезни Шейермана-Мау, неправильной осанки;
- опухолей.
По происхождению различают множество видов кифоза, в том числе:
- генотипический – передающийся по наследству;
- мобильный – формирующийся из-за слабости мышц спины;
- старческий – обусловленный дегенеративно-дистрофическими изменениями позвоночника;
- тотальный – при болезни Бехтерева;
- компрессионный – возникающий вследствие компрессионных переломов позвонков;
- прочие – рахитический, туберкулезный, паралитический и при болезни Шейермана-Мау.
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
- Первичный возникает вследствие патологического процесса в позвоночнике: при опухолях, пороках развития, спондилолистезах, торсионном спазме и контрактурах подвздошно-поясничной мышцы.
- Вторичный (компенсаторный) формируется при патологии нижних конечностей: врожденном вывихе бедра, анкилозе тазобедренного сустава, контрактурах нижней конечности, спастических параличах. Самый распространенный – лордоз вследствие дисплазии тазобедренного сустава или врожденного вывиха бедра.
Патогенез
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.

Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Классификация
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
- При сколиозе: первая степень – 1-10°, вторая – 11-25°, третья – 26-50°, четвертая – более 50°.
- При кифозе: первая степень – 31-40°, вторая – 41-50°, третья – 51-70°, четвертая – более 71°.
- При лордозе: менее 145° – гиперлордоз, более 170° – гиполордоз.
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
- торакальным (верхнегрудным и грудным) – патологический изгиб в грудном отделе;
- тораколюмбальным – один патологический изгиб в области грудопоясничного перехода;
- люмбальным – искривление в поясничном отделе;
- комбинированным – двойной S-образный изгиб на уровне грудного и поясничного отделов.
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
- инфантильный – возникает на 1-2 году жизни;
- ювенильный – развивается в возрасте 4-6 лет;
- подростковый – возникает в возрасте 10-14 лет.
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
- Рентгенография позвоночника. Является золотым стандартом первичной диагностики, проводится как в стандартных, так и в специальных укладках. Снимки анализируются по соответствующей методике, при этом учитывается не только угол бокового искривления, но и степень торсии (поворота) и ротации (скручивания) позвонков.
- Другие методы. В периоды активного роста, когда возможно быстрое прогрессирование сколиоза, выполняются снимки с низким облучением, применяются нелучевые методики: исследование ультразвуковым или контактным сенсором, светооптическое измерение и сколиометрия по Буннелю. Такой подход позволяет снизить общую дозу облучения.
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.

МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
- Лечебная гимнастика. При угле деформации до 15 градусов назначается специализированная гимнастика. Упражнения подбираются индивидуально, в начальном периоде их следует выполнять под контролем инструктора, чтобы освоить правильную технику. Цель гимнастики – укрепление мышц спины, создание хорошего мышечного корсета.
- Ношение корсета. При угле искривления позвоночника 15-25 градусов занятия ЛФК дополняются ношением корсетов. При угле до 20 градусов корсет следует использовать в ночное время, более 20 градусов – большую часть дня и ночи (не менее 16 часов в сутки). Применяются корригирующие корсеты Милуоки, Шено и их аналоги. Срок ношения составляет от 6 месяцев и более. По мере роста ребенка и уменьшения деформации корсеты заменяют. Корригирующие устройства позволяют устранить не только боковое и переднезаднее искривление, но и ротацию позвоночника.
- Массаж. Лечебный массаж при сколиозе способствует укреплению мышц спины, нормализации лимфо- и кровообращения. Курс лечения, состоящий из 15-20 сеансов, проводят 2-3 раза в год.
- Физиотерапия. Пациентам назначают водолечение, теплолечение (парафин, озокерит) и электростимуляцию.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
Источник
