Искривление поясничного отдела позвоночника это


Дата публикации: 22.09.2018
Дата проверки статьи: 02.12.2019
Поясничный сколиоз – искривление позвоночного столба. Чаще всего патология развивается в качестве компенсации аналогичной патологии в грудном отделе. Сколиоз поясничного отдела дает о себе знать асимметрией тазобедренного пояса и разной длиной ног. Проблема может быть врождённой или приобретённой, спровоцированной травмами, ожирением, малоподвижным образом жизни и другими причинами. Лечением поясничного сколиоза занимается врач-ортопед.
Причины поясничного сколиоза
Поясничный сколиоз может быть врождённым или приобретённым. приобретённая разновидность развивается на фоне:
- перенесенных травм, повреждений спины, оперативных вмешательств;
- рахита;
- остеопороза, остеомиелита и других инфекционных заболеваний;
- ревматических заболеваний;
- болезней яичников, сбоев менструального цикла и других эндокринных нарушений;
- малоподвижного образа жизни, отсутствия профилактических мер, например, утренней зарядки или закаливания.
Симптомы поясничного сколиоза
Поясничный сколиоз чаще всего бывает левосторонним, но у левшей развивается правосторонняя форма заболевания. По мере прогрессирования болезни у пациента проявляются следующие симптомы:
- боль в поясничном отделе, которая со временем усиливается;
- болезненные ощущения в грудной клетке;
- постоянная слабость, плохое самочувствие;
- ограниченная подвижность;
- скованность суставных движений, снижение чувствительности в конечностях;
- отёчность в области поясницы.
В запущенных случаях развиваются нарушения работы внутренних органов.
Методы диагностики
Чтобы выявить поясничный сколиоз, в медцентре ЦМРТ записывают жалобы пациента, проводят осмотр, аппаратную диагностику, а в некоторых случаях – лабораторные исследования:
К какому врачу обратиться
Если вы заметили нарушение осанки и страдаете от боли или неприятных ощущений в пояснице, не откладывайте визит к врачу. Запишитесь на приём к травматологу или ортопеду.
Как лечить поясничный сколиоз
В клинике ЦМРТ индивидуально подбирают курс лечения поясничного сколиоза. Врач назначает курс медикаментов, лечебную физкультуру, ванны, а в запущенных случаях обсуждает с пациентом возможность хирургического вмешательства:
Сколиоз поддается лечению на ранних стадиях, чем дальше успела прогрессировать болезнь, тем сложнее будет избавиться от нее. При отсутствии врачебной помощи патология чревата нарушениями работы внутренних органов и инвалидностью.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Панина Валентина Викторовна
Актриса, заслуженная артистка РСФСР
Узнала о вас в интернете – нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Открыть скан отзыва
Сергей Шнуров
Российский рок-музыкант, киноактёр, телеведущий и художник.
Ц. М. Р. Т. «Петроградский» спасибо!
Спасибо огромное за такое хорошее, професиональное обслуживание в вашей клинике. Приятно, комфортно! Прекрасные люди, прекрасные условия.
Открыть скан отзыва
Русанова
Хочу поблагодарить сотрудников за внимательное и доброжелательное отношение. Хорошо, что такая клиника есть хотя бы у Вас.
Открыть скан отзыва
Все очень грамотно, очень вежливое обслуживание. Буду рекомендовать эту клинику друзьям. Успехов!!!
Открыть скан отзыва
Кузнецов В.А.
Очень отзывчивый администратор. Вежливая, культурная, добрая.
Открыть скан отзыва
Храброва В.Е.
Выражаю большую признательность администратору Кристине и Ринату Чубарову за внимательное и доброжелательное отношение при проведении обследования желаю, чтобы было больше такого персонала, что в наши дни редкость.
Открыть скан отзыва
Выражаю огромную благодарность Екатерине Корневой за терпение, профессионализм, доброту и фантастическое отношение к пациентам.
Большое спасибо за консультацию и обследование… Очень вежливо, доступно и подробно объяснила ход и результат.
Источник

Большая часть патологий пояснично-крестцового сегмента позвоночника обусловлена возрастными изменениями. Травмы и малоподвижный образ жизни, тяжелые физические нагрузки увеличивают вероятность развития этих заболеваний. Основной механизм развития патологий связан с разрушением межпозвонковых дисков, состоящих из хрящевой ткани, и суставов. Для того чтобы предупредить такие изменения, необходимо вести правильный образ жизни: скорректировать диету, дозировать физическую активность, нормализовать вес.
Причины
Патологии пояснично-крестцового отдела позвоночника встречаются часто. Обусловлено это тем, что на этот сегмент позвоночного столба воздействует постоянная нагрузка, и он не имеет такой защиты, как грудной отдел. Поясничные позвонки поддерживают положение тела при ходьбе, а крестец принимает на себя вес человека, когда он садится. Способствуют возникновению заболеваний ожирение, травмы, экстремальные физические нагрузки (например, у спортсменов, людей, занимающихся тяжелым физическим трудом), малоподвижный образ жизни.
Одно из наиболее часто встречающихся заболеваний позвоночника – остеохондроз. Эта патология относится к группе дегенеративных, поскольку с течением времени остеохондроз разрушает межпозвонковые диски. Они смещаются – возникают протрузии и грыжи, сдавливаются нервы, отходящие от спинного мозга, в них развиваются костные выросты – остеофиты.
При остеохондрозе нарушается питание межпозвонкового диска, кровоснабжение как диска, так и самого позвонка. Как правило, в процесс одновременно вовлекаются поясничный и крестцовый отделы позвоночника.
Дегенеративные процессы затрагивают с течением жизни все органы человеческого организма. Они необратимы, но их развитие можно замедлить.
Среди факторов риска, увеличивающих возможность развития патологий пояснично-крестцового отдела позвоночника, можно выделить следующие:
- Малоподвижный образ жизни. Современная работа все чаще предполагает нахождение на одном месте, работу за персональным компьютером. В результате долгого пребывания в сидячем положении перераспределяется нагрузка на позвонки и мышцы, изменяется кровоток.
- Чрезмерные нагрузки на данный отдел позвоночника и на позвоночник в целом. Люди, занимающиеся тяжелым физическим трудом, спортсмены ежедневно подвергают позвонки экстремальным нагрузкам. При этом нередко возникают микротравмы, растяжения. Выполняя тяжелую физическую работу, необходимо носить ортопедический пояс для поддержки позвоночника.
- Искривление позвоночника. Имеющиеся сколиоз или кифоз поясничного отдела усиливают нагрузку на позвоночник.
- Неправильное распределение нагрузки. Возникает при нарушении техники безопасности во время переноса тяжестей (например, на одном плече, одной рукой).
- Плоскостопие. Неправильная форма стопы также вызывает перераспределение нагрузки на позвоночный столб.
- Травмы позвоночника. В данную группу входят как переломы позвонков, так и вывихи и растяжения связочного аппарата. При растяжениях человек часто не обращается за медицинской помощью, предпочитая лечение на дому. Это приводит к тому, что заживают разрывы и растяжения неправильно, провоцируя в будущем развитие более тяжелых патологий или даже приводя к инвалидности.
- Ожирение, несбалансированное питание. Избыток соли, жирная пища, употребление большого количества сахара приводят к развитию нарушений обмена той или иной категории веществ – и как следствие, к нарушению обменных процессов в хрящевой ткани межпозвонкового диска. Лишний вес, кроме этого, способствует увеличению нагрузки на позвоночный столб и, в частности, на пояснично-крестцовый отдел.
Возрастные изменения развиваются в позвоночнике каждого человека. Нарушается кровоснабжение костной и хрящевой ткани, истончаются тела позвонков, костная ткань разрежается – развивается остеопороз. Эти процессы до известной степени являются физиологическими, однако, в некоторых случаях изменения прогрессируют слишком быстро и разрушают позвонки, вызывая боль, нарушения подвижности в поясничном отделе позвоночника, неврологические нарушения, иногда – нарушения работы органов малого таза.
Признаки и осложнения остеохондроза
Остеохондроз – патология хрящевой ткани, поражающая межпозвонковые хрящи. В результате нарушения питания хряща он теряет форму и под давлением позвонков сжимается.
Возникает боль, нарушается подвижность пораженного отдела позвоночника. Позвонки могут сдавливать корешки выходящих из спинного мозга нервов. В этом случае развивается клиника радикулита – воспаления спинномозгового корешка. При сдавливании нерва возникают следующие симптомы:
- нарушение чувствительности в нижних конечностях (жжение, онемение, чувство покалывания, мурашки);
- тазовые нарушения вплоть до непроизвольной дефекации и мочеиспускания;
- боль по ходу сдавленного нерва, отдающая в пах, задний проход, в ногу.
У вас есть вопрос? Задайте его нашим врачам.
Пояснично-крестцовый спондилез
 Спондилез. Нормальный и повреждённый позвоночные диски
Спондилез. Нормальный и повреждённый позвоночные диски
При истончении межпозвонковых дисков тела позвонков начинают касаться друг друга и тереться друг о друга во время движения. С течением времени в результате такого трения поверхности позвонков деформируются. Костная ткань в этих местах растет неравномерно, образуя шипы и наросты, которые также трутся о диск и усугубляют его деформацию.
Усиление деформации вызывает усиление трения между позвонками – и порочный круг замыкается.
Сдавливание корешков при таком виде деформации носит хронический характер и усиливается с течением времени. Возрастает боль, ухудшается подвижность в пораженной области. В некоторых случаях боль становится непереносимой и требуется оказание медицинской помощи.
Протрузия межпозвонкового диска
 Межпозвоночный диск, с лева на право: нормальный, протрузия, межпозвоночная грыжа
Межпозвоночный диск, с лева на право: нормальный, протрузия, межпозвоночная грыжа
Межпозвонковый диск состоит из пульпозного ядра, окруженного фиброзным кольцом. Такая структура позволяет обеспечивать мобильность позвоночного столба. Под влиянием изменений, вызванных остеохондрозом, межпозвонковый диск теряет свою эластичность и деформируется. При этом может произойти смещение диска без нарушения целостности фиброзного кольца – протрузия.
Смещенный диск способен ущемлять нервы, вызывая те же симптомы, что и описанный выше спондилез – нарушения чувствительности и подвижности, боль.
В некоторых случаях протрузия может вправляться без последствий, однако иногда под давлением позвонков фиброзное кольцо разрывается, и пульпозное ядро выходит через этот разрыв наружу. Это серьезное осложнение называется грыжей межпозвонкового диска.
Грыжа диска поясничного отдела позвоночника
 Грыжа межпозвоночного диска
Грыжа межпозвоночного диска
Данное осложнение развивается при разрыве фиброзного кольца. Пульпа выходит через разрыв, межпозвонковый диск сжимается под возросшим давлением позвонков – и, как следствие, сжимается отходящий от спинного мозга корешок нерва. Для того чтобы компенсировать это сильное сдавливание, мышцы спины сокращаются, формируя защитный корсет.
Возникают сильные боли по ходу нерва, ухудшается чувствительность. Пациент с грыжей диска не может повернуться, наклониться, принимает вынужденное положение. Боли отдают по ходу сдавленного нерва.
Если разрыв кольца направлен внутрь, грыжевое выпячивание вызывает сужение позвоночного канала, по которому проходит спинной мозг. Сдавливание спинного мозга – угрожающее здоровью и даже жизни осложнение. Сильное сдавливание ведет к необратимым изменениям. Развивается паралич или парез нижних конечностей, нарушения в работе тазовых органов. Даже после устранения компрессии паралич и парез могут сохраниться. Без своевременного лечения компрессия спинного мозга часто приводит к инвалидности.
Грыжа межпозвонкового диска требует серьезного, часто оперативного лечения, которое в большинстве случаев достаточно сложное из-за близости разрыва к спинному мозгу.
Люмбалгия
Термин «люмбалгия» буквально означает боль в поясничной области. Народное название этой боли – прострел. Приступ боли в пояснице заставляет человека застыть в одном вынужденном положении, лишая его возможности выпрямиться или наклониться.
Причиной люмбалгии является ущемление корешка нерва, в ответ на которое компенсаторно развивается защитный спазм мышц. Именно этот спазм лишает человека возможности изменить положение тела. Таким образом организм защищает нерв от дальнейшего повреждения.
Люмбалгия – это не заболевание, а один из симптомов целой группы заболеваний поясничного отдела позвоночника, начиная протрузией и заканчивая смещением позвонка при резком повороте у человека, страдающего дегенеративным заболеванием позвоночника.
Врачи рекомендуют принимать следующие меры при люмбалгии:
- Не пытаться выпрямиться, через боль изменить положение тела. Необходимо усесться или улечься (если возможно) и попытаться расслабить напряженные мышцы. Попытка насильственно распрямить позвоночник может усилить сдавливание.
- Принять обезболивающий препарат или вызвать врача (скорую помощь).
- После купирования боли обязательно обратиться к неврологу. Люмбалгия может быть признаком серьезных заболеваний позвоночника.
Ишиас
Ишиасом называется воспаление седалищного нерва. Его другое название – пояснично-крестцовый радикулит.
Он проявляется следующей симптоматикой:
- острая сильная боль, распространяющаяся по задней поверхности ноги, усиливающаяся при попытке встать;
- ограничение подвижности, трудности при ходьбе, наклонах, сгибании ноги;
- нарушение чувствительности нижней конечности (или конечностей при двухстороннем поражении).
В начальной стадии боли могут быть выражены слабо, но с развитием воспаления усиливаются. Ишиас может прогрессировать медленно, в течение длительного времени. Обострение наступает при резком движении, после физической нагрузки, после переохлаждения.
Принципы лечения
Достаточно часто пациент обращается к доктору с острыми болями в поясничной области, и первоочередной задачей врача является снятие болевого синдрома. С этой целью используются обезболивающие, противовоспалительные средства группы НПВС. Если боль не купируется, может быть проведена паравертебральная (позвоночная) блокада.
После снятия обострения проводится лечение, направленное на предупреждение рецидива и замедление прогресса патологических изменений. Могут назначаться курсы препаратов-хондропротекторов, помогающих восстановить хрящевую ткань.
Корректируется режим двигательной активности, диета. Рекомендуется нормализация веса. Назначаются массаж и физиотерапия.
Пациентам, имеющим заболевания позвоночника, необходимо спать на умеренно жесткой поверхности. С этой целью применяются ортопедические матрасы.
Источник
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
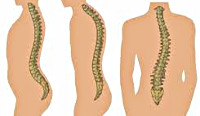
Искривление позвоночника
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
- обменных нарушений: рахита;
- инфекционных заболеваний: полиомиелита, туберкулеза, клещевого энцефалита, плеврита;
- неврологических патологий: ДЦП, спастического паралича, сирингомиелии;
- травм и болезней опорно-двигательного аппарата: приобретенной или врожденной разницы в длине ног более 2-4 см, ампутаций конечностей, синдрома гипермобильности суставов, болезни Шейермана-Мау, неправильной осанки;
- опухолей.
По происхождению различают множество видов кифоза, в том числе:
- генотипический – передающийся по наследству;
- мобильный – формирующийся из-за слабости мышц спины;
- старческий – обусловленный дегенеративно-дистрофическими изменениями позвоночника;
- тотальный – при болезни Бехтерева;
- компрессионный – возникающий вследствие компрессионных переломов позвонков;
- прочие – рахитический, туберкулезный, паралитический и при болезни Шейермана-Мау.
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
- Первичный возникает вследствие патологического процесса в позвоночнике: при опухолях, пороках развития, спондилолистезах, торсионном спазме и контрактурах подвздошно-поясничной мышцы.
- Вторичный (компенсаторный) формируется при патологии нижних конечностей: врожденном вывихе бедра, анкилозе тазобедренного сустава, контрактурах нижней конечности, спастических параличах. Самый распространенный – лордоз вследствие дисплазии тазобедренного сустава или врожденного вывиха бедра.
Патогенез
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.

Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Классификация
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
- При сколиозе: первая степень – 1-10°, вторая – 11-25°, третья – 26-50°, четвертая – более 50°.
- При кифозе: первая степень – 31-40°, вторая – 41-50°, третья – 51-70°, четвертая – более 71°.
- При лордозе: менее 145° – гиперлордоз, более 170° – гиполордоз.
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
- торакальным (верхнегрудным и грудным) – патологический изгиб в грудном отделе;
- тораколюмбальным – один патологический изгиб в области грудопоясничного перехода;
- люмбальным – искривление в поясничном отделе;
- комбинированным – двойной S-образный изгиб на уровне грудного и поясничного отделов.
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
- инфантильный – возникает на 1-2 году жизни;
- ювенильный – развивается в возрасте 4-6 лет;
- подростковый – возникает в возрасте 10-14 лет.
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
- Рентгенография позвоночника. Является золотым стандартом первичной диагностики, проводится как в стандартных, так и в специальных укладках. Снимки анализируются по соответствующей методике, при этом учитывается не только угол бокового искривления, но и степень торсии (поворота) и ротации (скручивания) позвонков.
- Другие методы. В периоды активного роста, когда возможно быстрое прогрессирование сколиоза, выполняются снимки с низким облучением, применяются нелучевые методики: исследование ультразвуковым или контактным сенсором, светооптическое измерение и сколиометрия по Буннелю. Такой подход позволяет снизить общую дозу облучения.
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.

МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
- Лечебная гимнастика. При угле деформации до 15 градусов назначается специализированная гимнастика. Упражнения подбираются индивидуально, в начальном периоде их следует выполнять под контролем инструктора, чтобы освоить правильную технику. Цель гимнастики – укрепление мышц спины, создание хорошего мышечного корсета.
- Ношение корсета. При угле искривления позвоночника 15-25 градусов занятия ЛФК дополняются ношением корсетов. При угле до 20 градусов корсет следует использовать в ночное время, более 20 градусов – большую часть дня и ночи (не менее 16 часов в сутки). Применяются корригирующие корсеты Милуоки, Шено и их аналоги. Срок ношения составляет от 6 месяцев и более. По мере роста ребенка и уменьшения деформации корсеты заменяют. Корригирующие устройства позволяют устранить не только боковое и переднезаднее искривление, но и ротацию позвоночника.
- Массаж. Лечебный массаж при сколиозе способствует укреплению мышц спины, нормализации лимфо- и кровообращения. Курс лечения, состоящий из 15-20 сеансов, проводят 2-3 раза в год.
- Физиотерапия. Пациентам назначают водолечение, теплолечение (парафин, озокерит) и электростимуляцию.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
Источник
