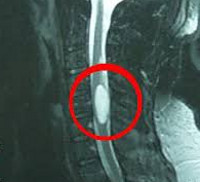
Интрамедуллярная киста в позвоночнике
Интрамедуллярные опухоли спинного мозга – спинальные новообразования, возникающие в спинномозговом веществе. Наиболее часто это глиомы, реже – сосудистые опухоли, крайне редко – липомы, тератомы, дермоид, холестеатомы, шванномы и др. Проявляются болевым синдромом, сенсорными нарушениями, парезами, тазовой дисфункцией. Наиболее точно интрамедуллярные опухоли диагностируются по данным МРТ и ангиографии спинного мозга, а также результатам исследования тканей новообразования. Лечение хирургическое: по возможности выполняется радикальное удаление опухоли с последующей комплексной реабилитационной терапией.
Общие сведения
Интрамедуллярные опухоли спинного мозга достаточно редки, по различным данным они занимают от 2,5 до 8% всех опухолей ЦНС и не более 18-20% спинальных опухолей. Интрамедуллярные (внутримозговые) спинальные опухоли растут из вещества спинного мозга. При этом они могут располагаться исключительно в пределах спинного мозга, не выходя за его пиальную оболочку, формировать на поверхности мозга экзофитное выпячивание или значительно разрастаться, заполняя своей массой субдуральное пространство. Наиболее часто внутримозговые новообразования наблюдаются в шейных сегментах спинного мозга. Около 70% внутримозговых спинальных опухолей составляют глиомы – новообразования из глиальных мозговых клеток. Среди них наиболее распространены астроцитомы и эпендимомы. Первые наблюдаются преимущественно в детском возрасте, вторые – у лиц среднего возраста и старше.
Попытки удаления интрамедуллярных опухолей предпринимались с 1911 г. Однако они не имели успеха и еще в 70-х гг. прошлого века нейрохирурги при обнаружении в ходе операции внутримозгового характера опухоли предпочитали оставлять ее неудаленной, а лишь рассекать дуральную оболочку для декомпрессии спинномозгового канала. Применение в нейрохирургической практике микрохирургической техники, ультразвукового аспиратора, операционного лазера, точного планирования операции при помощи МРТ значительно увеличило возможности удаления интрамедуллярных опухолей и дало надежду многим пациентам. Дальнейшее усовершенствование операционных методик и реабилитационного послеоперационного лечения является сегодня насущной проблемой для специалистов в области нейрохирургии и неврологии.

Интрамедуллярные опухоли спинного мозга
Классификация интрамедуллярных опухолей
В зависимости от типа среди интрамедуллярных спинальных новообразований выделяют глиомы (астроцитомы, эпендимомы, олигодендроглиомы, олигоастроцитомы), сосудистые опухоли (гемангиобластомы, каверномы), липомы, невриномы, дермоидные опухоли, тератомы, холестеатомы, лимфомы, шванномы. По распространенности сосудистые опухоли занимают второе место после глиом, их доля среди всех внутримозговых спинальных опухолей составляет около 15%. Остальные виды новообразований встречаются значительно реже. По локализации классифицируют медуллоцервикальные, шейные, шейно-грудные, грудные, поясничные новообразования и опухоли эпиконуса и конуса. Интрамедуллярные опухоли спинного мозга могут быть метастатическими, что имеет место при раке молочной железы, раке легкого, почечно-клеточном раке, меланоме и пр.
С нейрохирургической точки зрения важное значение имеет классификация опухолей по типу их роста на диффузные и фокальные. Диффузно (инфильтративно) растущие новообразования не дают четкого разграничения со спинномозговыми тканями, их распространенность варьирует от поражения одного сегмента до нарушения структуры всего спинного мозга. Диффузный рост типичен для астроцитом, глиобластом, олигодендроглиом, некоторых эпендимом. Фокально растущие опухоли могут охватывать от 1 до 7 спинальных сегментов, но они четко разграничены с тканями спинного мозга, что благоприятствует их радикальному удалению. Фокальным ростом отличаются эпендимомы, гемангиобластомы, кавернозные ангиомы, липомы, тератомы, невриномы.
В хирургической практике применяется также классификация итрамедуллярных опухолей на экзо- и эндофитные. Экзофитные новообразования распространяются за пределы пиальной оболочки и продолжают расти на поверхности спинного мозга. К таким опухолям относятся гемангиобластомы, липомы, дермоиды, тератомы. Эндофитные образования растут внутри спинного мозга, не выходя за его пиальную оболочку. Эндофитными являются эпендимомы, астроцитомы, метастатические опухоли.
Симптомы интрамедуллярных опухолей
Внутримозговые спинальные опухоли зачастую характеризуются относительно медленным развитием клинической картины с существованием длительного периода слабо выраженных проявлений. По некоторым данным, время от появления первых симптомов до обращения пациента к нейрохирургам варьирует от 3 мес. до 11 лет, но в среднем составляет 4,5 года. Типичным симптомом дебюта опухоли выступает боль вдоль позвоночника в области расположения новообразования. Она носит протопатический характер – длительная ноющая и тупая боль, точную локализацию которой пациенты затрудняются указать. Отличительной особенностью боли является ее появление в горизонтальном положении и ночью, в то время как боли связанные, например, с остеохондрозом позвоночника, напротив, в положении лежа уменьшаются и проходят. Подобный болевой синдром отмечается примерно в 70% случаев.
У 10% пациентов боль имеет радикулярный характер – острые пекущие или жгучие «прострелы», идущие в нисходящем направлении по ходу иннервации 1-2 спинальных корешков. Редко интрамедуллярные опухоли манифестируют возникновением дизестезий – сенсорных расстройств в виде холода/жара в 1 или нескольких конечностях. Обычно клиника внутримозговых спинальных новообразований включает локализующиеся соответственно уровню поражения нарушения поверхностных видов чувствительности (чувство боли и температуры) при сохранности глубоких (тактильные ощущения и позиционная чувствительность). В ряде случаев первичным симптомом выступает слабость в ногах, которая сопровождается повышением мышечного тонуса и атрофией мышц. При поражении шейных и грудных спинальных сегментов пирамидные проявления (спастика, гиперрефлексия, патологические стопные знаки) могут наблюдаться довольно рано.
Клиника интрамедуллярных опухолей варьирует в соответствии с их местоположением по длиннику спинного мозга. Так, медуллоцервикальные новообразования сопровождаются церебральной симптоматикой: признаками внутричерепной гипертензии, атаксией, зрительными нарушениями. Опухоли шейных сегментов зачастую дебютируют затылочными болями с последующим присоединением пареза и гипестезии в одной руке. Нижний парапарез возникает по прошествии нескольких месяцев или даже лет, а тазовая дисфункция – только на поздних стадиях. Интрамедуллярные опухоли грудной локализации часто манифестируют появлением легкого сколиоза. Затем возникают боли и тоническое напряжение паравертебральных мышц, дискомфорт при движениях. Сенсорные расстройства мало характерны, среди них преобладают парестезии и дисестезии. Тазовые нарушения относятся к поздним проявлениям. Интрамедуллярные опухоли эпиконуса/конуса отличаются ранним возникновением тазовой дисфункции и нарушениями чувствительности аногенитальной зоны.
Диагностика интрамедуллярных опухолей
Эпендимомы и астроцитомы, достигшие крупных размеров, могут давать фиксируемое при фронтальной рентгенографии позвоночника расширение позвоночного канала, однако наличие этого рентген-признака позволяет лишь заподозрить опухоль. Исследование цереброспинальной жидкости дает неврологу возможность исключить воспалительные поражения спинного мозга (миелит) и гематомиелию. В пользу опухолевого процесса свидетельствует наличие белково-клеточной диссоциации и выраженного гиперальмубиноза. Опухолевые клетки в ликворе являются довольно редкой находкой. Объективизация неврологических изменений и динамическое наблюдение за ними выполняется методами электронейромиографии и исследованием вызванных потенциалов.
Ранее диагностика спинальных новообразований осуществлялась при помощи миелографии. В настоящее время на смену ей пришли томографические методы нейровизуализации. Использование КТ позвоночника позволяет дифференцировать интрамедуллярные опухоли спинного мозга с его кистами, гематомиелией и сирингомиелией; диагностировать сдавление спинного мозга. Но наиболее информативным способом диагностики спинальных опухолей на сегодняшний день выступает МРТ позвоночника.
МРТ позволяет предположить тип опухоли, определить ее диффузный или фокальный характер, установить точную локализацию и распространенность. Все эти данные необходимы не только с диагностической точки зрения, но и для адекватного планирования хирургического лечения. Т1-режим более информативен в отношении кистозных и солидных составляющих новообразования, Т2-режим – в отношении кист и визуализации цереброспинальной жидкости. Применение контраста значительно облегчает дифференцировку опухоли от окружающих ее отечных тканей.
Диагностика сосудистых интрамедуллярных новообразований требует проведения спинальной ангиографии. Сегодня методом выбора является КТ сосудов или МРТ-ангиография. С целью предоперационного определения питающих и дренирующих опухоль сосудов предпочтительнее применение последней. Окончательная верификация интрамедуллярной опухоли возможна лишь по результатам гистологического исследования ее тканей, забор которых обычно осуществляется интраоперационно.
Лечение интрамедуллярных опухолей
Эффективность лучевой терапии в отношении интрамедуллярных опухолей находится под вопросом, поскольку влечет за собой радиационное поражение спинного мозга, более чувствительного к излучению, чем церебральные ткани. В связи с этим, несмотря на все сложности проведения операции, хирургический метод является основным. Объем удаления интрамедуллярной опухоли диктуется ее типом, характером роста, местоположением и распространенностью.
Доступом к опухоли является ламинэктомия. При эндофитных опухолях производят миелотомию – вскрытие спинного мозга, при экзофитных новообразованиях удаление начинают с их экзофитной составляющей, постепенно углубляясь в спинной мозг. На первом этапе удаления сосудистых опухолей выполняют коагуляцию питающих их сосудов. После как можно более радикального микрохирургического иссечения тканей опухоли с помощью интраоперационной ультрасонографии осуществляется поиск остатков опухоли и очагов ее дополнительного роста. Операционное вмешательство заканчивается ушиванием дуральной мозговой оболочки, созданием корпородеза и фиксацией позвоночника пластинами и винтами. Удаление гемангиобластом возможно при помощи эмболизации их сосудов.
Фокальные интрамедуллярные опухоли спинного мозга могут быть удалены наиболее радикально, диффузные – лишь частично. Однако многие нейрохирурги отмечают положительный эффект операции и при диффузных новообразованиях. Основная проблема послеоперационного периода – это отек мозговых тканей, в связи с которым после операции отмечается усугубление неврологической симптоматики, а при медуллоцервикальной локализации опухоли возникает риск дислокационного синдрома с вклинением головного мозга в затылочное отверстие и гибелью пациента.
В большинстве случаев постоперационные неврологические изменения регрессируют в период от 1 до 2 недель. При глубоком неврологическом дефиците это время увеличивается. В ряде случаев образовавшийся в результате операции дополнительный неврологический дефицит имеет стойкий характер. Поскольку глубина постоперационных неврологических изменений прямо коррелирует с имеющимся до операции неврологическим дефицитом, многие хирурги рекомендуют раннее проведение хирургического лечения.
Прогноз интрамедуллярных опухолей
Прогноз внутримозговых спинальных новообразований неоднозначен и определяется характеристикой и параметрами роста опухоли. Основное осложнение в отдаленном периоде после радикального хирургического лечения – это продолженный рост и рецидив опухоли. Относительно благоприятный прогноз имеют эпендимомы. Есть данные об отсутствии рецидивов спустя 10 лет от момента операции. Астроцитомы дают меньше возможности для радикального удаления, у половины пациентов они рецидивируют в течение 5 лет после хирургического вмешательства. Неблагоприятный прогноз имеют тератомы, поскольку они склонны к малигнизации и способны давать системные метастазы. Прогноз метастатических интрамедуллярных опухолей зависит от первичного очага, но в целом не внушает особых надежд.
Степень восстановления неврологического дефицита при успешно проведенной операции во многом зависит от тяжести симптоматики до начала хирургического лечения, а также от качества реабилитационной терапии. Известны неоднократные случаи, когда своевременно прооперированные по поводу эпендимомы пациенты возвращались к своей обычной трудовой деятельности.
Источник
Эндоскопия, лазер и криохирургия
В современных нейрохирургических центрах по поводу кист выполняют малоинвазивные вмешательства с использованием эндоскопической, микрохирургической техники, лазерных и криохирургических технологий. По показаниям применяют легкие, прочные, полностью биосовместимые имплантаты из полимерных материалов и сплавов для обеспечения максимального и долгосрочного сохранения функций позвоночника.
Кисты позвоночника, как и любые другие кисты – это наполненные жидким содержимым образования. Стенками их может быть окружающая ткань (ложные кисты), или эпителиальная выстилка (истинные кисты). Причина врожденных кист – в нарушениях процесса эмбрионального развития, а приобретенных – в воспалении, травме или дегенеративно-дистрофических изменениях. Часто они становятся диагностической находкой, потому что в четырех из пяти случаев протекают бессимптомно.
Существует несколько видов кист, отличающихся локализацией, составом содержимого и клиническими проявлениями:
- периневральная киста. Возникает в оболочках спинномозговых нервов, в большинстве случаев в поясничном отделе. Достигнув крупных размеров, может вызывать боли в спине, по ходу сдавливаемых нервные корешков, а также чувствительные и двигательные расстройства в зоне их иннервации. Особо крупные образования провоцируют расстройство функции тазовых органов, слабость и онемение в нижних конечностях;
- киста Тарлова. Образуется в крестцовом отделе. Течет бессимптомно;
- периартикулярная киста. Локализуется в зоне межпозвонковых суставов – в суставной сумке (синовиальная) или за ее пределами (ганглионарная). Чаще встречается в шейном и поясничном отделах. Крупные периартикулярные кисты сопровождаются особо выраженными и стойкими симптомами компрессии корешков спинного мозга;
- аневризмальная киста. Располагается в костной ткани позвонка, чаще в дугах и отростках, реже – в теле. Является следствием расстройств кровообращения, наполнена кровью. Отличается видимыми наружными проявлениями – в проекции кисты возникает припухлость, кожа над ней имеет повышенную температуру и характерный сосудистый рисунок. Аневризмальные кисты больших размеров угрожают перелом позвонка и кровотечением, а мелкие нередко рассасываются самостоятельно.
Диагностика
Диагностика кист направлена в первую очередь на их дифференцировку с другими объемными образованиями позвоночника – доброкачественными и злокачественными опухолями, грыжами межпозвонковых дисков. Решить эти вопросы, а также оценить перспективы консервативного и хирургического лечения позволяют дополнительные методы обследования. По результатам неврологического осмотра назначают:
- магнитно-резонансную томографию;
- компьютерную томографию;
- ультразвуковое исследование;
- радиоизотопное сканирование (сцинтиграфию);
- миелографию – рентгеновское исследование с субарахноидальным введением контрастного вещества в спинномозговой канал;
- биопсию – в диагностически сложных случаях с целью получения материала для цитологического и гистологического исследования.
Методы лечения
Бессимптомные, случайно обнаруженные кисты лечить не надо, но необходимо их динамическое наблюдение.
Срочная операция показана при:
- сдавлении корешков конского хвоста с нижним парапарезом (слабостью в ногах);
- чувствительных нарушениях в аногенитальной зоне;
- функциональных тазовых расстройствах.
В остальных случаях лечение кист позвоночника начинают с консервативных мер. Конечно, они не устраняют кисты, но часто способствуют значительному уменьшению их клинических проявлений. Назначают:
- кратковременный постельный режим;
- нестероидные и стероидные противовоспалительные препараты;
- вазоактивные средства;
- диуретики;
- физиотерапию;
- эпидуральное введение кортикостероидных гормонов;
- некоторые приемы мануальной терапии;
- рефлексотерапию;
- ЛФК.
При отсутствии эффекта от консервативного лечения в течение 4-6 месяцев, особенно если киста крупнее 1,5 см, показано хирургическое лечение. Если оно противопоказано, проводят стереотаксическую радиотерапию. Точная фокусировка лучевой энергии позволяет воздействовать на кисту без повреждения ткани спинного мозга. Это способствует запустеванию и рубцеванию патологической полости.
В современных нейрохирургических центрах по поводу кист выполняют малоинвазивные вмешательства с использованием эндоскопической, микрохирургической техники, лазерных и криохирургических технологий. По показаниям применяют легкие, прочные, полностью биосовместимые имплантаты из полимерных материалов и сплавов для обеспечения максимального и долгосрочного сохранения функций позвоночника.
Для ликвидации кист позвоночника и освобождения нервных структур от сдавления проводится:
- чрескожная аспирация кисты. Под контролем нейронавигации кисту пунктируют и отсасывают из нее жидкость. Для снижения риска рецидива в нее вводят препараты, способствующие склеиванию ее стенок и облитерации (запустеванию) полости;
- радикальное иссечение кисты – более надежный способ предотвратить в дальнейшем рецидив. Нейронавигационная система позволяет сделать короткий, не более 3 см, разрез для доступа к кисте точно в области ее проекции. Далее мышцы и связки на пути к ней раздвигаются и мягко фиксируются. В работе используют операционный микроскоп с 8-кратным увеличением для гарантированного удаления всех составляющих кисты и сохранения здоровых структур.
Высокотехнологичные методики
В зависимости от локализации кисты и степени вовлечения костной ткани для обеспечения стабильности позвоночно-двигательного сегмента применяют резекцию с последующим спондилодезом (жестким соединением с соседним позвонком) и без него. В варианте со спондилодезом используют керамические или металлические стабилизирующие имплантаты (кейджи);
- эндоскопическое удаление кисты позвоночника проводится через разрез не более 1,5 см с помощью видеокамеры введенного через него эндоскопа и микрохирургических инструментов;
- лазерная коагуляция кисты. Источник лазерного излучения доставляется и точно позиционируется в области кисты. Под действием лазера ее содержимое испаряется, а стенки коагулируются и сближаются. В дальнейшем в этой зоне образуется небольшой соединительнотканный рубец, не оказывающий негативного влияния на спинной мозг и нервные корешки.
Значительное увеличение изображения операционного поля при эндоскопическом удалении или использование операционного микроскопа при малоинвазивном открытом доступе позволяют сверхточно и деликатно выделять кисты из окружающих их спаек, избегая повреждения корешков и образования свищей.
В ходе операции ведется непрерывный мониторинг состояния спинного мозга, корешков и функций сфинктеров мочевого пузыря и прямой кишки с помощью соматосенсорных и двигательных вызванных потенциалов, электронейромиографии. Если операция проводится под местной анестезией, эти данные дополняются результатами выполняемых пациентом инструкций хирурга и его сообщениями о самочувствии. Все это позволяет свести практически к нулю риск непреднамеренной операционной травмы.
Техническое оснащение, высокая квалификация специалистов ведущих нейрохирургических центров развитых стран, приверженность современным малоинвазивным хирургическим технологиям позволяют получать в этих клиниках отличные результаты лечения кист позвоночника. Более чем в 95% случаев удается достичь полного прекращения болей и восстановления функций нервных структур с минимальным риском рецидива кисты.
Источник
