Инъекция в позвоночник называется



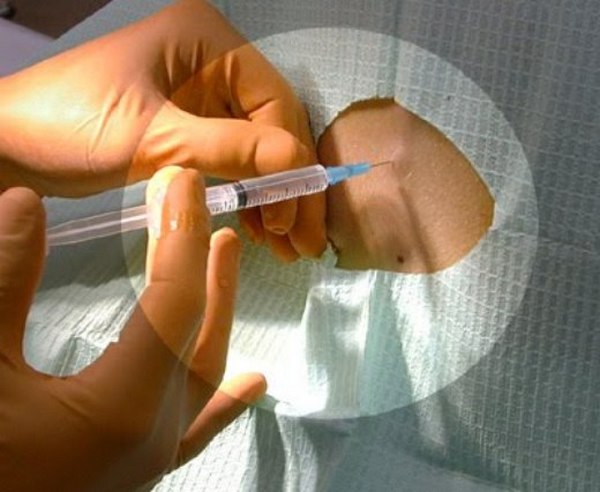
Блокада позвоночника – инъекция анестетика в строго определенные точки, расположенные вдоль позвоночного столба. Зачастую она не является методом лечения имеющегося заболевания и не оказывает никакого терапевтического действия, но способна быстро облегчить вызываемые им боли. Хотя существуют и лечебные блокады, подразумевающие введение кортикостероидов.
Выполнение процедуры осуществляется исключительно в медицинских учреждениях нейрохирургического или травматологического профиля квалифицированным медперсоналом. Ни одна медсестра или врач, не прошедшие специальную подготовку, не имеют права проводить блокаду позвоночника, так как это чревато серьезными осложнениями и потерей возможности двигаться.
С «SL Клиника» вам больше не нужно искать, где сделать блокаду спину. Обращаясь к нам, вам не придется долго ожидать очереди, чтобы купировать сильный приступ боли. Высококвалифицированные специалисты « SL Клиника » без промедления произведут все необходимые манипуляции с точным соблюдением всех тонкостей техники блокадных инъекций. Цена блокады позвоночника указана в прайсе и стабильно остается доступной для широкого круга лиц.

Механизм действия
При возникновении патологических изменений в позвоночнике спинномозговые нервы защемляются, что провоцирует возникновение выраженных болей. В зависимости от того, какой нерв защемлен, боль может иррадиировать в шею, плечи, ягодицы, бедра и т. д. Если она становится нестерпимой, единственным способом помочь человеку является проведение блокады.
Благодаря направленному введению анестетика происходит временное блокирование проведения импульсов по нервным волокнам. Это приводит к устранению или как минимум существенному уменьшению интенсивности боли в течение пары минут. Поэтому больной может практически сразу же вернуться к брошенным делам и полноценно двигаться.
При правильном выполнении манипуляции отсутствуют негативные последствия, что позволяет повторять ее столько раз, сколько это требуется. Дополнительным преимуществом является присутствие во вводимом растворе, кроме анестетика, противовоспалительных веществ. Они способствуют скорейшему устранению воспалительного процесса в пораженном сегменте позвоночника и повышают эффективность проводимой консервативной терапии.

Процедура проводится исключительно в условиях полной стерильности (обычно в операционной или перевязочной). Это крайне важно, поскольку при проникновении вирусов или бактерий в спинной мозг могут развиваться опасные для жизни осложнения: менингит, энцефалит, миелит.
В первые несколько суток после манипуляции могут присутствовать нежелательные последствия в виде онемения части тела. Это не требует коррекции и самостоятельно проходит за несколько дней.
Показания
Медицинские исследования доказывают, что любые острые боли в спине, особенно пояснице и крестце, должны быть быстро купированы. В противном случае они могут спровоцировать развитие психологических нарушений, что ухудшит эффективность проводимого лечения.
Также при длительном течении заболевания в коре головного мозга может формироваться стойкий очаг возбуждения. Любое добавочное раздражение может вызывать его активизацию и развитие нового приступа. В таких ситуациях очень сложно добиться улучшения состояния пациента консервативными методами. Поэтому значительно лучше не допустить образования очага возбуждения в коре головного мозга. Если обычные средства не помогают устранить болевой синдром, применяется блокада позвоночника.
Метод предназначен для купирования болей, спровоцированных:
- межпозвоночными грыжами;
- протрузией межпозвонковых дисков;
- миозитом;
- радикулитом;
- невритом;
- болезнью Бехтерева;
- остеохондрозом;
- спондилоартрозом;
- межреберной невралгией;
- невралгия тройничного нерва;
- невралгией спинных нервов.
Делать блокадный укол стоит не чаще 4 раз в год. Хотя в определенных случаях больным назначается курс таких инъекций, состоящий из 10 и более процедур. Между ними делают перерыв 2-3 дня.

Также метод часто применяется в целях диагностики ряда заболеваний. Эффективность блокады при болевом синдроме указывает на неврологические причины его возникновения. В противном случае следует искать другой источник боли.
Виды
Существует достаточно много видов блокад. В зависимости от характера наблюдающейся клинической картины растворы лекарств могут вводиться в мягкие ткани, определенные биологически активные точки, сухожилия, в область прохождения нервных волокон или их сплетений. Их можно выполнять в любой части спины, но только врач может подобрать нужный тип обезболивания. Например, точечные инъекции в область позвонков С1-С7 шейного отдела позвоночника способна устранить боли во всей спине.
- Шейная. Лекарственное средство вводится в области позвонков шейного отдела позвоночника. Она дает возможность полностью ликвидировать боль в шее, руках и голове, а также во всем позвоночнике.
- Грудная. Подразумевает инъекции раствора лекарственных средств на уровне грудного отдела позвоночника, что помогает обезболить руки, грудь и мышцы туловища, а также внутренние органы.
- Торако-люмбальная. Способствует ликвидации болезненных ощущений в нижней части спины, ногах и устраняет дискомфорт в кишечнике.
- Поясничная – обезболивает поясничную область. Может назначаться неврологом или вертебрологом в диагностических целях.
- Копчиковая – призвана устранить боль в пояснично-крестцовом отделе позвоночника.
Различают лечебные, лидокаиновые и новокаиновые блокады. Первые подразумевают введение, кроме анестетиков, дополнительно растворов кортикостероидов, обладающих выраженными противовоспалительными свойствами. Они считаются довольно результативным методом лечения болевого синдрома и прочих проявлений неврологических нарушений, так как воздействуют также на причины возникновения боли – воспалительный процесс.
Лечебные блокады обеспечивают низкий риск развития нежелательных эффектов от введенных препаратов, поскольку их действующие вещества сразу же проникают в очаг поражения и лишь после этого в малых дозах всасываются в общий кровоток.
Новокаиновые и лидокаиновые блокады заключаются во введении обезболивающего вещества в зону максимальной болезненности, так называемые, триггерные точки. Они эффективны при болях, возникающих при повышении тонуса мышц спины, перегруженности суставов, корешковом синдроме. При этом лидокаиновые блокады могут использоваться только для снятия болевого синдрома, тогда как новокаиновые назначаются и в диагностических целях.
Также существуют разные методики введения лекарственных средств. Различают перидуральные, межреберные и паравертебральные блокады.
Эпидуральная блокада поясничного отдела позвоночника
При болях в пояснице и необходимости проведения хирургического вмешательства на нижней части тела наиболее эффективным признано введение анестетиков в эпидуральное пространство поясничного отдела позвоночника на границе с крестцом. Именно в этой области обычно локализуются боли при поражении нервных корешков поясничного отдела.

Суть процедуры состоит в следующем:
- пациент ложится на живот или бок;
- кожные покровы обрабатываются антисептическим раствором;
- выполняется местное обезболивание в области позвонков L1–L5;
- определяются анатомические ориентиры и точно вводится игла между позвонками L3–L4 или L4–L5 (при этом она проходит сквозь кожу, подкожно-жировую клетчатку, надостистую, межостистую и желтую связку);
- осторожно преодолевается сопротивление границы эпидурального пространства;
- медленно вводится раствор;
- извлекается иглу и накладывается стерильная повязка.
Для предупреждения скачка артериального давления перед блокадой пациенту могут вводить кофеин, а людям, страдающим от гипотензии – эфедрин. Терапевтический эффект развивается сразу же после инъекции и сохраняется длительное время. Но этого зачастую полностью достаточно для того, чтобы разорвать цепь болевых импульсов, предотвратить формирование очага возбуждения в коре головного мозга и нормализовать состояние больного.
Паравертебральная
В последнее время чаще всего выполняется паравертебральная блокада пояснично крестцовый отдел для устранения болевого синдрома. При ней введение раствора лекарственных средств осуществляется в отдельное ответвление нерва в области паравертебральной линии, проходящей на уровне поперечных позвоночных отростков без влияния на спинной мозг. Это приводит к обезболиванию конкретной части тела или внутреннего органа, чего обычно достаточно для устранения узко локализованной боли или проведения диагностики.

В свою очередь паравертебральные блокады делятся на 4 вида на основании глубины воздействия:
- тканевые – препарат вводится в мягкие ткани около пораженного сегмента позвоночника;
- рецепторные – анестетик вводится в точки расположения рецепторов, отвечающих за болевые импульсы;
- проводниковые – инъекция осуществляется вблизи нервного корешка, ответственного за проведение болевых импульсов;
- ганглионарные – целью блокады становятся нервные узлы.
Паравертебральную блокаду делают из положения больного лежа на животе. Путем пальпации врач определяет место максимально выраженной болезненности, которое зачастую находится в проекции пострадавшего нерва. Кожные покровы протирают раствором антисептика и вводят с помощью тонкой иглы внутрикожно новокаин до образования эффекта «лимонной корки».
Другую иглу вводят на расстоянии 3–4 см от линии остистых отростков на уровне нужного межпозвоночного промежутка. По мере ее продвижения вглубь мелкими порциями впрыскивают раствор новокаина вплоть до того, как она упрется в поперечный отросток. После этого меняют направление движения иглы, чтобы обойти позвонок вверх или вниз. Так погружают ее еще на 2 см и вводят запланированное количество раствора. Таким образом, общая глубина введения иглы составляет около 5–6 см.

Если присутствуют острые боли в пояснично-крестцовом отделе без четкой локализации прибегают к одно- или двусторонним блокадам с использованием смеси новокаина и кортикостероида (чаще гидрокортизона) в область спинальных канатиков через 3 или 6 паравертебральные точки. Дозу гидрокортизона рассчитывают индивидуально, основываясь на состоянии больного, выраженности и расположении болей.
После блокады пациенту рекомендуется оставаться в лежачем положении и желательно не двигаться активно не менее 2 часов. Лежать стоит на здоровом боку. Допускается использование в это время гаджетов или других развлекательных средств.
Блокада при межреберной невралгии
Целью процедуры является доставка лекарственных средств в межреберье в области прохождения пораженного нерва. Различают:
- парастернальные;
- передние;
- задние;
- боковые.
Уровень введения препарата определяется на основании расположения травмы или очага заболевания.
При выполнении процедуры больной должен лечь на здоровый бок. После антисептической обработки кожных покровов проводится внутрикожная инфильтрация тонкой иглой. В это же место вводят более толстую иглу строго перпендикулярно нижнему краю ребра, а потом под углом, погружаясь в мягкие ткани под ним. При выполнении манипуляции на задних частях ребер регулярно контролируют целостность сосудов, проводя контрольную аспирацию.
Препараты для выполнения блокады позвоночника
Часто применяются многокомпонентные составы, основой которых все же выступают известные анестетики – лидокаин и новокаин. Они блокируют передачу нервных импульсов за счет ингибирования натриевых канальцев.
Также в состав растворов для проведения блокадных инъекций могут входить:
- кортикостероиды – мощные противовоспалительные средства, доставка которых непосредственно в очаг воспаления содействует быстрому устранению отечности и выраженного воспалительного процесса;
- витамины группы В – способствуют нормализации передачи нервных импульсов;
- хондропротекторы – необходимы для активного насыщения хрящевой ткани, восстановления ее эластичности и прочности.
Технология проведения блокады шейного отдела позвоночника
При необходимости устранить болевой синдром в шейном отделе позвоночника пациента усаживают и просят наклонить голову вперед. Медицинский работник обеззараживает кожные покровы, а выполняющий процедуру врач находит воспаленный позвонок и вводит иглу в двух сантиметрах от него на 3–3,5 см вглубь с одной и другой стороны от позвоночника.

Технология выполнения блокады грудного отдела позвоночника
Процедура проводится в положении лежа на животе. В центральной части грудного отдела врач находит многораздельную мышцу и отросток позвонка. После дезинфекции кожных покровов осуществляется введение иглы в 2-х см от центральной линии позвоночного канала на глубину до 3,5 см.

Технология проведения блокады поясничного и пояснично-крестцового отдела позвоночника
Больной ложится на живот. Кожа обрабатывается антисептическим раствором. Врач находит отросток позвонка в области локализации болевых ощущений и вводит иглу в 2–3 см от центральной линии позвоночника обязательно под прямым углом. Препарат вводится после погружения иглы на 3–4 см. Обычно инъекции делают по обеим сторонам позвоночника.
При необходимости обезболить крестцовый отдел пациенту необходимо лечь на бок и подтянуть колени к груди. Это обеспечивает увеличение промежутков между отростками позвонков и повышает удобство проведения манипуляции.

Противопоказания к процедуре
Блокада спины даже при сильных болях не может быть сделана при:
- нарушениях свертываемости крови, в частности, при гемофилии или приеме пациентом антикоагулянтов;
- инфекционном заболевании;
- миастении;
- синдроме слабости синусового угла;
- тяжелых сердечно-сосудистых заболеваниях;
- выраженной брадикардии, артериальной гипотонии;
- нарушении процессов кроветворения;
- аллергии на новокаин или лидокаин;
- эпилепсии;
- повышенном тонусе сосудов;
- беременности и лактации;
- серьезных заболеваниях почек;
- печеночной недостаточности;
- психических нарушениях.
Также процедура не выполняется больным, находящимся в бессознательном состоянии. Даже если ранее у пациента не наблюдалось аллергической реакции на применяемые препараты, непосредственно перед блокадой проводятся аллергопробы для определения чувствительности к ним. С этой целью кожу слегка царапают скарификатором и наносят на этот участок каплю препарата. При отсутствии покраснения, отечности и других признаков аллергии допускаются блокадные инъекции с его использованием.
Возможные осложнения
Подавляющее большинство осложнений блокады спины вызваны нарушением техники ее проведения. Поэтому их легко избежать, обращаясь к высококвалифицированным специалистам, досконально владеющим методикой проведения процедуры. Блокадная инъекция сопряжена со следующими рисками:
- прокол твердой оболочки спинного мозга, что чревато проникновением раствора лекарственных средств в паутинную сетку, снижением внутричерепного давления и появлением сильных головных болей;
- травмирование кровеносного сосуда и введение анестетика в него, что может привести к онемению части тела, образованию гематомы;
- присоединение инфекции возможно при несоблюдении стерильности во время процедуры, что сопровождается покраснением, болезненностью пораженного участка мягких тканей, а иногда и нагноением;
- временные неврологические нарушения наблюдаются при повреждении нервного волокна, риск 0.1%.
Блокада позвоночника в SL Клиника
В SL Клиника»блокады выполняются прошедшими полную подготовку медицинскими работниками, что гарантирует абсолютно точное соблюдение техники манипуляции и отсутствие развития осложнений. У нас вы можете сделать блокаду любого типа. Врач в индивидуальном порядке подберет наиболее эффективный метод устранения болевого синдрома. каждой процедуры указана в прайсе.
Цены
Стоимость блокады от 1000 до 5000 руб и зависит от:
— Стоимости лекарств, которые мы вводим;
— Клиники где будет проведена блокада.
— Количества блокад.
— Вида блокады (паравертебральная, эпидуральная и т.д.)
Цена включает в себя:
— Лекарственный препарат;
— Шприцы с иглой.
— Клиника в которой будет проведена блокада;
— Вид введения блокады (паравертебрально,эпидурально и т.д.)
— Количества сеансов блокад;
— Наблюдение и консультация на период реабилитации.
Также мы предлагаем вам не только бороться с проявлениями имеющегося заболевания, но и с ним самим. Квалифицированные вертебрологи-хирурги и врачи других специальностей смогут досконально разобраться в причинах возникновения болей и подобрать оптимальную тактику лечения.

Диагностика в «SL Клиника» осуществляется на современном оборудовании последних поколений, что позволяет обнаружить малейшие отклонения от нормы и эффективно воздействовать на них силами консервативной терапии. При ее неэффективности или в запущенных случаях мы можем предложить вам быстрое проведение хирургического лечения имеющихся заболеваний посредством новейших методов, отличающихся малой инвазивностью и высоким уровнем безопасности. У нас вы не найдете очередей, халатного и невнимательного отношения к пациентам. Мы искренне заботимся о вашем здоровье и готовы вместе с вами пройти долгий путь к здоровью позвоночника. Запишитесь на прием к нужному специалисту сейчас, звоните по телефону.
Источник
Анестезия в современной медицине играет огромную роль. Ведь благодаря ей медики имеют возможность проводить операции и ряд специальных обследований, сопровождающихся болью.
Современная анестезия предполагает довольно сложные методики обезболивания. Поэтому для этих целей существует определенный врач, которого именуют анестезиологом.
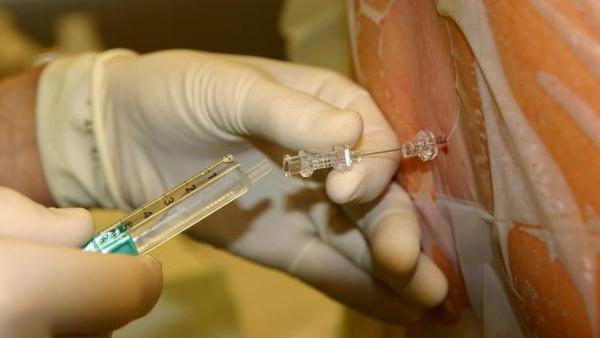
Спинальная анестезия
Наибольший процент обезболивания происходит под общей анестезией, то есть наркозом. Однако также имеется возможность проводить точечную анестезию. Такой вид потери чувствительности подразумевает обезболивание только некоторых зон тела человека.
Однако при наличии определенных ситуаций и индивидуальных показаний нередко проводят иной вид обезболивания, название которому – «спинальная анестезия».
Что такое спинальная анестезия?
Данная методика обезболивания представляет собой регионарную потерю чувствительности у пациента. В данном случае происходит полное временное «отключение» каких-либо ощущений в зоне тела, находящейся ниже пупка. Данный вид наркоза является отличной заменой для общей анестезии. Процесс ввода пациенту спинального наркоза производится с помощью введения в спину определенного лекарственного препарата, который отключает нервы, отвечающие за болевые ощущения.
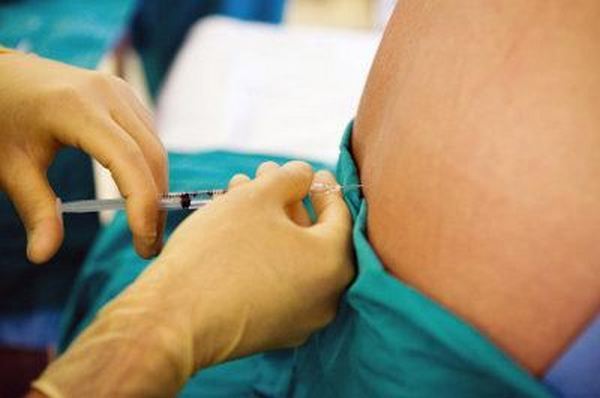
При спинальной анестезии у пациента «отключается» чувствительность в зоне ниже пупка
Плюсами данного способа обезболивания являются:
- минимальные кровопотери в процессе проведения операции;
- значительно понижается риск образования послеоперационных тромбов и легочной тромбоэмболии;
- снижение негативных последствий для легких и сердца;
- отсутствует тошнота и слабость;
- отсутствие болезненных ощущений в постоперационном периоде;
- возможность прямого контакта с врачом во время операционного вмешательства;
- возможность полноценно питаться после операции.
Технология применения наркоза
Для обеспечения полной безболезненности наркоз вводят в полость позвоночного столба, находящуюся между оболочками головного и спинного мозга. Эта зона наполнена спинномозговой жидкостью — ликвором. Благодаря попаданию в данное пространство анестетика достигается полное «отключение» нижней части туловища. Данный результат достигается за счет блокировки нервных импульсов, исходящих от нервных корешков позвоночника к головному мозгу. Поэтому человек ничего не ощущает во время действия лекарственного препарата.
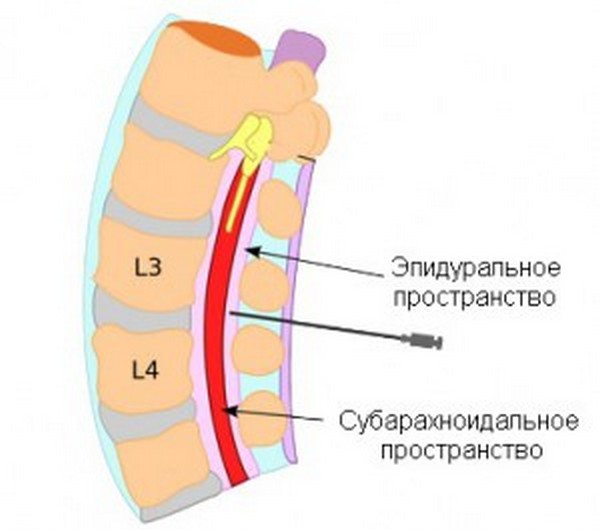
Анальгезирующее средство вводится в субарахноидальное пространство
Для введения спинальной анестезии требуется техническое мастерство специалиста, так как этот процесс не из легких. К тому же, спинальная анестезия проводится с использованием медицинских инструментов, которые позволяют снизить риск развития осложнений после наркоза.
К таким инструментам относятся:
- спиртовые обеззараживающие ватные тампоны для антисептических процедур;
- два шприца, один из которых с местным обезболивающим средством для менее чувствительного введения спинальной пункции. А второй шприц заправлен непосредственно анальгезирующим средством для спинальной анестезии;
- особая игла для проведения спинномозговой пункции. К слову, она значительно тоньше той, которую применяют при наркозе эпидуральным методом.
Подготовка больного
Для эффективного произведения анестезиологом ввода спинального наркоза, больному необходимо исполнить ряд рекомендаций:
- при проведении плановой операции пациенту необходимо ограничить себя в приеме пищи и питье жидкости;
- предварительно нужно поставить специалиста в известность о наличии у больного аллергических реакций на медикаменты, если таковые имеются;
- сдать лабораторные анализы крови (на группу и резус-фактор, общий анализ, коагулограмма).
Перед введением анестезии пациенту необходимо сдать анализы крови
Процесс проведения спинальной анестезии
После выполнения всех вышеназванных предписаний врача можно приступать непосредственно к уколу анестетика. Для этого пациенту необходимо обеспечить врачу хороший доступ к позвоночнику, приняв положение лежа на боку, либо сидя, с максимально согнутой спиной.
Далее следует обработка зоны введения анестезии антисептическими препаратами и вводится укол местного обезболивающего из первого шприца. Затем анестезиолог осуществляет ввод анестетика, исходя из правил по технике введения данного наркоза – именно в субарахноидальное пространство.
Необходимая дозировка лекарственного средства высчитывается анестезиологом заранее. Она определяется исходя из анализа индивидуальных характеристик организма человека: роста, веса, возраста.
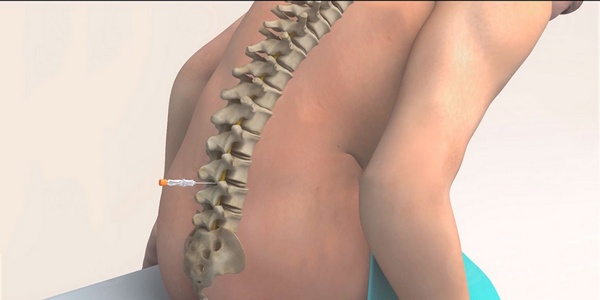
Стоит обратить внимание, что место проведения пункции обычно располагается между II и III позвонками поясничного отдела позвоночного столба, но допустимым также считается введение анестетика вплоть до V позвонка. Выбор места спинальной анестезии зависит от индивидуального строения позвоночника, наличия ранее перенесенных травм или оперативных вмешательств.
Спинальную анестезию чаще всего вводят между вторым и третьим или третьим и четвертым позвонками поясницы
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
Анестетики для наркоза
Для спинальной анестезии применяют средства, обладающие различными свойствами. Каждый из этих препаратов дает отличный по длительности воздействия эффект. Пациентам с аллергическими заболеваниями не стоит волноваться: вариантов вводимых лекарств достаточно много, и врач обязательно заменит непригодный для индивидуального организма препарат на аналогичный по воздействию. Вот некоторые из лекарств, которые используют для спинального наркоза: «Наролин», «Новокаин», «Мезатон», «Фраксипарин», «Лидокаин», «Бупивакаин» и многие другие.

«Мезатон»
В таблице ниже для ознакомления указаны действующие вещества, используемые в препаратах для спинальной анестезии, их дозировки и продолжительность действия каждого из них. Благодаря этой таблице пациент может определить, есть ли у него аллергия на тот или иной препарат и подходит ли для него дозировка.
| Лекарственное средство | Концентрация растворов, (%) | Максимальная доза, (мг) | Длительность действия (минуты) |
|---|---|---|---|
| Прокаина гидрохлорид | 0,25 или 0,5 | 500 | 40-60 |
| Лидокаин | 2-5 (гипербарический раствор) | 15-100 | 60-90 |
| Тетракаина гидрохлорид | 0,5 (гипобарический, изобарический или гипербарический раствор) | 5-20 | от 180 (гипербарический раствор) до 270 (гипобарический раствор) |
| Бупивакаина гидрохлорид | 0,5 (изобарический или гипербарический раствор | 10-20 | 90-150 |
| Артикаин | 5 (гипербарический раствор) | 100-150 | до 120 |
Достоинства метода
- Быстрое наступление эффекта потери чувствительности и блокировки нервных импульсов.
- Успешно применяется при кесаревом сечении или для облегчения схваток при родах. Благодаря безопасному воздействию на организм пациента роженица может не волноваться за здоровье малыша.
- В организм больного попадает намного меньшая доза лекарственного средства по сравнению с иными разновидностями наркоза.
- Благодаря использованию тонкой иглы при введении препарата риск внутренних повреждений сводится к минимуму.
- Данная методика обезболивания предполагает максимально расслабленное состояние мышц, что в значительной степени помогает хирургу при операции.
- Происходит минимальная интоксикация организма при введении препарата, так как процент попадания анестетика в кровь носит единичные случаи.
- Обезболивающий эффект не затрагивает органы дыхания, соответственно, автоматически исключаются проблемы, связанные с легкими, как это бывает при общем наркозе.
- Пациент остается в сознании, что способствует моментальному устранению осложнений, так как между медиками и больным сохраняется прямой контакт во время всего процесса оперативного вмешательства.
- Минимальный риск осложнений после проведения пункции благодаря простоте методики ввода анестетика.
Спинальная анестезия имеет массу преимуществ
Негативные последствия спинномозгового наркоза
Для того чтобы пациент принял решение о проведении ему спинномозговой анестезии, ему заранее необходимо ознакомиться с информацией о минусах данной методики обезболивания.
- Во время процесса введения лекарства у пациента может резко упасть кровяное давление. Поэтому гипотоникам заранее вводят препараты, повышающие АД – естественно, при потребности. Для гипертоников данное последствие может иметь только положительный эффект.
- Время потери чувствительности напрямую связано с дозой препарата. Если же чувствительность возвращается раньше необходимого срока, и времени закончить операцию не хватило, пациента срочно вводят в общий наркоз. Метод спинальной анестезии не предполагает постоянную поддержку анестетика в организме – чаще всего он вводится один раз. Однако не стоит переживать, так как современная медицина использует лекарства, срок действия которых продолжается до шести часов, что в большинстве случаев позволяет хирургу провести все манипуляции вовремя.
- Головные боли – нередкие спутники больного после отхождения от наркоза.
Показания для использования методики спинальной анестезии
- Хирургия ног или промежности.
- Снижение риска тромбоза у пожилых людей при операциях на ногах.
- Из-за невозможности введения общего наркоза при заболеваниях легких, как острых, так и хронических стадий.
- Защемление седалищного нерва.
- Корешковый синдром.
- Необходимость уменьшения тонуса мышечной ткани кишечника при операциях на ЖКТ.
- Необходимость расслабления стенок кровеносных сосудов у людей с проблемами сердца, за исключением гипертоников и больных с проблемами сердечных клапанов.
Существует немало показаний для использования именно спинальной анестезии
Показания для проведения общей анестезии
В ряде случаев пациентам назначают исключительно общий наркоз. К таким ситуациям относят объемные хирургические операции, когда у врача нет возможности уложиться в малый промежуток времени. В случаях со стоматологическим лечением общая анестезия назначается, когда пациенту необходимо удалить большое количество зубов или установить много имплантатов.
Важно! Наряду с этим данный наркоз назначают людям с аллергией на местные анестетики, пациентам с рвотным рефлексом при проведении стоматологической терапии, а также тем пациентам, у которых операция будет проводиться на органы выше пупка.
Противопоказания к применению спинальной анестезии
Полным противопоказанием для спинального наркоза являются:
- непосредственный отказ человека от проведения процедуры;
- проблемы со свертываемостью крови – чтобы исключить объемную кровопотерю;
- инфекция или воспаление в месте будущей инъекции наркоза;
- критические состояния пациента в виде шока, большой кровопотери, сепсиса, дисфункции легких и сердца;
- аллергия на все виды анестетиков, используемых при пункции;
- менингит и другие инфекционные болезни нервов;
- гипертония;
- герпес;
- аритмия.
При наличии абсолютных противопоказаний к спинальной анестезии врачам придется использовать иной метод обезболивания
К относительным противопоказаниям, когда польза значительно превышает вред, наносимый пациенту спинальной анестезией, относятся:
- изменение структуры позвоночника, как врожденное, так и приобретенное вследствие травм;
- пациенту был заранее дан прогноз на обильную кровопотерю во время хирургической операции;
- жар, связанный с инфекционными заболеваниями;
- рассеянный склероз, эпилепсия и другие болезни нервной системы;
- психические отклонения (когда есть вероятность, что пациент не сможет лежать неподвижно во время операции);
- применение аспирина незадолго до назначения спинального наркоза по причине повышения риска кровопотери ввиду свойств данного препарата;
- вероятность увеличения времени оперативного вмешательства;
- детский возраст.
Частые вопросы пациентов перед согласием на введение спинальной анестезии
Каковы будут мои ощущения после введения анестезии?
Ответ. Через пару минут после укола спинально?
