Хрустальный позвоночник что это

Дегенеративно-дистрофические изменения в шейном отделе позвоночника, мучающие болями множество людей в среднем и тем более пожилом возрасте, требуют отпора самих пациентов. В этом убежден профессор, доктор медицинских наук Константин Левченко, за спиной которого — опыт работы главным врачом клуба «Планета фитнес». Возглавляя почти два десятка лет кафедру физической реабилитации и спортивной медицины Российской академии медицинского последипломного образования, Левченко разработал методику лечения шейного остеохондроза с помощью гимнастики. Этой тебе и была посвящена беседа профессора с корреспондентом «ЗОЖ».
Чем вызвано внимание медиков именно к шейному отделу позвоночника?
Шея — это транспортный узел, где сосредоточены питающие мозг сосуды и нервы. При восстановлении необходимо учитывать прохождение здесь поперечных отростков позвонков, артерий и близкое расположение спинного мозга к костному каналу позвоночника.
При смещении позвонков из-за неловкого движения шеи или её травмы артерии сдавливаются, кровоснабжение мозга нарушается. Нередко это происходит на фоне сужения сосуда при атеросклерозе или остеохондрозе, отложении солей, аномалиях развития позвоночника, онкологии и других заболеваниях.
Когда неприятности в шее наконец «достают» человека, он появляется на приеме у врача, сообщая о симптомах. Вот женщина жалуется: «Как только начинаю развешивать белье на высоко протянутой веревке, стоит задрать голову, как тут же возникает головокружение». Ей вторит пациентка, которая ссылается на обмороки и стойкое зрительное расстройство — двоение видимых предметов во время резких поворотов головы. Эти признаки недостаточности кровоснабжения в основании головы дополняют тугоухость, шаткая походка, онемение пальцев и ослабление силы рук. А от сбоев мозгового кровообращения недалеко до инсульта и усиления энцефалопатии. Поэтому так важно, заметив неладное, быстрее обратиться к неврологу и сделать компьютерную томографию, МРТ, другие исследования, чтобы уточнить диагноз шейного остеохондроза и приступить к лечению.
Читайте: Диабетическая нейропатия: ноги можно сохранить
Я знаю, что вы получили патент, официально подтверждающий эффективность восстановления функций шейной части позвоночника с помощью специальных упражнений. В чем «соль» этой программы?
Расчет — на не медикаментозное лечение, используя возможности организма к самоисцелению. Мне пришлось наблюдать множество пациентов с разной степенью остеохондроза. Если растащить сблизившиеся позвонки и освободить участок между ними от «грыжевого пузыря», сдавливание пропадет, позвоночник обретет прежнюю гибкость и форму. Восстановление станового хребта позволит ему полноценно выполнять свои функции. Это спасительное одномоментное освобождение от боли испытывают обычно многие пациенты под руками умелого массажиста и мануального терапевта. Но справиться с проблемой может и сам пациент, если физические нагрузки соответствуют физиологическим возможностям человека. Это соображение и легло в основу постепенно сложившейся программы, которая строилась с учетом результатов исследований сосудистой системы шеи и головы. Но гимнастика противопоказана в остром периоде, к ней приступают только с началом восстановительного периода. Естественно, что на первом этапе предпочтение было отдано щадящему безболевому режиму лечебной физкультуры, а упражнения направлены на расслабление спазмированных мышц и вытяжение позвоночника, что исключает какие-либо остеохендрозные осложнения. Это простые, доступные любому для домашней физкультуры действия, открывающие реабилитационный этап оздоровления.
Упражнения при шейном остеохондрозе
Исходное положение — лежа на спине, руки вдоль тела, выпрямленные ноги вместе, выполнение — по 3-4 раза.
- Напрягая мышцы, растянуться на счет 5 от затылка до пяток;
- Давить затылком на пол, считая до 5;
- Напрягая мышцы, вдавить лопатки и плечи в пол при счете 1-5; лежа на спине с вытянутыми параллельно полу руками над головой, ноги вместе, вытяните в противоположном направлении руку и ногу, приподняв их на 5-10 см надо полом на счет 5. По 2-3 раза.
- Лежа на животе, руки вдоль тела, ноги вместе, давить плечами в пол, напрягая мышцы, на счет5, 3-4 раза. (Вариант — давить лбом в пол, напрягая мышцы шеи).
- Сидя на стуле, растягивать полотенце в вытянутых на ширине плеч перед грудью руках на уровне живота, груди, лица над головой, за спиной на счет 5 каждый раз. По 2-3 растягивания.
- Стоя у стены, максимально «влейтесь» в нее затылком, лопатками, ягодицами, пятками. Задержитесь в этой позе на 20-30 секунд. Выполняйте стойку несколько раз в день, ежедневно прибавляя по 5 секунд. Цель — 5 минут, чтобы привыкнуть к правильно осанке.
Почему этот комплекс получил название «Хрустальный позвоночник»?
Потому что самовытяжение позвоночника и формирование мышечного корсета в шее происходит очень и очень осторожно, с минимальной амплитудой движения, в медленном темпе. Кроме расслабления, самовытяжения и создания мышечного корсета для позвоночника очень важна выработка динамического и статического стереотипа осанки. То есть упражнения для закрепления стереотипа ровной осанки направлены на выработку правильного положения позвоночника. Эти упражнения создают оптимальный кровоток по шейным внутрипозвоночным артериям, обеспечивая питание мозга. Занятия начинаются с упражнений на расслабление. Обычные динамические, требующие энергичного выполнения, здесь не годятся. Преимущество отдается изометрическим, то есть когда позы статичные, а все усилия осуществляются только за счет максимального напряжения и расслабления мышц с исключением упражнений, вызывающих боль. И освоение начального курса гимнастики при бережном отношении к позвоночнику, тщательности и скрупулезно точном повторении занимает 5-7 дней. Зато такая внимательность позволяет без применения обезболивающих и противовоспалительных лекарств освободить нервные корешки от защемления, ослабить боль.
Преодолев первую ступеньку оздоровления, очевидно, продолжают восстановление шейного отдела позвоночника. Чем отличается освоение новых физкультурных «высот»?
Новый комплекс гимнастики предполагает увеличение нагрузки и амплитуды движений. Прислушиваясь, не возникает ли дискомфорт и боль при выполнении упражнений, несложно изменить степень усилия или амплитуду движений.
В новый комплекс можно включить и 2-3 динамических упражнения для грудного и поясничного отделов позвоночника. Очень полезны всевозможные висы на турнике, растяжения, лежа на животе и спине с отрывом головы и конечностей от пола, махи прямыми ногами. Упражнения первого комплекса в течение 1-2 недель занятий заменяют на более нагрузочные и силовые.
- Лежа на спине, руки вдоль тела, ноги прямые. Прижать подбородок к груди, не поднимая головы, потянуть носки ног на себя и от себя. Развести и свести носки. По 2-3 раза.
- Исходное положение то же. Приподнять на вдохе таз, опираясь на пятки и лопатки на счет 3, на выдохе опуститься. 2-3 раза.
- Лежа на боку(вариант — на животе, с вытянутыми руками и ногами, поднимать одновременно на выдохе выпрямленные конечности, задержаться на счет 3 и опустить на пол при выдохе. 3-4 раза.
- Лежа на боку, делать махи прямой ногой вперед-назад. По 6-8 раз каждой ногой.
- Сидя, пытаться наклонить голову влево, помогая одной рукой, а другой оказывая сопротивление. Видимого движения нет, а мышцы шеи напрягаются. Через 5-7 секунд отдых. Меняя сторону наклона (вправо-влево, вперед-назад), повторить упражнение 5-10 раз.
- Лежа на животе, оторвать подбородок от пола на 5-10 см. (Вариант — лежа на спине, поднять затылок на 5-10 см). Отдых 5-7 секунд. Повторить упражнение 5-10 раз.
Наиболее эффективны для создания мышечного корсета упражнения с растяжением полотенца на различных уровнях подъема рук и отжимание от стола. При отсутствии противопоказаний это могут быть серии по 10-20 отжимов. При постепенном увеличении нагрузок, контроле пульса и давления можно довести число отжиманий до 100 за день.
А что скажите о профилактике?
Главное лекарство для оздоровления позвоночника — это физкультура и закаливание, поскольку именно малоподвижный образ жизни губит наш становой хребет. Недостаточность движения сопровождается рядом серьезных изменений в организме, ухудшается деятельность желез внутренней секреции и выработка гормонов, атрофируются мышечные волокна в скелетной и сердечной мускулатуре, ухудшаются питание и функции сердца. При этом страдают легкие, печень, селезенка, хрящевая ткань, суставы. Конечно, таблетками можно снять воспаление, убрать отек, но наладить обмен веществ и питание в тканях главного опорного столба без двигательной активности нельзя. Два с половиной столетия назад Жозеф Тиссо сказал, что движение как таковое может по своему действию заменить любое средство, но что все лечебные средства мира не могут заменить действие движения. Ежедневные упражнения должны стать частью вашего образа жизни, несмотря на семейные тяготы, телесные слабости и трудовой энтузиазм. Если следить за сохранением стройности и гибкости своего позвоночника, всегда можно предупредить грядущие неприятности.
Источник
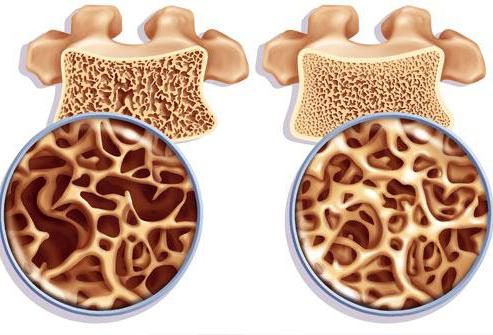
Болезнь хрустальная относится к редким генетическим патологиям, при которых происходят нарушения в строении и развитии опорно-двигательной системы, что приводит к высокой ломкости костей. В медицине это заболевание называют несовершенным остеогенезом. Что собой представляет эта болезнь? Каковы признаки и симптомы недуга, какие методы лечения существуют? Попробуем ответить на все эти вопросы.

Что собой представляет несовершенный остеогенез?
Хрустальная болезнь костей – наследственное заболевание. При этой патологии костные ткани становятся очень хрупкими, из-за чего у больного человека часто случаются переломы, которые возникают при малейшем воздействии и даже при отсутствии каких-либо травм. У пациентов с таким диагнозом нередко отмечают другие патологические проявления в виде:
- атрофии мышечных тканей;
- зубных аномалий;
- гипермобильности суставов;
- тугоухости в прогрессирующей форме;
- деформации костных тканей.
В различных источниках болезнь несовершенный остеогенез имеет несколько названий:
- рахит внутриутробный;
- остеомаляция врожденная;
- болезнь Лобштейна;
- периостальная дистрофия;
- хрупкость костей, или хрустальная болезнь.
Причины появления такой патологии кроются в генетических изменениях, приводящих к нарушению образования костных тканей. У человека возникает генерализированный остеопороз, а кости становятся хрупкими.
Заболевание довольно редкое. Согласно статистическим данным, оно встречается у 1 ребенка из 10-20 тысяч рожденных детей. Болезнь считается неизлечимой, хотя в современной медицине есть множество способов улучшить состояние больного и облегчить жизнь детям с такой генетической патологией.
Почему возникает болезнь
Медики отмечают две основных причины появления заболевания:
- В костях происходят генные мутации, из-за чего возникает нехватка белка коллагена, который является соединительной тканью. У 5 % больных тип наследования болезни аутосомно-доминантный и аутосомно-рецессивный.
- Причиной патологии становятся спонтанные мутации. Количество коллагена в этом случае находится в норме, но при синтезе белка происходят изменения в его структуре. Кости могут расти нормально, но при этом происходят нарушения окостенения тканей, снижаются механические свойства, возникает их хрупкость.

Болезнь «хрустальная кость» является генетической патологией, поэтому в большинстве случаев она встречается у детей, родственники которых имеют такое же заболевание. Но бывают редкие случаи, когда у ребенка обнаруживают несовершенный остеогенез, тогда как родители абсолютно здоровы. Появление такой патологии связано с возникновением спонтанной мутации.
Существует несколько типов заболевания, которые характеризуются различной симптоматикой и развитием структуры костных тканей. Подробно рассмотрим каждую стадию болезни.
Слабая форма
Около 50 % всех больных несовершенным остеогенезом имеют первый тип этой патологии. Хрустальная болезнь у детей (фото в статье) сопровождается частыми переломами, но по достижении 10-летнего возраста риск травмирования костных тканей снижается. Людям после 40 лет стоит быть осторожнее, так как угроза ломкости костей вновь возрастает.
При слабой форме заболевания нередко наблюдаются кровотечения из носовой полости, это связано с некоторыми изменениями, происходящими в аорте.
Перинатально-летальная форма
В большинстве случаев второй тип несовершенного остеогенеза приводит к смерти ребенка еще в утробе матери. Заболевание может стать причиной преждевременных родов на ранних сроках вынашивания.
Эту форму болезни разделяют на три группы, каждой из которых свойственны определенные характеристики:
- Первая группа (А). Кости черепа повреждаются еще в лоне матери, что можно определить при прохождении беременной УЗИ. Ребенок, появившийся на свет с такой патологией, имеет рост не более 20-30 см. Мозговая активность и система дыхания нарушены. При таком диагнозе дети рождаются мертвыми или же живут всего несколько дней. Были зафиксированы случаи, когда «хрустальный» ребенок умирал через месяц после появления на свет. Причиной летального исхода становятся многочисленные переломы.
- Вторая группа (Б). Признаки патологии сходны с проявлениями категории (А), но система дыхания работает нормально либо имеет незначительные отклонения. У пациентов все трубчатые кости укорочены, именно так проявляется хрустальная болезнь. Продолжительность жизни – несколько лет после рождения.
- Третья группа (В) – встречается в редких случаях. Плод либо погибает в утробе матери, либо же новорожденный умирает в течение нескольких суток после родов. Череп не развит и не имеет окостенения, трубчатые кости истонченные.
Рост костей нарушен
Третий тип имеет характерную особенность – рост костей нарушен. Такой вид патологии встречается очень редко. Притом что новорождённый маленького роста, его вес может соответствовать норме. У больных несовершенным остеогенезом такого типа часто диагностируют проблемы с кровеносной системой. Именно эта проблема становится причиной летального исхода. У новорожденных с нарушенным ростом костей часто случаются переломы в процессе родов.
Рост скелета нарушен
При четвертом типе заболевания отмечаются серьезные нарушения в росте и строении скелета. В течение нескольких лет у пациента на костях формируются мозоли, при этом риск возникновения переломов снижается. К 30 годам у больного может наблюдаться тугоухость.
Для выявления типа и группы заболевания необходимо пройти целый комплекс диагностических мер. Проводят все процедуры сразу, как только малыш появился на свет.
Методы диагностики
Хрустальная болезнь (фото представлены в статье) может быть диагностирована у плода еще в утробе матери. Узнать об имеющейся патологии можно при прохождении УЗИ. Если есть подозрения на нарушения в синтезе коллагена, понадобятся дополнительные исследования. Для этого у беременной женщины берут на анализ амниотическую жидкость и ткани эпителия.
Как только малыш появился на свет, необходимо провести комплексное обследование, которое включает в себя:
- биопсию костных тканей;
- рентгеновский снимок для выявления переломов;
- денситометрию (изучение минерального состава полости костей);
- анализ крови для выявления изменений в ДНК;
- диагностику коллагена;
- биопсию эпидермиса.
Полученные результаты дают возможность врачам подобрать эффективную схему терапии.
Как лечится болезнь «хрустальная кость»?
Несовершенный остеогенез считается неизлечимым заболеванием, однако с помощью эффективной терапии можно облегчить состояние пациента и укрепить его костную систему.
В курс лечения должны быть включены:
- соли магния и калия;
- кальций;
- витамин D и другие полезные вещества.
Рекомендуется применять лечебную физкультуру и физиопроцедуры.

Родители ребенка с подобными патологиями должны пройти курс психотерапии, где им объясняется, как правильно обучать ребенка и адаптировать его в социальном обществе. Это позволит малышу в дальнейшем научиться избегать опасных ситуаций, при которых высок риск получить перелом.
Развитие такой патологии невозможно предупредить. Но сегодня существуют прогрессивные методы лечения, придерживаясь которых можно улучшить здоровье малыша. Дети, у которых выявлена болезнь хрустальная, не имеют отклонений в умственном и психологическом развитии, поэтому вполне могут реализоваться в жизни, стоит им только помочь.
Источник

Врожденные заболевания костей и суставов
Несовершенный остеогенез, в народе «хрустальная болезнь» – генетически обусловленное заболевание, для которого характерен дефект структурного белка костной ткани, приводящий к ее неправильному формированию.
1
Общая информация
Несовершенный остеогенез – наследственная болезнь, характеризующаяся нарушением костеобразования (остеогенеза). В результате возникает генерализованный остеопороз и повышенная ломкость костей.
Заболевание имеет множество названий: несовершенный остеогенез, врожденная хрупкость костей, внутриутробный рахит, периостальная дистрофия, болезнь Лобштейна (Вролика), врожденная остеомаляция и др. Заболевание неизлечимо, но возможно существенно облегчить и нормализовать жизнь больных детей.
Что такое мраморная болезнь и чем она опасна?
2
Причины
Болезнь Лобштейна возникает в результате врожденного нарушения обмена белка соединительной ткани коллагена 1-го типа, вызванного мутациями генов, кодирующих коллагеновые цепи.
Патология может наследоваться по аутосомно-доминантному или аутосомно-рецессивному типу. У половины всех больных недуг развивается из-за случайных мутаций. Периостальная дистрофия характеризуется нарушением структуры коллагена или недостаточного его синтеза.
Нехватка коллагена приводит к нарушению периостального и эндостального окостенения при нормальном элифизаторном росте костей.
Минералы и витамины для суставов, костей и мышц
3
Классификация хрустальной болезни человека
Классификация Сайленса является общепризнанной во всем мире для несовершенного остеогенеза.
| Тип болезни Вролика-Лобштейна | Механизм наследования | Дентинообразование | Структурное изменение костей | Возникновение деформации костных структур | Цвет склер | Возникновение деформации позвоночника | Возникновение изменения структуры черепа |
| I A | Аутосомно-доминантный | Обычное | Умеренно выражено | Средней степени тяжести | Голубой | В 21 % случаев происходит возникновение кифоза или кифосколиоза | Есть вставочные (вормиевы) костные структуры |
| I B | Аутосомно-доминантный | Является несовершенным | Не изучено | Нет данных | Нет сведений | Не изучена | Нет данных |
| II | Аутосомно-доминантный, спонтанными мутациями, семейного мозаицизма | Нет сведений | Сильно выражено | Множество переломов | Голубой | Не изучена | Есть вормиевы кости и отсутствует оссификация |
| III | Аутосомно-доминантный, редко аутосомно-рецесссивный путь, семейного мозаицизма | Является несовершенным | Сильное | Прогрессирующая деформация позвоночника и длинных костей | Голубой при рождении и белого цвета во взрослом возрасте | В виде кифосколиоза | Формируется гипоплазия вставочных костных структур |
| IV A | Аутосомно-доминантный | Обычное | Умеренно выражено | Умеренно выражены | Белый | В виде кифосколиоза | Формируется гипоплазия вставочных костных структур |
| IV B | Аутосомно-доминантный, семейного мозаицизма | Является несовершенным | Нет данных | Нет сведений | Не изучен | Нет сведений | Сведения отсутствуют |
Для определения стадии, течения и прогноза несовершенного остеогенеза, специалисты применяют дополнительную классификацию.
Стадии болезни Лобштейна развиваются:
- Латентно;
- В виде фазы множественных переломов;
- В виде развития тугоухости и последующей глухоты;
- В виде тотального остеопороза.
В зависимости от времени возникновения недуга, он бывает:
- Ранним (переломы диагностируют в первые часы после родов);
- Поздним (первые переломы появляются, когда ребенок пытается ходить).
Типы костных трансформаций у ребенка:
- Первый – появление родовых переломов;
- Второй – патологическое формирования скелета;
- Третий – переломы появляются в период от рождения до пубертата;
- Четвертый – развитие раннего остеопороза с несколькими переломами;
- Пятый – сетчатость костных структур;
- Шестой – кости становятся как «рыбья чешуя»;
- Седьмой – мутация хрящевой ткани;
- Восьмой – выраженные белковые нарушения, приводящие к летальному исходу.
Некоторые врачи выделяют девятый тип данного недуга. Для него характерно крайне тяжелое течение, существенная задержка роста, выраженные искривления и высокая смертность.
Дисплазия соединительной ткани: проявления патологии и особенности лечения пациентов
4
Симптомы
Все клинические проявления болезни связаны с патологиями скелета, а именно:
- Высокая ломкость костей, приводящая к внутриутробным и родовым переломам;
- Недостаточная твердость костей черепа;
- Искривление костей грудной клетки;
- Укорочение костей;
- Позднее прорезывание зубов;
- Желтизна и рыхлость зубной эмали.
Кроме, того у больного наблюдается:
- Недоразвитые, дряблые мышцы;
- Слабые суставы;
- Пупочные или паховые грыжи;
- Развитие глухоты и прогрессирующая слепота;
- Отставание в физическом развитии;
- Низкий рост.
Врожденная остеомаляция может сопровождаться частыми пневмониями, вызванными деформацией грудной клетки, полной глухотой и утратой зубов в раннем возрасте.
5
Сопутствующие заболевания
Периостальная дистрофия сопровождается такими заболеваниями:
- Пролапс митрального клапана;
- Почечнокаменная болезнь;
- Гипергидроза;
- Грыжевые выпячивания;
- Склонность к различным кровотечениям.
Сильно страдают зубы, они начинают поздно резаться (в 1,5-2 года) и имеют желтый или прозрачный цвет. Зубы часто поражаются кариесом и быстро разрушаются. Часто наблюдается нарушение прикуса.
6
Диагностика у детей и очень раннем возрасте плода
Пренатальная диагностика позволяет обнаружить тяжелые формы заболевания начиная с 16 недели беременности с помощью акушерского УЗИ. Для подтверждения диагноза проводят биопсию ворсин хориона и ДНК-диагностику.
В других случаях диагноз ставят, основываясь на клинико-анамнестических данных и результатах рентгенографии. Рентгеновские снимки позволяют увидеть выраженные изменения трубчатых костей: выраженный остеопороз, истончение кортикального слоя, множественные патологические переломы с формированием костных мозолей и т.д.
Диагноз подтверждается гистоморфометрическим исследованием костной ткани с помощью пункции подвздошной кости и структуры коллагена 1 типа в биоптате кожи. Для выявления характерных этому недугу мутаций проводят молекулярно-генетический анализ.
Несовершенный остеогенез нужно дифференцировать с рахитом, хондродистрофией и синдромом Элерса-Данлоса.
7
Методы лечения
Несовершенный остеогенез – это неизлечимое генетическое заболевание. Лечение направлено на улучшение состояния пациента и укрепление костной ткани. Для этого используют такие методы:
- Медикаментозное лечение. Назначаются препараты на основе гормона роста (соматотропин) для стимуляции синтеза коллагена. Применяются антиоксиданты и витаминно-минеральные комплексы, содержащие кальций, фосфор и витамин D.
- После назначают препараты, которые ускоряют формирование и минерализацию костной ткани. Они содержат экстракт щитовидки скота и холекальциферол. Чтобы затормозить процесс разрушения костей используют лекарства, содержащие бисфосфонаты.
- Физиотерапия включает в себя применение электрофореза с хлористым кальцием, ультрафиолетовое облучение крови, магнитотерапию, а также массаж и ЛФК для укрепления мышечно-связочного аппарата.
Пациентам рекомендуется посещать психолога. Кроме того, придется обратиться к ортопедическим изделиям (корсеты, ортезы, обувь).
При выраженном искривлении костей после перелома проводят корригирующую остеотомию. Операция позволяет исправить форму и размер конечностей. В процессе операции рассекают кость, исправляют форму и фиксируют ее специальными болтами и штифтами(остеосинтез).
Существует два типа остеосинтеза: надкостный и интрамедуллярный. Первый вариант подразумевает фиксацию в теле больного, но снаружи кости. Второй – крепление устанавливается внутри кости.
Нельзя прибегать к хирургическому вмешательству, если больной находится в тяжелом состоянии, имеется функциональная недостаточность сердца, легких или невозможно закрепить фиксатор ввиду нехватки костной ткани.
Самой опасной признана ранняя форма заболевания, для которой характерна ранняя смертность детей (в первые месяцы). Это происходит из-за множества травм и инфекций. Поздняя форма обладает более обнадеживающим прогнозом, но качество жизни заметно снижается.
Поддерживающее лечение позволяет ликвидировать симптомы, укрепить костные структуры, улучшить общее состояние больного. Для устранения искривлений костей проводят корригирующую остеотомию. Все это дополняется физиопроцедурами, массажем и лечебной физкультурой.
Медики крайне рекомендуют проводить медико-генетическое обследование будущим мамам, у которых имеются родственники с несовершенным остеогенезом.
8
Прогноз и профилактика
Дети с врожденной формой несовершенного остеогенеза умирают в первые месяцы или годы жизни в результате множества травм и инфекционных поражений. Поздняя форма недуга имеет более легкое течение, но ограничивает качество жизни.
Профилактика сводится к правильному уходу за ребенком, проведению лечебно-реабилитационных курсов и предотвращению травматизации.
Источник
