Холод вдоль позвоночника причины

Дата публикации: 07.04.2018
Дата проверки статьи: 13.12.2019
Ощущение холода – это патологическое расстройство терморегуляции тела, при котором больному постоянно холодно, независимо от окружающей температуры воздуха. Бывают случаи, когда человек мёрзнет даже летом, что говорит о серьёзных нарушениях в организме. Симптом возникает из-за проблем с щитовидной железой и органами эндокринной системы, кровеносными сосудами и сердцем, питанием и физической подготовкой. В зависимости от сопутствующих признаков врачи могут диагностировать различные хронические заболевания. Вылечить недуг возможно, если своевременно обратиться к специалисту и пройти диагностику.
Патология сопровождается такими симптомами:
- чувство переохлаждения тела;
- холодные руки и ноги;
- побледнение и сухость кожи;
- онемение конечностей;
- холодный пот;
- озноб.
Если чувство холода становится предвестником болезни, возможно повышение температуры тела, лихорадка, скачки артериального давления, общая слабость, боль в груди и области живота, выпадение волос. Причинами дискомфорта обычно становятся:
- повреждения нервных корешков спинного мозга;
- травмы спины и конечностей;
- малоподвижный образ жизни;
- нарушения обменных процессов;
- неправильное питание;
- дефицит витаминов и микроэлементов;
- острые и хронические инфекции;
- вегетососудистая дистония;
- эмоциональные потрясения;
- воспалительные процессы в организме;
- гормональный дисбаланс;
- заболевания сосудов;
- ревматизм, артриты, артрозы;
- переутомление, усталость;
- сильное переохлаждение;
- недостаточная масса тела;
- период менопаузы у женщин;
- нарушения кровообращения;
- злоупотребление алкоголем;
- аллергия на лекарства.
Чаще всего симптом возникает при таких болезнях:
- железодефицитная анемия;
- синдром Рейно;
- заболевания щитовидной железы;
- сахарный диабет;
- несвёртываемость крови;
- анорексия;
- атеросклероз;
- гипотиреоз.
Различают ощущения холода внутри тела и на поверхности кожи, что говорит о разных патологиях. Также симптом может различаться по характеру проявления, осложнениям и способам лечения.
Озноб
Выражается в появлении «гусиной кожи», мышечных спазмов и дрожи в области челюсти, верхних и нижних конечностей, спины. Возникает вследствие судорог поверхностных кровеносных сосудов, которым способствуют расстройства кровообращения, нарушения циркуляции крови по капиллярам, острые инфекции и простуды. Может сопровождаться лихорадкой, высокой температурой тела, повышенным потоотделением, тремором рук и ног, слабостью, болевым синдромом в мышцах.
Ощущение холода внутри тела
Если мёрзнут внутренние органы, возможны следующие патологии:
- дисфункции щитовидной железы;
- воспаления мочевыводящих путей;
- туберкулёз лёгких;
- инфекции органов малого таза;
- сахарный диабет;
- гормональные изменения;
- пороки сердца.
Ощущение холода на коже
Появляется при переохлаждении, травмах, простудных болезнях, а также при повреждении или нарушении функций кровеносных микрососудов, расположенных в подкожной прослойке. Обычно выражается в таком заболевании, как синдром Рейно – побеление кончиков пальцев из-за перепадов температур, нервных потрясений, хронических расстройств циркуляции крови.
Временное ощущение холода
Длится от 1 дня до нескольких недель, может пройти самостоятельно. Если отсутствуют осложнения, причиной симптома могут быть переохлаждение, грипп, ОРВИ, сильный стресс. Также возможно развитие кратковременного промерзания из-за вегетососудистой дистонии.
Методы диагностики
Диагностировать патологию, а также выяснить происхождение нарушений помогают врачи-терапевты, гематолог, эндокринолог, гастроэнтеролог и другие специалисты. Первый этап исследований – консультация и осмотр пациента. Врач оценивает внешние признаки, выявляет симптомы на коже и слизистых оболочках тела. Больному измеряют температуру тела в динамике, частоту пульса, сердцебиения и артериального давления.
Следующий этап – лабораторные анализы:
- общий анализ крови на определение количества питательных веществ и микроэлементов;
- биохимия крови на выявление маркеров возможных заболеваний;
- реовазография для измерения объёма и силы кровотока в артериях конечностей;
- плетизмография для определения уровня тонуса сосудов и сосудистых стенок;
- анализ крови из ногтевых капилляров для изучения дефицита кальция, железа и витаминов группы B.
Дополнительно врач может назначить УЗИ внутренних органов – сердца, почек, печени, а также МРТ и КТ для более детального мониторинга состояния пациента. Чтобы пройти исследования, обращайтесь в сеть клиник ЦМРТ:
К какому врачу обратиться
Ощущение холода – общий симптом для болезней разных групп. Если вы не знаете, чем может быть вызван дискомфорт, запишитесь на приём к терапевту. Он проведет первичные исследования и направит к соответствующему узкому специалисту.
Лечение ощущения холода
Ощущение холода при нормальной температуре требует незамедлительной помощи медиков. Врач составляет индивидуальный курс лечения на основании результатов диагностических исследований. Обычно терапия включает мероприятия по устранению причин патологии:
- Лекарства для ослабления симптомов, препараты против развития болезней сердца, сосудов, щитовидной железы, органов малого таза, мочеполовой и эндокринной систем.
- Реминерализация организма – обогащение крови витамином B12, железом, кальцием, магнием и другими полезными микроэлементами.
- Физиотерапевтические процедуры – криотерапия, озонотерапия, электрофорез, УВЧ, иглоукалывание, магнитотерапия, лечебный массаж, ЛФК, плавание.
- Хирургические методы по удалению источника симптома – применяется в крайне тяжёлых случаях.
Вылечить нарушение можно в сети клиник ЦМРТ:
Профилактика ощущения холода
- Одевайтесь в соответствии с погодными условиями.
- Займитесь спортом или плаванием для тренировки мышц.
- Ведите активный образ жизни, чтобы избегать застоя кровеносных сосудов.
- Пересмотрите питание, обогатите рацион продуктами с высоким содержанием витаминов группы B.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
В нашем организме работает отлаженный и мощный термостат – гипоталамус, регулирующий температуру тела. Когда нам холодно, выработка тепла увеличивается, и наоборот. Но что если все вокруг уже сменили пуховики на тонкие куртки, а вы продолжаете дрожать от холода и не представляете, когда, наконец, согреетесь? Возможно, эта гиперчувствительность к низким температурам говорит о проблемах со здоровьем!
Нарушение работы щитовидной железы
Внешне напоминающий бабочку орган помогает регулировать обмен веществ. Если щитовидная железа не справляется со своей задачей, вырабатывается меньше тиреоидных гормонов, обмен веществ замедляется и нас знобит. Это состояние называется гипотиреозом. Наряду с чувством холода оно имеет и ряд других проявлений.
При гипофункции щитовидной железы волосы становятся жёсткими и сухими, кожа начинает шелушиться, появляется отёчность лица.
Сердечный ритм может замедляться, нарушается работа пищеварительного тракта, возникают проблемы с памятью, концентрацией внимания. У женщин могут появляться сбои менструального цикла.
Анемия
Если у вас всё время ледяные руки и ноги и вообще вы иногда чувствуете себя настоящим эскимо, независимо от того, сколько кофт надето, возможно, вы страдаете железодефицитной анемией. Её непосредственная причина – дефицит железа в организме. При этом состоянии уменьшается количество и/или снижается функция красных клеток крови, эритроцитов, которые, циркулируя в кровотоке, переносят к органам и тканям кислород и питательные вещества. Не получая их в достаточном количестве, организм реагирует ознобом. Кроме того, дефицит железа может негативно влиять и на работу щитовидной железы, что приводит к гипотиреозу, замедлению метаболизма и, как следствие, повышенной чувствительности к холоду.
Наряду с ознобом железодефицитная анемия имеет и ряд других характерных симптомов: утомляемость, слабость, одышка даже при незначительных нагрузках, головокружение, бледность.
Нарушение циркуляции крови
Сосудистые проблемы, из-за которых ограничивается приток крови к конечностям, – ещё одна распространённая причина постоянного ощущения холода. Это состояние носит название «синдром Рейно». У людей, страдающих им, в холодную погоду развивается спазм сосудов кистей. Они становятся бледными или синюшными и очень холодными. Иногда происходит спазмирование сосудов носа или даже языка. Это сопровождается ощущением холода, порой очень болезненным. Один или несколько пальцев меняют цвет, в них появляются судороги. Обычно эти ощущения длятся несколько минут, но могут сохраняться и на протяжении многих часов.
Сахарный диабет
Нарушение углеводного обмена – очень серьёзное заболевание, которое может долгое время оставаться недиагностированным. По некоторым данным, до 50 % больных даже не подозревают о том, что у них сахарный диабет. В то же время неконтролируемый диабет достаточно быстро приводит к развитию осложнений, одно из которых – нарушение кровообращения. Кровь в сосудах циркулирует медленнее, чем в норме, что может вызывать чувство холода. Ещё одним распространённым осложнением сахарного диабета является повреждение почек – диабетическая нефропатия. Постоянный озноб, а также снижение аппетита и тошнота – характерные симптомы этого состояния.
Низкая масса тела
Не секрет, что в погоне за идеальной фигурой нас могут подстерегать опасности, и одна из них – слишком тонкая жировая прослойка. Нашему организму банально не хватает жировых запасов, чтобы поддерживать определённую температуру тела. При воздействии холода «встроенные» механизмы «климат-контроля» не справляются с этой ситуацией, и мы теряем тепло. Чтобы понять, что постоянное чувство холода вызвано слишком низкой массой тела, нужно просто встать на весы. Если они показывают цифру, которая на 15 % и более ниже идеального показателя для вашего роста, пора бить тревогу. Напомним, что оптимальный вес рассчитывается по формуле индекса массы тела:
ИМТ = масса тела (кг) / рост2 (м)
ИМТ в норме должен находиться в пределах от 18 до 25 кг/м2.
Обезвоживание
С одной стороны, может показаться, что вода – это способ охладиться, а не согреться. Однако на самом деле вода задерживает тепло, которое впоследствии выделяется небольшими «порциями». И если вы пьёте слишком мало, согреться вам может быть очень сложно. Решить эту проблему проще простого: выпивайте как минимум восемь стаканов воды в день, а если тренируетесь – ещё больше, в соответствии с нагрузками и потерями жидкости.
Недосыпание
Учёные до сих пор не могут точно ответить на вопрос, как связан недостаток сна с ощущением холода. Возможно, когда мы спим слишком мало, наш гипоталамус, ответственный за терморегуляцию, работает недостаточно хорошо, а быть может, проблему вызывает замедление обмена веществ, из-за чего вырабатывается меньше тепла и замедляется кровообращение. Как бы то ни было, если вы отводите на сон меньше семи часов в сутки, не удивляйтесь, что вам сложно расстаться с шерстяным свитером даже в разгар весны.
Как видим, постоянное чувство холода может быть и следствием довольно невинных и легко решаемых проблем, и признаком серьёзных заболеваний. Если вы никак не можете согреться, ответьте на несколько вопросов. Как давно вы мёрзнете? Усугубляется ли в последнее время проблема? Есть ли у вас какие-то другие симптомы нездоровья? И если ответы положительны, не медлите: записывайтесь к врачу, чтобы выявить настоящую причину озноба и, наконец, согреться.
Марина Поздеева, провизор, медицинский журналист
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Источник
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют “седалищный нерв”. Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги – ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
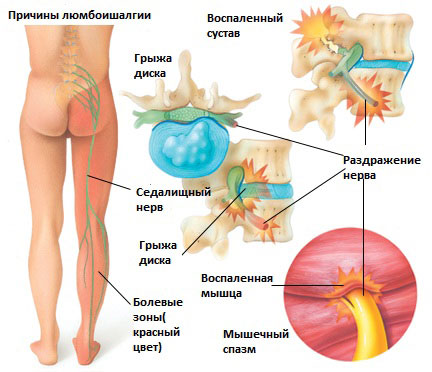
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва – по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок – симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 – 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Источник
