Грыжи позвоночника и эпилепсия

Я знаю, что несколько болезней паразитарного характера вызывают эпиприступы…..но проценты очень малы, что именно из-за паразитов….
У меня киста в гайморовой пазухе. Невропатолог осторожно говорит, что возможно причина в этом. Кисту обнаружили случайно, она мне не мешает. Но на ЭЭГ обнаружили очаг, так что киста не при чем….думаю…
Про позвоночник слышала, мне его прощупали, дискомфорта не было. Так что это не причина.
2 Светлана Логинова и всем остальным…..
Не стоит путать эпилепсию (самостоятельное заболевание, основное проявление которого-периодически возникающие судороги) и судорожные припадки (единичные), которые возникают, например, при недостаточности мозгового кровообращения, врождённой сосудистой патологии или на фоне трвмы и т. п.
Часто очаг (свойственный именно Эпилепсии) выявить не удаётся из-за его небольших размеров. Но сейчас очень много методов исследования головного мозга (например Магнитно-резонансная томография), которые позволяют найти “источник”.
Так ведь сами врачи при установке диагноза смешивают эти понятия…
И НИЧЕГО нам не объясняют!
Невропатолог на консультацию потратила 7 минут, причем половину времени разговаривала по телефону с кем-то. Мыслями была в отпуске.
я себя в этом плане давно спустила с неба на землю… знаю, что у меня, иллюзий не строю…
а моя врач после моих жалоб предложила сменить таблетки…как будто я им кролик подопытный….сегодня одно, завтра другое…
Но пока причина не ясна до конца, можно помечтать и поверить в лучшее))))))
Героиня на Героине Оленька, не подопытный кролик. таблетки надо менять, если дошли до максимальной дозировки, а эффекта нет, или переходить на политерапию, когда и препараты второго ряда оказались неэффективными.
Алексей прав, чаще всего основной очаг не выявляют.. Мне когда делали справки для военкомата, так и не выяснили основную причину..
кстати,кстати….Я согласна с выше отписанными что есть проявление именно в обасти шеи,иногда у меня возникает старнное чувство что перед “дерганьем” что то происходит с шеей со стороны спины…и после того как шарахнет. как будто все именно в шее по ниточки сходится во одно …незнаю…прадва пока эпилептологу еще не говорила об этом только 2 раз пойду,специально больше замечаний накапливаю.чтоб потом все все рассказать чего да как где происходит…
Безусловно, сосудистая патология может играть на рояле, как причина-солист эпилепсии. Чтобы убедится наверняка, существует ряд исследований оных: КТ, МРТ, доплерография, ангиография и еще вагон (я советовал бы последнее).
Поймав за руку “плохой” сосуд, мы наречем эпилепсию симптоматической. Аминь
Светлана, да! мне говорили то же самое! типа травма врожденная…
Дочке сейчас 4.6года, 2года назад случился 1 приступ, анализы, ээг мрт, все норм. Назначили трилептал, летом были в отпуске, хорошая женщина “травница” сказала что у ребенка не эпи, а защемление позвонков шейных, что провоцирует приступы, делали доплер ничего не показал, перерыла весь инет, защемление можно увидеть только на мрт, нам отказывают в мрт позвонков, типо нет показаний, что делать? Может и правда нет никакой эпилепсии и я зря ребенка пичкаю лекарствами 2 года уже. И кстати приступы у нас повторяюются после физ. нагрузки
Светлана, я немного не правильно написала, на ЭЭГ во сне увидели активность, на обычном ничего
Светлана, сегодня записалась в академию к Коростовцеву Дмитрию Дмитриевичу, что нибудь можете о нем сказать?
Ого какая тема
У меня 2 грыжи во 2 шейном отделе
May, они вас как то беспокоят эти грыжи и как вы узнали какое обследоване делали,
Елена, не знаю беспокоят ли они. Но давление, головные боли, есть. Я настояла на МРТ шейных отдело
Мне первый врач сказал, что у меня алкогольная эпи. Я перестала пить совсем, но приступы продолжались, правда стали спокойнее. Пришла на тибетский биоточечный массаж, врач сказал, что алкоголь пить нельзя, но основная причина – мой шейный остеохондроз, сейчас хожу лечить позвоночник…
Источник
Эпилепсия имеет народное название – “черная болезнь.” Возможно потому, что по рекомендации народных целителей больного накрывают во время приступов черным материалом, считается что это облегчает ему страдания. В прошлом ее часто называли “царской болезнью”, ведь многие цари и великие полководцы страдали этим недугом. Из истории известно, что Ганнибал, Александр Македонский, Юлий Цезарь, а также Петр Первый имели это заболевание.
Эпилепсия имеет много разновидностей. Легкую, среднюю и тяжелую формы. Приступы этой болезни связаны с отключением сознания. Некоторые больные чувствуют приближение приступа напоминанием. Перед этим появляются тошноты, ком в горле, тяжесть в теле и т.п. то называется аура. Но чаще приступы бывают безо всяких предупреждений – внезапно. Кто-то страдает от этих приступов раз или два в месяц, а некоторые – ежедневно, а то и по несколько раз в сутки. Учащению приступов способствуют и погодные условия, лунные фазы, стрессы, переживания, а
бывает и чрезмерная радость.
Лекарственные препараты традиционной медицины лишь частично смягчают приступы, или уменьшают их количество, но полностью не излечивают эту болезнь.
Что делать если у Вашего ребенка обнаружена эта болезнь? Для того что бы избавиться от эпилепсии надо понять причины ее возникновения. У большинства – это банальное искривление шейного отдела позвоночника (сколиоз).
При исправлении сколиоза, а это доступно в любом возрасте, освобождается зажатие нервов, нервных окончаний, артерий, вен, и человек сразу же чувствует себя полноценным. Чаще всего это происходит так быстро и без медикаментов, что все это можно отнести к волшебству. Так считает Виктор Семенович Очеретный, врач по образованию, но целитель самоучка по жизни. Он активно применяет методы мануальной терапии и уже излечил от этого недуга многих больных.
К таким же выводам о истоках этой болезни пришел и Врач-ортопед и нейрореабилитолог из Нижнего Новгорода, доктор медицинских наук Анатолий Петрович Ефимов. Вот что он пишет.
«Повреждение шейного отдела позвоночника чаще происходит во время тяжелых родов, особенно, если приходиться акушерам применять силу, чтобы помочь женщине родить. Тогда и возникает у ребенка вывих или подвывих одного из шейных позвонков, обнаружить который сразу не удается. Нередко обнаруживаются и неправильно сформировавшиеся шейные позвонки, тут винить никого нельзя – ошибка природы. Любая из деформаций шейного отдела позвоночника приводит к сдавливанию сосудов и нервов шеи, нарушению оттока спинномозговой жидкости и повышению внутричерепного давления. А уже эти нарушения становятся причинами припадков судорог. Убери их и не будет припадков. Эпилепсия исчезнет, потому что её и не было! А были судороги, вызванные кислородным голоданием мозга… Нужно поставить на место позвонки, наладить кровоток в сосудах шеи, нормализовать внутричерепное давление. Нужно дать мозгу возможность свободно дышать – тогда не будет судорог.»
При родах позвонок лишь слегка смещается, а в дальнейшем наступает момент (иногда уже к 15 -17 годам), когда артерия, снабжающая мозг кровью, пережимается настолько что происходит приступ. На почве сколиоза при переохлаждении, перенесении различных болевых факторов, сопровождаемых испугом или сильным стрессом, и заболевают ЭПИЛЕПСИЕЙ.
Итак, эпилепсия излечима, если конечно нет органических поражений головного мозга (что встречается нечасто). После прекращения приступов, надо поддерживать свою физическую форму хотя бы элементарной зарядкой по утрам, чтобы навсегда забыть о страшном диагнозе.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Подписаться
Источник
Игорь Шенцев
Здраствуйте Алан Таймуразович. У меня с женой такая проблема. Жена 1990г.р. (ей 23 года). В 2009г (в 19 лет) жена попала в небольшую аварию и получила ЧМП не тяжелую удар головой об лобовое стекло. Ничего такого не было до января 2012г.
2 января 2012г с ней случился приступ, сопровождавшийся судорогами во сне ночью (очень похож на эпилептический) сопровождавшийся хрипом и внешне казалось что ей не хватает воздуха. Приступ прошел через минут 5-7. Вызвали скорую сказали похоже на эписиндром но мы подумали что может из-за шампанского. Спустя полгода приступ повторился аналогично во сне. Затем опять в январе 2013г. Приступы длились не долго. Пизнаки абсолютно такие же. Особенности что сильно болела шея после них, и хрип (ртом старается глотнусть воздух но не получается). После приступа затруднена речь, чуть заторможенность и боль в мышцах (особенно шея).
Сняли МРТ головного мозга. Заключение: МР-признаков очаговых и диффузных изменений вещества головного мозга не выявлено. (Прилагаю заключение МРТ).
Сняли ЭЭГ Заключение: Умеренно-выраженные диффузные именения биоэлектрической активности головного мозга. Эпилептиформной активности не выявлено. (Прилагаю заключение ЭЭГ)
К врачу обратились сразу сказал – возможно эпилепсия прописал депакин хромо и пантогам. Пить препараты такие не стали. Начали лечиться травами разлиные сборы заваривать и пить нашли рецепты. (1 сбор: Дягиль лекарственный корень, Валериана корень, Пустырник трава, полынь корень; 2 сбор: Омела белая трава, Полынь корень, Хвощ полевой тарва, Мелиса трава и Солодка голая трава) 3 месяца один сбор заваривали и пили 3 месяца другой. 3 раза в сутки по 50 грамм.
Пока начинали пить приступов не было. Затем жена перестала и в июле приступ случился опять. но основные жалобы были на шею. Решили что проблема в шейном отделе позвоночника. Потому что во время приступа шея дергается и хрипит (как будто воздуха не хватает). Может голову как-то не так ложит и не хватает кислорода и случается приступ. Прошли МРТ шейного отдела позвоночника. Заключение: Начальные МР-признаки дегенеративно-дистрофических изменений в сегментах C3-C6 (хондроз). Небольшие медиальные протрузии дисков С3, С4, С4-С5. Сказали что все вроде в норме. (Прикладываю резальтаты МРТ позвоночника) В октябре опять приступ. Шея и хрипела. ВСЕ приступы были только во сне…. Что все таки эпилепсия или может все таки что то в шейном отделе??? не хочется начинать пить эти препараты. Думали может к професоору Ефимову сходить (он именно этот момент так красочно описывает что путаю эпилепсию с проблемами с позвоночником) но очень много отрицательных отзывов, шарлотан говорят. Хотелось бы услышать еще мнение специалиста прежде чем приступать к препаратам. Заранее спасибо.
Добрый день!
Эпилептические приступы и шейный остеохондроз два разных заболевания. Если был классический приступ с прикусом , языка и упусканием мочи, то можно и клинически поставить д-з эпилепсии. На ЭЭГ нет патологии, но это еще не о чем не говорит.Еще необходимо уточнить , что предшествует приступу. может быть прием алкоголя, стресс, работа за компьютером? Если найдете причину , то её надо устранять, соблюдать режим труда и отдыха.В противном случае, Вам стоит принимать препараты, которые вам прописал эпилептолог, бояться их не стоит, а вот промедление более опасно. Так, что принимайте препараты.
С уважением, доктор Дзампаев А.Т.
Консультация врача невролога на тему «Эпилепсия или что???» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Источник
Межпозвоночная грыжа — распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку — фиброзное кольцо. Внутри него заключено пульпозное ядро — студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу — полностью или частично.
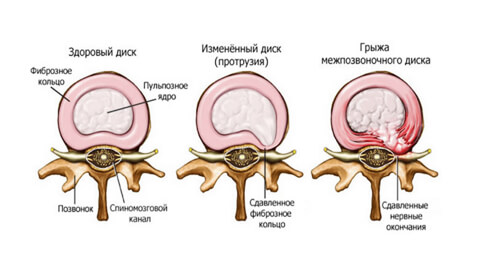
Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина — первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе — возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника — лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
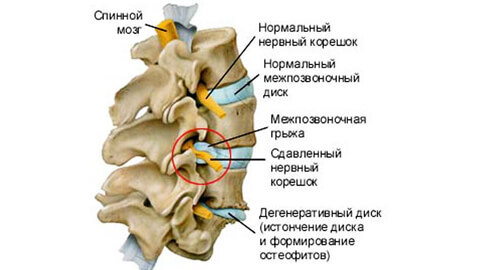
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию — резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе— это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице — простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность — полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен — тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента — нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача — облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази — раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка — рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе — следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения — 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент — исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник — поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении — бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
