Грыжа поммера поясничного отдела позвоночника
Программа лечения Врачи Цены Отзывы
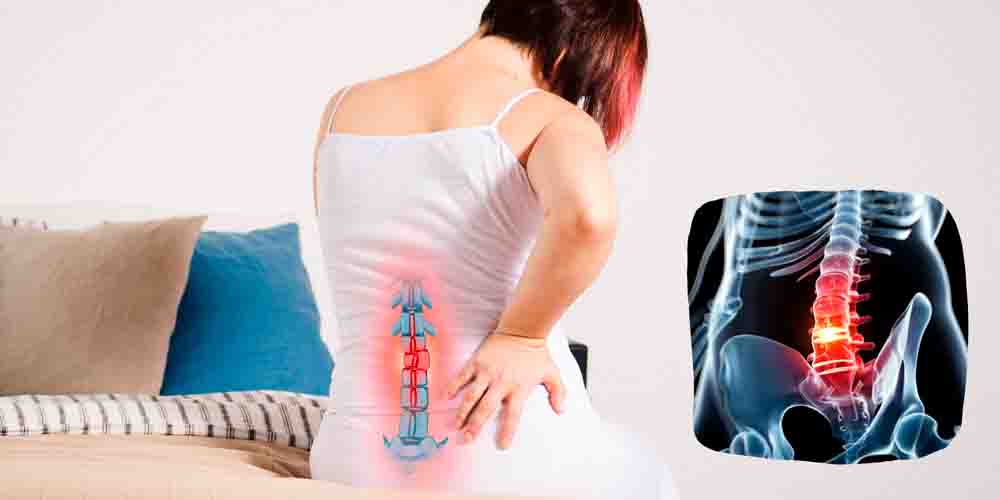
Существуют разные виды межпозвоночных грыж, и от того, какая часть тела болит, можно предположить, где она появилась. С трудом поднимается рука? Вините шейный отдел. Не получается выпрямить спину? Проблема локализируется в пояснице. Точно определить природу заболевания поможет обследование. Если не обратиться к врачу, боль способна мучить неделями, и даже остаться навсегда.
Строение позвоночника
Чтобы лучше понять, что представляет собой разные виды межпозвоночной грыжи и как они возникают, нужно иметь некоторое представление о строении позвоночника. Состоит позвоночник из 32 костно-хрящевых структур (плюс-минус несколько единиц), которые последовательно прикреплены друг к другу:
- Верхние 24 позвонка соединяются дисками, фасеточными суставами, мышечно-связочным аппаратом. Сочленения смягчают толчки, сотрясения, которые отдают в позвоночник при движении.
- Нижние девять структур у взрослых слиты – 5 в крестце, 4 в копчике.
Почти все позвонки (кроме 1 и 2) имеют схожее строение. Состоят они из:
- Тела – находится спереди, выполняет опорную функцию. Верхняя и нижняя часть прикреплена к межпозвоночным дискам.
- Дуги – расположена сзади, состоит из 11 частей (2 ножек, 2 пластинок, 7 отростков). Пластинки соединяются со связками, ножки – с телом позвонка. Отростки прикрепляют мускулы, связки, воздействуют на них.
Между позвонками находится смягчающая «подушка» – диск. Он состоит из мягкого центра (ядра), заключенного в очень прочную оболочку (фиброзное кольцо).
Любой вид грыжи позвоночника возникает, когда:
- Нарушается целостность кольца.
- Ядро диска выпячивается в позвоночный канал и сдавливает нервы, вызывая боль.
Межпозвоночные грыжи склонны уменьшаться и исчезать, поэтому редко требуют хирургического вмешательства. Лечение предусматривает в основном массаж, ЛФК, анальгетики.
Классификация по виду тканей, выступающих за пределы позвонка
Ситуация, когда пульпозное ядро растягивает и разрывает фиброзное кольцо – самая типичная, но не единственная разновидность грыжи позвоночника.
Также грыжи бывают:
- Костные – нервные корешки сдавливаются костными наростами, которые образовались по краям позвонка. Такой вариант встречается в пожилом возрасте, сопровождается постоянной болью.
- Хрящевые – результат различных воспалений, при которых хрящевая ткань потеряла эластичность. Она неспособна сопротивляться давлению позвоночника, который выталкивает ее в другую структуру. Примером такого варианта является грыжа (узелок) Шморля.
Грыжа Шморля
 Грыжа Шморя может быть задней, передней, центральной или боковой
Грыжа Шморя может быть задней, передней, центральной или боковой
При грыже Шморля выпячивание не затрагивает нервных волокон, поэтому болевые ощущения бывают редко. Патология поражает замыкательные пластины, которые отделяют диск от тел смежных позвонков. При такой грыже хрящ пластин проникает в тело позвонка, состоящий из губчатой ткани. Это принципиально отличается ее от других видов грыж дисков.
Патология обычно затрагивает поясничный или грудной отдел. Она носит наследственный характер. Формируется, когда ребенок начинает быстро расти. Мягкие ткани успевают вытянуться, а костные отстают. Из-за этого в губчатом теле позвонка появляются пустоты, в которые продавливаются замыкательные пластинки.
Грыжа Шморля пояснично-крестцового отдела может быть спровоцирован травмой, когда диск смещается, образуя дефект. Еще одна причина – дегенеративные болезни позвоночника (остеопороз, остеоартроз), когда хрящ теряет эластичность, формируя узел.
Такая грыжа обычно не имеет симптомов. Опасна тем, что межпозвоночный диск может провалиться в тело позвонка, нарушив его работу. При этом узелок – самое слабое место позвонка, может стать причиной его повреждения при больших физических нагрузках, сильном ударе.
Первичные и вторичные грыжи
Выпячивания бывают:
- первичные – здоровый позвоночник подвергся сильной нагрузке или травме;
- вторичные – болезни позвоночника (разрушение дисков, сколиоз, остеохондроз, ревматизм).
Основная причина первичных межпозвоночных выпячиваний – дегенерация дисков, спровоцированная наследственностью, нарушением метаболизма, травмой, возрастными деформациями. Плохое кровоснабжение – частая причина дегенеративных вторичных изменений диска. Капилляры к нему впритык не подходят, поэтому питание получает при движении. Когда человек ведет малоподвижный образ жизни, кровь к диску не доходит, и он со временем истончается.
Одна из распространенных причин вторичной дегенерации диска – слишком сильное сокращение окружающих его мышц, из-за чего они его сжимают в тиски, препятствуя поступлению кровотока. Он теряет влагу, становится хрупким.
Какой бы не была причина межпозвоночной грыжи, отсутствие лечение чревато последствиями. Острая боль способна лишить человека подвижности и даже приковать к постели.
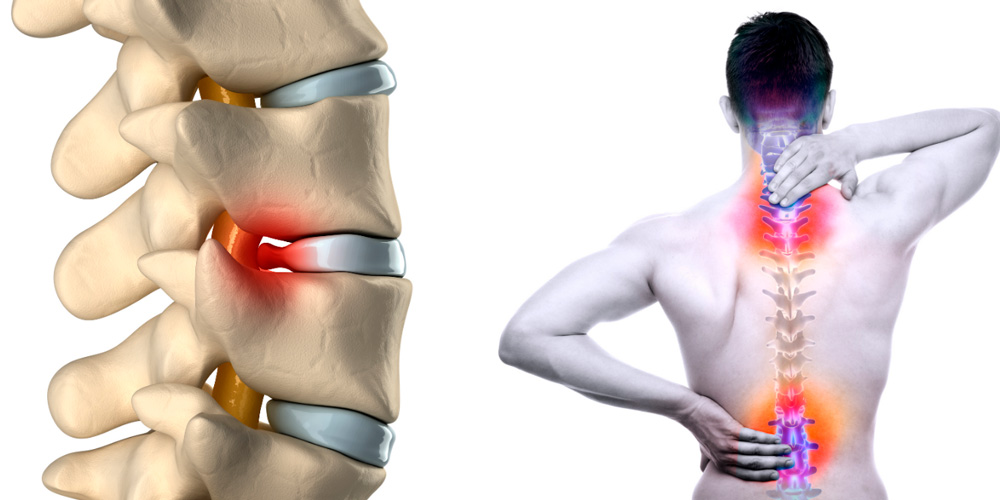
Классификация грыж по месту локализации
Фиброзное кольцо часто разрывается в пояснично-крестцовом отделе. Реже – в районе шеи, очень редко – в грудной клетке.
Грыжа пояснично-крестцового отдела
Межпозвонковые диски внизу спины не только смягчают удары позвонков друг о друга, но и помогают поддерживать верхнюю часть тела. Также они обеспечивают возможность двигаться в широком диапазоне (во всех направлениях).
Основные причины выпячивания в пояснично-крестцовом отделе – сильная нагрузка, дегенерация диска. Частый симптом при этом – тупая боль в пояснице, которую сопровождает скованность суставов. При движении дискомфорт усиливается, возникает после долгого стояния или сидения, ходьбы на небольшое расстояние. Наклоны вперед, смех, чихание или другое внезапное действие могут усилить симптом.
Боль бывает такой мучительной, что человек неспособен нормально выпрямить позвоночник и даже двигаться. Разрыв фиброзного кольца вызывает радикулит, дискомфорт в ногах вдоль седалищного нерва по задней части ноги.
Другие симптомы межпозвонковой грыжи в поясничном отделе:
- Боль в ногах – бывает сильнее дискомфорта в пояснице. (Но, если она распространяется по ноге вдоль седалищного нерва, это радикулит).
- Жгучая, острая, электрическая или пронизывающая боль.
- Дискомфорт возникает в разных местах, что зависит от расположения выпячивания. Он ощущается в нижней части спины, ягодицах, бедрах, голени и даже стопе и пальцах ног.
- Боль обычно затрагивает одну сторону тела.
- Неврологические симптомы – онемение, покалывание в ноге, стопе, пальцах.
- Проблемы при подъеме стопы при движении.
Если грыжа позвоночника вызвана спазмами мышц нижней части спины, ее можно облегчить, если:
- 1-2 дня провести в постели, подложив подушку под колено;
- прикладывать тепло или лед;
- сидеть, опираясь на удобную спинку.
 Фиброзное кольцо часто разрывается именно в пояснично-крестцовом отделе
Фиброзное кольцо часто разрывается именно в пояснично-крестцовом отделе
Грыжа грудного отдела
Средняя часть спины – самый неподвижный отдел позвоночника, поэтому грыжи появляются тут редко. Основные причины их возникновения – деформация диска, травма, трещины, изменение формы позвонков. Иногда между диском и спинным мозгом образовывается рубцовая ткань, способная спровоцировать дефект фиброзного кольца.
Распространенные симптомы грудной грыжи:
- боль в верхней, средней части спины;
- «сжатие» сердца, покалывание, прострелы в груди;
- головные боли, когда человек сидит или лежит в определенной позе;
- онемение, мурашки или жжение в ногах;
- проблемы с ходьбой, больно двигать нижней конечностью;
- слабость в руках или ногах;
- проблемы с мочеиспусканием или дефекацией.
Грыжа шейного отдела
Основные причины грыжи шейного отдела – деформация диска, сколиоз, остеохондроз. Боль при ней бывает слабовыраженной, ноющей или острой.
Симптомы грыжи шейного отдела:
- Боль отдает в правое или левое плечо, между лопатками. Она распространяется по руке, способна дойти до кисти, пальцев.
- Онемение, покалывание в плече, руке, кистях.
- Слабость рук, кистей.
- Определенные положения или движения шеи усиливают боль.
- Скованность в шее, ее трудно наклонить или повернуть в сторону.
Классификация грыж в зависимости от размера
Чем больше размеры выпячивания, тем хуже самочувствие. Самое маленькое образование появляется в области шеи, наиболее крупное – в пояснице. Классификация межпозвоночных грыж по размеру такая:
- Малые (от 1 до 5 мм).
- Средние (от 6 до 8мм).
- Большие (от 9 до 12 мм).
- Огромные (от 12 мм).
Маленькие, средние, крупные образования лечат традиционными методами. Огромные выпячивания требуют операции, если сильно пережимают нерв позвоночника, вызывают недержание мочи, кала, паралич, у мужчин – импотенцию.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
Виды по степени выпячивания
Еще одна классификация выделяет грыжи по степени их выхода за пределы межпозвоночного пространства, целостности фиброзного кольца. Существуют такие виды – протрузия, пролапс, экструзия, секверстрация.
Протрузия
Разновидность малой грыжи позвоночника, когда повреждаются лишь внутренние волокна фиброзного кольца, само оно не разрывается. Причина – деформация и обезвоживание межпозвонкового диска, из-за чего снижается его упругость. В кольце появляются трещины, ухудшается фиксация позвонков друг с другом.
Выпячивание происходит при вертикальных нагрузках. Поэтому если при обследовании пациент лежал, дефект можно не заметить. Образование часто возникает в поясничном отделе позвоночника, реже – в зоне шеи и груди. Сдавление нервных окончаний быстро проходит. От места выпячивания зависит и характер болевых ощущений:
- грудной отдел – ноют сердце, легкие, другие органы внутри грудины;
- поясничная зона – дискомфорт в спине, онемение в ногах, паховой зоне;
- шейный отдел позвоночника – боль в шее, снижение артериального давления, головная боль, шум в ушах.
Пролапс
Пролапс – это грыжа позвоночника средних размеров, которая характеризуется частичным выходом ядра в спинномозговой канал. Кольцо может просто сильно растянутся или порваться. Ядро сдавливает нервные корешки, вызывая воспаление и отек тканей.
Появление выпячивания сопровождается хронической болью, нарушением чувствительности в пояснице, шее, ногах и руках. Дискомфорт усиливается при резких движениях (кашле, чихании), способен уложить человека в постель на несколько дней.
Пролапс обычно появляется в пояснице. Основная причина – травма позвоночника из-за подъема тяжестей, резкого выпрямления с поворотом, работы в неудобном положении, переохлаждения, стресса.
Экструзия
Экструзия – грыжа, при которой фиброзное кольцо разрывается, но продольная связка остается цела. Дискомфорт появляется, если пульпозное ядро задевает нервные корешки.
Болевые симптомы могут быть разными, в зависимости от размера и смещения выпячивания. При сильном сдвиге возникает тупой спазм в шее, который переходит на голову, в плечо. Возможно онемение, покалывание, нарушение чувствительности кожи. При грудной экструзии болит сердце, ребра, желудок, кишечник. При поражении поясничного отдела появляются проблемы в пояснице, паху, ногах. Развитие патологии чревато нарушением мочеиспускания, эрекции у мужчин.
 Протрузия, пролапс, экструзия, секверстрация – виды грыж по степени их выхода за пределы межпозвоночного пространства
Протрузия, пролапс, экструзия, секверстрация – виды грыж по степени их выхода за пределы межпозвоночного пространства
Секверстрация
Секвестрация – тяжелая форма грыжи, которая характеризуется образованием секвестра – выпадением ядра или части диска в позвоночный канал. Из-за разрыва продольной связки пульпозное ядро полностью или частично отделяется от диска. Оно выпадает в канал, сдавливая нервы. Образование может остаться на месте или мигрировать вверх или вниз, имитируя грыжу другого позвонка.
Диагноз обычно ставят пожилым людям. Яркий симптом – прострелы в спине, которые отдают в ноги или руки с последующим онемением, иногда параличом.
Анатомическая классификация грыж
В зависимости от того, прикреплено ядро или потеряло связь с диском, выделяют такие виды позвоночных грыж:
- Свободная – между выпячиванием и диском сохраняется связь, поэтому она остается на месте.
- Блуждающая – это секвестрированная грыжа, когда ядро теряет связь с диском, сильно сдавливает нервы, спинной мозг. Образование может отойти на большое расстояние, блуждать по всему позвоночнику.
- Перемещающая – возникает под влиянием резкой нагрузки, давления или травмы позвоночника, которые вызывают вывих ядра диска. Когда давление уходит, ядро возвращается на место или остается выпяченным.
Топографическая классификация грыж по локализации
Еще одна классификация разделяет грыжи позвоночника, в зависимости от того, куда они выступают.
Внутри-спинномозговое выпячивание
Грыжа выпадает в позвоночный канал, затрагивая спинной мозг. В этом районе находится много нервных волокон, сдавливание которых может привести к различным проблемам внутренних органов, вплоть до паралича.
По направлению выпадения выделяют такие виды внутри-спинномозговых грыж:
- Заднесрединная – ядро выпадает в заднюю часть и сдавливает срединный мозг по центру канала. Это опасно, поскольку сюда приходится самая большая нагрузка. Тут проходит нервы, которые иннервируют работу внутренних органов. Передавливание нервов может отдавать в любую часть тела. В тяжелых случаях межпозвонковая грыжа вызывает парез.
- Срединная или медиальная – ядро выпадает по центру позвоночного канала, способно передавить спинной мозг. В тяжелых случаях необходима операция, иначе может нарушиться функция тазовых органов.
- Околосерединная (парамедианная) – межпозвонковая грыжа возникает возле серединной линии, может передавить нервные волокна и спровоцировать паралич ног. Также парамедианная грыжа вызывает стеноз позвоночного канала, парапез (ослабление мышечной силы конечностей).
- Заднебоковая – выходит через заднюю половину фиброзного кольца сбоку от средней линии. Она бывает:
- Фораминиальная – находится в фораминальном отверстии позвоночника, откуда выходит спинномозговой корешок из канала. Это болезненный тип грыжи. Если возникает в поясничном отделе, может ощущаться слабость в стопе, когда нельзя стать на носок или пятку.
- Экстрафораминальная – находится вне пределов форамидального отверстия, сбоку от корней дуг позвонка. Дискомфорт возникает, когда большой секвестр окутывает со всех сторон нервный корешок. Боль держится постоянно, интенсивность не снижается, хирургическое вмешательство быстро исправляет ситуацию.
- Боковая – ядро отрывается от диска и оказывается в латеральном кармане, самом узком месте у входа нерва в просвет позвоночного канала. Если образование там остается, боль держится постоянно, отдает в ногу, анальгетики не помогают. Нужна операция.
 Внутри-спинномозговая грыжа выпадает в позвоночный канал, затрагивая спинной мозг
Внутри-спинномозговая грыжа выпадает в позвоночный канал, затрагивая спинной мозг
Заднее выпячивание
При задней (дорзальной) грыже выпячивание характеризуется выпадением в заднюю часть позвоночного канала. В тяжелых случаях вызывает не только боль, но и паралич конечностей, проблемы с мочеиспусканием, дефекацией. Такая грыжа часто требует хирургического лечения.
Переднее выпячивание
Передняя (вентральная) – это самый безопасный вид межпозвонковой грыжи, поскольку выпадает она кпереди от тела позвонка. Также есть переднебоковые виды, расположенные за чертой передней полуокружности позвонков. На эту часть приходится наименьшая нагрузка, поэтому ее возникновение неопасно, редко вызывает боль. Передние грыжи обнаруживаются случайно во время рентгена.
Диффузное выпячивание
Характеризуется поражением всего фиброзного кольца, которое равномерно растягивается под давлением ядра. Самой опасной считается заднее диффузное образование. Оно способно перекрыть позвоночный канал, сдавить спинной мозг, нервные корешки. На определенном этапе кольцо может разорваться, ядро – оторваться. Обычно диффузная грыжа располагается в поясничном отделе, но нередко фиксируется и в других частях позвоночника.
Подход к лечению разных видов грыж в клинике «Парамита»
Если часто появляются прострелы, купите обезболивающую мазь (Индометацин, Диклофенак). К пострадавшему участку можно приложить кусочек льда, предварительно закутав в полотенце, чтобы избежать повреждения кожи. Держите 15 минут, после чего уберите. Но, если межпозвоночную грыжу не лечить, боль будет мучить несколько недель, может стать постоянной. В зависимости от дислокации, больной неспособен нормально наклоняться, поворачивать шею, поднимать руку, ногу, стоять, сидеть.
Не надо игнорировать боль. Специалисты клиники Парамита используют в работе:
- упражнения ЛФК;
- проверенные методы нетрадиционной медицины – акупунктуру, мануальнкю терапию, массаж, рефлексотерапию и др.;
- физиотерапию – электрофорез, Дарсонваль, лазеротерапию, ударно-волновую терапию.
Прежде чем прописать лечение, врач назначает диагностику – рентген, КТ, МРТ. Они позволяют оценить состояние мягких и костных тканей, размер и дислокацию грыжи, точно определить ее вид.
К операции при любом типе грыж стоит прибегать только, если анализ показывает невозможность другого решения – сильные постоянные боли при грыже позвоночника, риск пареза, паралича.
Источник
Межпозвоночная грыжа поясничного отдела – выпячивание межпозвонкового диска за пределы тел позвонков в поясничном отделе позвоночного столба. Клинически манифестирует люмбалгией и позвоночным синдромом. Осложняется дискогенной радикулопатией и миелопатией. Диагностируется преимущественно по данным МРТ позвоночника. Лечение может быть консервативным (противовоспалительные средства, миорелаксанты, вытяжение, мануальная терапия, физиотерапия, ЛФК, массаж) и хирургическим (лазерная вапоризация, электротермальная терапия, микродискэктомия, дискэктомия, установка B-Twin-импланта).
Общие сведения
Межпозвоночная грыжа поясничного отдела выступает серьезным осложнением остеохондроза позвоночника. Ее формирование может быть обусловлено как пониженной двигательной активностью, так и чрезмерными нагрузками на позвоночный столб. Наиболее часто грыжа локализуется в дисках, расположенных между последними 2-мя поясничными позвонками (L4 и L5) или между последним поясничным позвонком (L5) и первым крестцовым (S1). В отдельных случаях наблюдается поражение дисков между 3-м и 4-м поясничными позвонками (L3 и L4), крайне редко – в верхних дисках поясничного отдела.
Заболеванию подвержены люди в возрастной категории 30-50 лет, чаще мужчины. Межпозвоночная грыжа поясничного отдела может манифестировать яркой клинической картиной на ранних стадиях, а может иметь длительное субклиническое течение вплоть до развития осложнений. Распространенность, трудоспособный возраст пациентов, вероятность инвалидизируюших осложнений ставят поясничную грыжу в ряд актуальных проблем современной вертебрологии, неврологии и ортопедии.
Межпозвоночная грыжа поясничного отдела
Причины грыжи поясничного отдела позвоночника
Межпозвоночная грыжа поясничного отдела формируется вследствие происходящих в межпозвонковом диске дегенеративных изменений, причиной которых являются локальные дисметаболические нарушения. Расстройство трофики диска сопровождается понижением его гидрофильности и эластичности. В таких условиях травма или неадекватная нагрузка на позвоночник приводят к образованию трещин или надрывов межпозвонкового диска, в результате чего он выпячивается за пределы тел позвонков, между которыми находится. Образуется протрузия диска. Дальнейшее развитие заболевания приводит к разрыву фиброзного кольца диска с выпадением пульпозного ядра. Формируется экструзия диска. Зачастую она становится причиной таких осложнений поясничной грыжи, как компрессия спинномозгового корешка и сдавление спинного мозга. В первом случае развивается корешковый синдром (радикулит), во втором – компрессионная миелопатия.
Среди причин нарушения трофики межпозвонкового диска наиболее распространенными являются недостаточная двигательная активность и неправильное распределение нагрузки на позвоночный столб. Последнее может быть обусловлено аномалиями развития позвоночника, приобретенным искривлением позвоночника (чрезмерным поясничным лордозом, сколиозом), статической или динамической нагрузкой в неудобной позе, подъемом тяжестей, перекосом таза (например, вследствие дисплазии тазобедренного сустава), ожирением. К основным этиофакторам поясничной грыжи относят также перенесенные травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника, подвывих позвонка), дисметаболические процессы в организме, различные заболевания позвоночника (болезнь Бехтерева и другие спондилоартриты, спондилоартроз, болезнь Кальве, туберкулез позвоночника и др.).
Симптомы грыжи поясничного отдела позвоночника
В своем клиническом развитии межпозвоночная грыжа поясничного отдела обычно проходит несколько стадий. Однако у ряда пациентов отмечается длительное латентное течение, и манифестация грыжи происходит только на стадии возникновения осложнений. Основными клиническими синдромами выступают болевой и позвоночный.
Болевой синдром в начале заболевания имеет непостоянный характер. Возникает преимущественно при физической нагрузке на поясницу (наклоны, подъем тяжести, работа в позе наклона, длительное сидение или стояние, резкое движение). Боль локализуется в пояснице (люмбалгия), имеет тупой характер, постепенно исчезает в удобном горизонтальном положении. Со временем интенсивность болевого синдрома нарастает, люмбалгия становится постоянной и ноющей, разгрузка позвоночника в горизонтальном положении приносит пациентам лишь частичное облегчение. Присоединяется позвоночный синдром, возникает ограничение двигательной активности.
Позвоночный синдром обусловлен рефлекторными мышечно-тоническими изменениями, возникающими в ответ на хроническую болевую импульсацию. Паравертебральные мышцы приходят в состояние постоянного тонического сокращения, что еще более усугубляет болевой синдром. Мышечный гипертонус, как правило, выражен неравномерно, вследствие чего происходит перекос туловища, создающий условия для развития сколиоза. Уменьшается объем движений в поясничном отделе позвоночника. Пациенты не способны до конца разогнуть спину, наклониться, поднять ногу. Наблюдаются затруднения при ходьбе, при необходимости встать из положения сидя или сесть.
Осложнения
Корешковый синдром (радикулопатия) манифестирует, когда межпозвоночная грыжа поясничного отдела увеличивается настолько, что начинает соприкасаться со спинномозговым корешком. Вначале происходит раздражение корешка, что проявляется трансформацией болевого синдрома из люмбалгии в люмбоишиалгию и появлением сенсорных нарушений по типу парестезии (ощущение покалывания и «ползанья мурашек»). Боль становиться стреляющей, распространяется от поясницы в ягодицу и ниже по ноге со стороны вовлеченного в патологический процесс корешка. Пациенты характеризуют болевой синдром как прострел, возникающий при движениях в пояснице и ходьбе. Наиболее благоприятной позой, облегчающей боль, становиться сгибание больной ноги в положении лежа на здоровой стороне.
По мере увеличения поясничная грыжа начинает сдавливать спинальный корешок, приводя к появлению и прогрессированию симптомом выпадения. Наряду с парестезиями в ноге пораженной стороны отмечается онемение и понижение чувствительности. Возникает слабость и гипотония мышц ноги, вследствие чего пациент не может подняться на носки, присесть, поднять ногу на ступеньку. Пораженная нога истончается, возникает сухость кожи или гипергидроз, трофические расстройства, особенно выраженные на стопе.
Дискогенная миелопатия наблюдается, когда поясничная грыжа начинает сдавливать вещество спинного мозга. Вначале ее симптомы затрагивают только пораженную сторону, но в последующем могут приобретать двусторонний характер. Болевой синдром теряет свою интенсивность. На первый план выходит моторный и сенсорный неврологический дефицит. Развивается периферический вялый парез нижней конечности с выпадением сухожильных рефлексов. Присоединяются тазовые расстройства. Вследствие сенсорных нарушений наблюдается сенситивная атаксия.
Диагностика грыжи поясничного отдела позвоночника
Заподозрить образование поясничной грыжи в начальных стадиях затруднительно, поскольку ее клиническая картина сходна с симптомами неосложненного остеохондроза и дебютом других патологических процессов (поясничного спондилеза, поясничного спондилоартроза, люмбализации, сакрализации и пр.). Сами пациенты зачастую обращаются к неврологу, ортопеду или вертебрологу только на стадии корешкового синдрома.

МРТ поясничного отдела позвоночника. Грыжа межпозвонкового диска в сегменте L5-S1
В случае поясничной грыжи рентгенография позвоночника имеет лишь вспомогательное значение, поскольку не позволяет «увидеть» мягкотканные образования. Она может выявить признаки остеохондроза, уменьшение межпозвонкового расстояния, наличие деформации позвоночника. Визуализировать поясничную грыжу можно при помощи КТ или МРТ позвоночника. Томография также позволяет определить наличие и степень спинальной компрессии, что имеет основополагающее значение для выбора лечебной тактики.

МРТ поясничного отдела позвоночника. На уровне L5-S1 большая медианная грыжа межпозвонкового диска
Лечение грыжи поясничного отдела позвоночника
На ранних стадиях, до развития осложнений, и даже при наличии корешкового синдрома возможно консервативное лечение поясничной грыжи. Симптомы дискогенной миелопатии являются поводом для решения вопроса о неотложном хирургическом вмешательстве, поскольку, чем дольше они существуют, тем более необратим развивающийся неврологический дефицит. Малоинвазивные способы оперативного лечения грыж межпозвоночных дисков применяются на более ранних стадиях, до развития спинальной компрессии. Однако они могут давать некоторые осложнения (инфицирование, кровотечение).
Консервативное лечение
Консервативная терапия поясничной грыжи носит комплексный характер. Медикаментозная составляющая включает противовоспалительные (кеторолак, мелоксикам, диклофенак, нимесулид), миорелаксирующие (толперизона гидрохлорид, тизанидин), метаболические (витамины гр. В) фармпрепараты. Для купирования интенсивного болевого синдрома назначаются паравертебральные блокады. Наряду с этим используются методы мануальной терапии или вытяжение позвоночника, позволяющие скорректировать анатомическое расположение структур поясничного отдела и увеличить расстояние между поясничными позвонками. Применение постизометрической релаксации, рефлексотерапии и физиотерапии (УВЧ, фонофорез, лекарственный электрофорез) направлены на снятие болевого и тонического синдромов.
Первостепенное значение в лечении поясничной грыжи имеет индивидуально подобранная лечебная физкультура. Покой необходим пациенту лишь в период купирования болевого синдрома. После того, как воспалительные явления идут на убыль, необходимо приступать к специальным гимнастическим упражнениям, со временем позволяющим нарастить мышечный каркас, удерживающий структуры позвоночного столба в нормальном положении. Кроме того, физические упражнения (особенно в сочетании с массажем) способствуют улучшению трофики. Таким образом, правильно подобранный при помощи врача ЛФК или реабилитолога комплекс гимнастики с постепенным наращиванием нагрузки препятствует дальнейшему пролабированию грыжи. Следует сказать, что для предупреждения возникновения новых проблем с позвоночником пациенту необходимо будет выполнять специальную гимнастику весь последующий период жизни.
Хирургическое лечение
Хирургическое лечение поясничных грыж большого размера носит радикальный характер: производится дискэктомия или микродискэктомия. При меньшем размере грыжи (не более 0,6 мм) возможна эндоскопическая микродискэктомия. После удаления грыжи для поддержания межпозвонкового расстояния и стабилизации позвоночника может проводиться установка B-Twin-имплантата. На начальных этапах формирования поясничной грыжи для увеличения прочности диска и предупреждения его дальнейшей протрузии могут применяться внутридисковая электротермальная терапия и пункционная лазерная вапоризация.
Источник
