Гной в позвоночнике диагноз
- Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
- Способы инфицирования
- К предрасполагающим факторам бактериемии и возникновения болезни относятся
- Признаки и симптомы
- Диагностика
- Спондилит позвоночника иного типа
- Дегенерация позвоночника по типу Модик 1.
- Псориатический тип спондилита
- Ревматоидный спондилит
- Посттравматический спондилит
- Лечение остеомиелита позвоночника
По принципу этиологии спондилит (остеомиелит) подразделяется на виды:
- Специфический.
- Неспецифический.
Специфический вид возникает как осложнение ряда болезней. В случае инфицирования позвоночника патогенными гноеродными микроорганизмами возникает неспецифический спондилит, к которому относится гематогенный гнойный спондилит или остеомиелит позвоночника.
Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
Сущность заболевания: он относится к инфекционным поражениям позвоночника, при котором происходит разрушение тел позвонков и деформация позвоночника.
Гнойный остеомиелит позвоночника встречается редко и составляет 4% от всех случаев заболевания остеомиелитом. Это болезнь взрослых, преимущественно людей на пятом десятилетии их жизни. Поражает мужчин в 2 раза чаще, чем женщин. Поражается поясничный отдел позвоночника, а затем грудной и шейный.
Способы инфицирования

Возбудители:
- золотистый стафилококк;
- стрептококк;
- синегнойная палочка;
- другие патогенные микроорганизмы.
Они переносятся в ткани позвоночника кровотоком.
В спинномозговом канале могут появиться симптомы воспаления нервных корешков и компрессии спинного мозга, в результате чего появляются корешковые боли и параплегии. После перфорации твердой мозговой оболочки возникает менингит.
В результате позвоночной инфекции в мягких тканях формируется абсцесс.
К предрасполагающим факторам бактериемии и возникновения болезни относятся
- сахарный диабет;
- эндокардит;
- недостаточность питания;
- злоупотребление психотропными веществами;
- ВИЧ-инфекция;
- злокачественные образования;
- долгосрочное использование стероидов;
- хроническая почечная недостаточность;
- венозный катетер;
- цирроз печени;
- сепсис;
- инъекционная наркомания;
- проникающие ранения;
- хирургические вмешательства на позвоночнике.
Все это делает организм уязвимым для спинальных инфекций.
Итак, проникновение патогенных микроорганизмов и инфицирование костной ткани позвоночника возможно тремя путями:
- Снаружи в случае открытого перелома, раны, язвы.
- Через соседний сустав или мягкие ткани в случае флегмоны, панариция.
- В виде метастазы из других гнойных очагов типа фурункула.
Признаки и симптомы

- В остром периоде болезни внезапно возникают высокая температура тела, озноб.
- Пациенту доставляют страдания острые поясничные боли.
- Вскоре возникают абсцессы, свищи.
- Если надавить на остистые отростки, в пораженном месте наблюдается острая боль.
- Боли в позвоночнике и скованность в движениях.
- В спинномозговом канале — признаки раздражения корешковых нервов, боли, мышечные судороги, паралич конечностей.
- У некоторых больных неврологические нарушения развиваются медленно и проявляются как вялые парезы и параличи.
В случае дальнейшего развития инфекционного процесса гнойное содержимое сможет проникнуть в ткани спинномозгового канала. Далее наблюдаются симптомы менингита, начинается воспаление нервных корешков. На болезненных участках возможно появление покраснения и отека. Но может наблюдаться и постепенное бессимптомное течение болезни.
Диагностика
Диагноз основывается на результатах клинического, рентгенологического, гистопатологического исследованиях, анализа крови и тканевых культур.
- Прежде всего, необходимо исследование анамнеза. Нужно обратить внимание на возраст, пол. Имеет значение характер перенесенных в прошлом заболеваний: аппендицит, тонзиллит или воспаление мочевыводящих путей.
- На начальном этапе патологического процесса визуальным и пальпаторным способами можно определить абсцессы.
- Рентгенограмма должна быть проведена всем пациентам с подозрением на спинальные инфекции. Однако ранние изменения на рентгенограмме могут быть незаметными. Самые ранние признаки размывания торцевых пластин и уменьшения дискового пространства отмечаются на сроке от двух до восьми недель после начала инфекции. Когда после инфицирования пройдет от восьми до 12 недель, разрушение костной ткани уже будет отчетливо наблюдаться.
- Компьютерная томография проводится с целью обнаружения абсцессов, расположенных вдоль позвоночника.
- Биопсия является хорошим способом для диагностики инфекции и определения патогенных микроорганизмов. Но технология биопсии не является на 100% надежной.
- Радионуклидные методы исследования позвоночника более чувствительны, чем рентгенограмма в выявлении ранних заболеваний.
- Магнитно-резонансная томография (МРТ) является золотым стандартом для диагностики спинной инфекции. Это особенно полезно на ранних стадиях инфекции, когда другие методы диагностики еще неэффективны (например, рентгенография). МРТ является лучшим и единственным, надежным, неинвазивным методом оценки содержимого позвоночного канала, в частности, эпидурального пространства и спинного мозга.
- Нужно быть внимательным к таким симптомам, как озноб, высокая температура, спутанность сознания, рвота.
- В ходе обследования больного нужно обратить внимание на вынужденную ограниченность движений в позвоночнике. При этом характерна «гордая осанка». Нагрузка на позвоночник, в особенности осевая, причиняет боль. Затрудненность в движениях особенно часто наблюдается при попытках что-либо поднять с пола.
- Скорость оседания эритроцитов (СОЭ) является важным показателем лабораторных исследований гнойных инфекций. Результат является положительным у более 90% пациентов с инфекций позвоночника. Средний показатель СОЭ у больных с этим заболеванием колеблется от 43-87 мм в час. Он нормализуется очень медленно даже после успешного лечения инфекции.
- Окончательно диагностировать болезнь можно только на основе микроскопического или бактериологического исследования культур инфицированных тканей.
- Диагностика данного заболевания сложна, поэтому часто диагноз ставится поздно, допускаются диагностические ошибки.
- Аксиома: если есть подозрение на это заболевание, обязательно проведение сканирования.
Спондилит позвоночника иного типа

Дегенерация позвоночника по типу Модик 1.
Нередко, когда позвоночник поражается асептическим спондилитом L5, возникает дегенерация позвонков по типу Модик 1. Это серьезное осложнение. При дистрофических изменениях позвонков по типу Модик 1 есть риск отека трабекулярной костной ткани. Необходимо получить консультацию невролога. При неэффективности лечения консервативными методами дегенерации позвонков по типу Модик 1 может возникнуть необходимость оперативного вмешательства. В этом случае дегенерацию позвонков по типу Модик 1 будет лечить нейрохирург.
Псориатический тип спондилита
Псориатический тип спондилита — это острое заболевание позвоночника. Псориатический — это форма псориатического артрита. У пациентов с псориазом нередко возникает псориатический тип спондилита как хроническое заболевание. Псориатический тип спондилита возникает бессимптомно. Он часто обнаруживается при исследованиях по поводу другого заболевания. В патологический процесс в позвоночнике вовлекается поясничный отдел. Псориатический тип спондилита позже поражает грудной и шейный отдел. Это нарушает кровоток. Такой тип спондилита нарушает функции позвоночника. Позднее у больного псориатическим типом спондилита появляется боль в суставах и их скованность. Псориатический тип спондилита можно эффективно лечить.
При заболевании псориатическим типом спондилита происходит деформация позвоночника и осанки. Такой спондилит опасен тем, что в результате смещения позвонков нарушается их питание, может сдавливаться спинной мозг. Псориатический спондилит может привести к инвалидности. Больному псориатическим спондилитом важно поставить верный диагноз. Псориатический спондилит успешно лечится.
Ревматоидный спондилит
Ревматоидный спондилит — воспалительное заболевание, которое повреждает позвонки. Ревматоидный спондилит делает позвоночник менее гибким и может привести к возникновению горба. При ревматоидном спондилите страдают ребра, это может создавать трудности с глубоким дыханием.
Ревматоидный спондилит поражает мужчин чаще, чем женщины. Признаки и симптомы ревматоидного спондилита обычно начинаются в раннем взрослом возрасте.
Посттравматический спондилит
Постравматический спондилит поражает ткани позвоночника после травмы.Посттравматический тип повреждения позвоночника приводит к повреждению тканей позвонка. Заболевание развивается после травмы. Посттравматический спондилит серьезно осложняет жизнь больного. Через несколько месяцев или даже лет после травмы у человека может развиться посттравматический спондилит. Посттравматический спондилит поражает позвонки. Посттравматический спондилит опасен тем, что может развиться асептический некроз тела позвонка. Это приводит к его деформации и образованию кифоза.
Лечение остеомиелита позвоночника

- В острой фазе должен строго соблюдаться постельный режим. При этом используются специальные кровати и фиксирование тела. Это должен быть период не меньше чем три месяца до тех пор, пока СОЭ нормализуется. Внешняя иммобилизация помогает обеспечить стабилизацию позвоночника, уменьшить боль и предотвратить его деформацию. Продолжительность фиксации обязательна в диапазоне от трех до четырех месяцев, так как прогрессирование деформации позвоночника отмечается примерно у 30% пациентов в течение первых шести-восьми недель.
- Поскольку болезнь возникает на фоне другого инфекционного заболевания, следует лечить и это заболевание.
- Большинство случаев можно лечить без операции. Хирургическое лечение требуется в 10-20% пациентов.
- После антисептической обработки должно быть начато лечение антибиотиками. Обычно применяется пенициллин, который может изменить развитие заболевания. Начало применения пенициллина уже в первые часы и дни после начала заболевания поможет оборвать процесс патологических изменений костной ткани. В случае более позднего применения пенициллинотерапии и усугубления клинической картины (примерно с 7-12-го дня после начала болезни) антибиотики уже не столь эффективны.
- Эффективность консервативного лечения можно оценить с помощью клинических исследований.
- Обычно в срок от шести до 24 месяцев после появления первых симптомов заболевание успешно лечится без применения хирургического вмешательства. Но частота рецидивов и возникновения осложнений составляет 14%, включая появление неврологических симптомов, распространение инфекции и усиление деформации позвоночника.
- Благодаря интенсивному лечению, в современный период переход этого заболевания в хроническую форму наблюдается лишь в 10% всех случаев. Сроки лечения стали значительно короче. Резко уменьшился процент всех осложнений.
Итак, остеомиелит позвоночника — тяжелое заболевание, но его можно вылечить . Посттравматический, псориатический, ревматоидный спондилиты также успешно лечатся. Очень важно правильно поставить ранний диагноз и назначить адекватное лечение.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Источник
Гнойный спондилит или остеомиелит позвоночника – заболевание редкое, но тяжелое. Поражая все элементы позвоночника, вплоть до костного мозга, недуг диагностируется чаще всего у мужчин после 50 лет. Чтобы избежать серьезных необратимых изменений в организме, важно вовремя распознать признаки болезни и остановить развитие патологического процесса.
Что такое гнойный спондилит?
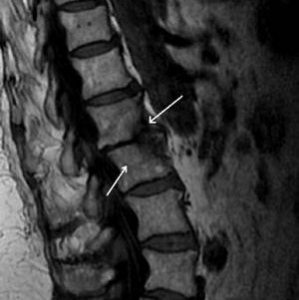 Остеомиелит относится к инфекционным заболеваниям. Гнойная инфекция, попадая в организм человека, локализуется в позвонках, запуская воспалительные реакции. В 50% случаев местом своего обитания вредная бактерия выбирает поясничный отдел позвоночника, реже – грудной или шейный.
Остеомиелит относится к инфекционным заболеваниям. Гнойная инфекция, попадая в организм человека, локализуется в позвонках, запуская воспалительные реакции. В 50% случаев местом своего обитания вредная бактерия выбирает поясничный отдел позвоночника, реже – грудной или шейный.
Разрушение позвоночного столба начинается с костной ткани (дуг и отростков), затем в зону риска попадают межпозвоночные диски, связочно-мышечный аппарат, нервные корешки и спинной мозг. Дальнейшее развитие недуга приводит к деформации позвоночника, интоксикации всего организма и сопровождается сильным болевым синдромом.
Причины возникновения
Возбудителем становятся пиогенные бактерии, образовывающие гной. В большинстве случаев это золотистый стафилококк. Ячмени, фурункулы, карбункулы – это 100% золотистый стафилококк. Любой гнойный очаг на коже или слизистой активизирует деятельность этих патогенных микроорганизмов, устойчивых к внешнему воздействию и провоцирующих воспалительные процессы. Кроме того, стафилококки вырабатывают сильнейшие яды, усугубляющие протекание болезни.
Исходя из этого, к факторам, способствующим проникновению бактерий в организм, можно отнести:
- внутривенные инъекции,
- венозный катетер,
- хирургические вмешательства или инструментальные манипуляции,
- сепсис,
- проникающие ножевые или огнестрельные ранения.
Источником спинальных инфекции нередко выступают хронические заболевания мочеполовой системы, сахарный диабет, тонзиллит, туберкулез, цирроз печени, злокачественные образования, варикозная болезнь вен, атеросклероз сосудов.
Слабая иммунная защита организма также благоприятствует размножению и бурной деятельности бактерий. Противостать стафилококку и предупредить возникновение болезни затруднительно людям в возрасте, хроническим алкоголикам, носителям ВИЧ-инфекции, наркоманам.
Врач-ортопед, стаж работы 12 летСтрептококки и стафилококки вызывают гнойный спондилит не у всех, кто имеет определенные проблемы со здоровьем. Поводом для обращения к врачу должны стать не предпосылки к инфекции, а симптомы болезни.
Классификация заболевания

Пиогенные бактерии и другие патогенные микробы, поражающие позвоночник, провоцируют развитие неспецифического остеомиелита. Специфический возникает как результат осложнения тяжелых инфекционных заболеваний: сифилиса, брюшного тифа, гонореи, туберкулеза.
Классической формой принято считать гематогенно-гнойный спондилит, при котором возбудители заболевания переносятся из источников инфицирования в позвоночник током крови. Два других пути: через лимфу или открытую рану (перелом) позвонка.
Различают острую и хроническую форму заболевания с периодами ремиссии и обострения. Классификация по характеру распространения инфекции за пределы тела позвонка включает очаговый, диффузно-очаговый и разлитой типы заболевания.
Симптомы остеомиелита позвоночника
Острая форма дает о себе знать уже через пару дней после начала воспалительного процесса. Высокая температура (38-39 градусов), слабость, сонливость, озноб, боль в мышцах и голове – все эти типичные для многих заболеваний признаки не сразу позволяют определить развитие опасной патологии. Ее характерными проявлениями становятся отеки мягких тканей спины, красная горящая кожа и болевые ощущения при прикосновении к месту поражения.
Шейный и грудной отделы
Локализация бактерий в позвонках шеи и в области грудной клетки позволит обнаружить их по таким симптомам:
- рвота, тошнота,
- расстройство зрения, слуха,
- вкусовые нарушения,
- судороги и онемение конечностей,
- нарушение сознания, галлюцинации,
- сухой кашель и боль в груди,
- запрокинутая назад или вбок голова.
Поясничная часть позвонка
Распространение инфекции в поясничном отделе кроме болевого синдрома проявится следующими признаками:
- онемение, отек или парез конечностей,
- задержка мочи,
- скованность движений,
- спазмы и напряжение мышц спины,
- выпрямление физиологического лордоза.
В дальнейшем картина дополняется постоянной слабостью, снижением артериального давления, воспалением близлежащих суставов, потерей веса, стойкой ноющей болью в спине. На коже появляются абсцессы.
Врач-ортопед, стаж работы 12 летБолезнь может развиваться постепенно, без выраженных симптомов, что затрудняет своевременную диагностику.
Методы диагностики
Чтобы определиться с постановкой диагноза, врач изучает анамнез пациента: пол, возраст, условия проживания, медицинские вмешательства, симптомы заболевания. Наличие гнойных ранок на коже и боль при надавливании на остистые отростки не всегда являются признаки остеомиелита, что диктует необходимость проведения дополнительных методов исследования.
Лабораторный
Общий анализ крови и мочи покажет повышенный уровень лейкоцитов, лимфоцитов, СОЭ, кроме этого будут выявлены С- реактивный белок и частички эпителия. Иммунологические и бактериологические исследования крови фиксируют воспалительный процесс и распространение патологии в организме. Наибольшую информативность несет пункционная биопсия очага поражения. Она позволяет обнаружить инфекционный агент у 50-70% пациентов.
Инструментальный
Рентгенография позвоночного столба только спустя 1-3 месяца от начала инфицирования способна показать наличие явных дистрофических изменений в его структуре:
- сужение дискового пространства,
- разрушение и сдавливание тела позвоночника,
- плотные костные новообразования на позвонках,
- размытый контур внутренних мышц таза.
К более точным и эффективным методам относятся компьютерная и магнитно-резонансная томография. Уже на ранних стадиях заболевания (2-4 недели) они дают четкую картину расположения абсцессов вдоль позвоночника, выявляют очаги поражения, позволяют оценить состояние спинного мозга.
Уточнить диагноз помогает сцинтиграфия. Радиоизотопное сканирование позвоночника с помощью гамма-томографа основано на введении в кровь установленного количества радиоактивных изотопов. Препарат проникает в ткани и начинает излучать лучи, которые поставляют нужные сведения о патологических процессах в организме и их динамике.
Микробиологический
«Золотой стандарт» исследования всех инфекционных заболеваний – микробиологический метод. Он основан на выделении из крови или пункции микроба и изучения его под микроскопом. Анализ помогает точно определиться с типов возбудителя, его спецификой и чувствительностью к антибактериальной терапии.
Виды лечения
Острая фаза недуга предполагает соблюдение постельного режима в течение 3-4 месяцев. Рекомендуется использовать специальные гипсовые кровати и корсеты, фиксирующие положение тела и предотвращающие деформацию позвоночника. Консервативные методы успешно применяются в большинстве случаев заболевания и включают в себя медикаментозное и физиотерапевтическое лечение.
Медикаментозное
Антибактериальная терапия позволяет бороться с возбудителем инфекции. Как правило, это пенициллин, а также антибиотики из класса фторхинолонов и цефалоспоринов III-IV поколения, обладающие высокой активностью против бактерий. Их применение желательно уже с первых дней начала заболевания.

Важное место в лечении занимает антисептическая обработка ран, дезинтоксикация организма, прием иммуностимуляторов и средств, корректирующих объем, микроциркуляцию и состав крови.
В схему лечения входят и противовоспалительные нестероидные препараты, обладающие обезболивающим эффектом.
Хирургическое
Хирургическое вмешательство требуется в 10-20% всех случаев заболевания, при появлении серьезных осложнений и неврологических нарушений. Зачастую необходимость в нем возникает в запущенных стадиях, когда консервативные методы не смогли дать положительный результат.
Операция проводится под общим наркозом. Ее цель , вскрытие воспалительных очагов, очищение их от гноя, удаление пораженных тканей. Восстановление целостности позвоночника осуществляется за счет установки стабилизирующих металлоконструкций и аутотрансплантации.
Физиотерапевтическое
 Физиотерапия дополняет основное лечение и применяется после купирования воспалительного процесса и стабилизации состояния пациента. Она включает в себя массаж спины, электрофорез, УВЧ. Такие процедуры ускоряют регенерацию тканей, нормализуют кровообращение, снижают болевые ощущения.
Физиотерапия дополняет основное лечение и применяется после купирования воспалительного процесса и стабилизации состояния пациента. Она включает в себя массаж спины, электрофорез, УВЧ. Такие процедуры ускоряют регенерацию тканей, нормализуют кровообращение, снижают болевые ощущения.
В более поздний период (через 1-2 месяца после выздоровления) желательно начать ежедневные занятия лечебной физкультурой, по возможности пройти санаторно-курортное лечение.
Гнойный спондилит не лечится народными средствами и в домашних условиях. Этот тяжелый недуг в своей острой фазе требует постоянного наблюдения врачей, контролирующих его протекание.
Врач-ортопед, стаж работы 12 летДо конца ХIХ века от гнойного спондилита по всему миру умирало 35-60% от общего числа людей, зараженных этой болезнью. С развитием медицины и разработкой антибиотиков статистика значительно улучшилась: только 2-4% от всех видов инфекционного поражения костного скелета приходятся на долю спондилита.
Осложнения и последствия
 Несвоевременная диагностика и неправильное лечение чревато рядом опасных для жизни осложнений и последствий. Гнойные абсцессы переходят на другие внутренние органы, а их вскрытие приводит к сепсису и образованию внутренних свищей в бронхах, прямой кишке, вагине.
Несвоевременная диагностика и неправильное лечение чревато рядом опасных для жизни осложнений и последствий. Гнойные абсцессы переходят на другие внутренние органы, а их вскрытие приводит к сепсису и образованию внутренних свищей в бронхах, прямой кишке, вагине.
Воспалительный процесс затрагивает спинной мозг и поражает нервные окончания. Прорыв гноя в спиномозговой канал приводит к сдавливанию нервной ткани, содержащейся в нем, что чревато утратой двигательной и осязательной функции, рефлекторной деятельности, нарушением работы органов малого таза. Грозное осложнение остеомиелита – гнойный менингит.
Не остановленный во время патологический процесс, станет виновником необратимой деформации позвоночника и дегенерации костной ткани. Как результат – паралич конечностей и инвалидность.
Профилактика
Учитывая то, что основным виновником болезни выступает стафилококк, важно поддерживать и укреплять иммунную систему, способную дать достойный отпор этому опасному микробу. Отказ от вредных привычек, регулярная двигательная активность, здоровое питание не допустят появление болезненных факторов, защитят организм и предотвратят возникновение болезни.
Важно вовремя выявлять и лечить острые и хронические заболевания, следить за состоянием кожи, не пренебрегать профилактическими методами.
Лечение, начатое на ранних стадиях заболевания, дает благоприятные прогнозы. Спустя 0,5-1,5 года возможно полное выздоровление, но для этого потребуется длительная и трудоемкая терапия. Достичь положительного стойкого результата, избежать нежелательных рецидивов, можно на основании комплексного подхода в лечении, которое включает в себя обязательное выполнение всех назначений и рекомендаций специалиста.
Источник
