Гимнастика после операции по удалению грыжи шейного отдела позвоночника
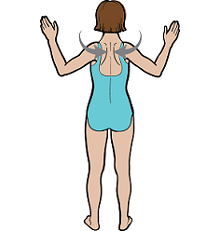
Эта информация научит вас, как делать упражнения для шеи и плеча после операции на шее.
Вернуться к началу
Об упражнениях после операции на шее
После операции у вас может оставаться чувство скованности и слабости шеи и плеча с той стороны, на которой проводилась операция. Упражнения, описанные в этом материале, помогут укрепить мышцы шеи и плеча и сделать их более гибкими. Это поможет вам восстановить амплитуду движений и работоспособность шеи и плеча.
Для вашего восстановления важно начать делать эти упражнения тогда, когда их назначит ваш врач. От этого также зависит, насколько хорошо будут работать ваши плечо и шея в будущем.
Если при выполнении этих упражнений вы чувствуете боль, у вас появилась тошнота, головокружение, отек или вы испытываете дискомфорт, прекратите упражнения и позвоните своему врачу.
Вернуться к началу
Советы для повседневной жизни
Во время восстановления вам может быть сложнее заниматься повседневными делами. Приведенные ниже советы должны вам помочь.
- Следите за хорошей осанкой: плечи отведены назад и расслаблены, голова чуть отклонена назад. Это поможет расслабить ваши грудные мышцы и снимет нагрузку с мышц шеи и плеча.
- Если вы ощущаете слабость со стороны, на которой была проведена операция, опирайтесь рукой о стол или подлокотник, когда вы сидите. Когда вы стоите, опирайте руку с прооперированной стороны на бедро или держите ее в кармане, чтобы уменьшить давление этой руки на плечо. Так вы снимете нагрузку с мышц и других частей шеи и плеча.
- Во время сна лежите как можно дольше на спине. Если вам нужно лечь на сторону, не подвергнутую операции, вы можете положить руку на прооперированной стороне на подушку перед вами, чтобы случайно не потянуть плечо. Не ложитесь на прооперированную сторону, пока это не разрешит ваш врач или медсестра/медбрат.
- Не поднимайте и не носите ничего тяжелее 3 фунтов (1,4 кг) на прооперированной стороне, пока вы не перестанете испытывать при этом боль. Для сравнения, утюг весит примерно 3 фунта (1,4 кг), а бутылка в 1/2 галлона молока (примерно 2 литра) весит 4 фунта (1,8 кг). Проконсультируйтесь со своим врачом или медсестрой/медбратом, прежде чем поднимать или носить что-либо весом более 3 фунтов (1,4 кг).
- Воздержитесь от носки тяжелого портфеля на ремне или сумки на стороне, подвергнутой операции. Проконсультируйтесь со своим врачом или медсестрой/медбратом, прежде чем носить рюкзак или ранец.
Вернуться к началу
Советы по выполнению упражнений
Выполнение упражнений после операции на шее поможет вам быстрее восстановиться. Следуйте этим советам при выполнении упражнений.
- Во время выполнения упражнений дышите нормально и не задерживайте дыхание.
- Выполняйте упражнения медленно и плавно. Избегайте быстрых и резких движений.
- Вы можете выполнять упражнения перед зеркалом, чтобы следить за своей осанкой.
- Немедленно прекратите выполнять упражнение и позвоните вашему врачу, если оно вызывает боль или дискомфорт, или если у вас возникли тошнота, головокружение или отек.
Вернуться к началу
Упражнения
В этом разделе описаны упражнения, которые вам следует выполнять после операции на шее. Приступайте к выполнению этих упражнений только тогда, когда ваш врач или медбрат/медсестра подтвердит, что это безопасно и что ваш хирургический разрез достаточно хорошо зажил.
Выполняйте эти упражнения хотя бы два раза в день в течение трех месяцев. Если вы можете двигать плечом и ваша шея полностью восстановила подвижность до истечения трех месяцев, узнайте у врача, можно ли перестать выполнять упражнения. Если спустя три месяца вы все еще не можете двигать шеей или плечом, сообщите об этом своему врачу.
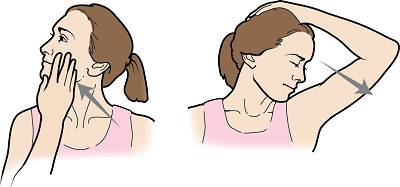
Рисунок 1. Повороты для растяжки шеи
Повороты для растяжки шеи
- Осторожно поверните голову так, чтобы вы смотрели направо.
- Положите правую руку на левую щеку и челюсть. Слегка надавите рукой на голову, чтобы сильнее растянуть мышцы шеи (см. рисунок 1).
- Опустите голову вниз и поверните влево.
- Положите левую руку на голову и аккуратно надавите (см. рисунок 1).
- Повторите 10 раз. Затем повторите это движение в другом направлении 10 раз.
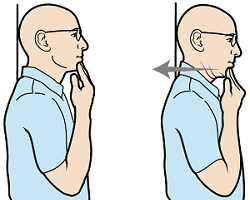
Рисунок 2. Втягивание подбородка
Втягивание подбородка
- Сядьте или встаньте так, чтобы ваша спина и голова опирались на стену для поддержания правильной осанки.
- Втяните подбородок и попробуйте прижать заднюю поверхность шеи к стене (см. рисунок 2).
- Вернитесь в исходное положение.
- Повторите 10 раз.
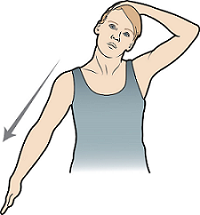
Рисунок 3. Боковая растяжка шеи
Боковая растяжка шеи
- Сядьте или встаньте и вытяните правую руку вниз.
- Положите левую руку на голову.
- Аккуратно потяните голову вниз и влево, чтобы растянуть мышцы с правой стороны шеи (см. рисунок 3).
- Удерживайте такое положение в течение 30 секунд, затем отпустите.
- Повторите 5 раз.
- Повторите эти движения с другой стороны шеи.
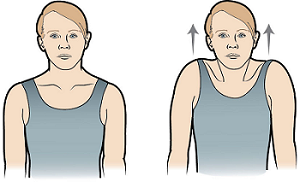
Рисунок 4. Пожимание плечами
Пожимание плечами
- Поднимите плечи вверх по направлению к ушам (см. рисунок 4).
- Опустите их.
- Повторите 10 раз.
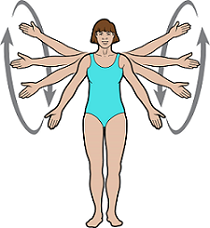
Рисунок 5. Круговые движения руками
Круговые движения руками
- Сядьте или встаньте, опустив руки вдоль туловища, ладони поверните вперед, большие пальцы направьте в потолок.
- Поднимите руки вверх и поверните их по кругу назад (см. рисунок 5).
- Вернитесь в исходное положение.
- Повторите 10 раз.

Рисунок 6. Отведение рук и плечей назад
Отведение рук и плечей назад
- Встаньте или сядьте, вытянув руки перед собой так, чтобы большие пальцы были направлены вверх.
- Отведите руки в стороны, сводя при этом лопатки (см. рисунок 6).
- Вернитесь в исходное положение.
- Повторите 10 раз.
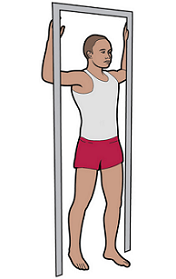
Рисунок 7. Растяжка грудных мышц в дверном проеме
Растяжка грудных мышц в дверном проеме
- Встаньте в дверном проеме.
- Поставьте предплечья и кисти рук по бокам дверного проема на уровне плеч (см. рисунок 7).
- Аккуратно шагните вперед, пока не почувствуете легкое растяжение в области груди и в передней поверхности плеч. Спину держите прямо, плечи и шея расслаблены.
- Удерживайте это положение в течение 30 секунд.
- Вернитесь в исходное положение.
- Повторите 5 раз.
Рисунок 8. Опускание челюсти
Опускание челюсти
- Сядьте или встаньте у зеркала, чтобы видеть свое лицо.
- Поместите кончик языка за верхние зубы.
- Медленно опустите нижнюю челюсть, чтобы открыть рот, удерживая язык у нёба (см. рисунок 8). Смотрите в зеркало и следите за тем, чтобы открывать рот ровно, не двигайте челюстью из стороны в сторону.
- Закройте рот.
- Повторите 10 раз.
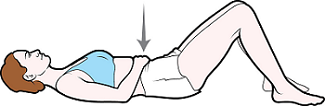
Рисунок 9. Диафрагмальное дыхание
Диафрагмальное дыхание
- Лягте на спину или сядьте на стул со спинкой.
- Положите одну или обе руки себе на живот (см. рисунок 9).
- Медленно и глубоко вдохните через нос. Живот должен подняться, но верхняя часть груди должна оставаться неподвижной и расслабленной.
- Медленно выдохните через рот. Вместе с выдохом медленно и аккуратно подтягивайте живот к позвоночнику.
- Повторите 10 раз.
Вернуться к началу
Источник
Рекомендации для больных, перенесших операцию по удалению грыжи межпозвонкового диска
Процесс реабилитации занимает от 3 месяцев до 1 года после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1-ого до 3-х месяцев).
Рекомендации:
- Не сидеть в течение 3-6 недель после операции (в зависимости от тяжести операции).
- Не делать резких и глубоких движений в позвоночнике, наклоны вперёд, в стороны, скручивающие движения в поясничном отделе позвоночника в течение 1-2 месяцев после операции.
- Не садиться за руль и не ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
- Не поднимать более 3-5 килограмм в течение 3 месяцев.
- В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис и т.д.).
- Периодически разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
- Ношение послеоперационного корсета не более 3 часов в день.
- Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Реабилитация:
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений. Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
Рекомендации:
- Не рекомендуется поднимать более 5-8 килограмм, особенно без разминки и разогрева мышц спины, прыжки с высоты, длительные поездки на автомобиле.
- При выходе на улицу в непогоду: ветер, дождь, низкая температура, желательно надеть на область поясницы утепляющий пояс.
- Ношение корсета, особенно длительное, не рекомендуется во избежание атрофии длинных мышц спины.
Реабилитация:
В этот период можно осторожно под контролем врача ЛФК начинать формирование мышечного корсета, занимаясь упражнениями на укрепление мышц спины.
После 6 месяцев и не реже 2-х раз в год рекомендуется проходить курс массажа, физиотерапии и щадящей мануальной терапии на все отделы позвоночника.
Здоровый образ жизни, отказ от курения, регулярные занятия в гимнастическом зале, плавание, баня, ограничение поднятия тяжестей значительно уменьшают риск развития грыж межпозвонковых дисков.
Для профилактики боли в спине следует избегать: стрессов, переохлаждений, длительного монотонного труда в вынужденной позе, поднятие тяжестей, резких движений на холодные, не разогретые мышцы, появления избыточного веса тела.
Кроме того, на любом этапе реабилитации можно включить в комплекс реабилитационных мероприятий иглорефлексотерапию и физиотерапию.
Рекомендуемый комплекс упражнений (через месяц после операции)
Общие рекомендации:
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Автор: В.И. Дикуль
Источник
Операция по удалению грыжи шейного отдела, согласно статистике, требуется 2% пациентов, имеющих в анамнезе данную патологию с локализацией в шее. И в основном это люди, у которых выпячивание пульпозного ядра превышает 6 мм. Почти в 80% случаев основной причиной грыжевого образования в шейных межпозвонковых дисках является запущенный остеохондроз, или дегенеративно-дистрофический процесс последних стадий, развившийся в очень подвижной и определенно нагруженной анатомической зоне позвоночного столба.
Грыжа шейного отдела на КТ.
Как свидетельствуют официальные медицинские источники и отзывы специалистов, межпозвоночная грыжа в шейно-хребтовой части встречается не так уж и часто, примерно в 6% случаев. Эта цифра указывает на то, что заболевание с такой локализацией по частоте возникновения уступает поясничному отделу, который поражается почти в 15 раз чаще. Недуг преимущественно поражает лиц трудоспособного возраста, людей от 25 до 55 лет.
- По мнению специалистов, эффективно ликвидировать грыжу шейного отдела можно только радикальным хирургическим способом. Да, нередко цена такого вмешательства – лишение позвоночника одной из биологической структуры (всего шейного диска). Но с современными нейрохирургическими технологиями функциональность прооперированного отдела и позвоночника в целом благополучно сохраняется за счет установки инновационных стабилизирующих систем и уникальных имплантатов диска. Эффективность полноценного хирургического лечения составляет 94%-100%. Риск повторного возвращения патологии составляет не более чем 5%, но при условии идеально произведенного удаления.
- Пункционные тактики, вроде выпаривания ядра лазером, хоть и имеют меньшую степень опасности в плане последствий, их результативность намного ниже, чем у проверенных временем полноценных операций. Лазерные методики в 20%-25% случаев не дают эффекта или приводят к ранним повторным рецидивам. У большинства людей, которым выполняли лазерную нуклеопластику, спустя короткий отрезок времени снова на том же месте формируется грыжа, что является поводом для повторной хирургии, причем преимущественно ее уже проводят согласно микрохирургическим и эндоскопическим технологиям.
Грыжа и клювовидные остеофиты, слева рентген, справа МРТ.
Познавательно! Верхняя часть позвоночного столба сильно предрасположена к появлению дегенераций и травм, которые перерастают в сложную проблему в виде дисковых деформаций, поскольку данная зона отличается одновременно и гипермобильностью, и слабо развитым мышечным аппаратом.
Показания к операции: когда нужно удалять
Как несложно понять из вступительной речи, все преимущества на стороне стандартной микродискэктомии, которую можно выполнять под контролем микроскопа или эндоскопа. Это наиболее перспективная методика на сегодняшний день, обладающая наивысшими возможностями при не такой уж и большой инвазии (разрез 1-4 см). Микрохирургия диска назначается при наличии серьезной угрозы жизни и трудоспособности пациента. Ей нет альтернативы, если диагностирован крупный (от 6 мм) размер грыжи, для операции подобного типа руководствуются и другими показаниями. Например, нужно ли оперировать пациента, специалист с большой вероятностью ответит «да» при таких клинических показателях, как:
- длительный и сильный болевой синдром, не поддающийся консервативной анальгезии;
- отсутствие эффекта после 1,5 месяцев качественного курса обычного лечения (физические методы + медикаментозная терапия);
- критическое ущемление нервных корешков и стеноз позвоночного канала;
- секвестрированная межпозвоночная грыжа шейного отдела (нужно срочное вмешательство!);
- прогрессирующее снижение двигательных функций верхних или нижних конечностей, плечевого пояса, в том числе парезы рук или ног;
- сосудистые нарушения, в числе которых особую опасность вызывают выраженные нарушения кровообращения головного мозга, что в любой момент может стать причиной инсульта даже у молодых людей.
Что касается лазеролечения, суть которого состоит в целенаправленном прямом воздействии энергией лазера на внутреннее содержимое диска через малюсенький прокол, благодаря чему грыжа не удаляется, а только втягивается, однозначно критиковать такой метод будет неправильно. Он менее распространен ввиду ненадежности, но и у него есть достоинства: успешная декомпрессия лазером практически мгновенно избавляет от боли, нуклеопластика отличается самой минимальной травматизацией, послеоперационное восстановление протекает ускоренными темпами и практически безболезненно. Однако стоит принять к сведению, что, спектр показаний к лазеропластике довольно узкий, поскольку уместной она может быть только если:
- неврологическая симптоматика вызвана грыжей, не превышающей 6 мм;
- целостность фиброзного кольца не нарушена;
- от начала развития патогенеза прошло не более полугода;
- не обнаружены признаки стеноза позвоночника;
- нет грубых расстройств мышечного тонуса;
- отсутствуют парез, паралич рук, ног или других частей тела;
- возраст пациента – не старше 50 лет.
Сложности хирургии шейного отдела
Если вам будет проведена процедура частичного или полного удаления пораженного шейного диска вместе с грыжей, на благополучный эффект от проделанных манипуляций можно рассчитывать сугубо при правильном и строгом соблюдении в дальнейшем индивидуальной реабилитационной программы.
На территории России цена на оперативное пособие, предполагающее резекцию грыжи на любом из шейных уровней, на порядок выше, чем на других участках позвоночника. Объясняется этот факт тем, что провести манипуляции в достаточно непростом по анатомическим параметрам отделе – очень ответственная, повышенной сложности и «ювелирной» точности задача. Ориентировочный диапазон цен на полноценное вмешательство – от 100 тыс. до 300 тыс. рублей. Несложно догадаться, что стоимость будет увеличиваться при сочетании процедуры удаления со стабилизацией (установка эндофиксаторов, протезов, трансплантатов и пр.) прооперированной зоны.
Импланты шейного отдела позвоночника на рентгене.
Этот отдел буквально пронизан нервными сплетениями, а также сосудистыми ветвями, питающими одновременно и головной, и спинной мозг. Позвонки шейного сектора имеют мелкие размеры, их отростки снабжены отверстиями, служащими в качестве путей для прохождения вертебральных артерий, которые в свою очередь транспортируют необходимый объем крови к головному мозгу. Повреждения нервов, сосудов, спинного мозга в шейном отделе вызывают довольно серьезные последствия, так как они имеют непосредственную взаимосвязь с органами головы, верхними конечностями, дыхательным центром.
Как несвоевременно выполненная операция по поводу шейной грыжи, так и ошибки хирурга в ходе операционного процесса чреваты тяжелыми двигательными, координационными расстройствами, парезом и парализацией верхних конечностей, параличом диафрагмы, нарушением слуха и зрения, гипоксией мозга и пр.
Процесс операции и ее виды
В зависимости от показаний удалению подлежит либо патологическая выступившая ткань хряща с небольшой частью диска, либо весь видоизмененный межпозвоночный диск. Наиболее продуктивными тактиками, о чем говорят в отзывах специалисты, являются микродискэктомия и эндоскопическая дискэктомия.
При обоих видах операций наиболее применимо создание операционного доступа на передней поверхности шеи, задний доступ практически не используется в нейрохирургической практике в связи с повышенными рисками травматизации нервных корешков и кровеносных сосудов.
- Микродискэктомия – микрохирургическая процедура, предполагающая удаление грыжи шейного отдела под контролем операционного микроскопа, который располагают над оперируемой зоной. Анестезия, как правило, применяется общая. В области проекции проблемного сегмента врач делает разрез (3-4 см), затем осторожно раздвигает мышцы. Чтобы открыть путь к поврежденному диску, производится частичное удаление желтой связки, экономное спиливание края дужки позвонка, после чего открытый нервный корешок аккуратно сдвигается в сторону. Потом, собственно, выполняется удаление элементов пульпозной массы, которые провисли, секвестров, а в случае крайней необходимости диск удаляется тотально. Может понадобиться провести установку позвонковых фиксаторов, выполнить спондилодез или установить межтеловый имплант.
- Эндоскопическая дискэктомия – вид микрохирургии позвоночника, предназначенный в целях резекции грыжи в области шеи, манипуляции при котором выполняются с использованием видеоэндоскопа, введенного внутрь позвоночной полости через естественное отверстие между позвонками. Наркоз при этой операции используется местный. После введения в позвоночник через крохотный разрез (примерно 1 см) эндоскопического зонда начинается процесс тщательного осмотра проблемного участка. Затем в рабочий порт введенного спинального эндоскопа вставляется микрохирургический щуп, которым резецируется смещенная дисковая ткань, захватываются и извлекаются наружу обнаруженные свободные фрагменты хряща. Связочный аппарат и костные структуры, как правило, остаются нетронутыми, при этом диск полностью не удаляется, а только очищается от грыжи.
Внимание! Установку шейных имплантов и стабилизаторов, в чем часто возникает потребность, выполнить эндоскопически невозможно ввиду слишком малого доступа. Для внедрения «заместителей» лишенной части диска или всего диска, стабилизаторов позвонков нужен достаточных размеров доступ, как при микродискэктомии. Не произведенная необходимая стабилизация на уровнях шеи, как показывает клинический опыт, увеличивает риски возникновения нестабильности верхнего отдела позвоночника и формирования повторного грыжеообразования.
Реабилитация после удаления грыжи шейного отдела
На следующий день после оперативного вмешательства разрешается вставать и дозировано ходить, постепенно увеличивая нагрузку. Сразу назначается и начинает внедряться в действие программа восстановления, разработанная индивидуально для каждого отдельного пациента. Одной из особенностей реабилитационного режима является ношение воротника Шанца в течение 2-3 месяцев, сначала его используют круглосуточно, потом постепенно время ношения сокращают до 3 часов в сутки. В течение реабилитации запрещено поднимать тяжести выше 3 кг и делать резкие движения.
Послеоперационное восстановление обязательно предполагает использование медикаментозных препаратов (НПВС, сосудистых средств, витаминов, антибиотиков и пр.). Занятия лечебной физкультурой – важная составляющая часть реабилитации, способствующая предупреждению осложнений (рецидивов в том числе), восстановлению функционального потенциала костно-мышечного аппарата в целом и нормализации работоспособности шеи, плечелопаточного комплекса, конечностей.
Сразу после операции.
В комплексе с медикаментозной терапией и ЛФК прописывается курс физиотерапии. Физиотерапию включают примерно спустя 2 недели после операционных манипуляций, начинают обычно с магнито- и лазеротерапии, а еще через 14 суток вводят электролечение, на завершающих этапах – тепловые и водные процедуры. Прописывается и массаж, поначалу его выполняют только на конечностях, а вот массажные тактики для шейной области могут осуществляться не ранее чем через 1,5 месяца после операции и только профессиональным массажистом-реабилитологом. Через 6-8 недель, когда закончится основной курс реабилитации, рекомендуется санаторно-курортное лечение.
Важно! Хирургическое и реабилитационное лечение должны осуществляться исключительно под контролем хороших специалистов. Правильный подход к лечебному процессу, включая выбор достойного медучреждения по спинальной нейрохирургии и восстановлению, позволит не допустить дооперационных, интра- и послеоперационных осложнений, быстро восстановиться и вернуться к нормальному, активному образу жизни.
3 месяца после операции.
Где делать операцию?
Российские и украинские пациенты больше предпочитают лечиться за границей, где им обеспечат максимальные перспективы на благополучный прогноз. Самым популярным направлением среди отечественных граждан, нуждающихся в качественном удалении грыж шейного отдела и безупречном восстановлении, является Чешская Республика.
Центральный военный госпиталь г.Прага.
В медцентрах Чехии успешно практикуют самые передовые нейрохирургические методики и всегда предоставляют после операции высокоспециализированную реабилитационную помощь в полном объеме. Благодаря высокому профессионализму им удается возвращать к полноценной жизни даже самых тяжелых пациентов, клиническое состояние которых расценивалось в других странах как безнадежное. И что самое приятное, цены на высокотехнологичную хирургию позвоночника в Чехии существенно ниже, минимум в 2 раза, чем в том же Израиле или Германии.
Источник
