Генезис операции на позвоночнике
| 16 Окт, 12:08
| Ортопедия
| Елисеев Сергей Львович
Наш позвоночник – удивительный и сложнейший дар природы. Но вот почти все физические и эмоциональные нагрузки отражаются на его состоянии. И когда начинаются проблемы, то человека преследуют такие боли, которые затмевают собой все вокруг. Очень часто, особенно при запущенной стадии болезни, остается только один выход – операция. Мой собеседник — Сергей Елисеев — руководитель «Центра ортопедии и травматологии» клиники «Генезис».
— Сергей Львович, знаю, что вы много оперируете. А что с высоты сегодняшнего опыта назовете главным в проведении операции?
— Ее культура проведения: отношение к тканям, требовательность к технике, прогнозирование, планирование. Практически каждый случай – в своем роде уникален.
— Вы уже много лет работаете в клинике «Генезис»? Почему?
— Прежде всего – технологическое обеспечение. Весь тот опыт, который накопился у меня за долгие годы работы, приобрел какое-то масштабирование: появилось стремление уйти от сильно травматичных операций и облегчить реабилитацию больного. В малоинвазивной хирургии вся та же работа концентрируется в маленьких доступах, операция выполняется без рассечения, без отдирания мышц, если так можно сказать. Кровопотеря – минимальная. Мышечная травма – минимальная. Все это влечет за собой иное качество жизни в раннем послеоперационном периоде. И, естественно, значительно меньшее количество осложнений.
— И какие на сегодняшний день главные инновации?
— Артроскопия с использованием вапаризаторов, закрытая репозиция фиксация переломов металлоконструкциями без обнажения места перелома, малоинвазивные технологии в хирургии позвоночника: нуклеотомии, вертебропластики, закрытая транспедикулярная фиксация, трансфораминальный спондилодез, динамическая стабилизация позвоночника без больших операционных доступов. На выходе – нейромодуляция.
— Не раз читал о том, что в клинике все операции на позвоночнике проходят под видео-контролем, а у других его нет?
— Контроль был и есть, но, дело в том, что, к сожалению, ЭОП есть в Крыму только у нас. А везде снимки делаются, как и раньше, на переносных рентген-аппаратах. Время длительности ожидания снимка во время операции – 30 минут. Здесь же контроль нашего действия в режиме нон-стоп, кроме того, мы можем изменять положение нашего аппарата по отношению в пациенту, т.е. – возможность различных многоплоскостных контролей позволяет точно располагать металлоконструкции в нужных местах позвоночника.
— А какие еще плюсы?
— Это позволяет уменьшить оперативную травму: нам не нужна прямая визуализация анатомических особенностей — широкое открытие позвоночника. Сравните, по старой технологии транспедикулярной фиксации позвоночника для стабилизации одного сегмента надо открыть четыре. К примеру, оперируем третий и четвертый поясничные позвонки, а надо открыть от первого по пятый.
— Значительная разница. Это сказывается на продолжительности операции, сокращении пребывания пациента под наркозом?
— И не только на этом: во много-много раз меньше операционная травма, кровопотеря. Значительное сокращение сроков реабилитации больного. Как мы, врачи, говорим: пользование собой в послеоперационном периоде намного лучше, меньше болевой фактор, причем во много раз.
— Клиника «Генезис» всегда была в новаторах. А можете перечислить те методики лечения в ортопедии-травматологии, которые в Крыму есть только у вас?
— Прежде всего – рентгенхирургия повреждений позвоночника, транфораминальные спондилодезы, поскольку без особого инструментария это мало выполнимо. Закрытая транспедикулярная фиксация, вертебропластика, кифопластика – все это те технологии, которые построены изначально на ежесекундном рентген-контроле твоих действий. Поскольку необходимо особое техническое обеспечение, то вышеперечисленная серия возможна только в таких условиях.
— Что самое важное в ближайшей перспективе?
— Идет совершенствование серий технологий, которые способны решать проблемы боли у пациентов, уже испытавших все: различные лекарственные препараты, оперативное лечение, а боль остается. И с ней они живут каждый день, с ней спят, с ней просыпаются, с ней работают. И вот как раз для решения таких задач существует серия длительного эпидурального лечения и нейромодуляция. Это современные стройные системы лечения больных с разными формами болевого лечения и спастических поражений, которые дают хорошие устойчивые результаты. Это — инвазивная терапия — нейромодуляция с аспектами малоинвазивной хирургии, но она устойчиво дает отсутствие боли и значительное улучшение качества жизни у тех пациентов, которым никакие другие варианты лечения (хирургического, терапевтического) не помогали.
Вторая часть – расширение артроскопических технологий. Если раньше перелом позвонка – это всегда открытая хирургия, то теперь это микрохирургия и закрытая установка винтов с тем же результатом. Ревизии позвоночного канала на одном сегменте можно делать микрохирургически: разрез, не превышающий трех сантиметров. А весь остальной объем операции выполняется через проколы.
— И, подводя итог, а если сравнить эти технологи с классическими вообще?
— Главное – мы минимизируем операционную травму раз в пять. Совершенно иная работа, совершенно иные результаты. Наш опыт в клинике уже показал, что это совсем другие больные: легче встают и уходят, осложнений нет. Реабилитация быстрая — это не год, как раньше: через три-три с половиной месяца люди выходят на работу после больших реконструктивных операций на позвоночнике.
— А какими проблемами еще занимаются в вашем отделении?
— Мы оказываем помощь пациентом с такими патологиями как переломы конечностей и позвоночника всех локализаций, внутри и околосуставные повреждения, переломы, повреждения кистей и стоп.
Наши ортопеды-травматологи успешно лечат повреждения опорно-двигательного аппарата и артрологическую группу заболеваний:
— деформирующий артроз тазобедренных и коленных суставов;
— артрозы других локализаций;
— повреждение связок и менисков коленных суставов;
— переломы шейки бедренной кости, дисплазии.
В клинике постоянно проводятся оперативные вмешательства по эндопротезированию суставов имплантатами ведущих зарубежных изготовителей.
— Большое спасибо за интересную информацию. Желаю Вам дальнейшего движения вперед и выполнения всех планов.
Если вам необходима помощь в решении широкого круга ортопедических проблем – специалисты клиники «Генезис» всегда готовы вам ее оказать.
Источник
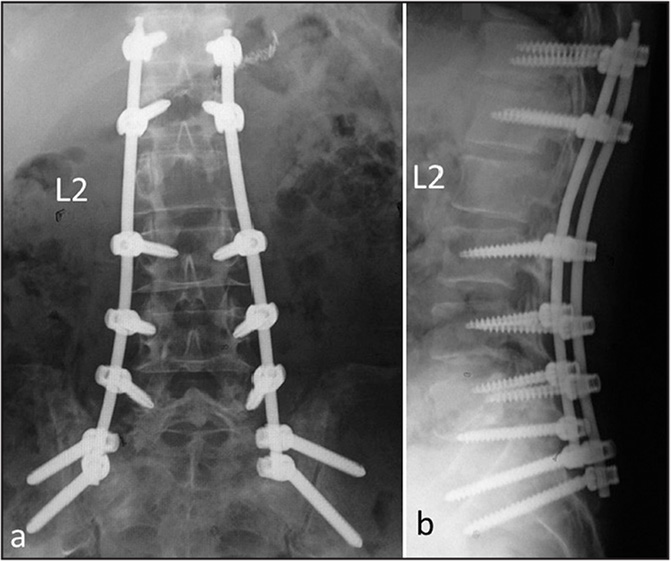
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.
Krypton®
Охарактеризуем самое распространенное средство неподвижной фиксации позвоночника – транспедикулярное устройство на примере системы «Криптон» (Krypton®). Это – востребованная модель ТПФ в спинальной нейрохирургии. Ее производит ведущая немецкая компания Ulrich Medical GmbH.
Спинальные хирурги не только Германии, но и всего мира высоко оценили изобретение передового производителя. В первую очередь за уникальные конструктивные особенности. По словам специалистов, систему «Криптон» отличает эргономичность, простота, безопасность в установке, что в значительной мере облегчает труд хирурга. Она высокоэффективна в декомпрессии нервных структур, устранении деформаций и нестабильности позвоночника. Подробнее об расскажем далее.
- Система создана для универсальной фиксации торакального и люмбального отделов позвоночника. Представляет собой «умную» комбинацию из титановых стержней и винтов, способствующих быстрому и качественному формированию артродеза.
- Характеризуется изначально высокими стабилизирующими свойствами, отличными критериями прочности и устойчивости к большим нагрузкам. Более того, нагрузки, которые оказывают воздействие на конструкцию, рационально распределяются между всеми ее структурообразующими элементами и стабилизированными позвонками.
- Главной особенностью изделия является редукционный 3-D инструментарий, фиксирующийся на винтах. Инструмент дает возможность выполнять сопоставление и/или редукцию в любом порядке очередности. К тому же, эта модель ТПФ не требует установки поперечных коннекторов, а вариабельность диапазона угла при введении винта в пластину составляет 45 градусов.
- Установка конструкции предполагает малоинвазивное вмешательство, а именно: минимальный доступ с достаточно четким обзором, отсутствие больших кровопотерь, аккуратность по отношению к позвоночным и околопозвоночным тканям, высокую безопасность для спинномозговых корешков и сосудистых образований.
- Грамотно спроектированное приспособление позволяет заметно сократить время оперативного сеанса, снизить осложнения и достичь хороших результатов уже в раннем послеоперационном периоде. После установки, как правило, в ношении корсета нет необходимости.
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
VERTEX SELECT
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Источник
