Если болит позвоночник у пожилого человека
… всегда следует быть настороже, чтобы не пропустить патологический процесс, требующий принципиально иного лечения.
Боль в спине, или дорсопатия, как правило, связана с дегенеративными заболеваниями позвоночника и диагностируется в течение жизни у 80% населения, а к старости (75–84 года) почти все жители планеты испытывают ее. Более того, в пожилом возрасте (с 60 до 74 лет) она имеет тенденцию к затяжному течению, хотя специалисты отмечают в этом возрасте снижение числа случаев боли в спине, но она имеет четкую тенденцию к хронизации и более частые повторные эпизоды.
Анатомо-физиологические особенности опорно-двигательного аппарата у людей пожилого возраста. Старение связано с дистрофическими изменениями в тканях и фиброзом (что определяет физическое состояние человека пожилого и старческого возраста), проявляясь остеоcклерозом и остеопорозом, заметно снижающими функциональные возможности позвоночника. Потеря эластичности сухожильно-мышечного аппарата, межпозвонковых дисков и потеря подвижности межпозвонковых (фасеточных) суставов на фоне стирания границ физиологических изгибов как в области шейного и поясничного лордоза, так и грудного и крестцового кифоза приводит усугублению дегенеративно-дистрофических процессов в перечисленных выше структурах, а также к перераспределению нагрузки на позвоночник в целом, вызывая патологическое мышечное напряжение, ограничение подвижности позвоночника и быструю «усталость спины» (на фоне функциональной и структурной возрастной «недостаточности» мышечной системы). Всегда следует помнить о практически облигатных пожилому возрасту – остеопении и остеопорозе, сопряженных с уменьшением мышечной массы и с высоким риском остеопоротических переломов тел позвонков.
Высокая частота признаков дегенеративно-дистрофического поражения, обнаруживаемая на спондилограммах у пациентов пожилого возраста, сформировала представления о несомненной зависимости боли от остеохондроза. Пропаганда подобных взглядов не только в медицинской литературе, но и в средствах массовой информации привела к гипердиагностике «остеохондроза», и как следствие, к нерациональному назначению терапевтических и профилактических мероприятий, способствуя хронизации дорсалгии – «неутонченной боли в спине, не связанной с висцеральными причинами».
Патологические изменения, являющиеся источником боли у лиц пожилого и старческого возраста, развиваются практически в любой из структур позвоночника. До 90% и более всех случаев боли в пояснице у больных пожилого возраста обусловлены механической болью, которая обусловлена дегенеративным процессом в фасеточных суставах позвонка, в межпозвонковом диске (с последующим формированием грыжи), позвоночным стенозом, дегенеративным процессом крестцово-подвздошного сочленения, миофасциальным синдром и фибромиалгией, компрессионным остеопоротическим перелом позвонка, спондилолистезом, нестабильностью определенных отделов позвоночника и врожденной патологией: кифоз, сколиоз, «переходный позвонок» и другие деформации позвоночника.
Но несмотря на значительную распространенность у пожилых «доброкачественной механической боли в спине» всегда необходимо быть настороже и помнить, что боль в спине у лиц пожилого возраста может быть обусловлена «немеханическими вертебральными причинами» – онкологическая патология, инфекционные процессы в структурах позвоночных двигательных сегментов и др., а также «невертебральными причинами» – заболевания внутренних органов, которые в ряде случаев сопровождаются отраженной болью в спине; при этом следует проводить дифференциальную диагностику (нозологически) с ретроверсией и опущением матки, воспалением или опухолевым поражением органов малого таза, заболеваниями почек и мочевых путей, поджелудочной железы, аневризмой аорты и т.д.
Важно помнить, что у пожилых может иметь место перелом тела позвонка вследствие минимальной травмы или самопроизвольно на фоне остеопороза. Тщательно собранный анамнез, в котором есть указания на падение с высоты, даже незначительной, в том числе с высоты собственного роста, или дорожно-транспортную аварию, помогает в постановке диагноза. Особого внимания заслуживают пациенты 50 лет и старше с онкологическими заболеваниями в анамнезе или такими симптомами, как озноб и потеря массы тела. В группу риска относят пациентов, страдающих хронической инфекцией, иммунодефицитом. Обычно маркером «недоброкачественной боли в спине» (инфекции, онкологическая патология) является появление и/или усиление боли в спине в ночное время (длительное положение лежа, затрудняющее венозный отток от пораженных позвоночных структур). Показания к назначению рентгенографии позвоночника см. здесь.
Причины боли в спине у больных пожилого и старческого возраста: позвоночный стеноз, в том числе с корешковым синдромом, связанным с гипертрофией суставных фасеток – 20%; грыжа межпозвонкового диска – 18%; остеопороз, осложненный переломом позвонков – 13%; метастатическое поражение костей скелета – 9%; интрадуральные образования и острое ишемическое поражение спинного мозга – 6%; воспалительные заболевания позвоночника и спинного мозга – 3%; д ругие заболевания – 10% случаев (В.А. Халецкая, 2003).
Запомните: одной из наиболее частых причин боли в спине у пожилых людей является патология дугоотростчатых суставов позвоночных двигательных сегментов, формирующая артропатический (фасет-) синдром.
Запомните: ночной болевой синдром требует от специалистов пристального внимания и проведения дифференциальной диагностики в самое короткое время.
Запомните: всегда необходимо помнить, что у больных пожилого возраста, как правило, имеется патология внутренних органов, поэтому возможно возникновение отраженной боли, которая проецируется в дерматом, иннервируемый тем же спинальным сегментом или «радикулярно-позвоночным сегментом», что и вовлеченные в патологический процесс внутренние органы.
Запомните: обращение пожилого пациента с болью в спине независимо от эффективности проводимой терапии (НПВС, анальгетики, миорелаксанты) в обязательном порядке требует анализа «истории заболевания и жизни» на предмет выявления «тревожных симптомов» («красные флажки» при боли в спине).
Запомните: у пожилого пациента можно думать о причине боли в спине как о следствии дегенеративных изменений позвоночника только после исключения онкологических, воспалительных заболеваний и остеопороза.
Течение болевого синдрома в спине, в том числе и его хронизация у лиц пожилого возраста во многом зависит от их психического состояния. Страх перед болью усиливает депрессию и заметно снижает физическую активность пожилого человека. Эту особенность болевой трансформации необходимо всегда учитывать при курации пожилого пациента с болью в спине. Доказано что у пожилых пациентов при длительном болевом синдроме снижается пластичность в центральной нервной системе, что клинически проявляется повышенной болевой чувствительностью и более медленным ее восстановлением.
Запомните: течение болевого синдрома (дорсалгии) в спине, в том числе и его хронизация у лиц пожилого возраста во многом зависит от их психического состояния.
Особенностью болевого синдрома в спине у пожилых пациентов является гетерогенность – наличие у одного больного двух патологических процессов и более, каждый из которых может приводить к боли в спине.
Запомните: боль в спине у пациентов пожилой возрастной категории обычно обусловлена сочетанием несколько причин (см. выше) на фоне общей инволюции (функциональной и структурной) локомоторного аппарата и склонности к развитию тревожно-депрессивных расстройств, что требует обязательного учета при планировании терапевтических и/или профилактических мероприятий у пожилых пациентов с болью в спине.
Лечение боли в спине у пожилых требует обязательного выявления и учета этиологии и патогенеза заболевания, а также обязательной учет сопутствующей патологии, в том числе и учет понимаемых в связи с ней лекарственных препаратов (c целью исключения так называемой полипрагмазии, а также токсического эффекта нерациональной комбинаций лекарственных препаратов). При неспецифической (доброкачественной) боли в спине, как правило, назначают (с коррекцией дозы, учитывая возрастной критерий): нестероидные противовоспалительные препараты (НПВП), анальгетики, миорелаксанты, витамины гр. «В», по показаниям антидепрессанты и транквилизаторы; также по показаниям применяют ФТЛ, массаж, мануальную терапию, иглорефлексотерапию (с учетом противопоказаний). Важное значение имеет регулярное занятие лечебной физкультурой (первые занятия обязательно с инструктором по ЛФК). В ряде случаев необходимо сочетание вышеуказанных лечебных средств с психотерапией. В случае выявления «специфической причины боли в спине» (например, патология спинного мозга, онкологическая или инфекционная патология, травма) лечение проводят в у соответствующих специалистов (и лечебных учреждениях).
Источник
Для цитирования. Балязин В.А., Балязина Е.В. Боль в спине у пожилых людей: особенности лечения // РМЖ. 2016. No 7. С. 439–441.
Старение организма — физиологический процесс, сопровождающийся запрограммированно возникающими в организме возрастными изменениями, характер которых наследственно детерминирован. Отсутствие физической активности является определяющим фактором в процессе старения организма. Согласно классификации ВОЗ, возраст человека делится на несколько периодов: возраст до 44 лет считается молодым, 45–59 – средним, 60–74 – пожилым, 75–89 – старческим, люди 90–100 лет и старше относятся к долгожителям.
Человек, появляясь на свет, состоит из воды на 90%, а умирая — всего лишь на 65%. С потерей воды организм начинает болеть и стареть. Одновременно с этим в органах и тканях начинает формироваться фиброз. Прогрессирующие дистрофические изменения в организме пожилого человека приводят к остеосклерозу, ограничивающему подвижность позвоночника. Изменяются физиологические изгибы позвоночника (шейный лордоз, грудной кифоз, поясничный лордоз) из-за возрастной потери эластичности межпозвонковых дисков и дугоотростчатых суставов. Снижается амортизационная функция позвоночного столба, что ведет к нарушению равномерного физиологического распределения нагрузки на позвоночник при поддержании вертикального положения тела в пространстве [1, 2]. Одним из основных признаков старения является потеря мышечной массы, что в свою очередь приводит к снижению мышечной силы, которая представляет собой важный индикатор качества жизни и функциональной независимости индивидуума.
В медицинских кругах бытует мнение, что причинами болей в спине являются преждевременное старение и изношенность межпозвонковых дисков, обозначенные широко распространенным в отечественной литературе термином «остеохондроз». Дистрофические изменения дисков и костной ткани позвонков рассматриваются как процесс физиологического старения, который при воздействии факторов риска может стать патологическим и обусловливать дорсалгию – болевой синдром (БС) в области туловища и конечностей невисцеральной этиологии [1, 3]. Болевые переживания у пожилых людей более продолжительные, чем у молодых пациентов. В связи со снижением пластичности центральных механизмов болевой чувствительности у пожилых пациентов наблюдаются повышение болевой чувствительности и более медленное ее восстановление.
Дорсалгия, как правило, обусловлена дегенеративными заболеваниями позвоночника и диагностируется в течение жизни у 80% населения планеты, а в пожилом возрасте ее испытывает почти каждый житель планеты [3, 4]. К тому же у больных этой возрастной группы она имеет склонность к затяжному течению с тенденцией к хронизации [1, 5]. Следует учитывать такие рентгенологически распознаваемые изменения, как остеопороз и остеохондроз. Если выявленные изменения, характерные для остеопороза, таят в себе угрозу патологических переломов, то изменения, характерные для остеохондроза, не всегда находятся в прямой зависимости от клинических проявлений болевого синдрома, а переоценка этих данных не способствует качественному лечению дорсалгии.
У подавляющего большинства больных пожилого возраста механическая причина боли является основной. Если у лиц молодого возраста эти изменения наблюдаются в основном в межпозвонковом диске с его дегенерацией и секвестрацией и образованием грыж, то у пожилых больных механическое воздействие на нервные структуры обусловлено в основном дегенеративным процессом в фасеточных суставах позвонков с вовлечением межпозвонкового диска, позвоночным стенозом. К механическим факторам следует отнести спондилолистез, дегенеративные изменения крестцово-подвздошного сочленения, миофасциальный синдром и фибромиалгию, а также врожденное укорочение конечности с вторичным сколиозом как в сочетании с плоскостопием, так и без него.
Однако неврологу всегда следует помнить о том, что боль в спине у лиц пожилого возраста может быть обусловлена и не механическими, обусловленными дегенеративным процессом в позвоночнике, причинами. К ним относятся: ретроверсия и опущение матки, воспалительные или опухолевые поражения органов малого таза, заболевания почек и мочевых путей, поджелудочной железы, аневризма аорты и др. Предположить перелом тела позвонка у пожилого человека с выявленным остеопорозом позволит указание в анамнезе на травму. Тщательного обследования требуют больные с указанием в анамнезе на перенесенные вмешательства по поводу онкологической патологии. О метастатическом характере процесса заставит подумать усиление интенсивности болей в ночное время, признаки соматического неблагополучия, подъемы температуры. В отличие от молодых пациентов у больных пожилого возраста связывать дорсалгию с дегенеративными изменениями позвоночника можно только после исключения онкологических, воспалительных заболеваний и остеопороза.
Алгоритм диагностики дорсалгии у пожилых людей должен учитывать особенности сочетанной патологии, присущей данному возрасту. Не менее важным является соматическое обследование пациента на предмет исключения патологии внутренних органов, сопровождающейся болями в соответствующих дерматомах. Следующим этапом является подтверждение дегенеративного процесса в самих позвонках, межпозвонковых дисках и, что особенно важно у пожилых больных, дугоотростчатых суставах (рис. 1, 2).


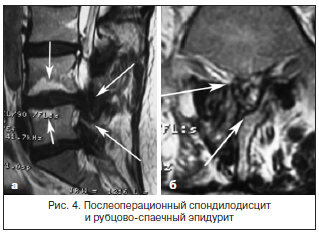
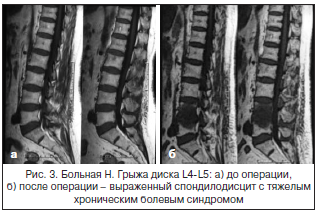
За последние 10 лет в нашей стране отмечается значительный рост количества хирургических вмешательств по поводу грыж межпозвонковых дисков пояснично-крестцового отдела позвоночника. Так, в Ростовской области выполняется свыше 400 операций в год (10 на 100 тыс. населения). С ростом числа оперативных вмешательств возросло и количество пациентов, которым хирургическое пособие не принесло избавления от боли. Количество рецидивов болевого синдрома составляет от 15 до 50% [6, 7]. Основные причины хронизации боли в нижней части спины – это не только так называемые «неудачные операции», но и спондилодисциты, развивающиеся вследствие повреждения гиалинового хряща, нарастающий спондилолистез с сужением позвоночного канала и компрессия дурального мешка и корешковых воронок вследствие рубцово-спаечного эпидурита (рис. 3 и 4).

Рецидивы БС после операций, по сводным данным, составляют от 15 до 50%. Возникает вопрос о необходимости дальнейшей разработки более строгих критериев отбора больных для хирургического лечения и более эффективных методов консервативной терапии, при применении которой не возникает необратимых анатомических нарушений, развивающихся после оперативных вмешательств.
С целью подавления ноцицептивного компонента болей в нижней части спины в остром периоде широко и успешно применяются НПВП в сочетании с миорелаксантами в зависимости от выраженности мышечного спазма. В силу возрастных особенностей организма, предопределяющих разницу в фармакокинетике и фармакодинамике лекарственных средств, существуют различия в реакции пожилых и молодых лиц на одни и те же препараты. Следует учитывать особенности пожилого возраста, и прежде всего повышенную частоту побочных эффектов вследствие наличия частых сопутствующих заболеваний и риска лекарственного взаимодействия. Особая настороженность необходима при комбинации НПВС и ацетилсалициловой кислоты, которая часто применяется пожилыми для профилактики сердечно-сосудистых осложнений. Стремление устранить недостатки традиционных НПВС путем создания препаратов с более селективным действием, в частности селективных ингибиторов циклооксигеназы (ЦОГ) 2–го типа, хотя и уменьшило риск желудочно-кишечных осложнений, но не устранило его полностью. Риск поражения почек остается таким же, как и при применении неселективных ингибиторов ЦОГ.
Среди селективных ингибиторов ЦОГ-2 хорошо зарекомендовал себя нимесулид (Найз). Нимесулид ингибирует ЦОГ-2 и угнетает синтез простагландинов в очаге воспаления, ингибирует высвобождение фермента миелопероксидазы, а также угнетает образование свободных радикалов кислорода, не влияя на процессы фагоцитоза и хемотаксиса, угнетает образование фактора некроза опухоли и других медиаторов воспаления. Известно также, что у нимесулида один из самых благоприятных профилей желудочно-кишечной безопасности, однако при необходимости все же следует проводить гастроскопию и другие исследования для раннего выявления изъязвления слизистой, а также своевременно применять ингибиторы протонной помпы [7]. Нимесулид (Найз) обладает противовоспалительными, анальгезирующими и жаропонижающими свойствами. После приема внутрь нимесулид быстро всасывается в ЖКТ. Максимальная концентрация в плазме крови определяется через 2–3 ч. Связывание нимесулида с белками плазмы крови достигает 97,5%. Угнетающее влияние на ЦОГ-1 менее выражено (реже вызывает побочные эффекты, связанные с угнетением синтеза простагландинов в здоровых тканях). У больных с почечной недостаточностью (клиренс креатинина 1,8–4,8 л/ч или 30–80 мл/мин) и у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется. Снижению дозы НПВП способствует использование адъювантных препаратов (прегабалин, габапентин), что очень важно у лиц пожилого возраста [9]. Важным преимуществом Найза является наличие местной формы – препарата Найз гель.
Для усиления терапевтического эффекта и быстрого купирования воспалительного синдрома и БС важно использовать комплексный подход к лечению. Доказано, что совместное применение Найз таблеток с Найз гелем усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [10]. Основа Найз геля – изопропиловый спирт, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин Найз гель практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
В комплексной терапии болей в спине с успехом применяются витамины группы В, по показаниям – антидепрессанты и транквилизаторы, физиотерапия, массаж, мануальная терапия, иглорефлексотерапия. Стойкий БС и неврологические нарушения являются показанием к хирургическому лечению [3].
Особого внимания требуют пациенты со спинальным стенозом. Консервативное лечение поясничного стеноза проводится при наличии минимально выраженной неврологической симптоматики, а также при тяжелой соматической патологии. Рекомендуются упражнения, связанные с флексией в поясничном отделе позвоночника (велоэргометр, ходьба по бегущей дорожке с наклоном вперед). Целесообразны назначение венотонических препаратов, эпидуральное введение анестетиков и глюкокортикостероидов [3].
Хирургическое вмешательство показано при неэффективности консервативной терапии и нарастающем неврологическом дефиците. При центральном стенозе основу хирургической тактики составляют ламинэктомия и удаление желтой связки [3]. С целью профилактики рецидива боли в отдаленном послеоперационном периоде нами разработан способ интраоперационной профилактики формирования рубцово-спаечного эпидурита, защищенный патентом № 2294169 (зарегистрирован 27 февраля 2007 г., авторы: Балязин В.А., Балязина Е.В., Балязин И.В.).
Таким образом, лечение боли в спине у пожилых требует обязательного уточнения этиологии и патогенеза заболевания, а также учета сопутствующей патологии, в т. ч. и принимаемых пациентом в связи с ней лекарственных препаратов, c целью исключения полипрагмазии, а также токсического эффекта нерациональной комбинации лекарственных средств.
Источник
