Денервация фасеточных суставов позвоночника
Где нужно искать спасение, если заболели суставы, чтобы обойтись без хирургического вмешательства и не тратить деньги зря?
Источником болей в спине нередко бывает патология межпозвоночных дисков, суставов, связок и мышц. Дегенеративные изменения в районе поясничного отдела вызывают нестерпимую боль. Чаще всего причиной является остеоартроз, в частности, одна из его форм – спондилоартроз. Прогрессируя, эта патология медленно разрушает позвоночные суставы. Состояние усугубляет гиподинамия, множество инфекционных болезней и лишний вес.
Радиочастотная денервация коленного сустава будет полезна тем, кто страдает артрозом коленных суставов и испытывает боль в колене. Поврежденные суставы болезненны при нажатии. Причиной этого являются нервы. Если после лекарственной или физиотерапии состояние не улучшается, пациенту рекомендуется радиочастотная денервация нерва.
Существует прямая зависимость между развитием патологии суставов и возрастом – в более зрелом возрасте повышается вероятность развития заболевания.
Перспективный современный метод лечения – радиочастотная денервация позвоночных суставов – широко используется в мире уже несколько лет.
Описание метода
Это малотравматичная процедура, рекомендуемая при недостаточной результативности терапевтического лечения. Суть методики в нейтрализации нервных окончаний в мелких позвоночных суставах. Для этого используется эффект термокоагуляции – при прохождении электрического тока через ткани выделяется тепло, и нервные окончания эффективно прижигаются.
Длительность эффекта у большинства пациентов составляет от одного года до нескольких лет.
Как проводят процедуру
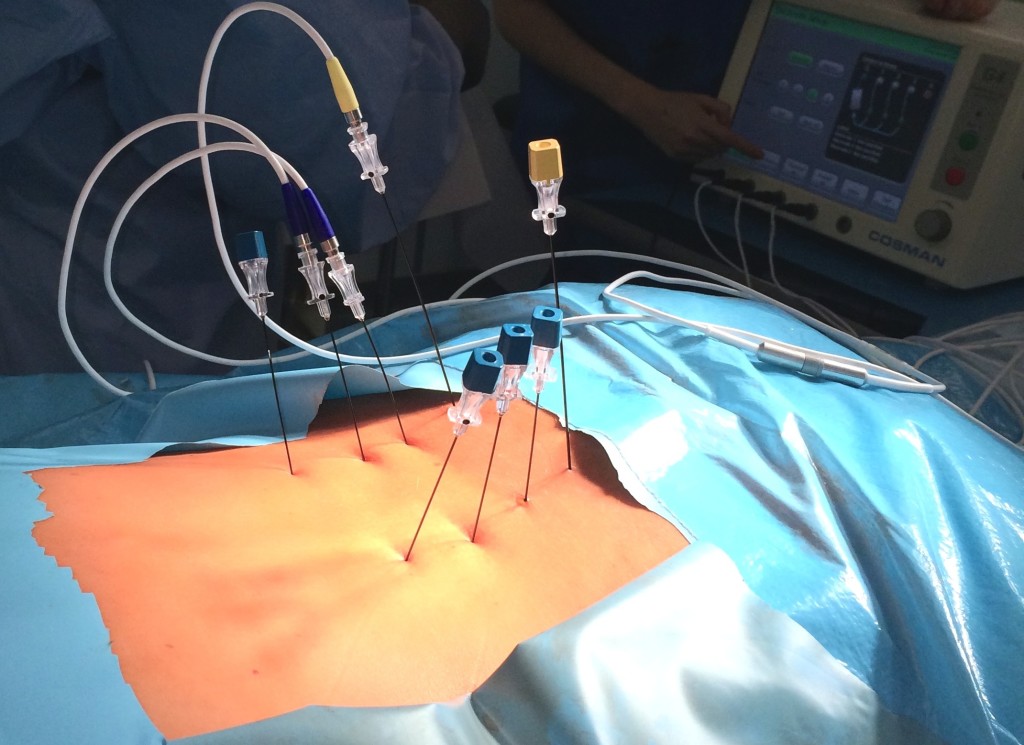
Радиочастотная денервация позвоночника проводится с местным обезболиванием и контролируется интероперационным рентгеном. Фасеточная ризотомия предполагает прохождение токов высокой частоты через ткани организма к нервным окончаниям и их разрушение. Обязательным условием успеха является обеспечение полной неподвижности пациента, чтобы ввести электроды максимально точно.
- В нервной ткани делают прокол, и вводят иглы, на концах которых установлены маленькие электроды, через которые проходит ток.
- Преодолевая сопротивление тканей, температура пластин повышается.
- Результатом воздействия становится прижигание нерва.
- В процессе воздействия могут возникнуть небольшие болезненные ощущения.
- Вся процедура занимает не больше 40 минут.
Преимущества применения РЧД позвоночника:
- высокая эффективность при минимальных временных затратах;
- быстрое восстановление;
- улучшение качества жизни;
- местная анестезия является достаточной мерой;
- воздействие производится только на небольшой участок, который хорошо контролируется;
- процедура не травматична, хорошо переносится, риск развития побочных эффектов практически отсутствует;
- возможно повторное проведение РЧД.
Показания к назначению операции
- Спондилоартроз. Самая распространенная причина боли в грудном и шейном отделе – фасеточные суставы. При лечении наблюдается неэффективность инъекций, которые действуют кратковременно или дают частичный результат. РЧД позвоночника в данном случае является предпочтительной манипуляцией, блокирующей боль в течение более длительного времени.
- Дискогенная боль. Ее распространение чаще всего происходит при патологии нижних отделов позвоночника, когда пациент чувствует сильные боли в районе поражения, передающиеся в руки и ноги. Ситуация усложняется ограничением подвижности. Использование РЧД в таких случаях показывает эффективность, если не требуется оперативное вмешательство.
- Если причиной боли является стеноз позвоночного канала, использование РЧД – самая эффективная и предпочтительная мера.
- Боль в области копчика также может быть облегчена методом РЧД копчикового нерва.
- Сильная постоянная или приступообразная головная боль.
Правила подготовки к РЧД
Получения положительной динамики во многом зависит от полного предоперационного обследования, которое включает:
- рентген легких.
- заключение невролога;
- МРТ;
- общий анализ крови и мочи, исследование крови на RW, гепатит, ВИЧ;
- ЭКГ.
Радиочастотная денервация суставов требует соблюдение мер предосторожности:
- некоторые ограничения в приеме пищи – нельзя есть в течение восьми часов перед процедурой и пить – в течение двух;
- при использовании инсулина доза его введения в день процедуры должна быть скорректирована;
- решение о прекращении приема лекарств принимает специалист;
- существует необходимость воздержаться от управления транспортными средствами в течение 12 часов после проведения процедуры.
Противопоказания
Манипуляцию не проводят, если у пациента:
- поврежден спинной мозг;
- анемия в тяжелой форме;
- лихорадка;
- тяжело протекающее инфекционное заболевание;
- ухудшение состояния здоровья.
При наличии этих симптомов пациенту показано консервативное лечение.
Врач анализирует состояние пациента, имеющиеся показания и противопоказания, чтобы определить целесообразность назначения радиочастотной денервации.
Эффективность процедуры
Лечебный эффект от проведения процедуры заметен сразу, болевой синдром исчезает. Окончательный результат можно оценивать по истечении полутора месяцев, так как в отдельных случаях эффективность проявляется только после этого периода.
Эффективность такого лечения в различных случаях может сохраняться до нескольких лет. Во многих случаях пациенту требуется заниматься лечебной физкультурой, чтобы восстановить и разработать сустав. Если не провести обезболивание, человек не сможет заниматься – боль не позволит ему нормально двигаться. После проведения процедуры пациенты приступают к занятиям, что помогает избежать операции вовсе или отложить ее на длительный срок.
Если необходимые меры не принять своевременно, боль станет для человека постоянным ежедневным испытанием, а об активном обрезе жизни речь вообще не может идти, ведь даже самые простые движения будут даваться с трудом.
Возможные осложнения
На сегодняшний день таковые не выявлены. Может наблюдаться некоторый дискомфорт, в месте прокола может образоваться гематома или гиперемия. В течение короткого времени эти проявления, как правило, исчезают.
Отсутствие побочных эффектов обусловлено врачебным контролем.
Где можно сделать РЧД?
В России операция проводится специалистами ЦКБ РАН в Москве с использованием самого современного оборудования.
На сайте клиники размещены отзывы пациентов, многие из которых выражают благодарность и дают рекомендации. Здесь же можно записаться на прием к специалисту.
Цена радиочастотной денервации учитывает сложность конкретного случая, стоимость используемых одноразовых инструментов и материалов. Кроме того, послеоперационный период требует применения лекарств противовоспалительного действия. Общую стоимость лечения можно узнать после получения консультации.
Источник
Природа одарила человека способностью прямохождения, но вместе с этим появились проблемы с позвоночником, который ежедневно выносит огромную нагрузку и со временем начинает изнашиваться, особенно без дополнительного укрепления.
Особенно проблемам со спиной подвержены пожилые люди, ведь жизнь позвоночник служил им верной опорой, и межпозвоночные диски со временем начинают изнашиваться и истончаться.
Способы лечения заболеваний позвоночника
Когда возникают заболевания позвоночника, запускается дегенеративный процесс, который вызывает защемление нервных окончаний. Это, в свою очередь, вызывает боли в шее, спине, пояснице. Есть несколько методов облегчения протекания заболевания:
- Пожалуй, самый распространенный метод лечения позвоночника довольно консервативен – физиотерапия, лечебные массажи, ЛФК и медикаментозное лечение.
- Хирургическое вмешательство. Врачи редко прибегают к такому методу лечения, так как он чреват осложнениями.
- Радиочастотная денервация фасеточных суставов. Эту процедуру проводят практически без разрезов. Смысл операции заключается в разрушении нервных окончаний посредством воздействия на него током высокой частоты. В итоге, операция длительностью от 20 до 60 минут нарушает проводимость болевых сигналов, тем самым снижая болевой синдром.
В каких случаях показана и противопоказана процедура
На РЧД направляют, в основном, в том случае, если пациент ощущает боль в спине, вызванную дегенеративно-дистрофическими заболеваниями позвоночника, например, при спондилоартрозе, который поражает фасеточные или дугоотростчатые суставы. Кроме того, показанием может служить диагностированная дискогенная боль, стеноз позвоночного канала, боли в области копчика либо сильная постоянная или приступообразная головная боль.
В любом случае важно помнить, что это не метод лечения заболевания, а только способ избавиться от болевого синдрома – неприятного симптома, поэтому нельзя провести денервацию и забыть о болезни.
Однако процедуру можно проводить не всем, и есть ряд противопоказаний, при которых РЧД назначать запрещено:
- общее плохое состояние организма;
- повреждения мозга;
- лихорадочное состояние;
- сложно протекающее инфекционное заболевание;
- анемия в тяжелой форме.
Только лечащий врач может оценить готовность к процедуре, ни в коем случае нельзя самостоятельно делать выводы о показаниях или противопоказаниях. Кроме того, своевременная сдача всех анализов позволяет выявить, можно ли проводить денервацию или лучше прибегнуть к другому методу.
Что делать перед операцией
Прежде чем посетить непосредственно процедуру, нужно выполнить ряд подготовительных действий:
- Сдать кровь и мочу на общий анализ.
- Пройти исследование крови на ВИЧ, сифилис, гепатиты.
- Провести рентгенографию легких, магнитно-резонансную томографию, сделать электрокардиограмму.
- Получить заключение невропатолога.
Есть небольшие ограничения и перед проведением процедуры, о которых стоит помнить:
- Перед самой операцией нельзя принимать пищу в течение восьми часов, не употреблять жидкости за два часа до процедуры.
- При приеме инсулина – нужно скорректировать его дозу.
- Проконсультироваться со специалистом о возможном прекращении приема лекарственных средств на срок проведения и восстановления процедуры.
- На 12 часов после проведения денервации стоит воздержаться от управления транспортными средствами.
Как проходит процедура, и насколько она эффективна?
Госпитализация не нужна. Операция проводится под местной анестезией. В определённые точки вводятся канюли – специальные иглы, в которые вводится электрод. После чего иглы нагреваются до 80 градусов. Во время процедуры может возникнуть жжение и боль, это нормально, однако при возникновении непредвиденных обстоятельств специалист приостановит проведение операции.
Метод достаточно эффективен – большая часть пациентов прощается с болевым синдромом на несколько лет, однако 10-15% все-таки не получают нужного результата после процедуры.
Боль уходит, следовательно, пациент может продолжать жить спокойно. Если не предпринять никаких мер, болевые ощущения не прекратятся. Каждое движение будет даваться с трудом, поэтому нельзя затягивать с проведением денервации, особенно, если ее назначает врач.
Однако после процедуры нельзя забывать о самом заболевании, и нужно продолжать лечение. Единственное, оно будет протекать проще, так как боль не будет мешать в повседневной жизни.
Могут ли быть осложнения после процедуры
Все, что наблюдается после процедуры – это легкое жжение, боль или небольшие гематомы в местах проколов, однако это незначительные последствия, которые устраняются за несколько дней после операции с помощью регулярного приема противовоспалительных или обезболивающих средств.
В остальном – никаких последствий не было выявлено.
Нужно ли восстановление
Единственное ограничение – примерно на две недели нужно снизить физические нагрузки, но, в целом, можно жить полноценной жизнью без длительного восстановительного периода.
Преимущества метода
Почему стоит выбирать денервацию при возникновении заболеваний позвоночника:
- минимальные временные затраты и высокая результативность метода;
- быстрое восстановление после процедуры;
- смягчение или полное устранение болевого синдрома;
- проведение процедуры под местной анестезией;
- возможность повторить сеанс, если возникнет необходимость;
- нет побочных эффектов, не возникают травмы и осложнения;
- под воздействием тока находится небольшой участок, который легко контролировать;
- безопасный процесс можно легко прервать, если возникают сложности;
- небольшое количество противопоказаний;
- не конфликтует с другими видам лечения и устранения симптомов.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же

Наталья
2019-03-13 15:46:21
Михаил Анатольевич, большое Вам спасибо за то, что не бросили меня, когда так нужна была помощь! Спасибо, что помогли и помогаете до сих пор! Немного поделюсь своей историей, я перенесла 2 операции на позвоночник, установку и снятие конструкции. Была на консультациях и лечении у врачей, чьи… Читать дальше

Виктор
2013-11-25 12:28:08
Недавно прошел лечение в клинике Бобыря. Результатами остался доволен. Уже давно мучился с болями в шейном и поясничном отделах позвоночника. Оказалось, что у меня есть грыжа и протрузии. Улучшения почувствовал уже после третьего сеанса. Домой шел, как молодой – быстро и бодро. А ведь мне уже… Читать дальше

Елена
2018-03-15 09:52:17
От всей души хочу поблагодарить прекрасному доктору и Человеку Сорокину Сергею Дмитриевичу! Проходила у него курс лечения от непреходящей на протяжении долгого времени головной боли, связанной с проблемами в шейном отделе. Его волшебшные руки, чуткость и добоое отношения помогли забыть о проблеме… Читать дальше

Ольга
2018-09-15 21:17:29
Огромная благодарность замечательному доктору Золотареву Евгению Юрьевичу! Больше спасибо за высокий профессионализм! Это удивительный доктор, который видит руками. В клинику Бобыря на Алексеевской попали случайно, искали через интернет доктора для внучки 3,5 года. Сейчас ей 6,5 лет. Про… Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Источник
 Виталий Боярчик, врач-нейрохирург РНПЦ неврологии и нейрохирургии
Виталий Боярчик, врач-нейрохирург РНПЦ неврологии и нейрохирургииБоль в области позвоночника – важная социально значимая проблема в медицине. Распространенность вертеброгенной боли составляет около 15 % среди взрослого населения.
Частой причиной формирования хронической боли в шейном и поясничном отделах позвоночника является патология дугоотростчатых суставов – до 40 % цервикалгий и люмбалгий без проявления радикулопатии.
В научной литературе можно встретить множество названий, характеризующих данную патологию: фасеточный синдром, фасет-синдром, артроз межпозвонковых суставов, артроз дугоотростчатых суставов, спондилоартропатический синдром. Несмотря на то что в международной классификации болезней фасеточный синдром не имеет собственного кода и кодируется как «другие дорсопатии» (M53.8), огромное количество публикаций и исследований подтверждают актуальность данной проблемы. В США денервация межпозвонковых суставов стоит на втором месте по частоте выполнения среди всех манипуляций в клиниках, занимающихся лечением хронической боли.
Патофизиология
Дугоотростчатый сустав – истинный синовиальный сустав, который содержит отдельное суставное пространство, способное вместить от 1 до 1,5 мл жидкости, синовиальную мембрану, гиалиновые поверхности хряща и фиброзную капсулу. Каждый фасеточный сустав получает двойную иннервацию от медиальных ветвей, возникающих из задних первичных ветвей на том же уровне и на один уровень выше (нервы Люшка). В суставных капсулах имеются механорецепторы и ноцицепторы, быстро реагирующие на механические и химические раздражения. Они вызывают боль и рефлекторные ответы поперечнополосатых и гладких мышц.
Основная анатомическая единица позвоночника, часто называемая трехсуставным комплексом, состоит из парных фасеточных суставов и межпозвоночного диска. Вместе эти суставы поддерживают и стабилизируют позвоночник, а также предотвращают травмы, ограничивая движение во всех плоскостях. Изменения в любом компоненте этого комплекса приводят к предсказуемым изменениям в других компонентах. Показано, что дегенерация и потеря структурной целостности межпозвонковых дисков сопровождается сопутствующими дегенеративными изменениями в дугоотростчатых суставах.
У молодых людей дугоотростчатые суставы довольно крепкие и способны поддерживать почти вдвое больший вес тела. По мере старения суставы становятся более слабыми и бипланарными, переходя от преимущественно корональной ориентации к более заметному сагиттальному положению. Нагрузка на фасеточные суставы в норме в положении стоя в поясничном отделе составляет примерно 16 % от всей нагрузки на позвоночник. В положении сидя нагрузка снижается до нуля.
При поражении дисков основная весовая нагрузка постепенно переходит на межпозвонковые суставы, достигая с течением времени 47-70 %. Перегрузка ведет к изменениям в них: синовиту с накоплением синовиальной жидкости между фасетками; дегенерации суставного хряща; растягиванию капсулы суставов и подвывихам в них, что приводит к боли от растяжения суставной капсулы.
Увеличение суставных впадин может также сдавливать выходящий нервный корешок в нервном отверстии или спинномозговом канале. Продолжающаяся дегенерация из-за повторных микротравм, весовых и ротаторных перегрузок ведет к периартикулярному фиброзу и формированию субпериостальных остеофитов. В конце концов суставы резко дегенерируют и почти полностью теряют хрящ.
При воспалении в дугоотростчатых суставах нарастают такие медиаторы воспаления, как окись азота, интерлейкин 6, простагландин Е2. Постоянный ноцицептивный стимул неизменно приводит к периферической сенсибилизации, и, если причина не исчезает, может развиться центральная сенсибилизация.
Клиническая картина и диагностика
Основной жалобой является боль в спине, локализующаяся паравертебрально, без иррадиации далеко от области поражения. Начало болевого синдрома может быть связано с ротацией, боль усиливается в статических положениях. Характерна скованность по утрам, снижение боли после гимнастики и при разгрузке позвоночника. Применение опоры, сидячее положение, легкая флексия уменьшают болевой синдром. Пациенты отмечают постепенное ухудшение с течением времени. Боль чаще локализуется в поясничном отделе позвоночника, в 4 раза реже – в шейном и в 10 раз реже – в грудном.
Нейровизуализация. Ведущими методами в данном случае являются КТ и МРТ. Чувствительность и специфичность исследований достигает 80-90 %. Томография позволяет провести дифференциальную диагностику с другими заболеваниями позвоночника. Рентгенография может быть использована как скрининговый метод диагностики ввиду меньшей чувствительности и специфичности.
Диагностическая блокада. Внутрисуставные и периартикулярные блокады одинаково эффективны для диагностики фасеточного синдрома.
С целью повышения чувствительности и снижения числа ложноположительных результатов необходимо выполнять следующие рекомендации: проведение плацебо-контроля; введение препарата в нижнюю точку на поперечном отростке позвонка, объем введения должен составлять не более 0,5 мл.; необходимо избегать подкожного и внутримышечного введения анестетика; использовать только одноигольное введение; прибегать к КТ-навигации при введении препаратов в дугоотростчатый сустав; не использовать седацию или системные опиоиды при проведении процедуры.
Положительный ответ возникает тогда, когда пациент испытывает облегчение боли, которое длится по крайней мере столько же, сколько длится действие анестетика. В сомнительных случаях возможно проведение повторной диагностической блокады с анестетиком, длительность действия которого отличается от препарата, использованного при первой блокаде.
Проведение диагностической блокады также несет прогностическую функцию для определения показаний к оперативному лечению и оценки вероятности успеха проведения денервации фасеточных суставов.
Способы лечения
Консервативная терапия фасеточного синдрома предполагает комплексное использование лекарственных и немедикаментозных методов лечения.
Доказано, что умеренная физическая активность, связанная с повседневными бытовыми нагрузками, способствует снижению интенсивности боли при фасет-синдроме. Рекомендуется избегать статических и тяжелых физических нагрузок. Занятия лечебной физкультурой могут способствовать скорейшей реабилитации пациентов с хроническими болями в спине. Увеличение интенсивности нагрузок должно быть постепенным, под контролем специалиста. Ориентиром для ограничения силы нагрузки служит интенсивность болевого синдрома.
Лечебный массаж обладает кратковременным обезболивающим эффектом. Мануальная терапия более эффективна при выполнении процедуры на грудном и шейном уровнях в сравнении с поясничным отделом позвоночника. Выполнение мануальной терапии противопоказано при наличии нестабильности сегментов позвоночника или дегенеративных изменений межпозвонковых дисков.
Умеренным кратковременным обезболивающим эффектом обладают иглорефлексотерапия, кинезиотерапия, когнитивно-поведенческая и другие виды психотерапевтических методик.
Для медикаментозной терапии спондилоартроза с болевым синдромом применяют следующие группы лекарственных средств: ненаркотические анальгетики, включая нестероидные противовоспалительные средства; глюкокортикоиды; противоэпилептические средства, используемые для купирования нейропатической боли; миорелаксанты; антидепрессанты; витамины группы В; корректоры метаболизма костной и хрящевой ткани; нейропротективные препараты. Назначение опиоидных анальгетиков обладает краткосрочным, до 3 месяцев, положительным эффектом. Не имеется доказательств эффективности опиатов при длительном применении. В целом лекарственная терапия идентична лечению неспецифической боли в спине. Следует помнить, что длительное применение нестероидных противовоспалительных препаратов связано с высоким риском развития побочных эффектов, особенно у пожилых людей.
К интервенционным методам лечения относят внутрисуставные и периартикулярные блокады с анестетиками и глюкокортикоидами. Доказательность эффективности внутрисуставного введения глюкокортикоидов при фасет-синдроме низкая, как и препаратов гиалуроновой кислоты. Большинство исследователей отдают предпочтение периартикулярным блокадам, при которых до 80 % пациентов отмечают стойкое улучшение в среднем от 2 до 3 месяцев.
Денервация фасеточных суставов
Основным методом хирургического лечения фасеточного синдрома является радиочастотная денервация (РЧД) дугоотростчатых суставов. Синонимом РЧД является термин «высокочастотная селективная нейротомия». Для денервации каждого сустава коагулируются медиальные веточки задних ветвей одноименного и вышележащего спинномозговых нервов. При данном виде денервации высокочастотный ток, проходящий через неизолированный отдел электрода, вследствие сопротивления окружающих мягких тканей нагревает и повреждает их, порождает коагуляцию вовлеченного в патологический процесс нерва и его окончаний.
Контролируемая ограниченная термодеструкция с заданными параметрами времени и температуры позволяет прервать ноцицептивный путь. После РЧД периферических нервов при болевых синдромах не образуется концевая неврома, и риск ухудшения боли и развития нейропатии минимальный. Следует отметить, что РЧД не воздействует на состояние дугоотростчатых суставов, а только оказывает симптоматический эффект, приводя к регрессу боли. При этом эффект более длительный и устойчивый, чем при медикаментозных блокадах. Доказано, что РЧД фасеточных суставов обладает более выраженным обезболивающим действием в сравнении с пульсовой радиочастотной абляцией, которая не вызывает повреждения нервной ткани.
Увеличение результативности выполнения РЧД фасеточных суставов может быть проведено двумя путями: повышением качества отбора пациентов и оптимизацией самой процедуры денервации. В первом случае следует тщательно выполнять дифференциальную диагностику, поскольку при дискогенной природе боли денервация фасеточных суставов будет неэффективна. Кроме того, необходимо исключить соматоформное болевое расстройство, когда любые интервенционные манипуляции не приведут к улучшению.
Во втором случае результат зависит от опыта специалиста и техники выполняемого вмешательства. Для повышения результативности рекомендуется использовать широкий электрод, что позволит увеличить площадь деструкции; устанавливать электрод параллельно нерву; проводить электрофизиологический контроль; выполнять деструкцию в двух точках – по верхнему и нижнему краю сустава; вводить после процедуры локальный анестетик с глюкокортикоидом для предотвращения дегенерации нерва и усиления воспалительных изменений в послеоперационном периоде.
Анализ результатов РЧД фасеточных суставов в РНПЦ неврологии и нейрохирургии
Материалы и методы
С 2017 по 2020 год в РНПЦ неврологии и нейрохирургии проведено нейрохирургическое лечение фасеточного синдрома у 12 пациентов (5 мужчин и 7 женщин) в возрасте от 43 до 78 лет. Все пациенты предъявляли жалобы на умеренные боли в поясничном отделе позвоночника без иррадиации в нижние конечности, длящиеся более 6 месяцев. Два пациента (16,7 %) ранее перенесли оперативные вмешательства на поясничном отделе позвоночника – микродискэктомию.
Проведенное консервативное лечение у всех пациентов без выраженного положительного эффекта. Один пациент принимал трамадол в дозировке 50 мг 2 раза в день. С целью дифференциальной диагностики всем пациентам была выполнена МРТ и функциональная рентгенография поясничного отдела позвоночника (в положении сгибания и разгибания). Патологии межпозвонковых дисков, нестабильности сегментов в поясничном отделе позвоночника, а также других нарушений, требующих хирургического вмешательства, выявлено не было.
Всем пациентам выполнена диагностическая блокада фасеточных суставов с местным анестетиком (лидокаин) с обеих сторон на уровне боли и на смежных уровнях. Пациенты отметили снижение болевого синдрома более чем на 50 % длительностью более одного часа, что было расценено как положительный результат диагностической блокады.
РЧД фасеточных суставов проводилась на уровнях выполненных блокад. После инфильтративной анестезии кожи местным анестетиком паравертебрально иглами с изоляцией пунктировали кожу. Неизолированные концы игл под рентген-контролем подводили к фасеточным суставам (по два на каждый уровень).
Затем выполнялся интраоперационный КТ-контроль с трехмерной реконструкцией и коррекцией положения игл относительно предполагаемого места расположения нервов Люшка. Далее в канюлю устанавливался электрод и проводилось электрофизиологическое тестирование с целью исключения воздействия на двигательную часть нерва. После тестирования через иглу вводили 0,5 мл местного анестетика с целью обезболивания, а затем выполняли РЧД с температурой 80 °C и экспозицией в 80 секунд. Манипуляция проводилась на уровне боли и на смежных уровнях выше и ниже с обеих сторон.
Результаты и обсуждение
Все пациенты отметили снижение болевого синдрома на следующий день после операции, из них 83,3 % (10 человек) – более чем на 50 % при оценке по ВАШ. На контрольном осмотре через 6 месяцев рецидива болевого синдрома выявлено не было. Наш результат сравним с данными зарубежных исследований (67-77 %). Несмотря на небольшую группу пациентов в нашем исследовании, мы, учитывая строгий подход к их подбору на этапе диагностики, связываем успех с использованием интраоперационного КТ-контроля, который позволяет значительно повысить точность позиционирования электрода перед проведением денервации. С увеличением числа РЧД возможно будет определить корреляции положительного исхода и использования интраоперационной КТ.
Отсутствие эффекта от РЧД мы получили у 2 пациентов (16,7 %). Болевой синдром снизился, однако они остались неудовлетворены результатом лечения. Это пациенты, ранее перенесшие операции на позвоночнике. Зарубежные исследователи также отмечают низкую частоту положительных результатов РЧД фасеточных суставов у пациентов с синдромом оперированного позвоночника.
Одному из этих пациентов повторно выполнена денервация через месяц, однако снижения болевого синдрома достичь не удалось. Второй пациент отметил изменение характера боли в послеоперационном периоде и смещение его в сторону крестцово-подвздошного сочленения справа. После успешного выполнения диагностической блокады решено было провести РЧД крестцово-подвздошного сочленения под КТ-контролем. Пациент отметил значительное улучшение. В послеоперационном периоде был отменен трамадол. При контрольном осмотре через 6 месяцев усиления болевого синдрома пациент не отмечал.
Осложнений после РЧД в нашем исследовании выявлено не было ни в послеоперационном, ни в отдаленном периоде.
 Пациент Б., 53 года. Вертеброгенная люмбалгия, стойкий выраженный болевой синдром. Консервативное лечение длительное время без эффекта. После тестовой блокады пациент отметил улучшение. Выполнена радиочастотная денервация фасеточных суставов на уровнях L3-S1 с обеих сторон.
Пациент Б., 53 года. Вертеброгенная люмбалгия, стойкий выраженный болевой синдром. Консервативное лечение длительное время без эффекта. После тестовой блокады пациент отметил улучшение. Выполнена радиочастотная денервация фасеточных суставов на уровнях L3-S1 с обеих сторон.
Результат: снижение болевого синдрома более чем на 50 %, отмена обезболивающих.




Выводы
1. Патология дугоотростчатых суставов – частая причина вертеброгенных хронических болевых синдромов. Количество публикаций, затрагивающих данную проблематику, увеличивается, что подтверждает актуальность вопроса.
2. Надежным диагностическим критерием фасеточного синдрома является блокада с местными анестетиками. Снижение ложноотрицательных результатов может быть достигнуто проведением двойных блокад с разными анестетиками.
3. При отсутствии эффекта от консервативной терапии и блокад с глюкокортикоидами, а также длительности болевого синдрома более 3 месяцев необходимо рассмотреть вопрос об оперативном лечении.
4. Наиболее эффективным методом нейрохирургического лечения фасет-синдрома является радиочастотная денервация дугоотростчатых суставов. Данный метод позволяет достичь стойкого снижения интенсивности болей и улучшить качество жизни при минимальном риске осложнений.
5. Критериями неэффективности РЧД является неправильный отбор пациентов, а также нарушение технологии вмешательства.
6. Использование интраоперационного электрофизиологического и КТ-контроля позволяет повысить результативность РЧД дугоотростчатых суставов.
Источник
Источник
