Что такое реконструктивная операция на позвоночнике
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
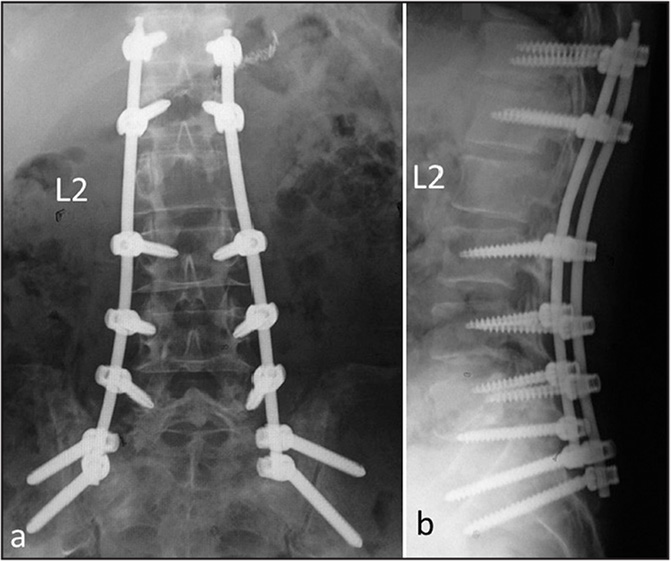
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.
Krypton®
Охарактеризуем самое распространенное средство неподвижной фиксации позвоночника – транспедикулярное устройство на примере системы «Криптон» (Krypton®). Это – востребованная модель ТПФ в спинальной нейрохирургии. Ее производит ведущая немецкая компания Ulrich Medical GmbH.
Спинальные хирурги не только Германии, но и всего мира высоко оценили изобретение передового производителя. В первую очередь за уникальные конструктивные особенности. По словам специалистов, систему «Криптон» отличает эргономичность, простота, безопасность в установке, что в значительной мере облегчает труд хирурга. Она высокоэффективна в декомпрессии нервных структур, устранении деформаций и нестабильности позвоночника. Подробнее об расскажем далее.
- Система создана для универсальной фиксации торакального и люмбального отделов позвоночника. Представляет собой «умную» комбинацию из титановых стержней и винтов, способствующих быстрому и качественному формированию артродеза.
- Характеризуется изначально высокими стабилизирующими свойствами, отличными критериями прочности и устойчивости к большим нагрузкам. Более того, нагрузки, которые оказывают воздействие на конструкцию, рационально распределяются между всеми ее структурообразующими элементами и стабилизированными позвонками.
- Главной особенностью изделия является редукционный 3-D инструментарий, фиксирующийся на винтах. Инструмент дает возможность выполнять сопоставление и/или редукцию в любом порядке очередности. К тому же, эта модель ТПФ не требует установки поперечных коннекторов, а вариабельность диапазона угла при введении винта в пластину составляет 45 градусов.
- Установка конструкции предполагает малоинвазивное вмешательство, а именно: минимальный доступ с достаточно четким обзором, отсутствие больших кровопотерь, аккуратность по отношению к позвоночным и околопозвоночным тканям, высокую безопасность для спинномозговых корешков и сосудистых образований.
- Грамотно спроектированное приспособление позволяет заметно сократить время оперативного сеанса, снизить осложнения и достичь хороших результатов уже в раннем послеоперационном периоде. После установки, как правило, в ношении корсета нет необходимости.
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
VERTEX SELECT
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Источник
Мы оказываем помощь пациентам с нейрохирургической патологией головного и спинного мозга, осложненными повреждениями и заболеваниями черепа и позвоночника, периферической нервной системы с 1959 года.
Реконструктивно-стабилизирующие операции при застарелых повреждениях позвоночника
При застарелых переломах позвоночника развиваются посттравматические деформации позвоночного столба с возникновением:
- вторичных стенозов (сужений позвоночного канала),
- сколиозов (искривлений позвоночника),
- нестабильности позвоночного столба,
- нарушается нормальная анатомия позвоночного канала,
ввиду чего страдают нервные структуры, расположенные в нём – спинной мозг и его корешки, а их повреждение и сдавление, в свою очередь, ведёт к появлению неврологического дефицита в виде нарушений движения, чувствительности, функций тазовых органов и т. д.
Различные деформации позвоночника, при которых нередко наблюдаются многоуровневой стеноз (сужение) позвоночного канала, а также нестабильность позвоночника, требуют проведения специальных реконструктивных декомпрессивно-стабилизирующих операций.
При Реконструктивно-стабилизирующих операциях на позвоночнике устраняется:
- искривление позвоночника,
- его нестабильность,
- расширяется позвоночный канал.
В большинстве случаев выполняется операция микродекомпрессии, при которой удаляются только те ткани (костные разрастания – остеофиты, жёлтая связка, межпозвонковые фасеточные суставы и т. д.), которые непосредственно сдавливают нервные структуры.
Качественные реконструктивно-стабилизирующие операции на позвоночнике в нейрохирургическом отделении областной больницы Херсона!
Иногда для восстановления высоты повреждённого позвонка применяется чрескожная вертебропластика – минимально инвазивная процедура, которая заключается во введении в тело пораженного позвонка специального костного цемента. В отличие от вертебропластики, при похожей методике – кифопластике – в тело поражённого позвонка сначала вводится специальный баллон, который раздувается под давлением, что приводит к исправлению деформации и образованию полости в теле позвонка. Затем баллон сдувается и удаляется, а в образовавшуюся полость вводится цемент.
В некоторых случаях выполняется установка различных видов имплантов (кейджей) между телами позвонков (так называемая методика PLIF, с фиксацией смежных позвонков титановыми винтами и балками).
Транспедикулярная стабилизация позвоночника
Транспедикулярная стабилизация позвоночника – при этом оперативном вмешательстве в тела позвонков через корни дужек при помощи специального инструментария проводятся шурупы, которые вместе с титановыми балками при полной установке системы устраняют патологическую деформацию позвонков. В необходимые моменты (проведение шурупов недалеко от спинного мозга) получают нужное рентгеновское изображение позвоночника и шурупов. Такой контроль позволяет минимизировать риск и уменьшить длительность операции.
Специально разработанные малоинвазивные системы позволяют хирургам устанавливать винты и стержни, которые создают опорный «каркас» для поражённых отделов позвоночника, через несколько маленьких (до 1.5 см) кожных разрезов, а не делать для этого большую и глубокую рану «на пол-спины» для необходимого доступа до позвоночника. Монтаж этих систем также происходит не «вслепую», а под дозированным рентген-контролем на любом этапе операции. Безусловными преимуществами данной методики являются её малотравматичность, косметичность, уменьшение кровопотери при операции и сокращение её длительности. При этом пациента, как правило, поднимают на ноги уже в день операции.
Врач Борблик Е.В.
Ознакомьтесь также со статьей Краниопластика, опубликованную ранее на нашем сайте.
Статья проверена врачом-нейрохирургом высшей категории АЛЕКСЕЕМ ЛЕОНТЬЕВЫМ, носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Если у Вас есть признаки или симптомы, указанные в статье, мы рекомендуем записаться на консультацию к специалисту.
Источник
Операция на позвоночнике является серьезным хирургическим вмешательством, требующим высочайшего мастерства хирурга и правильной подготовки пациента. Хорошо спланированное и выполненное по протоколу, оно дает высокий шанс излечения, купирует болевой синдром, восстанавливает двигательную активность и улучшает качество жизни человека.
К оперативному лечению, ввиду его сложности и ответственности, прибегают в самых тяжелых случаях – при быстром прогрессировании заболевания, наличии осложнений и тяжелом течении, например, если был компрессионный перелом.
Операция проводится:
- Планово. После тщательной диагностики, при отсутствии противопоказаний
- Ургентно. По жизненным показаниям, после минимальной подготовки
Виды операций на позвоночнике
Оперативное лечение позвоночника выполняется с помощью множества методов, различающихся объемом, доступом и другими характеристиками. Для каждой патологии существует свой перечень наиболее часто используемых, среди которых как открытые, так и эндоскопические техники:
- Радиочастотная термоаблация
- Нуклеопластика (лазерная, плазменная, гидро-, механическая)
- Лазерная вапоризация
- Эндоскопическое удаление грыжи диска
- Микродискэктомия
Декомпрессивно-стабилизирующие операции предполагают выполнения декомпрессии ( интерламинэктомии, фораминотомии, гемиламинэктомии, ламинэктоми) с последующее стабилизацией:
- Межостистая фиксация
- PLIF (задний)
- ALIF (передний)
- XLIF (латеральный)
- TLIF (трансфораминальный)
Отдельно выполняются операции выполняемые при слабости костной структуры позвонков ( остеопоротическй патологический перелом, гемангома позвонка, метастаз в тело позвонка:
- Вертебропластика
- Кифопластика
Эти вмешательства заключаются во введении костного цемента ( метакрилата) в пораженный участок тела позвонка через иглу чрезкожно под контролем ЭОПа
Есть и другие виды операций, используемые в современной хирургии при лечении проблем шейного, грудного, крестцового и поясничного отдела. Большинство из них – малоинвазивные эндоскопические, позволяющие быстро и безопасно устранить имеющийся дефект.
Показания к операции
Цервикальный отдел – самый подвижный и богато иннервированный в позвоночнике. Мышечный каркас здесь анатомически недостаточно сильный. Поэтому патология в шейном отделе (межпозвонковая грыжа, спондилолистез) широко распространена и в короткие сроки приводит к осложнениям – нарушению циркуляции крови, шуму в ушах, головокружениям, обморокам, болям, парезам и параличам верхних конечностей. В тяжелой стадии возможны потеря зрения и слуха, дыхательная недостаточность.
Поясничный отдел испытывает наибольшую нагрузку. Повреждение в нем приводит к иррадиирующей боли в ногах, парезу, параличу нижних конечностей, нарушению деятельности органов малого таза. Сильные боли в пояснице также нередко сопровождают патологию поясничного отдела. Без своевременного лечения изменения могут быть необратимыми.
Лечение в медицинском центре “Мирт”
Многопрофильный медицинский центр “Мирт” предлагает широкий спектр медицинских услуг – диагностика, денервация для снятия болевого синдрома, оперативная хирургия, реабилитация.
К нам приходят с вопросами: Опасна ли операция? Сильно ли после нее болит? Нарастет ли хрящ? На все вопросы пациента с удовольствием ответит оперирующий хирург с 10-летним опытом:
- Оперативное лечение эффективно в 90% случаев
- Восстановительный потенциал хрящевой и костной ткани у каждого разный
- Болезненность бывает после любого хирургического вмешательства. С ней успешно удается справиться с помощью анальгетиков , назначаемых на 10-14 дней
Со своей стороны можем гарантировать, что приложим все усилия, и прооперируем быстро и точно. Читайте отзывы на сайте и приходите к нам лично!
Преимущества оперативного лечения в медцентре “Мирт”:
- Эффективность, безопасность
- Сохранение объема функций
- Стационарное лечение 4-7 дней
- Купирование болевого синдрома
- Минимальная частота осложнений
- Минимальная травматизация тканей
- Короткий восстановительный период
Как делают операцию?
Это четко распланированный и отлаженный процесс. Ход оперативного вмешательства осуществляется по заранее составленному протоколу под рентгенологическим и видеоконтролем. Изначально пациент проходит диагностику, чтобы выявить противопоказания. Если их нет, назначается дата операции.
- Перед вмешательством делается легкая премедикация, чтобы снять чувство тревоги
- Проводится обезболивание. Это современный комбинированный севофлюрановый наркоз. За состоянием пациента следит анестезиолог
- Выполняется доступ к операционному полю. При эндоскопических методах размер разреза – 2 см. При декомпрессивно -стабилизирующих вмешательствах размеры разреза больше
- Проводится обработка участков кости, декомпрессия сдавленных нервных корешков, удаление пульпозного ядра
- Заключительный этап – стабилизация , зависит от вида операции
- Проводят контрольную диагностику. Если достигнута цель операции, то накладывают швы
В среднем, работа операционной бригады занимает 1,5-4 часа. Сколько длится, зависит от объемов, степени сложности, доступа и какая выбрана металлоконструкция для вмешательства. Высокотехнологичные эндоскопические методики позволяют сократить длительность лечебного процесса.
Из операционной пациент поступает в палату интенсивной терапии или в стационар. Наблюдение от 4 до 7 суток. Нельзя сидеть. Нужен корсет. На время лечения выдается больничный лист.
Возможно ли лечение грыжи позвоночника без операции?
Пациенты нашего многофункционального центра “Мирт” часто интересуются, можно ли избавиться от болезни без операции? Безусловно, но далеко не в каждом случае. При значительном стенозе или секвестрированной грыже, консервативно вылечиться не удастся.
Многие попадают к нам, когда время уже упущено – дегенеративно-дистрофические процессы или травмы стали причиной сильного болевого синдрома, параличей и обездвиживания. Впереди инвалидность. В этом случае консервативное лечение, такое как таблетки или инъекции, не будет иметь эффективности, и рекомендована операция.
Современная оперативная хирургия тяготеет к малоинвазивным процедурам. У них хорошая статистика выздоровления. Поэтому бояться операции не стоит.
Послеоперационный период
В зависимости от степени сложности и обширности хирургического вмешательства пребывание в стационаре займет от 4 до 7 дней. При микрохирургическом или эндоскопическом удалении грыжи и, вставать пациенту можно в первые сутки. В более сложных случаях – лишь на 2-3-е сутки.
Нельзя держать спину согнутой, делать крупно-амплитудные движения. В первые две недели все движения должны быть спокойные, размеренные, чтобы не спровоцировать расхождение швов или отторжение вживленных эндопротезов.
Восстановление в послеоперационный период занимает от 2 до 12 мес. Необходимо принимать препараты, рекомендованные лечащим врачом. Придерживаться специальной диеты.
Трудоспособность восстанавливается спустя 2 мес. Некоторым может быть рекомендован легкий труд и сокращенный рабочий день. Категорически запрещены на срок до года любые тяжелые физические нагрузки, в том числе – занятия спортом.
Реабилитация после операции на позвоночнике
Это комплекс процедур, направленный на восстановление полноценного объема движений в позвоночнике. Благодаря проведенной операции удален дефект, мешавший его функционированию, теперь важно убрать последствия, восстановить выносливость и двигательную активность. В этом помогает реабилитация и восстановление позвоночника.
От этих процедур во многом зависит успех лечения – отсутствие осложнений, рецидивов, скорость восстановления тканей. Необходима реабилитация даже после малоинвазивных хирургических вмешательств, поэтому, посещая наш центр, так важно слушать и выполнять все предписания врача-реабилитолога.
Цели периода реабилитации у каждого свои. Если обобщить, они сводятся к:
- Уменьшению болезненности
- Стимуляции заживления раны
- Профилактике возможных осложнений
- Восстановлению объема движений и выносливости
План реабилитации для каждого пациента создается индивидуально. Одним нужно восстановить объем функций, а другим – буквально учиться ходить заново. Несколько недель нельзя сидеть, поэтому многие процедуры выполняются лежа или стоя.
После операции восстанавливается чувствительность, и может усилиться боль. Ощущение, как будто горят ноги. Обязательно нужно рассказать об имеющейся симптоматике лечащему врачу и реабилитологу. Используя разные подвиды реабилитационной терапии, можно избавиться от дискомфорта!
Физиотерапия
Стимулирует регенеративные процессы, ускоряет ранозаживление, способствует обезболиванию, улучшает микроциркуляцию и остеосинтез. В нашей клинике применяется УВТ, лазеро- и ультразвуковая терапия, гало- и прессотерапия, озоно- и электролечение, квантовая и ударно-волновая методики, магнитотерапия и компьютерное вытяжение позвоночника.
Массаж медицинский
Позволяет восстановить утраченную чувствительность, стимулирует кровообращение, позволяет разработать мышцы.
Пассивная механотерапия
С помощью специальных медицинских роботов мягко и безболезненно разрабатываются неподвижные конечности. Рекомендовано после параличей.
Кинезитерапия
В нашем центре действует сразу два направления – работа на многофункциональных тренажерах и нейромышечная активация. С их помощью осуществляется стабилизация позвоночника за счет активации мышечной цепи – группы глубоких и поверхностных мышц (поперечной мышцы живота, многораздельной мышцы), осуществления правильных движений, формирования двигательного стереотипа и обезболивания.
Занятия протекают безболезненно, комплексно и с постоянным прогрессом – увеличением дозированного лечебного действия. Это позволяет добиваться поставленных целей в короткие сроки.
Специалисты нашего центра хорошо знают и любят свою работу, ежедневно помогая сотням человек возвращаться к привычному образу жизни. Благодаря помощи профессионалов МЦ “Мирт” срок восстановительного лечения минимален, и уже скоро вы сможете наслаждаться всеми красками жизни!
ЛФК после операции на позвоночнике
Это немаловажная часть реабилитации после операции. Упражнения улучшают тонус, кровообращение. Занятия проводятся в зале МЦ “Мирт” на тренажерах и с помощью специального оборудования.
Пациентам необходимы и домашние занятия. Посильная лечебная гимнастика, зарядка, соблюдение режима активности, богатая питательными веществами и витаминами диета. Возможно, потребуются сеансы психотерапии, особенно – после серьезных травм позвоночника.
Комплекс из всех доступных методов и активное сотрудничество врача и пациента на всех этапах после операции – залог быстрого и полноценного выздоровления.
Записаться на прием и узнать больше об оперативной хирургии позвоночника в нашем многофункциональном центре можно по телефону +7 (4942) 334-911. Звоните, будем рады помочь!
Источник
