Что делать если очень болит спина позвоночник

Вопрос «Что значит боль в спине?» может показаться глупым. Испытать её может каждый. Продуло, поднял тяжелый предмет, был долго в вынужденной позе, неудобная кровать, вот список обычных причин перегрузки спины и возникновения болей. Решение напрашивается само собой. Выпить обезболивающего и ждать скорейшего выздоровления.
Это помогает не всегда. Боль может прочно закрепиться в спине и стать злейшим врагом на недели, месяца, годы. Даже тогда некоторые терпеливые люди могут не обращаться к врачу, но продолжать принимать таблетки.
Боль это сигнал нашего организма через нервную систему о том, что есть проблема и её надо решать. Гораздо хуже ситуация когда болезнь прогрессирует, а при этом ничего не болит. Так происходит при онкологических заболеваниях, когда болевой синдром возникает на последних стадиях болезни.
Виды болей
Неспецифическая – занимает более до 85% обращений к врачу1. Связана с перегрузкой мышц, связок, сухожилий, мелких суставов позвоночника.
Корешковая – вызвана сдавлением нервного корешка грыжей. До 10% случаев1.
Специфическая – вызвана определенным заболеванием. Сюда относится перелом позвоночника, туберкулез, гнойный процесс, новообразование, сужение спинномозгового канала, болезни органов брюшной полости, малого таза и другие. До 10% случаев1.
Симптомы
Типичные симптомы неспецифических болей:
- появление, обострение при движении (резкий поворот головы, наклон, поднятие тяжестей);
- возникает после долгого вынужденного положения(сидячая работа за компьютером, у профессиональных водителей, статичная стоячая работа у продавцов);
- ограничение подвижности после сна в неудобной позе, на неровной поверхности.
Причина этих симптомов в нарушении двигательного стереотипа, когда одни мышцы и суставы перегружаются, а другие, наоборот, не участвуют в движениях.

Причиной боли в спине часто становитя недостаток или переизбыток двигательной активности.
Есть такое понятие как «неподготовленное» движение. Когда мышцы не растянуты, связки не разогреты, а на них дается или большая нагрузка или очень большой объем движений. Так, офисные работники, не занимающиеся спортом, после мероприятий по тимбилдингу с игровыми активностями, веревочными городками, соревнованиями могут на следующий день не выйти на работу из-за проблем со спиной. Еще одна категория — это садоводы пенсионного возраста. Они провели всю зиму дома с минимальной физической активностью и вдруг дали избыточную нагрузку на позвоночник. Результат один боль, ограничение подвижности.
Для сдавления корешков спинного мозга характерны:
- стреляющая боль до пальцев стопы, кисти;
- нарушение рефлексов;
- изменения чувствительности(онемение, повышенная чувствительность кожи);
- снижение мышечной силы;
- симптомы при натяжении мышц.
По этим симптомам, боль в языке, онемение мизинца на руке или стреляющая боль в ноге часто можно определить достаточно точно на каком уровне в позвоночнике произошло сдавление нерва без МРТ.
Специфическая боль может говорить о потенциально опасном, серьезном заболевании. Симптомы угрозы2:
- начало стойкой боли в спине до 15 лет и после 50 лет;
- немеханический характер боли (боль не уменьшается в покое, в положении лежа, в определенных позах);
- связь боли с травмой;
- плавное усиление болей;
- наличие онкологии ранее;
- боль с температурой, снижение массы тела;
- длительная скованность по утрам;
- параличи, тазовые нарушения, сильные расстройства чувствительности;
- изменения в анализах мочи, крови.
Причиной таких нарушений могут быть серьезные заболевания2:
- ревматические заболевания;
- злокачественные опухоли;
- инфекции(остеомиелит, абсцесс, туберкулез, опоясывающий герпес);
- сосудистые заболевания(аневризма брюшной аорты);
- заболевания крови;
- остеопороз;
- заболевания почек, цистит;
- панкреатит, язва двенадцатиперстной кишки;
- стеноз позвоночного канала, переломы позвонков.
Поэтому лучше обратиться к врачу, чтобы исключить опасные причины. Особенно если обезболивающие помогают слабо и есть опасные симптомы.

Лучше обратиться к врачу, чтобы исключить опасные причины болей в спине.
Диагностика
Это самый важный этап лечения, так как от него зависят все дальнейшие действия. Кажется, что можно сделать рентген или МРТ, тогда все станет ясно. Но, здесь есть подводные камни. Врач функциональной диагностики делает заключение на основании того, что видит на снимке. Но он не обследует самого пациента. Поэтому результаты снимка не равно диагноз.
Разберем на примере. Если взять полностью здоровых людей в возрасте 20 лет, то почти у половины из них могут выявляются грыжи межпозвоночных дисков. Но это не означает, что им требуется лечение, углубленное обследование или операция на позвоночнике для устранения дефектов.
Клинические рекомендации для врачей общей практики Национального института повышения стандартов здравоохранения и социальной помощи Великобритании в большинстве случаев при неспецифическом болевом синдроме длительностью до 1 года вообще не рекомендует делать ни рентген, ни КТ/МРТ с рядом исключений.
А разве не грыжа вызывает боль? Лишь в 1 из 10 случаев. Во всех остальных случаях, грыжа диска и боль в спине не связаны.
Сначала выясняется история развития боли, первый эпизод, обстоятельства(травма, нагрузка), какие еще симптомы появились, вроде бы не связанные с болью в спине.
Во время осмотра оцениваются изгибы позвоночника, ограничения подвижности, напряжение мышц. Локализация болей, признаки сдавления корешков(«отдает» в ногу, нарушение чувствительности конечностей).
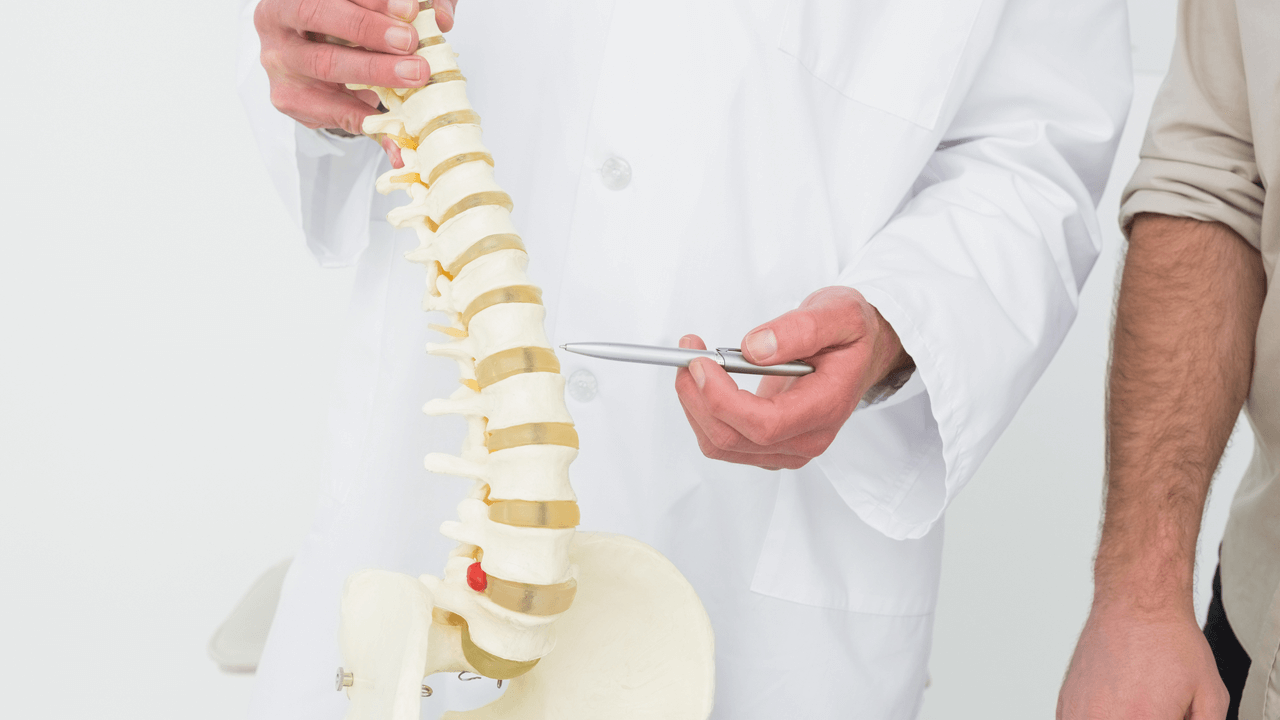
Во время осмотра врач старается определить состояние подвижности позвоночника и обнаружить места болезненности.
И уже затем по показаниям проводятся КТ/МРТ, назначается общий и биохимический анализ крови.
Поэтому диагностику должен проводить врач. Ему необходимо определить вид боли, необходимые исследования, исключить опасные симптомы специфической боли и только тогда назначать лечение.
Лечение
Первая помощь. Еще до приема таблеток можно себе помочь. Нужно разгрузить позвоночник и дать шанс мышцам расслабиться. Для этого ложимся на ровную твердую поверхность(пол, обеденный стол, лист фанеры) на спину. Под ноги надо положить большую подушку, валик, табурет, так, чтобы угол между телом и бедрами, в коленях был 90 градусов.
Медленно дышим и стараемся максимально расслабляться с каждым выдохом. Лежать так можно столько сколько нужно. Главное чтобы поверхность не была холодной. Мягкие диваны, кровати не подойдут.
Препараты. Обычно лечение начинается с нестероидных противовоспалительных средств (НПВП), которые помогут снять боль и воспаление. Эти препараты можно купить без рецепта, но бесконтрольно принимать их нельзя.
Их прием может приводить к эрозиям, язвам кишечника и желудка, кровотечениям. Если проблемы с ЖКТ уже есть, это повышает риск осложнений. Могут оказывать токсическое действие на печень. Есть риск для сердечно-сосудистой системы, почек, при бронхиальной астме3.
Традиционные НПВП имеют больше побочных эффектов особенно на пищеварительную систему. Но они достаточно доступны по цене, вот некоторые из них:
- аспирин;
- диклофенак;
- индометацин.
Селективные НПВП оказывают значительно меньшее повреждающее действие на ЖКТ, но имеют более высокую цену:
- мовалис;
- целебрекс;
- аркоксиа;
- нимесил.
При этом выбор препарата лучше доверить врачу, чтобы он соотнес риск и пользу в каждом конкретном случае. Возможно, назначил препараты для защиты желудка (нольпаза).
Еще одна группа препаратов это миорелаксанты (мидокалм), они помогают снять спазм с мышц.
Не стоит самостоятельно принимать препараты, обязательно проконсультируйтесь со специалистом.
Также применяются хондропротекторы — алфлутоп, препараты с глюкозамин и хондроитин сульфатом.
Образ жизни. Боль в спине не означает, что нужно все время лежать. Постельный режим, корсеты и другие устройства, ограничивающие движения не рекомендуются. Это вызовет только ослабление мышц, которые удерживают нас в вертикальном положении.
Необходимо сохранять разумную активность для поддержания тонуса, нормализации кровообращения. Подойдут легкие прогулки, гимнастика, лечебная физкультура.
Также спать нужно на жестком ортопедическом матрасе. Делать перерывы в работе для прогулок. Пить достаточное количество жидкости.
Профилактика
Для профилактики необходимо укреплять спину, чтобы создать крепкий мышечный корсет. Подойдут такие физиологичные направления как плавание, пилатес, йога.
Спать рекомендуется на ровной жесткой поверхности. Подушка небольшая, удобная.
Поднимать сумки больше 3 кг с прямой поясницей силой ног. Нагрузку распределять равномерно на 2 руки.
Сумку заменить на рюкзак и носить на двух лямках
Для снижения ударной нагрузки на позвоночник носить обувь с толстой пружинящей подошвой. Желательно снизить вес.
Литература:
- Кукушкин М.Л. ОСТРАЯ БОЛЬ В СПИНЕ: ДИАГНОСТИКА И ЛЕЧЕНИЕ//Нервные болезни 2019 №2 –С.46-52
- Кукушкин М.Л. ДИАГНОСТИКА И ЛЕЧЕНИЕ НЕСПЕЦИФИЧЕСКОЙ БОЛИ В СПИНЕ//Медицинский совет 2016 №8 –С.58-63
- Каратеев А.В. НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ В ЭПОХУ БИОЛОГИЧЕСКОЙ ТЕРАПИИ//Современная ревматология 2008 №2 –С.3-6
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
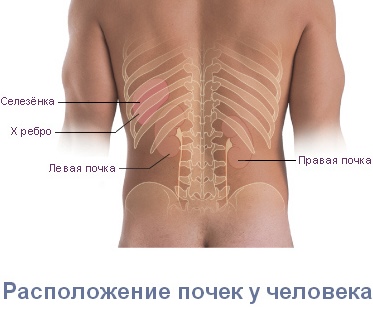
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
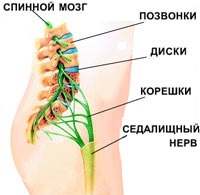
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
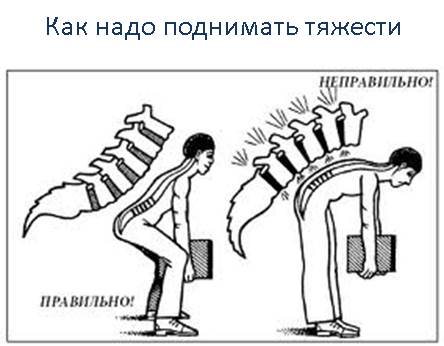
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
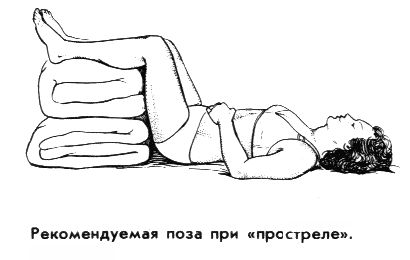
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
29 Август 2019
10311
Согласно данным медицинской статистики, острые боли в спине выступают второй по частоте встречаемости причиной потери человеком трудоспособности. Минимум 80% людей хотя бы раз страдали от них. Они могут возникать эпизодически или наблюдаться при обострениях заболеваний позвоночника. Но в любом случае острые и хронические боли в спине требуют грамотного лечения и целенаправленного воздействия на причины их возникновения.
Помочь точно установить, что спровоцировало развитие болевого синдрома и назначить соответствующее ситуации лечение помогут врачи SL Клиника. У нас вам будут оказаны медицинские услуги европейского уровня по доступным ценам.

Острая боль в спине: причины
Острой болью называют ту, которая сохраняется менее 6-ти недель. У большинства она проходит в течение 2 недель. Хотя изначально предугадать, сколько она будет сохраняться невозможно. Тем не менее практически в половине случаев аналогичные или более сильные приступы повторяются в дальнейшем и переходят в разряд хронических болей.

Острая боль может иметь разную интенсивность, быть тупой, жгучей и т. д. Иногда она отдает в руки, ноги, ягодицы. Так называемые прострелы в спине нередко возникают после переохлаждения, чрезмерных физических нагрузок и в результате получения растяжений. Между воздействием травмирующего фактора и непосредственно проявлением болевого синдрома может пройти несколько дней, а проявится он под действием незначительного физического усилия, например, наклона.

Также они могут быть следствием травмы спины или выступать первыми проявлениями заболеваний позвоночника, включая:
- остеохондроз;
- межпозвоночные грыжи;
- спондилоартроз;
- стеноз позвоночного канала и пр.
Повышают вероятность возникновения проблем со спиной:
- частые стрессы;
- регулярные повышенные физические нагрузки;
- лишний вес;
- частое и продолжительное стояние.
Кроме сильного дискомфорта в спине, могут присутствовать головные боли, чувство жжения в ногах, головокружение. Обо всех этих симптомах обязательно нужно сообщить врачу на приеме.
Независимо от того, какая анатомическая структура была повреждена первой, это влечет за собой целую цепь последовательных изменений, усиливающих дискомфорт. Первоначально в очаге поражения образуются факторы воспаления, вызывающие отечность и раздражающие нервные волокна. В ответ на это нередко возникает мышечный спазм, что еще более усугубляет ситуацию и провоцирует нарушение кровообращения на пораженном участке. Это приводит к снижению количества поступающих к очагу поражения питательных веществ и кислорода, а также задержанию в нем продуктов метаболизма.
Лечение острой боли в спине
Чтобы облегчить боль, стоит лечь на спину на жесткую поверхность. Это позволит мышцам спины расслабиться и снять нагрузку с позвоночника. Для усиления эффекта под колени и под голову можно подложить ортопедические подушки, но при этом важно избегать прогиба в пояснице. При сильных болях допускается кратковременный прием препаратов группы НПВС. В дальнейшем обязательно нужно обратиться к неврологу или спинальному хирургу для определения причины возникновения болевого синдрома.
В кратчайшие сроки нужно посетить врача при отсутствии улучшения в течение недели, повторении приступа или иррадиации боли в ступни или колени, нарушении мочеиспускания и дефекации. С целью диагностики имеющихся нарушений больным показано:
- МРТ;
- КТ;
- рентген;
- биохимический анализ крови;
- ОАК.
На основании полученных результатов исследований и особенностей симптоматики врач ставит диагноз и разрабатывает тактику лечения. При острых болях, лишающих человека трудоспособности, ему может быть предложено выполнение блокады позвоночника, купирующей болевой синдром за несколько минут.
После стихания дискомфорта важно не задерживаться в постели. Умеренная физическая нагрузка, дополненная специальными упражнениями лечебной гимнастики, является наилучшей профилактикой повторения подобных приступов в будущем.
Обращаясь в SL Клиника вы однозначно получите качественное лечение болевого синдрома и причин его вызывающих. Мы сможем разработать максимально эффективную тактику лечения и быстро купировать боль с помощью грамотно сделанной, доступной по цене блокады.
Хронические боли в спине: причины
От тянущих хронических болей в спине люди страдают не менее часто. Они могут обостряться и переходить в приступ острой боли, полностью выключающей человека из привычного ритма. Чаще всего она являются следствием:
- Малоподвижного образа жизни, что приводит к ослаблению мышечного корсета. Это провоцирует увеличение нагрузки на позвоночный столб и сжатие позвонков. Результатом становятся остеохондроз, протрузии межпозвонковых дисков и грыжи межпозвонковых дисков, спондилоартроз.
- Нарушения осанки. Длительное сохранение любого положения тела, в котором нарушаются естественные изгибы позвоночника, провоцирует его искривление и развитие сколиоза или кифоза. Это влечет за собой дегенеративные изменения в межпозвоночных дисках, перераспределение нагрузки на мышцы и защемление нервных корешков.
- Ослабление мышц брюшного пресса. Поскольку они выполняют роль опоры для внутренних органов и частично разгружают позвоночник, при их слабости происходит возрастание нагрузки на поясницу, что усиливает лордоз и провоцирует хроническую боль. Кроме малоподвижного образа жизни, ослабление мышц живота может быть следствием беременности или ожирения.
- Возрастных изменений. С течением лет межпозвоночные диски постепенно обезвоживаются, что вызывает снижение их эластичности, прочности и величины. Окружающее желеобразное пульпозное ядро фиброзное кольцо усыхает и становится более хрупким. Нагрузки провоцируют образование в нем трещин, что приводит к формированию протрузий и грыж. Образовавшееся выпячивание может сдавливать близко лежащие кровеносные сосуды, нервные корешки, спинной мозг, что и провоцирует появление болевого синдрома.
К числу заболеваний, сопровождающихся хроническими болями в спине, принадлежат:
- остеохондроз;
- спондилоартроз;
- остеопороз;
- межпозвоночные грыжи;
- фасеточный синдром;
- болезнь Бехтерева;
- спондилолистез;
- ревматоидный артрит;
- межреберная невралгия;
- онкологические заболевания и другие.
Распространенной причиной появления хронической боли является изнашивание фасеточных суставов. Расположенные в них хрящи так же склонны к истончению при чрезмерных нагрузках на позвоночник. В результате при движении они перестают выполнять амортизирующую функцию, что провоцирует трение костных фрагментов и развитие воспаления.
Лечение болей в спине
Тактика лечения разрабатывается на основании того, какие нарушения были обнаружены в ходе диагностических исследований. При выявлении заболеваний позвоночника изначально назначается консервативная терапия, включающая:
- медикаментозную терапию;
- физиотерапию;
- массаж;
- ЛФК.
Консервативная терапия
При лечении болей в спине важен комплексный индивидуальный подход. В зависимости от причины их возникновения пациентам назначается прием ряда лекарственных средств, в частности:
- НПВС – препараты этой группы оказывают противовоспалительное и обезболивающее действие, но при длительном приеме отрицательно влияют на состояние органов ЖКТ;
- кортикостероиды – средства с выраженными противовоспалительными свойствами, назначаемые в средне-тяжелых и тяжелых случаях;
- миорелаксанты – способствуют устранению повышенного мышечного тонуса и спазмов;
- антидепрессанты – помогают устранить психологический дискомфорт, часто снижающий эффективность проводимой консервативной терапии;
- средства для местного применения – мази или гели, содержащие противовоспалительные, разогревающие или охлаждающие компоненты способны помочь уменьшить выраженность болевого синдрома и практически не вызывают побочных эффектов;
- хондропротекторы – содержащие глюкозамин и хондроитин препараты благотворно влияют на состояние хрящевой ткани, повышают ее эластичность и способствуют восстановлению нормальной толщины.

В легких случаях достаточно перорального приема лекарственных средств. Но в более сложных ситуациях пациентам могут назначаться внутрисуставные инъекции. При сильных болях рекомендуется делать блокады однократно или целым курсом, который может включать до 10 процедур.

Для повышения эффективности медикаментозной терапии пациентам назначаются сеансы массажа и физиотерапия. Правильное воздействие на мышцы спины способствует активизации кровотока и лимфотока, улучшению обменных процессов и устранению мышечных спазмов. Мануальная терапия весьма эффективна при деформациях позвоночного столба, в особенности сколиозе 1–2 степени. Регулярные сеансы помогают восстановить нормальное положение позвоночника и устранить давление на внутренние органы.
В рамках физиотерапевтического лечения больным назначаются сеансы:
- УВЧ;
- магнитотерапии;
- токов Бернара;
- лазерной терапии;
- электрофореза;
- УФО;
- бальнеологического лечения.
Если в течение полугода не удается добиться улучшения состояния или возникает риск развития осложнений, больным может быть предложено хирургическое лечение имеющихся заболеваний.
Хирургическое лечение
Современные методы оперативного вмешательства отличаются высоким уровнем эффективности и безопасности. Они позволяют быстро устранить патологическую причину развития болевого синдрома и часто не требуют пребывания в стационаре. Но большинство малоинвазивных и микрохирургических методов может быть применено только при обращении больных к спинальным хирургам на ранних стадиях развития заболевания.
Показаниями к оперативному лечению выступают:
- прогрессирующие грыжи межпозвонковых дисков;
- стеноз позвоночного канала;
- секвестрированные грыжи;
- переломы позвоночника;
- сколиоз 3–4 степени;
- тяжелые формы спондилоартроза;
- компрессия спинного мозга или его нервных корешков;
- гемангиомы тел позвонков;
- нестабильность отдельных сегментов позвоночника;
- синдром сдавления конского хвоста.
Вид операции хирург определяет, основываясь на тяжести состояния пациента. При одном и том же диагнозе хирургическое лечение может быть проведено разными способами, отличающимися степенью инвазивности, эффективностью, длительностью реабилитации и стоимостью.
В последнее время большой популярностью пользуются малоинвазивные методы хирургического лечения. С их помощью осуществляется лечение межпозвоночных протрузий, грыж межпозвонковых дисков, гемангиом и ряда других заболеваний. Малоинвазивная хирургия занимает не более часа, причем после ее выполнения пациент может практически сразу же ходить и покинуть клинику в тот же или на следующий день.
Огромными достоинствами метода является хороший косметический эффект (в большинстве случаев весь необходимый хирургический инструментарий вводится через точечные проколы мягких тканей), легкость реабилитации и доступная цена. В случае межпозвоночных грыж более перспективным методом может считаться только холодноплазменная нуклеопластика или гидропластика ( гидродискэктомия).

В ситуациях, когда микрохирургические техники не могут быть применены, хирурги проводят открытые операции. В ходе них можно полностью удалить патологически измененные образования, выровнять тяжелые деформации позвоночника, заменить не поддающиеся восстановлению структуры имплантатами и добиться нормального функционирования позвоночника с помощью монтирования металлических титановых конструкций.
Стоимость лечения боли в спине от 64 000 до 140 000 руб и зависит от:
— процедуры с помощью которой будет проводиться лечение (консервативное лечение, радиочастотная абляция, нуклеопластика);
— Клиники и класса палаты (где будет выполняться лечение).
Цена включает в себя:
— Прибывание в клинике ;
— Расходный материал (если это радиочастотная абляция или нуклеопластика)
— Лекарственные препараты.
— Блокады;
— Тракционное лечение;
— Физиолечение.
Все услуги клиники и стоимость приведены в прайсе
Современная спинальная хирургия способна справиться практически с любыми проблемами спины. Все новейшие методы оперативного лечения заболеваний позвоночника доступны для вас в SL Клиника. Наша команда врачей разных профилей поможет вам избавиться от острых или мучительных хронических болей в спине в максимально сжатые сроки.
Профилактика появления болей в спине
После завершения приступа и притупления болевых ощущений, чтобы избежать повторного эпизода, рекомендуется:
- не поднимать слишком тяжелые предметы;
- не наклоняться;
- больше ходить пешком;
- отказаться от тяжелого физического труда;
- при сидячей работе регулярно прерываться для разминки.
Источник
