Чем крепятся ребра к позвоночнику

Благодаря наличию подвижных соединений ребер с позвоночным столбом и грудиной возможны изменения объема грудной клетки и дыхательных движений.
Ребра соединяются с позвонками при помощи реберно-позвоночных суставов (artt. costovertebrales), которые включают суставы головки ребра и реберно-поперечные суставы.
Сустав головки ребра (art. capitis costae) образован верхней и нижней реберными ямками (полуямками) двух соседних грудных позвонков и головкой ребра. От гребешка головки ребра девяти (II-X) ребер к соответствуюшему межпозвоночному диску в полости суставов идет внутрисуставная связка головки ребра (lig. capitis costae intraarticulare). Эта связка отсутствует у I, XI и XII ребер, головка которых не имеет гребешка. Снаружи капсула сустава головки ребра укреплена лучистой связкой головки ребра (lig. capitis costae radiatum). Эта связка начинается на передней поверхности головки ребра, веерообразно расходится и прикрепляется к телам соседних позвонков и межпозвоночному диску.
Реберно-поперечный сустав (art. costotranversaria) образован бугорком ребра и реберной ямкой на поперечном отростке I-X грудных позвонков. Тонкая суставная капсула прикрепляется по краям суставных поверхностей. Капсулу укрепляет реберно-поперечная связка (lig. costotranversarium). Реберно-поперечный сустав и сустав головки ребра комбинированные, движения в них осуществляются совместно; возможно движение вокруг общей оси, проходящей через центры этих суставов. При вращении задних концов ребер относительно этой оси осуществляется поднятие передних реберных концов, соединенных с грудиной.
Соединения ребер с грудиной. Ребра соединяются с грудиной при помощи суставов и синхондрозов. Хрящ I ребра срастается с грудиной (синхондроз). Хрящи II-VII ребер, соединяясь с грудиной, образуют грудино реберные суставы (artt sternocostales). Суставными поверхностями служат передние концы реберных хрящей и реберные вырезки грудины. Суставные капсулы являются продолжением надхрящницы реберных хрящей, переходящей в надкостницу грудины. Суставная капсула укреплена лучистыми грудино-реберными связками (ligg. sternocostalia radiata).
Спереди эти связки, срастаясь с надкостницей грудины, образуют плотную мембрану грудины (membrana sterni). Сустав II ребра, образованный на уровне угла грудины (соединения рукоятки с телом грудины), имеет внутрисуставную грудино-реберную свяжу (lig. sternocostal intraarticulare).
Передние концы VII-X ребер непосредственно с грудиной не соединяются. Они своими хрящами соединяются друг с другом. Хрящ VIII ребра срастается с лежащим выше хрящом VII ребра. Иногда между хрящами этих ребер образуются межхрящевые суставы (art. interchondrales). Передние концы ребер соединяются друг с другом наружной межреберной мембраной (membrana intercostalis externa). Волокна этой мембраны направлены сверху вниз и вперед. Задние концы ребер соединены между собой внутренней межреберной мембраной (membrana intercostalis interna). Волокна этой мембраны идут снизу вверх и кзади.
Движения ребер совершаются в реберно-позвоночных и грудино-реберных суставах. Амплитуда движений грудной клетки: в фазе вдоха при поднимании передних концов ребер и грудины грудная клетка смещается вверх на 1 см, грудина выдвигается вперед на 5 см, окружность груди увеличивается на 10 см.
В акте вдоха участвуют следующие мышцы: наружные межреберные мышцы, мышцы, поднимающие ребра, верхние задние зубчатые мышцы, лестничные мышцы.
В акте выдоха участвуют мышцы: поперечная мышца груди, внутренние межреберные мышцы, нижние задние зубчатые мышцы, прямые мышцы живота, наружная и внутренняя косые мышцы живота, поперечная мышца живота.
[1], [2], [3], [4], [5], [6]
Источник
Реберно-позвоночные суставы (РПС) включают две группы синовиальных суставов, которые соединяют проксимальные концы ребер с соответствующими им грудными позвонками, формируя таким образом грудную клетку сзади.
Соединение ребер с позвонками происходит в двух местах:
- Головка (сустав головки ребра). Две выпуклых грани головки ребра сочленяются с реберными ямками тел двух смежных позвонков, при этом образуется синовиальный сустав, который укрепляется связкой головки ребра, лучистой связкой головки ребра и межголовковой связкой.
- Бугорок ребра (реберно-поперечный сустав). Данное сочленение образовано суставной поверхностью бугорка ребра и поперечной реберной ямкой поперечного отростка позвонка. Это сочленение усиливается реберно-поперечными связками.
Клинически значимая анатомия
Таким образом, реберно-позвоночный сустав сустав состоит из сустава головки ребра и реберно-поперечного сустава.
Сустав головки ребра (СГР)
СГР имеет две грани (каждая грань – это отдельный синовиальный сустав), разделенных гребнем:
- Нижняя грань головки сочленяется с верхней реберной ямкой собственного позвонка.
- Верхняя грань головки сочленяется с нижней реберной ямкой вышележащего позвонка.
- Первое ребро сочленяется только с первым грудным позвонком, а три нижних ребра сочленяются только с телами собственных позвонков.
Друзья, совсем скоро состоится семинар «Суставные мобилизации (нижний квадрант)». Узнать подробнее…
Связки сустава головки ребра:
- Внутрисуставная связка (связка головки ребра) – соединяет гребень головки ребра с межпозвонковым диском.
- Лучистая связка головки ребра – образована тремя частями, которые соединяют головку ребра с телами позвонков. Верхняя часть тянется к телу вышележащего позвонка, а нижняя – к телу нижележащего позвонка. Центральная часть подходит к передней продольной связке, сливается с межпозвонковым диском, чтобы присоединиться к такой же связке на противоположной стороне. В сочленениях первого ребра и сочленениях трех последних ребер существуют только две части этой связки, поскольку они соединяются только со своим собственным позвонком.
Реберно-поперечный сустав
Есть две грани бугорка ребра – медиальная и латеральная.
- Выстланная гиалиновым хрящом медиальная грань образует плоский синовиальный сустав с верхушкой поперечного отростка позвонка, который укреплен капсулой.
- Латеральная грань прикрепляется к поперечному отростку посредством трех связок:
- Латеральная реберно-поперечная связка – прикрепляет латеральную грань к кончику поперечного отростка тела позвонка.
- Реберно-поперечная связка прикрепляет заднюю часть шейки ребра к передней части поперечного отростка позвонка.
- Верхняя реберно-поперечная связка – прикрепляет шейку ребра к нижней поверхности поперечного отростка вышележащего позвонка.
Два нижних ребра прикрепляются только посредством СГР и связок и не образуют синовиальных сочленений с поперечными отростками позвонков.
Доступные движения
Движения в этих суставах называются движениями по типу «ручки насоса» или «ручка ведра», и ограничены небольшой степенью скольжения и вращения головки ребра.
- Смысл этих движений состоит в том, чтобы обеспечить движение ребер вверх и наружу во время вдоха.
- Конечным результатом является увеличение бокового диаметра грудной клетки и последующее расширение паренхимы легких.
Реберно-позвоночный комплекс является важнейшим компонентом биомеханики движений грудной клетки. Реберно-позвоночные связки делают возможными движения реберно-позвоночных суставов и позвоночно-двигательных сегментов грудного отдела.
- Прикрепите, стабилизируйте и позвольте некоторую свободу движений ребер в суставах головки ребра. Их наличие помогает выполнять несущие, защитные, постуральные и опорные функции, которые грудная клетка обеспечивает своими стабилизирующими свойствами.
- Разрешите и ограничьте движения ребер в реберно-поперечных суставах, чтобы обеспечить максимальное расширение грудной полости для реализации дыхательной функции. Их воздействие как на реберно-позвоночный, так и на межпозвонковый комплексы позволяет осуществлять латерофлексию и осевую ротацию.
Мышцы, осуществляющие движение РПС
Основными мышцами, воздействующими на РПС, являются дыхательные мышцы:
- Диафрагма.
- Межреберные мышцы.
Однако все мышцы, которые прикрепляются к ребрам и классифицируются как вспомогательные дыхательные мышцы, могут вызывать движения в этих суставах. Сюда относятся следующие мышцы:
- Грудино-ключично-сосцевидная мышца.
- Лестничные мышцы.
- Передняя зубчатая мышца.
- Грудные мышцы.
- Широчайшая мышца спины.
- Задняя верхняя зубчатая мышца.
Иннервация реберно-позвоночных суставов
Оба типа РПС иннервируются задними ветвями спинномозговых нервов С8-Тh11.
- Иннервация имеет сегментарный характер.
- Каждый сустав получает волокна от спинномозгового нерва своего уровня и от нерва, располагающегося уровнем выше.
Клиническое значение
Дисфункции реберно-позвоночных суставов – это проблемы, затрагивающие или вовлекающие суставы головки ребра или реберно-поперечные суставы и связки.
Важное соображение:
- Часто упускается из виду, но это может быть причиной боли/функциональных нарушений в области грудного отдела позвоночника.
- Данная проблема может возникнуть вследствие травмы, дегенеративных изменений, опухолей, деформаций или мышечного спазма.
- Диагноз обычно ставится на основании клинического обследования и лечения, которое может включать локальное введение лекарственных препаратов, применение мобилизационных техник и подбор упражнений.
Источник: Physiopedia – Costovertebral Joints.
Источник
1.Что такое скелет?
2.На какие части он подразделяется?
3.Почему череп и скелет туловища относят к осевому скелету?
4.Как скелет приспособлен к прямохождению?
5.Почему можно кивать и качать головой?
Скелетом называют совокупность костей, хрящей и укрепляющих их связок. Они определяют форму тела, служат опорой мягким частям, защищают внутренние органы от механических повреждений.
Осевой скелет. В скелете человека различают осевой скелет и добавочный скелет. Осевой скелет объединяет череп и скелет туловища. Добавочный скелет состоит из костей поясов конечностей и скелета свободных конечностей (рис. 26).

Рис. 26. Скелет человека: 1 – череп; 2 – плечевой пояс; 3 – рёбра, вместе с грудиной и грудным отделом позвоночника образующие грудную клетку; 4 – плечевая кость; 5 – лучевая кость; 6 – локтевая кость; 7 – позвоночник (поясничный отдел); 8 – таз; 9 – крестец; 10 – бедренная кость; 11 – большеберцовая кость; 12 – малоберцовая кость; 13 – кости стопы; 14 – кости кисти
Череп определяет форму головы, защищает головной мозг, органы слуха, обоняния, вкуса, зрения, служит местом прикрепления мышц, участвующих в мимике. В черепе различают мозговой и лицевой отделы (рис. 27). Верхняя часть мозгового отдела образована непарными лобными и затылочными костями и парными теменными и височными костями. Они образуют свод черепа. В основании мозгового отдела черепа находятся клиновидная кость и пирамидные отростки височных костей. В полостях височных костей расположены рецепторы слуха и органа равновесия. В мозговой части черепа находится головной мозг.

Рис. 27. Череп человека: А – вид в профиль: 1 – лобная кость; 2 – теменная кость; 3 – затылочная кость; 4 – височная кость; 5 – нижняя челюсть; 6 – верхняя челюсть; 7 – скуловая кость; 8 – глазница; Б – дно мозговой части черепа: 1 – чешуя лобной кости; 2 – решётчатая кость; 3 – клиновидная кость; 4 – пирамидный отросток височной кости; 5 – затылочная кость; 6 – затылочное отверстие
Лицевой отдел черепа состоит из 15 костей, самые крупные из которых это верхняя и нижняя челюсти, скуловые и носовые кости. Форму и размер носа определяют носовые кости. Сквозь отверстия непарной решётчатой кости проходят волокна обонятельного нерва.
Кости мозгового и лицевого черепа неподвижно соединены между собой, за исключением нижней челюсти. Она может двигаться не только вверх и вниз, но и влево-вправо, вперёд-назад. Это позволяет пережёвывать пищу и членораздельно говорить. Нижняя челюсть снабжена подбородочным выступом, к которому прикрепляются мышцы, участвующие в речи.
Скелет туловища. Основу скелета туловища составляет позвоночник (рис. 28, А). Он образован отдельными позвонками (рис. 28, Б, В, Г). Каждый позвонок имеет тело, дугу и отростки. Тело и дуга позвонка образуют кольцо. Позвонки расположены один под другим так, что их кольца образуют позвоночный канал. В нём находится спинной мозг (рис. 29).

Рис. 28. Позвоночник: А – отделы позвоночника: 1 – шейный; 2 – грудной; 3 – поясничный; 4 – крестцовый; 5 – копчиковый. Позвонки: Б – шейного отдела; В – грудного отдела; Г – поясничного отдела; 1 – остистый отросток; 2 – тело позвонка; 3 – дуга; 4 – поперечные отростки; 5 – верхний суставной отросток
Между телами позвонков лежат межпозвоночные хрящевые диски. Они придают позвоночному столбу подвижность, упругость и смягчают сотрясения при беге, ходьбе, прыжках.

Рис. 29. Участок позвоночного столба (хрящевые диски не показаны): 1 – остистый отросток; 2 – тело позвонка
Позвоночник человека имеет четыре изгиба: шейный, грудной, поясничный, крестцовый (у млекопитающих животных – только шейный и крестцовый). Благодаря S-образной форме позвоночник способен пружинить и выполнять роль рессоры, уменьшая толчки при движении. Это является приспособлением к прямохождению.
В позвоночнике различают отделы: шейный, грудной, поясничный, крестцовый, копчиковый (см. рис. 28).

Как у всех млекопитающих, в шейном отделе позвоночника человека семь позвонков. С первым шейным позвонком череп сочленяется при помощи двух мыщелков. Благодаря этому сочленению можно поднимать и опускать голову. Любопытно, что первый шейный позвонок не имеет тела: оно приросло к телу второго шейного позвонка и образовало зуб – ось, вокруг которой в горизонтальной плоскости вращается первый шейный позвонок вместе с головой, когда жестом мы показываем отрицание (рис. 30). От спинного мозга зуб отделяет связка из соединительной ткани. Особенно непрочна она у грудных детей, поэтому, удерживая их в вертикальном положении, их головку необходимо поддерживать во избежание травмы.

Рис. 30. Два первых шейных позвонка: 1 – первый шейный позвонок (без тела); 2 – зуб второго шейного позвонка, образованный путём срастания тел первого и второго шейных позвонков; 3 – связка, разделяющая костный зуб и спинной мозг; 4 – второй шейный позвонок; 5 – суставная ямка для сочленения мыщелков черепа с первым шейным позвонком
Грудной отдел позвоночника состоит из 12 позвонков, к которым прикрепляются рёбра. Из них 7 пар рёбер подвижно крепятся к грудине, 3 пары через хрящи соединены с вышележащими рёбрами. Две нижние пары рёбер оканчиваются свободно. Грудной отдел позвоночника, рёбра и грудина образуют грудную клетку (рис. 31).

Рис. 31. Грудная клетка: 1 – грудной отдел позвоночника; 2 – рёбра; 3 – грудина
Поясничный отдел состоит из 5 позвонков, достаточно массивных, поскольку им приходится выдерживать основную тяжесть тела.
Следующий отдел состоит из 5 сросшихся позвонков, составляющих одну кость – крестец (рис. 32). Если поясничный отдел обладает высокой подвижностью, то крестцовый неподвижен и очень прочен. При вертикальном положении тела на него падает значительная нагрузка.

Рис. 32. Крестцовый и копчиковый отделы позвоночника: 1 – пятый поясничный позвонок; 2 – крестец; 3 – копчик
Наконец, последний отдел позвоночника – копчик. Он состоит из 4-5 сросшихся маленьких позвонков.
Осевой скелет, добавочный скелет, мозговой и лицевой отделы черепа, позвонок, межпозвоночный диск, отделы позвоночника: шейный, грудной, поясничный, крестцовый, копчиковый; грудная клетка, рЁбра, грудина.
1.Какие части скелета относят к осевому скелету, а какие – к добавочному?
2.Каково значение межпозвоночных хрящевых дисков?
3.Какое значение имеет неподвижное соединение костей черепа, за исключением нижней челюсти?
4.Как череп прикрепляется к позвоночнику? Почему головку новорождённого надо придерживать?
1.Объясните значение S-образного изгиба позвоночника человека.
2.Расскажите о строении и функциях грудной клетки.

3.Нагните голову и прощупайте на границе шейного и грудного отделов седьмой шейный позвонок.
4.Используя материал предыдущих курсов биологии, сравните форму грудной клетки человека и других млекопитающих, например собаки. В чём их отличия? Как вы думаете, с чем это связано?
5.Владимирский князь Андрей Боголюбский, живший в XII в., по свидетельству современников, был человеком гордым: ни перед кем главы не клонил и никому чести не оказывал. И только через 800 лет учёные, восстанавливая облик князя по его костным останкам, установили то, о чём не догадывались приближённые князя. Используя дополнительные источники информации, выясните, почему Андрей Боголюбский всегда ходил с высоко поднятой головой.
Источник
Позвоночник – это основная часть осевого скелета человека. Он состоит из 33-34 позвонков, соединённых между собой хрящами, суставами и связками.
Позвоночник вмещает и защищает спинной мозг, поддерживает голову, связывает части тела, к нему прикрепляются пояса верхних и нижних конечностей. Перераспределяет нагрузку, смягчает ее перепады за счет амортизации и передает тяжесть тела нижним конечностям.
Позвоночник состоит из позвонков и разделяющих их межпозвонковых дисков. Позвонки различаются по форме и функциям в зависимости от отдела позвоночника. Наиболее типичное количество позвонков в отделах позвоночника: шейный отдел (С, cervix) содержит 7 позвонков, грудной (Th, thorax) – 12, поясничный (L, lumbalis) – 5, крестцовый (S, sacralis) – 5 сросшихся позвонков, копчиковый (Co, coccygeus) – 4 сросшихся позвонка.
Узнать больше об анатомии и физиологии можно на специализированном курсе «Анатомия и физиология в йоге».

Анатомически позвоночник рассматривается в трех плоскостях.
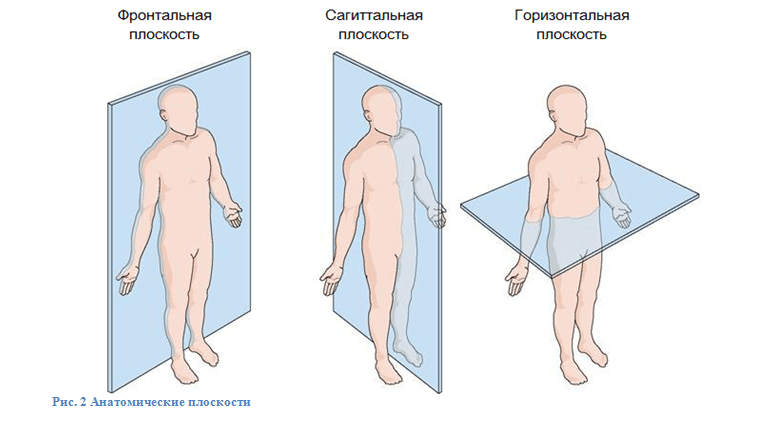
В сагиттальной плоскости позвоночный столб изогнут. Изгиб кзади называется кифоз и является первичным изгибом, поскольку формируется от рождения и характеризуется тем, что является жесткой костной структурой. В позвоночнике два кифоза – грудной и крестцовый.
Два изгиба позвоночника кпереди – это шейный и поясничный лордозы. Они называются также вторичными изгибами, так как формируются вследствие развития человека и прямохождения. Лордозы – более гибкие и подвижные структуры, нежели кифозы.
В сагиттальной плоскости изгибы – норма, а выпрямление изгибов – патология. Во фронтальной плоскости, наоборот, нормой является прямой позвоночник и отклонения являются патологиями (сколиозами).
Комбинация кифозов и лордозов позвоночника составляет «пружину» и обеспечивает его амортизационную функцию. Эта уникальная форма позволяет человеческому позвоночнику выдержать нагрузку в 18 раз большую, чем если бы он оставался выпрямленным.
Благодаря своей структуре позвоночник одновременно очень подвижен и очень прочен, выдерживая большие нагрузки и действие гравитации.
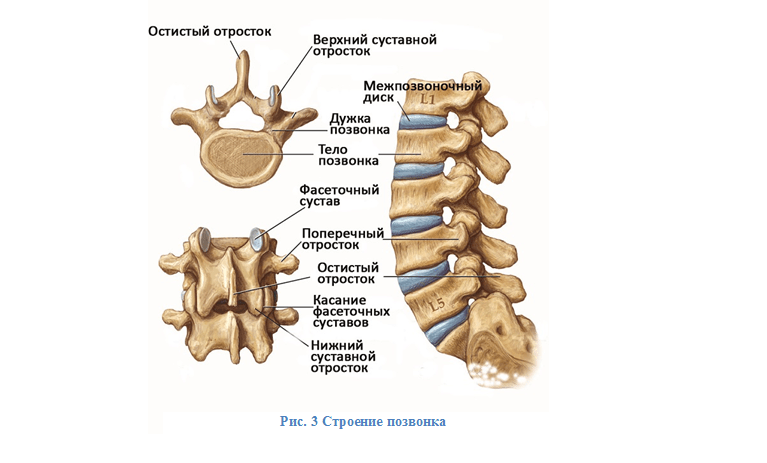
Позвонки
Каждый позвонок состоит из массивного тела позвонка, несущего на себе основную нагрузку, дуги позвонка, которая ограничивает позвоночное отверстие. Позвоночные отверстия позвонков образуют позвоночный столб, по которому проходит спинной мозг. От дуги позвонка отходят отростки: направленный кзади непарный остистый отросток, направленные в стороны поперечные отростки, а также по две пары верхних и нижних суставных отростков, которыми позвонки соединяются друг с другом.
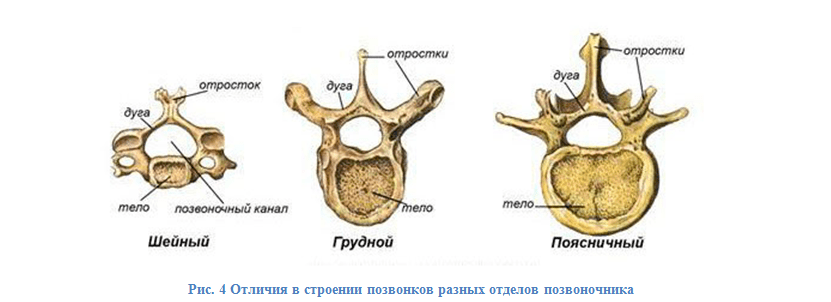
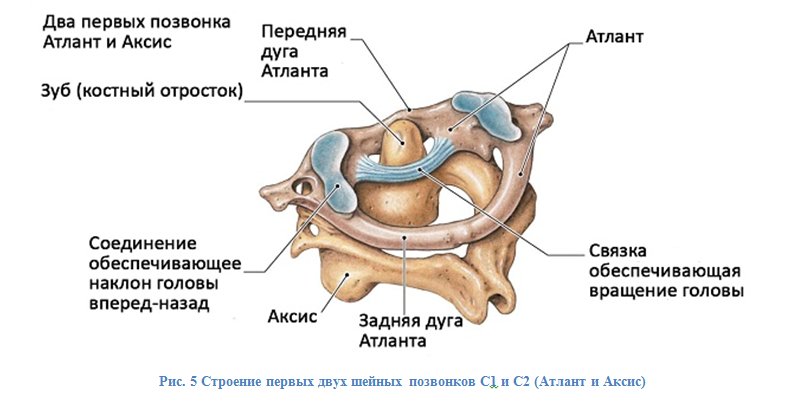
Шейные позвонки отличаются небольшими размерами и небольшими отверстиями в поперечных отростках, по которым проходит позвоночная артерия. Первые два шейных позвонка сильно отличаются от остальных и имеют свои названия – Атлант (С1) и Эпистрофей (или осевой, С2). Они несут на себе всю тяжесть головы. Атлант непосредственно сочленяется с черепом и не имеет остистого отростка, а вместо суставных отростков имеет суставные ямки. Эпистрофей, или вращательный, отличается зубом, который представляет собой среднюю часть тела Атланта, отделившуюся от него и вросшую в Эпистрофей. Это обеспечивает вращение черепа вместе с Атлантом вокруг зуба Эпистрофея.
Грудные позвонки соединяются с ребрами, поэтому на боковых поверхностях их тел имеются реберные ямки, обеспечивающие сочленение с ребрами. Первое ребро, а также одиннадцатое и двенадцатое, прикреплены к соответствующим им по счету позвонкам. Каждое из остальных ребер прикрепляется к двум смежным позвонкам. Тела этих позвонков массивнее, чем у шейных, и увеличиваются сверху вниз. Соединение с ребрами сильно ограничивает вращательную подвижность позвонков друг относительно друга и делает этот отдел позвоночника малоподвижным.
Поясничные позвонки отличаются прежде всего своими размерами, так как на них приходится большая нагрузка, при этом строение и расположение отростков обеспечивает большую подвижность в этом отделе, главным образом на разгибание позвоночника.
Крестец и копчик образуют монолитные структуры сросшихся позвонков. При этом крестец имеет крестцовый канал, являющийся продолжением спинномозгового канала, отверстия, по которым выходят корешки нервов, и сочленения с тазовыми костями.
Межпозвонковые диски
Межпозвонковый диск (МПД) – это хрящевая структура, заполняющая пространство между телами позвонков. Диск состоит из фиброзного кольца и пульпозного ядра.
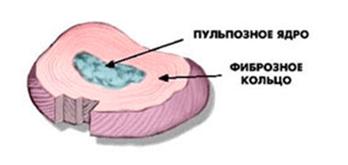
Пульпозное ядро – гелеобразная структура, богатая водой, особенно в молодом возрасте. Состоит из протеогликанов, которые очень эффективно притягивают и удерживают молекулы воды. В диске поддерживается повышенное давление воды.
Главная функция ядра – амортизация вертикальной нагрузки и перевод ее в горизонтальную, а также соединение двух соседних позвонков.
Фиброзное кольцо – многослойная волокнистая структура, окружающая пульпозное ядро. Волокна фиброзного кольца переплетены между собой в разных направлениях, что позволяет диску выдерживать большие нагрузки при движениях в плоскостях, а также удерживать и восстанавливать форму.
Питание межпозвонкового диска напрямую зависит от качества прилегающей ткани – от тонуса мышц, двигательной активности, полноты кровообращения. До 22-25 лет МПД имеет собственную сосудистую систему, которая снабжает его ткани водой и питательными веществами, но в дальнейшем происходит срастание сосудов, их рассасывание и исчезновение, после чего диск становится заложником активности прилегающих мышц. Если она низкая, то диск находится в состоянии дефицита питания.
Содержание воды в дисках, а следовательно и их высота, меняется в течение суток, т.к. днем под нагрузкой они теряют жидкость, а за время отдыха диски восстанавливаются и наполняются водой.
Движения позвоночника
Позвоночник способен двигаться в трех плоскостях и в шести направлениях.
- Сагиттальная плоскость
- Сгибание и разгибание позвоночного столба
- Фронтальная плоскость
- Боковое (латеральное) сгибание вправо и влево
- Горизонтальная плоскость
- Ротация влево и вправо (скручивание)
- Также можно выделить седьмое движение – осевое вытягивание, удлинение позвоночного столба за счет выпрямления изгибов (например, в адхо мукха шванасане).
Глубокие мышцы спины, соединяющие отростки межпозвонковых дисков, являются важнейшими элементами, обеспечивающими движение позвоночника.
Между остистыми отростками межостистые мышцы при сокращении приводят к разгибанию позвоночника (прогибы, шалабхасана).
Межпоперечные мышцы, располагающиеся между поперечными отростками позвонков, при сокращении обеспечивают боковые наклоны позвоночника (эксцентрическое напряжение противоположных мышц обеспечивают боковое сгибание из положения стоя).
Остистый отросток вышележащего позвонка с поперечным отростком нижележащего позвонка соединяется поперечно-остистыми мышцами. Эти мышцы обеспечивают ротацию позвоночника.
Сгибание позвоночного столба обеспечивается не глубокими мышцами, а крупными мышцами передней части тела – брюшного пресса, грудными и другими.
Между остистыми отростками грудного отдела нет межостистых мышц, следовательно грудной отдел не прогибается, разгибание грудного отдела производится более крупными мышцами. Прогиб – это главным образом изменение геометрии грудной клетки и небольшое выпрямление грудного кифоза. Это обеспечивается формой остистых отростков грудного отдела, препятствующих разгибанию, а также тем, что к грудным позвонкам крепятся ребра и также ограничивают подвижность.
Скручивание в грудном отделе ограничивается ребрами. Тем не менее, два нижних грудных позвонка, к которым крепятся плавающие ребра, обеспечивают основную амплитуду скручивания. Между 10м грудным и 1м поясничным позвонками происходит основное скручивание.
Строение суставных отростков позвонков в поясничном отделе таково, что скручивание в поясничном отделе почти невозможно и составляет порядка 5 градусов.
Таким образом, основная функция поясничного отдела – разгибание и сгибание, грудного отдела – сгибание и скручивание, шейный отдел самый подвижный во всех направлениях.
Основное правило строения – чем больше подвижность, тем меньше стабильность. Следовательно, шея в этой структуре оказывается самым уязвимым отделом. Поэтому и в повседневной жизни, и при занятиях йогой, с шеей необходимо работать с особой осторожностью.
Болезни позвоночника и возможности йогатерапии
Остеохондроз
Остеохондроз – дистрофические нарушения в суставных хрящах. Может развиваться практически в любом суставе. Процессы остеохондроза и его последующих стадий – протрузий и грыж – начинают происходить именно в МПД. Основной акцент йогатерапии при остеохондрозе – это создание условий, в которых МПД и его составляющие смогут напитываться водой и восстанавливать собственную структуру. А для этого необходима полноценная работа околопозвоночных мышц.
Протрузии
Протрузии возникают вследствие нарушения качества соединительной ткани, когда межпозвонковый диск меняет форму и часть фиброзного кольца выходит наружу, но целостность диска сохраняется. Протрузия является обратимым состоянием.
Грыжа МПД
Разрыв фиброзного кольца приводит к возникновению грыжи (пролапс) межпозвонкового диска. При этом часть пульпозного ядра вытекает и застывает. Структура диска при этом уже не восстанавливается.
В йогатерапии на боли, связанные с протрузиями и грыжами будут оказывать воздействие вытяжения позвоночника, т.к. это способствует уменьшению размеров выпячивания МПД и, в ряде случаев, его «вправлению» в межпозвонковое пространство, динамические комплексы, способствующие усилению кровотока вокруг диска и его питанию, а также статические асаны, укрепляющие мышечный корсет позвоночника.
Мягкие, динамические техники выполняются при отсутствии осевой нагрузки на позвоночник – в положении лежа или на четвереньках (например, цикл марджариасаны). Этими же техниками, дополненными методами пост-изометрической релаксации (ПИР), снимаются мышечные спазмы за счет равномерного распределения мышечного тонуса.
Секвестрированная грыжа
Секвестрированная грыжа диска является наиболее тяжелой степенью развития грыжи МПД, при которой вещество ядра диска вываливается и полностью отделяется от диска.
Практика йогатерапии в этом случае аналогична работе с грыжами. Считается, что организм способен постепенно избавиться от секвестра, если обеспечить тканям достаточные условия для питания, восстановления и дренажа.
Грыжа Шморля
Грыжа Шморля – продавливание хрящевой ткани МПД в губчатую кость, внутрь тела верхнего или нижнего позвонка. Часто возникают при кифозе. Иногда грыжи Шморля появляются у пожилых людей из-за сильного остеопороза – возрастного снижения плотности и прочности костей. Или у здоровых молодых людей – в результате сильного удара (падения) вертикально сверху вниз, а также при подъеме чрезмерных тяжестей и некоторых редких заболеваниях. Наличие такой грыжи редко приводит к каким-то неприятным последствиям и боли.
Компрессионный перелом
Компрессионный перелом – это травма позвоночника при одновременном сжатии и сгибании. В результате позвонок сдавливается и трескается. Травма возникает при падении на ноги, ягодицы или при вынужденном сгибании тела. Чаще всего встречаются компрессионные переломы поясничного и грудного отдела позвоночника. При закрытом переломе повреждаются окружающие сосуды, мягкие ткани и нервы. При лечении компрессионного перелома повреждённый отдел позвоночника фиксируется, пока сломанный позвонок не восстановится. После этого необходим период реабилитации по восстановлению полноценной работы прилегающих тканей.
Нарушения осанки
Осанка зависит как от состояния самого позвоночника, так и от состояния мышц-сгибателей и мышц-разгибателей спины, которые помогают удерживать правильное положение тела.
При медицинском осмотре правильная осанка определяется по следующим признакам:
- во фронтальной плоскости положение головы прямое, плечи, ключицы, реберные дуги, гребни подвздошных костей симметричны;
живот плоский, подтянут; нижние конечности разогнутые (углы тазобедренных и коленных суставов около 180°);
- при осмотре сзади: контуры плеч, нижние углы лопаток и ягодичные складки располагаются на одном уровне, а внутренние края лопаток – на одинаковом расстоянии от позвоночного столба; плечи слегка опущены, лопатки прижаты к ребрам;
- проекция остистых отростков позвоночника имеет вертикальную линию, а треугольники талии – симметричны;
- при осмотре сбоку: позвоночный столб имеет умеренные физиологические изгибы (2-5 см). Линия, условно проведенная через плечевой сустав, большой вертел, головку малоберцовой кости, наружную сторону голеностопного сустава, должна быть непрерывной вертикальной.
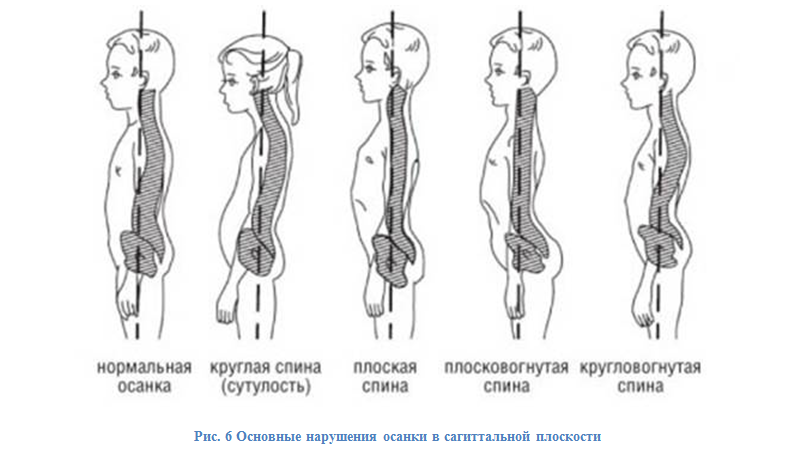
При нарушениях во фронтальной плоскости развивается сколиотическая осанка. Деформация в сагиттальной плоскости – это сглаженные или чрезмерные естественные изгибы позвоночника (гиперлордоз, «плоская поясница» и т.д.).
Йогатерапия нарушений осанки заключается в том, чтобы определить, работа каких мышц нарушена при данной деформации и соответственно восстанавливать их функционал и баланс. Как правило, рассматриваются пары мышц-антагонистов при сагиттальных нарушениях, либо симметричные пары мышц при сколиозах.
При кифозах грудные мышцы бывают укорочены (большая и малая грудная, передние пучки дельтовидных мышц, мышцы, выполняющие пронацию плеча) и практика нацелена на их расслабление и растяжение. Мышцы грудного отдела спины при этом перерастянуты и ослаблены (средняя трапециевидная, ромбовидные, мышца, выпрямляющая позвоночник, мышца, выполняющая супинацию плеча) – необходимо их укрепление.
При гиперлордозах проводится общее увеличение подвижности поясничного отдела, укрепление мышц, уменьшающих поясничный лордоз: ягодичные мышцы, прямые мышцы живота, мышцы задней поверхности бедра. Мышцы, усиливающие поясничный лордоз, в этом случае укорочены и их необходимо растягивать и расслаблять: выпрямитель позвоночника, мышцы передней поверхности бедра, подвздошно-поясничная мышца.
Остеопороз
Остеопороз – многофакторное заболевание, сопровождающееся снижением минеральной плотности костной ткани и ее прочности, а также нервно-мышечной недостаточностью.
Первичный остеопороз возникает преимущественно после 50 лет, причем у женщин в 6 раз чаще, чем у мужчин. Полагают, что он связан с гормональными изменениями, характерными для периода постменопаузы у женщин.
Другая форма, так называемый сенильный (старческий) остеопороз, развивается у лиц старше 70 лет. В этом возрасте скорость потери костной ткани становится одинаковой как у мужчин, так и у женщин. Причина его неизвестна.
Поскольку причины остеопороза до конца не изучены, а явных симптомов, кроме ломкости костей, нет, то и профилактикой люди начинают заниматься, как правило, слишком поздно. Тем не менее, исследования показали, что низкая физическая активность на протяжении многих лет способствует развитию остеопороза в пожилом возрасте. Малоподвижный образ жизни, иммобилизация ведут к быстрой потере костной массы. Таким образом, любое занятие йогой так или иначе является профилактикой остеопороза или же замедлением его процессов.
Заключение
Позвоночник, являясь мощной и конструктивно-сложной структурой нашего тела, с одной стороны способен выдерживать большие нагрузки, а с другой очень уязвим и подвержен болезням и травмам. Йогатерапия имеет большой арсенал средств, чтобы мягко восстановить повреждения, уменьшить болезненные симптомы или же провести профилактику возможных заболеваний. Как и в медицине, йога руководствуется принципом «не навреди». Каждая болезнь и каждое конкретное тело накладывает свои ограничения и противопоказания, которые обязательно необходимо учитывать в практике.
Работа студентки Московского Университета Йоги Наталии Игнатенко
Углубить свои знания вы можете на курсах изучения йоги в Московском Университете Йоги и онлйан-курсе «Анатомия и физиология в йоге»
Источник
