Центр для детей с проблемой позвоночника

Сколиоз – это медицинский термин, образованный из греческого слова, означающего кривизну. Эта деформация позвоночника может развиваться в детстве, и это приводит к тому, что позвоночник может изгибаться влево или вправо.
Сколиоз является наиболее распространенной деформацией позвоночника у детей школьного возраста. Примерно 3 миллиона новых случаев заболевания диагностируются в Соединенных Штатах каждый год, причем большинство из них являются подростковым идиопатическим сколиозом.
В США ежегодно проводится около 29 000 операций по поводу сколиоза. Лечение сколиоза у детей зависит от угла искривления, степени прогрессирования и наличия вторичных функциональных нарушений во внутренних органах.
Типы сколиоза
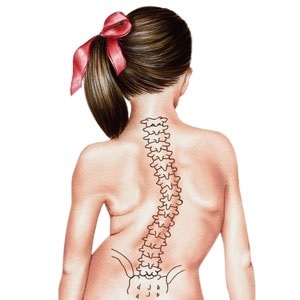
Существует шесть типов сколиоза, которые могут развиваться детей:
- Детский идиопатический сколиоз диагностируется у детей в возрасте от 0 до 3 лет.
- Ювенильный идиопатический сколиоз диагностируется у детей в возрасте от 4 до 10 лет.
- Подростковый идиопатический сколиоз диагностируется у молодых людей в возрасте от 11 до 18 лет. Это наиболее распространенный тип сколиоза.
- Врожденный сколиоз возникает, когда позвоночник не развивается должным образом во внутриутробном периоде .
- Нервно-мышечный сколиоз вызван патологическими состояниями спинного, головного мозга и мышечной системы.
- Синдромный сколиоз развивается как часть основного синдрома или заболевания (например, синдром Марфана, мышечная дистрофия).
Многие типы сколиозов не имеют очевидной причины, и они называются идиопатическими.
В дополнение к указанным выше типам, сколиоз может считаться ранним, если деформация обнаружена до 10 лет.
По данным Национального института артрита и костно-мышечных заболеваний, у трех-пяти из каждых 1000 детей развиваются искривления, которые считаются достаточно большими для назначения лечения.
Симптомы
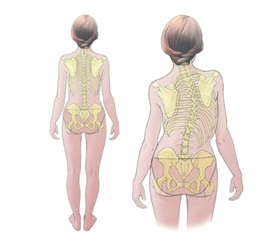
Небольшие искривления часто остаются незамеченными до тех пор, пока ребенок не достигнет периода быстрого роста опорно-двигательного аппарата во время полового созревания, и появляются очевидные признаки, такие как:
- Неровные плечи с наклоном, с одной лопаткой, выступающей больше, чем другая
- Выдающиеся ребра с одной стороны
- Неровная талия
- Одно бедро выше другого
Поскольку подростки часто застенчивы и избегают носить облегающую одежду, многие случаи сколиоза сначала обнаруживаются во время школьного скрининга или обычного педиатрического осмотра.
Если педиатр подозревает сколиоз, то он может направить к детскому врачу-ортопеду для полной оценки деформации и выработки плана лечения.
Диагностика
Осмотры в школах. Как правило, осмотры школьников проводятся в 5-6 классе ,когда начинается пубертатный возраст и скелет начинает расти. Школьная медсестра обычно использует тест Адама с наклоном вперед, который является наиболее распространенным физическим скрининговым тестом для сколиоза. Во время этого теста ребенок наклоняется вперед по талии, руками прямо вперед, как будто погружаясь в бассейн. Обычно это позволяет обнаружить аномалии, такие как выпирание ребер или неправильная форма спины.
Тест Адама вперед по сгибанию помогает выявить наличие искривления, но он не может определить, насколько серьезно искривление. Для этого нужно обратиться к врачу.
Физическое и неврологическое тестирование

Врач тщательно изучает историю болезни пациента, и врач может использовать следующие физические тесты, чтобы увидеть и измерить кривизну:
- Тест Адама с наклоном вперед.
- Проверка линии отвеса: это быстрая визуальная проверка, чтобы убедиться, что ось позвоночника прямая. При сколиозе линия отвеса будет проходить слева или справа от позвоночника, а не через середину ягодиц.
- Сколиометр: если врач видит реберный горб, он может использовать сколиометр для измерения размера горба. Это безболезненный и неинвазивный тест.
- Длина ног: для того, чтобы определить расхождение, проводится измерение и сравнение ног.
- Пальпация: врач будет определять наличие спинальных аномалий пальпаторно. Ребра или поясничные мышцы могут быть более заметными с одной стороны позвоночника, чем другие.
- Диапазон движений: врач будет определять степень, возможности ребенок выполнять такие движения как сгибание, разгибание наклоны в сторону и повороты туловища. Врач также отмечает наличие асимметрии.
В дополнение к физической оценке, врач выполняет неврологическое обследование. Цель состоит в том, чтобы выявить наличие области онемения, покалывания, слабости и других неврологических симптомов, которые могут включать изменения функции кишечника или мочевого пузыря.
Методы медицинской визуализации
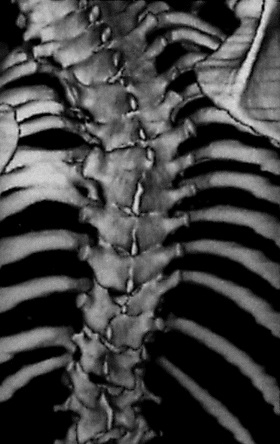
Врач может назначить методы визуализации, такие как рентген, компьютерная томография и магнитно-резонансная томография (МРТ). Анализ изображений дает возможность врачу увидеть, где в позвоночнике развился сколиоз и степень кривой. Кроме того, методы визуализации очень важны, так как они необходимы для планирования индивидуального плана лечения.
Хотя МРТ и компьютерная томография могут использоваться для некоторых пациентов с подозрением на сколиоз, тем не менее, рентгенография является стандартным методом визуализации для идентификации и контроля прогрессирования кривой.
Чтобы увидеть всю длину позвоночника, ребенок должен стоять во время рентгена. Два вида рентгенографии обычно используются для полной идентификации кривизны:
- задне / передний и латеральный (боковой) рентгеновский снимок.
- при наклоне туловища в сторону рентгеновские лучи определяют гибкость позвоночника.
Результаты рентгеновских снимков позволяют врачу измерять и классифицировать кривую по ее размерам в градусах.
- Кривые, превышающие 25 градусов до 30 градусов, значительны.
- Кривые, превышающие 45 градусов до 50 градусов, являются серьезными.
Рентгеновские снимки являются ключевыми не только для иллюстрации полного характера сколиоза – они также важны для определения скелетного возраста и зрелости костной ткани. Прогрессирование кривизны может прекратиться, как только ребенок достигнет зрелости, поэтому знание того, сколько лет осталось до завершения роста , имеет важное значение для планирования лечения.
Чтобы определить возраст скелета, врач может сравнить рентгеновский снимок позвоночника со стандартом. Это позволит определить зрелость костной ткани и риск прогрессирования .
Рентгенологические исследования являются неотъемлемой частью диагностики, но они также используются для отслеживания прогрессирования кривой и принятия решений по лечению еще долго после того, как был выставлен первоначальный диагноз. Эти дополнительные рентгеновские снимки вызывают радиационные проблемы, особенно воздействие на ткани груди.
Чтобы уменьшить любые неблагоприятные последствия сканирования позвоночника, врачи ограничивают количество рентгенографий, которые пациент получает каждый год, и используют свинцовые щитки для защиты тканей груди.
Лечение сколиоза у детей
Если у ребенка сколиоз, рекомендуемое лечение будет зависеть от его возраста, от тяжести искривления и от того, насколько быстро прогрессирует деформация.
Многие дети не нуждаются в активном лечении, и лишь небольшому количеству детей со сколиозом показано хирургическое вмешательство.
Мониторинг
Лечение не всегда необходимо для очень маленьких детей, потому что позвоночник у них может выпрямляться по мере их роста.
Но если кривизна не исчезает самостоятельно, существует определенный риск того, что это может уменьшить пространство для роста органов, поэтому тщательный мониторинг со стороны специалиста имеет большое значение.
Детский врач-ортопед может рекомендовать регулярные обследования и рентгеновские снимки позвоночника для наблюдения за кривой и принятия решения о необходимости активного лечения.
Регулярный мониторинг также может быть рекомендован для детей старшего возраста с легким сколиозом, поскольку может понадобиться лечение, если со временем будет отмечаться прогрессирование.
Гипсование
Этот метод лечения может быть использован у младенцев и маленьких детей и гипсование позволяет выправить позвоночник по мере его роста.
Гипсовый корсет носится постоянно и не может быть удален, но он меняется каждые несколько месяцев по мере роста ребенка.
Родителям часто бывает легче, чтобы их ребенок носил гипсовый корсет, пока они еще очень малы, вместо того, чтобы каждый день носить съемный корсет.
Когда ребенок станет старше, то можно перейти на обычный корсет.
Корсетирование

Если искривление позвоночника ребенка прогрессирует, специалист может рекомендовать ношение корсета до окончания роста скелета.
Это не исправит кривизну позвоночника, но может помочь остановить ее ухудшение. Тем не менее, есть некоторые неопределенности в отношении того, насколько это эффективно работает, поэтому корсетирование не всегда рекомендуются врачами ортопедами.
Корсет:
- изготавливается на заказ, с учетом тела ребенка
- обычно изготавливаются из жесткого пластика, хотя иногда доступны гибкие варианты
- такие корсеты почти незаметны под одеждой
- обычно нужно носить 23 часа в день
- не должны мешать повседневной деятельности – корсет нужно снимать только для принятия душа, ванны, для плавания и т.д.
Детям обычно приходится носить корсет до завершения роста. Для большинства детей это означает, что они могут перестать носить корсет , когда им исполнится 16 или 17 лет.
ЛФК
Регулярные физические упражнения важны для детей со сколиозом. ЛФК может помочь увеличить мышечную силу и уменьшить боль в спине.
Дети со сколиозом обычно могут выполнять большинство видов упражнений без вреда для позвоночника. Им нужно только избегать определенных действий, которые могут навредить позвоночнику. Поэтому, подбор упражнений для лечения сколиоза у детей должен проводиться врачом ЛФК.
Мануальная терапия
В настоящее время мало надежных доказательств того, что другие методы лечения, такие как остеопатия и мануальная терапия, могут помочь исправить искривление позвоночника или остановить его прогрессирование. Тем не менее, мануальные манипуляции позволяет улучшить мобильность в двигательных сегментах позвоночника.
Хирургическое лечение
Хирургия может быть рекомендована, если сколиоз у ребенка продолжает неуклонно прогрессировать и лечение не оказывает эффекта, а также, если есть тяжелый сколиоз после завершения роста.
Тип операции зависит от возраста ребенка.
Хирургия сколиоза у детей
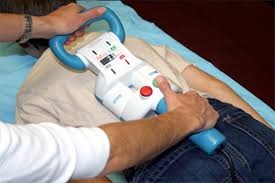
Младшим детям (возраст меньше 10 лет) могут рекомендовать операцию по установке специальных стержней рядом с позвоночником. Это позволяет приостановить прогрессирование деформации позвоночника по мере роста ребенка.
После операции ребенку необходимо каждые несколько месяцев обращаться к своему специалисту для удлинения стержней, чтобы не мешать росту костей.
В зависимости от типа используемых стержней это будет выполняться либо:
- во время незначительной хирургической процедуры, когда стержни растягиваются через небольшой разрез сзади
- с помощью специального пульта дистанционного управления, который активирует магниты внутри стержней – и тогда для удлинения стержней не требуются никакие разрезы
Даже если ребенку провели операцию, то ему может понадобиться ношение корсета для поддержания спины.
После завершения роста ребенка, стержни могут быть удалены, и может быть выполнена заключительная операция по выпрямлению позвоночника.
Хирургия у подростков и молодых людей
Подросткам и молодым людям, которые перестали расти, для исправления кривизны могут провести операцию, называемую спинальным слиянием.
Это объемная операция, когда позвоночник выпрямляется с помощью металлических стержней, винтов, крючков вместе с кусочками кости, взятыми из другого места в теле, часто из бедра.
Они обычно остаются в позвоночнике постоянно.
Риски хирургии
Как и любая операция, хирургия позвоночника имеет определенный риск осложнений. Поэтому хирургу необходимо определить, что преимущества перевешивают риски.
К числу основных рисков относятся:
- кровотечение
- раневая инфекция
- смещение стержней или металлических изделий, которые не удается прикрепить должным образом – для исправления этого может потребоваться дополнительная операция
- в редких случаях повреждение нервов в позвоночнике – это может привести к постоянному онемению ног, а иногда может вызвать паралич ног и потерю функции кишечника и мочевого пузыря
Источник
Виды заболеваний
Для детей от 0 до 18 лет.
- ортопедическая патология на фоне детского церебрального паралича, врожденной спинномозговой грыжи, и другой сопутствующей неврологической патологией (нестабильность и контрактуры любых суставов конечностей, патологические установки различных сегментов конечностей на фоне имеющейся неврологической патологии);
- врожденные и приобретенные деформации позвоночника (сколиоз, кифоз, спондилолистез), травма позвоночника, дегенеративные заболевания, спондилит, опухоли и опухолеподобные заболевания;
- врожденный и нейрогенный вывих бедра, в том числе – патологический вывих бедра, в том числе – врожденная соха vara, патологический вывих бедра и другие;
- врожденный и приобретенный вывих надколенника;
- контрактуры и деформации коленного и голеностопного суставов;
- остеохондропатии скелета любой локализации, в том числе – болезнь Пертеса, Осгуда Шляттера, и т.д.;
- системные и наследственные заболевания скелета, в том числе – ортопедические последствия и осложнения орфанных (редких) заболеваний: несовершенный остеогенез, ахондроплазия и другие системные заболевания скелета, в частности – мукопилисахаридоз, болезнь Гоше, болезнь Отто Хробака и др.;
- последствия различных форм ювенильного артрита, спондилоартрита, системной красной волчанки и других ревмоподобных заболеваний;
- доброкачественные опухоли и опухолеподобные заболевания костей скелета и суставов, в том числе – кисты костей, экзостозы, неостеогенные фибромы, и т.д.;
- деформации стоп любой этиологии, в том числе врожденная косолапость, плосковальгусная деформация стоп, продольно-поперечное плоскостопие, hallux valgus, нейрогенные деформации и др.;
- неравенство длины и деформации костей конечностей любой этиологии;
- контрактуры суставов различной этологии;
- врожденная и приобретенная болезнь Шпренгеля;
- врожденная и приобретенная патология лучезапястного сустава и кисти (полидактилия, синдактилия, посттравматические и нейрогенные деформации пальцев и т.д.);
- акушерский парез;
- врожденная мышечная кривошея;
- посттравматические деформации конечностей;
- привычные вывихи плечевого сустава у детей и подростков;
- посттравматические деформации локтевого сустава;
- посттравматические ложные суставы и дефекты костей конечностей;
- вертеброгенные и артрогенные болевые синдромы.
Виды диагностики
В НМИЦ здоровья детей имеется весь спектр диагностических исследований для патологии и деформаций опорно-двигательной системы: рентгенография, компьютерная и магнитно-резонансная томография, ангиография, любые виды рентген-контрастных исследований
Виды лечения
- весь спектр миопластических и костнопластических операций при ДЦП и иной неврологической патологии опорно-двигательного аппарата, такие как – подкожное удлинение ахиллова сухожилия, различные виды сухожильно-мышечных вмешательств, корригирующие остеотомии любой локализации, удлинение конечностей, артродез, и др. с использованием самых современных материалов, имплантов, имплантатов и конструкций, в том числе – с применением малоинвазивных методов лечения;
- полный спектр методов стабилизации и реконструктивно-пластических операций при патологии тазобедренного сустава любой этиологии, включая все варианты остеотомии бедра, костей таза (в т.ч. – тройная остеотомия таза), открытое вправление вывиха бедра хирургическая коррекция, в том числе с использованием современных достижений имплантологии и трансплантологии.
- симультанные многокомпонентные многоуровневые вмешательства на нижних конечностях при ДЦП;
- многоэтапные корригирующие вмешательства при тяжелой прогрессирующей патологии опорно-двигательного аппарата;
- периферические невротомии при нейрогенных контрактурах и деформациях конечностей;
- оперативное лечение деформаций стоп, контрактур тазобедренных, коленных и голеностопных суставов различной этиологии и любой категории сложности;
- оперативное лечение патологии и деформаций позвоночника любой этиологии с применением современных полисегментарных (в т.ч. – «растущих») систем и имплантов от ведущих мировых производителей с применением передних, задних и боковых хирургических доступов, в том числе – эндоскопического;
- тотальное эндопротезирование крупных и мелких суставов, реконструктивно-пластические оперативные вмешательства при последствиях ревматоидного ювенильного артрита, ювенильного спондилоартрита, системной красной волчанки, под пристальным наблюдением высококвалифицированными специалистами из ревматологического отделения
- весь спектр артроскопических вмешательств на крупных суставах;
- оперативное лечение деформаций верхних конечностей, контрактур плечевого, локтевого, кистевого суставов, включая – пальцев кистей, различной этиологии и любой категории сложности;
- хирургическая коррекция врожденных и приобретенных дефектов костей с использованием уникальных аппаратов и материалов, стимулирующих процессы остеогенеза;
- удаление доброкачественных опухолей и опухолеподобных заболеваний скелета;
- операции при болезни Шпренгеля: низведение лопатки, корригирующие остеотомии, в том числе с выделением сосудисто-нервного пучка;
- хирургическая коррекция пороков развития кисти, контрактур различной этиологии с использованием запатентованных аппаратов внешней фиксации, композиционных материалов, способных замещать кожные покровы, операции – политизации, в т.ч. с применением различных видов кожной пластики;
- оперативные вмешательства при остеохондропатиях, в т.ч. – при болезни Кенинга, Келера, включая артроскопические методики, пункционный метод с использованием биоактивных искусственных жидких композиций;
- сухожильно-мышечная пластика при акушерском параличе, включая – корригирующие остеотомии на скелете верхней конечности;
- хирургическая коррекция нестабильности надколенника любой этиологии всеми известными методами, включая – артроскопическими;
- все существующие методы остеосинтеза с применением современных систем и имплантов от ведущих мировых производителей, в т.ч. с применением аппаратов внешней фиксации;
- артроскопическая и открытие техники хирургической стабилизации плечевого сустава;
- хирургическая коррекция врожденных и приобретенных деформаций стоп с использованием современных технологий;
- артроскопическая диагностика и лечение различных заболеваний и травм тазобедренного, коленного, голеностопного, локтевого и плечевого суставов у детей и подростков;
- интрамедуллярный остеосинтез длинных трубчатых костей с применением телескопических «растущих» металлоконструкций;
- одномоментная операция – формирование всех межпальцевых промежутков при буллезном эпидермолизе с применением свободной кожной пластики;
- декомпрессионные вмешательства на периферических нервах при туннельном синдроме;
- и многие другие оперативные вмешательства
Виды реабилитации
Нейроортопедическое отделение с ортопедией расположено на территории, сопряженной с отделением диагностики и восстановительного лечения детей с психоневрологической патологией, где дети с нейроортопедической патологией после оперативного лечения получают восстановительное лечения.
Палаты отделения и распорядок дня
Отделение находится на 2 этаже здания отдела Детской Хирургии. Комфортабельные палаты и оснащение на современном европейском уровне создают максимум удобств для наших пациентов (отделение рассчитано на 20 коек и работает в режиме круглосуточного стационара).
Почему именно мы?
- высококвалифицированный кадровый состав отделения и современное материально-техническое оснащение позволяют оказывать инновационную высокотехнологичную медицинскую помощь детям, охватывая весь спектр заболеваний и повреждений опорно-двигательного аппарата, даже при ее прогрессирующем течении;;
- работа в многопрофильном стационаре позволяет свести к минимуму хирургические риски у пациентов с сопутствующими болезнями внутренних органов;
- реализованная в отделении концепция лечения детей с нейроортпоедическом патологией с 2011г., прототипом которой являлось отделение нейроортопедии и ортопедии клиники «Annastift» (Ганновер, Германия) в рамках действующего договора о научно-практическом сотрудничестве;
- на стыке специальностей появились новые возможности проведения ортопедических операций: реконструктивно-пластических операций у детей с неврологической, ревматологической, нефрологической, кардиологической патологиями. Отделение имеет уникальный опыт хирургической коррекции деформаций скелета при орфанных заболеваниях – мукополисахаридоз, несовершенный остеогенез, тирозинемия и др.
- оснащение отделения самым современным оборудованием;
- комфортные условия пребывая пациентов (все палаты – двухместные с сан. узлом, имеются одноместные палаты повышенной комфортности);
- технические особенности помещений отделения позволяют облегчить передвижение пациентов с ограниченными физическими возможностями.
Оборудование
Отделение оснащено самым современным оборудованием экспертного класса:
- электронно-оптический преобразователь для выполнения интраоперационного рентген-контроля (“General Electrics”) для повышения оперативного вмешательства;
- операционный микроскоп (“Pentero”) применяется для выполнения микрохирургических и миниинвазивных оперативных вмешательств;
- ультразвуковой костный скальпель (“Misonix”);
- аппарат для нейрофизиологического интраоперационного мониторинга “Nim Eclipse” позволяет минимизировать риск неврологических осложнений со стороны спинного мозга и его корешков при операциях на позвоночнике и на конечностях вблизи периферических нервов;
- артроскопические стойки «Karl Storz» и «Richard Wolf» позволяют выполнять высокотехнологичные эндоскопические внутрисуставные операции;
- разнообразный набор силового ортопедохирургического оборудования от ведущих мировых производителей («Depuy», «Synthes», «Stryker», «Aesculap», «Bbraun» и др.), позволяет выполнять весь спектр оперативных вмешательств на опорно-двигательном аппарате;
- аппарат для радиочастотной денервации фасеточных нервов позвоночника и суставов верхних и нижних конечностей, применяемый для лечения хронического вертеброгенного и артрогенного болевого синдрома
- и многие другое
История отделения
19 сентября 2008 года на базе ФГАУ НЦЗД Минздрава России по инициативе Академика РАН и РАМН Баранова Александра Александровича и решению ученого совета ФГАУ НЦЗД Минздрава открылось отделение детской ортопедии и травматологии. Заведующим отделением избран профессор, д.м.н. Малахов Олег Алексеевич. Впервые на базе ведущего педиатрического учреждения России была создана служба детской ортопедии. В связи с возросшим потоком детей с сочетанной нейроортопедической патологией в 2013 году травматолого-ортопедическое отделение реорганизовано в отделение нейроортопедии и ортопедии, заведующим избран к.м.н. Жердев Константин Владимирович.
Направления научной деятельности
Научная деятельность сотрудников отделения охватывает следующие направления: ортопедическая коррекция деформаций у детей с неврологической патологией – нейроортопедия, хирургическое лечение деформаций и заболеваний позвоночника, коррекция деформаций и компенсация неравенства длины конечностей, оперативное лечение спастической и диспластической нестабильности тазобедренных суставов, лечение нейрогенных деформаций стоп и других ороно-двигательных нарушений нижних конечностей на фоне детского церебрального паралича, лечение деструктивных процессов крупных суставов, хирургическое удаление новообразований костей. Всё это представляет собой сложную проблему, связанную, в том числе с замедленными процессами регенерации костной ткани. Ведется работа по созданию новых композиционных биоактивных имплантатов для стимуляции остеорепарации в пострезекционных дефектах костей и в зоне дистракционного регенерата, патологических очагов костей у детей. Активно изучаются особенности ортопедической патологии на фоне ревматоидного артрита. Совместно с сотрудниками рентгенологического отделения исследуются особенности регионарного кровообращения при аномалиях развития опорно-двигательного аппарата с помощью субтракционной цифровой ангиографии. Продолжается разработка показаний к дифференцированному применению консервативных, оперативных и комбинированных методов лечения детей с сопутствующей соматической патологией.
Научно-практические результаты регулярно докладываются на ведущих международных и всероссийских конгрессах, ведется активная публикационная работа, в том числе в иностранных научных изданиях. Многие из сотрудников отделения прошли стажировку за рубежом по нейроортопедии, хирургии позвоночника и эндопротезированию крупных суставов.
Организованы и проводятся телемедицинские консультации травматологов-ортопедов регионов РФ, интернет консультации пациентов. Проводится совместная научно-практическая работа и заключены договора о сотрудничестве с рядом федеральных и региональных ЛПУ.
и.о. Руководителя отдела
Заведующий отделением
Сотрудники отделения


Медперсонал отделения

Источник
