Больно ли удалять грыжу позвоночника
Метод хирургического удаления грыжи зависит от диагноза, размеров грыжевого выпячивания, наличия осложнений, сопутствующих заболеваний. При крупных грыжах, необходимости дополнительного иссечения остеофитов, отростков проводят частичное или полное удаление повреждённого диска открытым способом (дискэктомия).
Облегчить восстановительный период, сократить сроки реабилитации, минимизировать риск развития осложнений позволяют малоинвазивные вмешательства с использованием эндоскопического оборудования. Это микродискэктомия, эндоскопическая микродискэктомия, нуклеопластика.
Ниже рассмотрим сущность каждой методики удаления поясничной грыжи, сколько длится сама операция и послеоперационный период, последствия, опасность для организма.
Дискэктомия
Это полное или частичное удаление межпозвоночного диска, который оказывает давление на окружающие ткани, позвоночный канал, спинной мозг, и провоцирует болевой и корешковый синдром. Операция производится через открытый разрез, хирург оперирует под контролем зрения. Применяют преимущественно при крупных грыжевых выпичеваниях. В процессе операции могут быть удалены фрагменты тел и дуги позвонков (ламинэктомия), остеофиты, выполнена стабилизация позвоночника наружными металлоконструкциями, специальными винтами, установлен имплант.
В среднем операция длится 2-3 часа, после чего пациент приходит в сознание, его переводят в послеоперационную палату. Вставать можно уже на следующий день, сидеть через 3-4 недели. Примерно через месяц разрешены адекватные физические нагрузки. Швы снимают на 7-10 день. Продолжительность реабилитационного периода разная, от нескольких недель до нескольких месяцев, и даже лет, что зависит от возраста, общего состояния здоровья пациента, тяжести процедуры.
По статистическим данным в 80-90 % от общего числа случаев дискэктомия показывает хорошие результаты. Остальные 10-20 % связаны с рецидивом грыжи или её появлением на смежном сегменте, образованием гематомы мягких тканей в месте хирургического вмешательства, инфицированием, рубцово-спаечным эпидуритом, тромбозом лёгочной артерии, расстройством тазовых функций, тактильных и двигательных ощущений.
Микродискэктомия
Малоинвазивная операция по удалению повреждённого диска вместе с грыжей с помощью микрохирургических технологий и видеоассистенции. В сравнение с дискэктомией методика показывает скорейшее восстановление пациентов, более высокое качество жизни после процедуры, минимальный риск осложнений.
Показания к микродискэктомии: интенсивная боль, мышечная слабость, нарушение тазовых функций вследствие сдавления грыжей диска спинного мозга. Не выполняют при наличии новообразований, метастаз в поясничном отделе спины, синдроме позвоночного канала, спинальных инфекциях.
Операция производится инструментами микрохирургической технологии с применением канюли, лазерного излучения, эндоскопического оборудования. Продолжительность процедуры составляет от 30 минут до полутора часа. Через два часа после операции человек может уже ходить.
Процент рецидива грыжи межпозвоночных дисков и осложнений минимальный, и составляет 5-10 %. Наиболее часто выявленные осложнения: инфекции, нарушение целостности спинномозговой оболочки, повреждение нервного корешка, обострение неврологической симптоматики.
Эндоскопическая дискэктомия
Это удаление грыжевого выпячивания и повреждённого диска с использованием эндоскопического микроскопа. Операция производится через рабочий канала в виде небольшого разреза на коже, куда вводят эндоскопическое оборудование. Методика позволяет уменьшить травматизацию тканей, сократить сроки восстановления, сохранить стабилизирующую функцию позвоночника, минимизировать риск осложнений, связанных с открытым хирургическим вмешательством.
Эндоскопическую дискэктомию назначают при небольших грыжах, неосложнённых стенозом позвоночного канала. Операция противопоказана при наличии наростов на поверхности костной ткани, смещении смежных позвонков, нестабильности поясничного отдела, повторных рецидивах грыжи. Операция длится не более часа, под общей анестезией. Пациента выписывают из стационара на следующий день. Период восстановления при благоприятном исходе занимает 3-4 недели, крайние сроки – 1.5-2 месяца.
Нуклеопластика
Сущность хирургической процедуры заключается в удалении фрагмента пульпозного ядра путём пункционного оперативного вмешательства. Методика эффективна при небольших грыжах до 6 мм. С помощью операции можно уменьшить размеры грыжевого выпячивания, устранить сдавление спинномозговых корешков, избавиться от боли, частично остановить деструкцию ядра.
В зависимости от способа воздействия на пульпозное ядро нуклеопластика бывает:
- лазерная;
- холодноплазменная;
- радиочастотная;
- гидронуклеопластика;
- механическое воздействие (интервенционная дискотомия).
Операция производится инструментами, проходящими через кожный прокол под рентгеновским контролем. Вся процедура занимает 30-40 минут без последующей госпитализации. Положительный результат наблюдается в 75-80 % от общего числа случаев.
Источник
Есть мнение в современной вертебрологии, что хирургическая операция – самый простой и радикальный способ устранения межпозвоночной грыжи. Простой – да. Но лучший ли?
1. Что такое межпозвоночная грыжа и зачем ее удалять?
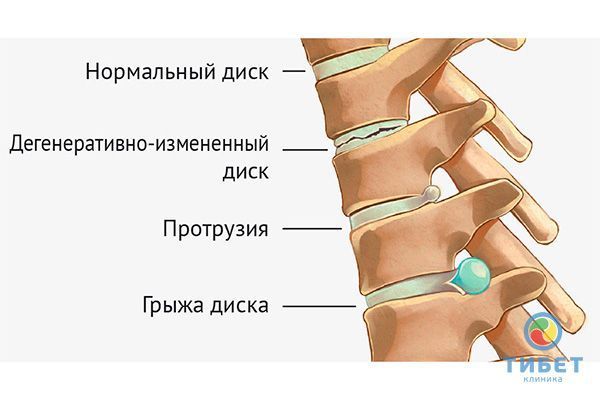
Грыжа – это выпячивание межпозвоночного диска, когда его содержимое выдавливается наружу. Диски служат эластичными, амортизирующими прокладками между позвонками. Благодаря им позвоночник человека имеет такие качества как гибкость, подвижность, устойчивость к нагрузкам.
Каждый диск состоит из ядра и жесткого фиброзного кольца, образуемого волокнами соединительной ткани. Его внутреннее содержимое – желеобразный коллаген с большим содержанием воды. Именно вода обеспечивает устойчивость к нагрузкам. Соединительная ткань служит губкой, которая удерживает воду.

При дистрофических процессах в позвоночнике содержание воды в ядре уменьшается. В результате снижется сопротивляемость нагрузкам, и диск начинает расплющиваться. При этом его толщина уменьшается, а площадь увеличивается. Выход за пределы позвоночника, как правило, происходит локально, в каком-то одном месте, чаще всего в заднем направлении – к спинному мозгу. Такое выпячивание называется протрузией.
По мере увеличения выпячивания (протрузии) фиброзное кольцо все больше натягивается, и в какой-то момент не выдерживает внутреннего давления и рвется.
Внутреннее содержимое выходит наружу и сдавливает нервный корешок или спинной мозг. Это и есть грыжа. Она опасна тем, что сдавление спинного мозга может привести к параличу ног. Поэтому врачи назначают хирургическое лечение, чтобы избежать худшего сценария.
2. В чем состоит хирургическое лечение грыжи?
Операция по удалению грыжи состоит в том, что врач отстригает и удаляет выпавшую часть диска. Та его часть, которая осталась в пределах позвоночного столба, сохраняется. Операция называется частичной дискэктомией. Лишь в редких случаях диск удаляется полностью – это называется радикальной дискэктомией.
3. Чем опасно удаление диска?
Опасность хирургического лечения межпозвоночной грыжи состоит из осложнений операции и последствий для позвоночника, связанных с несовершенством метода.
– Первое – это опасность самой операции. Отрезая часть диска, врач может задеть скальпелем корешок нерва, который находится в непосредственной близости. Если его надрезать, часть волокон перестанет проводить сигналы. Это будет означать частичное онемение или обездвиживание ноги. Самое неприятное, что восстановить функции поврежденного нерва будет уже невозможно.
Частое двигательное осложнение дискэктомии – парез ступни. Из-за повреждения нервного корешка нарушается поступление сигналов к мышцам ступни, ее сгибание и разгибание. Вследствие этого человек не может нормально поднимать ступню при хождении, возникает «шлепающая» походка.
Если нерв будет поврежден серьезно или (самое страшное!) полностью перерезан, это может привести к тяжелому нарушению иннервации мочеполовой системы, параличу ноги. Частота осложнений после операций дискэктомии составляет до 10%.
– Второе – это несовершенство метода. Удаляя выдавленную чассть ядра (грыжу), врач не устраняет причину, по которой она была выдавлена. Почему возникли такие нагрузки, и почему в результате внутреннего давления диск деформировался, появилось выпячивание? Почему под давлением изнутри произошел разрыв жесткого фиброзного кольца, и часть ядра диска выдавилась наружу?
На эти вопросы операция не отвечает. Причину этих явлений она не устраняет. Она всего лишь убирает последствия.
А причины продолжают действовать, теперь уже на соседние диски. Один диск был частично разрушен и удален, теперь пришла очередь соседних. Если операция была сделана в сегменте L4-L5, после нее наступит очередь сегментов L3-L4, L2-L-3, L1-L2. То же и в шейном отделе.
Поэтому после удаления межпозвоночной грыжи так часто происходят ее рецидивы в соседних отделах. Они требуют новых операций, а нагрузка на позвоночник каждый раз сохраняется. Это значит, что никакая операция не может считаться окончательной и последней. Частота рецидивов грыжи после ее удаления составляет от 15% до 40% случаев (по разным группам).
4. Как удаляется грыжа в восточной медицине?
В клинике «Тибет» межпозвоночная грыжа устраняется без операции. Лечение состоит в активизации процессов обновления тканей и местного метаболизма.
Благодаря этому соединительная ткань, из которой состоит выдавленная часть ядра диска, постепенно рассасывается. Она как бы усыхает, съеживается, что можно видеть на снимках МРТ.
Размеры пролапса постепенно уменьшаются, его опасность сходит на нет, а функции диска медленно, но верно восстанавливаются.
Благодаря этому не происходит перенос нагрузки на соседние диски, не возникает рецидивов грыжи.
Кроме того, безоперационный метод лечения межпозвоночной грыжи – лучшая гарантия от осложнений хирургической операции.
Статья подготовлена при участии врача-рефлексотерапевта клиники “Тибет” Санжижаповой Августины Дондоповы.
Источник
– Амир Муратович, есть мнение, что с тех пор, как стало доступным исследование на магнитно-резонансном томографе, проблемам с позвоночником уделяется чрезмерное внимание. Говорят, что когда не было МРТ, народ не знал о существовании грыжи и жил спокойно, обходился и без лечения, и без операций.
– Технология МРТ совершила революцию в диагностике заболеваний позвоночника. Проблема в том, что часто пациенты обращаются к этому методу диагностики без рекомендации врача и паникуют, если у них обнаруживаются грыжи. На самом деле почти у всех пациентов, особенно старше 30 лет, они есть – у кого-то выраженные, у кого-то – на начальной стадии развития. Трудно найти человека без грыжи, протрузии или стеноза. Но эти изменения на МРТ могут быть случайной находкой и не надо ее бояться. Чтобы выяснить, действительно ли боли в спине вызваны изменениями в позвоночнике и понять, надо ли что-то делать с грыжей, следует обратиться к врачу. А он уже сделает выводы, сопоставив изменения, выявленные на МРТ и жалобы. Потому что МРТ может показывать грубые морфологические изменения, но человека они не беспокоят. А бывает, при незначительных изменениях и относительно здоровых межпозвонковых дисках изводят нестерпимые боли. Кроме того, случается, что пациент жалуется на боли в спине, на МРТ обнаруживаются грыжи, но выясняется, что боли вызывают вовсе не они. Считается, что в 90% случаев боли в спине – доброкачественное явление, если исключены серьезные болезни, которые могут быть их причиной. В течение 6 недель эта боль постепенно сама пройдет, либо уменьшится в результате консервативной терапии.
Прежде, когда МРТ не было, использовались другие методы диагностики – либо менее точные, либо болезненные. И лечение было другим: хирургические вмешательства были очень травматичными, чреватыми серьезными осложнениями, поэтому их выполняли редко, если другого выхода не было.
– Почему у одних грыжи появляются в самом активном возрасте, а другие узнают об их существовании ближе к старости?
– Это зависит от общей активности человека, его образа жизни, питания, наследственности. Но, так или иначе, эти естественные возрастные изменения ожидают всех, как морщины на коже или седина в волосах.
Есть теория дегенеративного каскада – по сути, это теория старения человека: с годами межпозвонковый диск начинает терять влагу и дегенерирует. Первая стадия этого процесса начинается уже в 25-30 лет, она называется дисфункциональная: как правило, человека беспокоят боли в спине, назначается консервативное лечение, щадящий режим физических нагрузок, изменение образа жизни.
К 30-40 годам обычно наступает вторая стадия – сегментарной нестабильности. И чаще именно в это время образуются грыжи. Диск продолжает терять влагу, его высота снижается. В этот период увеличивается подвижность между телами позвонков, аппарат, фиксирующий позвоночник, становится нестабильным, питание пульпозного ядра, расположенного внутри диска, постепенно нарушается, окружающая его фиброзная капсула трескается и содержимое диска выпячивается за пределы капсулы. Это и есть грыжа.
С возрастом наступает третья стадия дегенеративного каскада – естественной рестабилизации. Организм запускает, грубо говоря, механизм выздоровления (саногенеза), и боли сами по себе могут пройти. Более того, грыжа может «усохнуть» – зарубцеваться и уменьшиться в размерах.
На каждой стадии проблемы решаются в зависимости от показаний. Одним помогают неврологи, мануальные терапевты, остеопаты, реабилитологи, врачи ЛФК. Других никакие методы терапии не спасают. Им может помочь только нейрохирург – либо практически безболезненными процедурами, либо методами хирургии одного дня.
– Какие симптомы могут подсказать, что надо обращаться к нейрохирургу?
– Спинальные нейрохирурги считают опасными сильные постоянные боли, перемежающуюся хромоту, онемение, потерю чувствительности в ногах и руках, парезы (параличи) конечностей, резкое усиление боли при движениях и увеличении нагрузки, мышечную атрофию, отсутствие рефлексов сухожилий, нарушение функции тазовых органов.
В зависимости от локализации проблемы симптомы могут проявляться в разных областях. В поясничном отделе – болью в нижней части спины, которая отдаёт в ногу или ягодицу, возможно чувство онемения и слабость в ногах. В шейном – болью в области головы, шеи, плеч, рук, пациента беспокоят головокружения, повышенное давление, шум в ушах, онемение пальцев рук. В грудном отделе – болью в области груди, иногда ошибочно принимаемой за проблемы с сердцем.
К нейрохирургу следует обращаться, если консервативная терапия не помогает справиться с этими симптомами в течение 4-6, максимум 8 недель и человек устал лечиться, а также, если появилась какая-то очаговая симптоматика (слабость в руках, ногах).
Во всех случаях нейрохирург ориентируется на соответствие жалоб пациента данным МРТ, результаты консервативной терапии и принимает решение о хирургическом воздействии.
– Говорят, операция по удалению грыжи проводится, если она достигла размеров 10 мм.
– Размеры не имеют значения. Даже маленькие грыжи размером в 4 мм могут давать тяжёлую симптоматику и никакая консервативная терапия человеку не поможет.
– Всегда ли боль в области позвоночника объясняется образованием грыжи? И можно ли с ней справиться щадящими методами?
– Боль в спине часто не связана с грыжами, их вызывает спондилоартроз – изменения в тканях мелких межпозвонковых суставов. Это тоже естественные изменения, которые могут приводить к возникновению болей, сконцентрированных в спине, иррадирующих в ноги или в руки. Если консервативно справиться с ними не получается, то нейрохирург под контролем рентгена находит проводники боли – нервы, которые иннервируют пораженный сустав, и обрабатывает их радиочастотным током. Процедура проводится под местным обезболиванием. Осложнений после нее практически не бывает, потому что она проводится и под контролем рентгена, и с постоянной обратной связью с пациентом.
При дискогенной боли, которая достоверно возникла из-за проблем с диском до стадии образования настоящей грыжи, делается небольшая операция, направленная на декомпрессию диска – снятие давления в нем и обработку радиочастотным током нервных окончаний, проводящих болевые импульсы.
Кроме того, есть специальные селективные блокады, которые воздействуют на проводники боли. Это препараты, которые снимают боли мгновенно, процедура выполняется также под контролем рентгена. Если через какое-то время проблема возникает снова, выполняется радиочастотное воздействие. Но часто бывает, что после блокады боль уже никогда не возвращается.
– Революцию в спинальной нейрохирургии совершила не только МРТ, но и эндовидеохирургия, позволяющая выполнять операции точно и без больших разрезов. Но люди продолжают их бояться. В чем отличие современной спинальной хирургии от той, что практиковалась десятилетия назад?
– Современная нейрохирургия нацелена на то, чтобы с помощью минимального хирургического вмешательства максимально эффективно избавить пациента от его проблемы. Используя эндоскопический или микрохирургический методы, нейрохирург может удалить грыжу, либо сделать декомпрессию при стенозе позвоночного канала, освободив нервный корешок, и боль в ноге или руке пройдет сразу же после операции. Когда этого недостаточно, например, прогрессия дегенеративного каскада на третьей стадии не приводит к естественной стабилизации позвоночника, а наоборот, дестабилизирует его, делается операция по фиксации позвоночника. В зависимости от показаний, возможно проведение разных способов фиксации.
Чем серьезнее у человека проблемы с позвоночником, тем более высоки требования к технологиям хирургического лечения. Скажем, когда нет возможности справиться с проблемой селективной блокадой, с помощью радиочастотной абляции «выключается» нерв. Если нейрохирург видит, что и этот метод не избавит пациента от боли, рекомендуются эндоскопические или микрохирургические вмешательства. Микрохирургические – открытые либо чрескожные операции тоже разные, их виды применяются по показаниям. При их выполнении доступ к позвоночнику делается через небольшой разрез, и под контролем оптики (микроскопа) освобождаются сдавленные из-за стеноза или грыжи корешки. Еще менее травматичные – эндоскопические, с их помощью через разрез в 7-8 мм можно пройти вдоль позвоночного канала и удалять не одну, а сразу несколько грыж, если это необходимо.
Во всех случаях главное – выбрать операцию, эффективную для конкретного человека. Благодаря новым возможностям в диагностике мы знаем, где, что и почему болит, а новые технологии позволяют безопасно под контролем высокоточной аппаратуры избавить человека от причины болей.
© ДокторПитер
Источник
