Болит позвоночник лежа на боку

После головных болей, боль в спине это самая частая причина обращения пациентов к врачу. Причиной появления болей в спине могут быть заболевания позвоночника, заболевания органов брюшной и грудной полости, длительное пребывание в однообразном положении (работа за компьютером, вождение машины) или тяжелые физические нагрузки (подъем тяжелых вещей, занятие спортом). Часто установить причину болей в спине можно внимательно проанализировав характер боли. В других случаях, для определения болей в спине требуется проведение дополнительных обследований. Лечение болей в спине зависит от их причины и подбирается индивидуально для каждого пациента.
Проблема болей в спине в современном мире
По современным подсчетам от болей в спине страдает около половины взрослого населения земли. У детей боли в спине встречаются довольно редко и практически всегда связаны с заболеваниями внутренних органов. В старости боль в спине испытывает практически каждый человек. Только 20-30% пациентов в болью в спине обращаются за помощью к врачу. Как правило, несвоевременное лечение болей в спине ведет к тому, что боль в спине приобретает хронический характер. Хронические боли в спине значительно ограничивают работоспособность человека. В большинстве случаев причиной уменьшения работоспособности в возрасте 40-50 лет является именно боль в спине. Чаще всего боль в спине возникает при повреждении суставов, связок или дисков позвоночника в результате физического перенапряжения. Реже боль в спине связана с заболеваниями внутренних органов. Ниже мы рассмотрим наиболее распространенные причины болей в спине.
Основные причины возникновения болей в спине
К основным причинам возникновения болей в спине относятся:
- Повреждение позвоночника (остеохондроз, спондилолистез, болезнь Бехтерева, остеомиелит)
- Повреждение мышц позвоночника (фибромиальгия, миофасциальный синдром)
- Грыжа межпозвоночного диска
- Остеопороз
- Заболевания органов брюшной полости: аневризма аорты, пиелонефрит, заболевания внутренних половых органов у мужчин и женщин
Когда боль в спине требует немедленного обращения к врачу?
Как уже было сказано выше, боли в спине являются чрезвычайно распространенным симптомом, при этом естественно, что далеко не каждый человек с этой проблемой и далеко не сразу обращается к врачу по поводу болей в спине. Действительно, в более чем 70% случаев боли в спине носят преходящий характер и не требуют специального лечения. В других случаях, боль в спине может появиться на фоне инфекции, перелома, опухоли или сосудистой недостаточности и требует немедленного вмешательства врача. Ниже мы приводим список особенных характеристик или условий возникновения болей в спине, при наличии которых следует как можно скорее обратиться к врачу. Итак как можно скорее обратитесь к врачу если:
- У вас появились постоянные боли в спине и вам больше 50 или меньше 20 лет
- Боли в спине появились после недавней травмы, падения, перенапряжения
- Боли в спине сопровождаются недержанием или задержкой мочи, запорами
- На фоне боли в спине уменьшилась чувствительность кожи на внутренней стороне бедер и в области половых органов
- Боль в спине постоянно усиливается в течение недели
- Боли в спине появились на фоне повышения температуры и общего недомогания
- Боль в спине сопровождается ослаблением мышечной силы в ногах или в руках
- Боль в спине усиливается при наклоне или в положении лежа, ночью
Боль в спине при миофасциальном синдроме
Миофасциальный синдром это заболевание, которое характеризуется чрезмерным и болезненным напряжением мышц позвоночника.
Основной причиной возникновения миофасциального синдрома является статическая перегрузка мышц позвоночника (длительное пребывание в неудобной позе сидя или стоя, неправильная осанка, неудобное положение на рабочем месте и пр.). У детей боли в спине при миофасциальном синдроме чаще всего появляются после небольшой травмы спины (ушиб) или различных инфекции (ОРЗ, пневмония и др.).
При миофасциальном синдроме боли в спине локализуются по одну или обе стороны от позвоночника и значительно усиливаются при нажатии на некоторые точки, в которых прощупываются напряженные мышцы.
Боли в спине при миофасциальном синдроме могут быть различной интенсивности (от небольшого дискомфорта в области спины до сильных и мучительных болей в спине длящихся несколько дней).
Как правило, боль в спине при миофасциальном синдроме усиливается при переутомлении, травмах или при резком переохлаждении организма человека.
В большинстве случаев боль в спине при миофасциальном синдроме не связана с движениями туловища (позвоночника).
Диагностикой и лечение миофасциального синдрома занимаются врача невропатологи, вертебрологи и ортопеды.
Для лечения миофасциального синдрома применяют анальгетики и препараты, которые улучшают местное кровообращение (например, мазь Эспол). При миофасциальном синдроме на мышцу накладывают горячий компресс. После исчезновения болей в спине при миофасциальном синдроме необходимо заняться лечебной физкультурой.
Боль в спине при болезни Бехтерева
При болезни Бехтерева пациенты жалуются на хроническую боль в пояснице. В большинстве случаев болезнью Бехтерева страдают мужчины в возрасте 30-40 лет (примерно 90% всех случаев болезни Бехтерева). При болезни Бехтерева страдают маленькие суставы, соединяющие между собой отдельные позвонки в позвоночнике. На фоне болезни Бехтерева позвоночник теряет эластичность и становится более хрупким. Боли в спине при болезни Бехтерева, как правило, несильные, умеренные, располагаются в основном в пояснице. Боли при болезни Бехтерева усиливаются ночью в положении лежа и стихают во второй половине дня. В большинстве случаев боли в пояснице при болезни Бехтерева легко устраняются различными противовоспалительными препаратами в виде мазей или гелей (Ибупрофен, Диклофенак). Диагностика и лечение болезни Бехтерева проводится невропатологами, вертебрологами, ортопедами.
Боль в спине при радикулите и межпозвоночной грыже
Как правило, боль в спине при радикулите появляется внезапно. Боль в спине при радикулите всегда острая, пронзительная (стреляющая) и захватывает не только спину, но и конечности. Чаще всего при радикулите боль в спине появляется после поднятия тяжести, переохлаждения, тяжелых физических упражнений. При радикулите происходит сдавление нервных структур (корешков) грыжей межпозвоночного диска.
В большинстве случаев радикулит наблюдается в поясничном отделе позвоночника (в пояснице) в этом случае стреляющая боль распространяется в ногу. При радикулите грудного или шейного отделов позвоночника боли могут распространяться под правую или левую лопатки, в руки. Характерной особенностью болей в спине при радикулите является их усиление во время движений и физической нагрузки. В некоторых случаях радикулярные боли в спине (колющая боль, прострелы) возникают даже при попытке глубоко вздохнуть.
Боли в спине при заболеваниях органов брюшной полости
Нередко боли в спине возникают при различных заболеваниях органов брюшной полости. К основным заболеваниям внутренних органов, при которых могут появиться боли в спине, относятся: панкреатит, язвенная болезнь, холецистит, мочекаменная болезнь, почечная колика, аневризма брюшной части аорты и др. Иногда боли в спине при заболеваниях внутренних органов можно легко спутать с болями в спине, которые наблюдаются при заболеваниях позвоночника и сдавлении нервов.
При язвенной болезни желудка или двенадцатиперстной кишки, а также при панкреатите обычно наблюдается боль в пояснице, которая сопровождается тошнотой, изжогой, иногда рвотой.
В случае почечной колики сильная боль наблюдается в боку (справа или слева). При почечной колике пациент также жалуется на учащенное мочеиспускание, тошноту, боли в животе.
При пиелонефрите боли локализуются преимущественно в пояснице с одной или с двух сторон и сопровождаются повышением температуры.
При аневризме брюшной части аорты боли в спине постоянные усиливаются при наклоне вперед.
Боль в спине при туберкулезе (туберкулезный спондилит)
Иногда причиной болей в спине может быть туберкулез позвоночника. Повреждение позвонков при туберкулезе носит название туберкулезный спондилит. Туберкулезный спондилит встречается в основном у детей. Одним из основных симптомов туберкулезного спондилита является постоянная сильная боль в спине. Боль в спине при туберкулезе усиливается с течением времени. Боль в спине при туберкулезе особенно сильно ощущается при надавливании на поврежденный участок позвоночника. Из-за болей в спине у ребенка при туберкулезном спондилите изменяется походка, конфигурация позвоночника (образование горба).
Лечение болей в спине
Лечение болей в спине направлено на: лечение основного заболевания вызвавшего боль и симптоматическое лечение боли.
В первую очередь, для того чтобы человек избавился от болей в спине необходимо вылечить основное заболевание (которое привело к болям в спине). Подробное описание тактики лечения различных заболеваний, которые могут вызвать появление боли в спине, вы найдете в соответствующих разделах нашего ресурса.
При простых болях в спине пациенту рекомендуют соблюдать постельный режим в течение нескольких дней (3-4 дня). Однако важно при болях в спине не оставаться в постели длительное время (более 10 дней).
После 4 дней постельного режима при болях в спине больному следует постепенно увеличивать физические нагрузки на спину (позвоночник). Чем раньше пациент с болями в спине начнет заниматься физическими упражнениями, тем меньше будет вероятность перехода острых болей в спине в хронические.
Если вы по каким-то причинам не можете обратиться к врачу, то при острых болях в спине некоторое время (до 3-4 недель) можно носить фиксирующий пояс (или воротник).
Внимание! Ношение корсетов, фиксирующих поясов (или воротников), бандажа является лишь временным методом лечения боли в спине. Фиксирующий пояс при острых болях не следует носить длительное время. В большинстве случаев длительное ношение фиксирующего пояса ведет к тому, что боль в спине приобретает хронический характер.
Помимо лечения основного заболевания при болях в спине (вне зависимости от причины) применяют обезболивающие препараты, противовоспалительные препараты и миорелаксанты.
При болях в спине очень часто назначаются противовоспалительные препараты. Как правило, противовоспалительные препараты обладают и обезболивающим эффектом. Противовоспалительные препараты противопоказаны при заболеваниях желудка (язвенная болезнь).
Для лечения суставных болей многие самостоятельно назначают себе мази НПВС на основе диклофенака, без предварительной консультации с врачом. Эти препараты действительно мощные и эффективные, но вызывают большое количество побочных эффектов вплоть до язвы желудка. Именно из-за наличия побочных эффектов НПВС нельзя использовать длительное время, а в идеале их нужно чередовать с разогревающими мазями – безобидными, но не менее эффективными. Например, прекрасно разогревает и снимает боль мазь Капсикам, которая подходит как для длительного использования, так и в качестве средства чередования с препаратами НПВС.
При болях в спине противовоспалительные препараты следует принимать во время еды (используют также антациды для защиты слизистой желудка).
К основным противовоспалительным препаратам, которые следует использовать при болях в спине, относятся: Ибупрофен, Индометацин, Диклофенак. Противовоспалительные средства которые используются в лечении болей в спине выпускаются в виде мазей, таблеток, гелей и растворов для инъекций.
Для уменьшения болезненного спазма при болях в спине используют миорелаксанты. Миорелаксанты снижают мышечное напряжение, уменьшают боль в спине, облегчают проведение лечебной физкультуры. При болях в спине наиболее широко используется Мидокалм. Как правило, пациенты (включая пожилых людей) с болями в спине хорошо переносят Мидокалм. Мидокалм можно также использовать вместе с другими препаратами. В большинстве случаев при болях в спине Мидокалм принимают внутрь по 150мг 3 раза в день. Для улучшения эффекта миорелаксантов их применение следует сочетать с лечебной физкультурой.
Профилактика болей в спине
В качестве профилактики болей в спине используют следующие меры:
- Следует избегать провоцирующих факторов (подъем тяжести, длительное нахождение в неудобном положении, интенсивные физические нагрузки).
- Следует чаще ходить пешком
- Следует заниматься лечебной гимнастикой, плаванием (вести более подвижный образ жизни)
Источник: https://www.polismed.ru/back_pain-post001.html
Источник
Автор статьи: Эдуард Свитич – врач ортопед-травматолог
Боли в области спины – одни из самых распространенных болевых синдромов в медицине. Практически у каждого здорового человека в тот или иной момент «заклинивало» спину или она просто ныла. В абсолютном большинстве случаев такая боль безопасна и со временем проходит.
Содержание
- Ночная боль в спине и ее причины
- Почему болит поясница во время сна?
- Методы лечения и профилактики
Ночная боль в спине и ее причины
Основные признаки «безопасной» боли в спине включают: связь с физической нагрузкой или позой, отсутствие тяжелых хронических болезней, травм, повышения температуры тела или онемения кожи. Если спина болит преимущественно ночью, желательно разобраться в источниках дискомфорта. Вот ряд болезней, которые могут вызывать ночные боли:
- Болезни желудочно-кишечного тракта. Ночные боли, отдающие в спину, характерны для язвы, иногда панкреатита или холецистита. Такая боль не облегчается при массаже болезненной зоны или перемене положения тела.
- Болезни почек. Ныть поясница может при пиело- и гломерулонефрите. Такая боль обычно сопровождается повышением температуры тела, изменением цвета мочи.
- Воспалительные заболевания позвонков и межпозвонковых дисков. Если ночная боль интенсивна и длительна, однозначно необходим осмотр врача. Иногда лучше перестраховаться, чем пропустить опасное состояние.
- Чаще всего ночные боли в спине связаны с перегрузкой мышц в дневное время или неудобной постелью.

Почему болит поясница во время сна?
Типичная ситуация при ночных болях в пояснице: болит лишь одна сторона спины, или боль ощущается посередине в самой глубине. При этом поворот на другой бок или на живот если и не полностью спасает от боли, то значительно облегчает ее. Все описанные признаки говорят о том, что пришло время обратить внимание на форму поясничного отдела позвоночника.
Поясничный лордоз – важнейший изгиб позвоночника, он играет роль естественного амортизатора спины. Как слишком плоская, так и излишне выгнутая поясничная часть позвоночника снижает стабильность и повышает риск травм. Большое значение имеет и отсутствие сколиоза. Боковой изгиб нарушает работу мышц кора и также связан с большей частотой болевых синдромов.
Основная причина ночных мышечных болей в пояснице – отсутствие поддержки наиболее высоких точек позвоночника поверхностью матраса. Такие боли характерны и при избыточном лордозе, и при сколиозе поясничного отдела. Иногда болеть может плоская спина или анатомически правильный позвоночник со спондилоартрозом – «изношенными» межпозвонковыми суставами.

Методы лечения и профилактики
Грамотный доктор всегда учитывает обстоятельства появления боли. В данном случае дискомфорт появляется ночью, и одной из его причин может быть неправильное положение во время сна. Об особенностях ортопедических подушек для шеи расскажем в другой статье, а в этой остановимся на решениях для поясницы.
Сомнологи (ученые, занимающиеся изучением сна) для комфортного сна рекомендуют как минимум две подушки. Если Вы спите на боку, одна, конечно, располагается под головой, а вторую нужно класть между коленными суставами. Так сохраняется нейтральное положение таза, к которому и крепятся мышцы спины.

В положении на спине вторая подушка кладется или под поясницу, или под коленные суставы. Если поясничный изгиб выраженный – хорошо работает именно поясничная подушка, если спина плоская – поддержка ног. Благодаря второй подушке максимально расслабляются мышцы ног и спины, устраняется их напряжение и боль.
Имеет значение и перегрузка поясницы в дневное время. Чтобы спина не болела ночью, берегите ее днем. Поменьше сидите и почаще выполняйте гимнастику. Если сидеть все же приходится, пользуйтесь подушками или валиками для спины: они приводят поясницу в правильное положение и тонус.

Источник
Остеохондроз является заболеванием, при котором происходит повреждение хрящевых поверхностей костей внутри суставов. Симптомы остеохондроза проявляются по-разному. Это зависит от степени и характера изменений межпозвоночных дисков и окружающих их тканей. Кроме этого, симптомы данного заболевания во многом зависят и от места поражения.
Существует несколько видов остеохондроза – это шейный остеохондроз, грудной, поясничный, крестцовый и распространенный остеохондроз, при котором идет поражение не только всех отделов позвоночника, но и суставов: плечевых, тазобедренных и коленных. Из всех перечисленных видов наибольшее распространение получили поясничный и шейный остеохондрозы.
Причинами возникновения остеохондроза могут быть инфекции, переохлаждения, стрессы, воздействие химических веществ, снижение двигательной активности, а также гормональные нарушения и поднятие тяжестей. Неправильная поза (в положении стоя, сидя или лежа) и работа, связанная со сгибаниями, разгибаниями, поворотами и рывковыми движениями туловища, тоже могут быть причинами возникновения остеохондроза. Появлению остеохондроза нередко способствуют падения, травмы, перегрузки и врожденные дефекты позвоночника. Известно, что спорт оказывает положительное влияние на здоровье человека. Но, если эти занятия спортом и физкультурой проводятся без учета влияния больших физических нагрузок, то это тоже может привести к возникновению остеохондроза.
Симптомы проявления грудного остеохондроза
Первым симптомом грудного остеохондроза является покалывание в лопатке, которое распространяется в подмышку и далее до локтя. Одновременно может появиться ощущение, будто бы за грудиной есть инородное тело. Далее боль начинает опоясывать лопатку и идти до грудины. Могут появиться боли внизу грудной клетки на спине, которые начнут опускаться в пах. Кроме того, нередко ощущается боль в верхней части желудка в ночное время (появляется в положении лежа на спине). Боль бывает довольно сильной и интенсивно начинает усиливаться при каких-либо движениях в грудном отделе. Ближе к утру боль в желудке начинает стихать.
Если вовремя не обратить внимание на появившиеся боли в грудном отделе позвоночника, то они начнут распространяться на среднюю часть живота. При поворотах туловища, если лежать на спине или чихать, такая боль начинает усиливаться, вызывая боли в правом подреберье. Если при грудном остеохондрозе идет поражение верхнего лимфатического узла, то начинают появляться головные боли, начинает болеть шея и лицо. Если же поражение затронуло лимфатические узлы грудного отдела, то боль, которая появляется в спине, может сопровождаться тошнотой, изжогой, отрыжкой, а также появлением болей в правом подреберье.
Симптомы проявления поясничного остеохондроза
При поясничном остеохондрозе появляются боли в бедре, паху, в голени и колене – на пораженной стороне нога разгибается в колене с большим трудом и болью. Далее боль распространяется по наружной поверхности бедра и спускается до стопы, вызывая трудности стояния на пятке с разогнутой стопой. Может появиться онемение голени или стопы, а также мышцы начинают уменьшаться в объеме. Ощущается сильная слабость в ногах, а в пояснице, бедрах и голени появляется резкая нестерпимая боль. В более тяжелых случаях происходит недержание кала и мочи и развитие пролежней.
При поясничном остеохондрозе сильная боль появляется после неудачного движения или сна в поясничной области, а уже через несколько часов эта боль начинает ощущаться в ноге. Если у человека это состояние произошло впервые, то максимум через неделю оно проходит. Такая боль связана с мышечным спазмом, в результате которого происходит сильное сжимание межпозвоночного диска, что и вызывает такую сильную боль. Чтобы снять эту боль, больному нужно обеспечить покой, принять обезболивающее средство, а больное место нужно смазать любой согревающей мазью. Если боль не проходит, то необходимо обратиться к врачу, который назначает ряд мероприятий по устранению этих болей, среди которых иглоукалывание, мануальная терапия, лазеротерапия и электрофорез. В некоторых случаях делают новокаиновую блокаду. После снятия болей больному необходимо соблюдать ряд профилактических мер, чтобы боли не возобновились. Но во многих случаях эти боли переходят в хронические. Они начинают проявляться при любой физической нагрузке.
Симптомы проявления шейного остеохондроза
Появляется сильная боль в области шеи, которая переходит в головную боль, распространяется в лоб, глаз или ухо. Обычно такая боль появляется только с одной стороны. Усиление боли происходит при любом движении головы, особенно при резком повороте. Появляется головокружение, хруст, тошнота, шум в ушах, в некоторых случаях начинается рвота. Кожа головы становится настолько болезненной, что невозможно расчесать волосы. Может пойти снижение слуха и ухудшение зрения. Нередко бывают обмороки при резком повороте головы, происходит резкое повышение артериального давления. При шейном остеохондрозе могут появиться давящие боли в сердце, отдающие в область между лопатками. Эти боли бывают довольно продолжительными и проходят лишь после приема валидола. В отличие от болей при остром инфаркте, человек не испытывает страха смерти. Он остается спокойным. Шейный остеохондроз развивается постепенно, и в течение полугода боли могут перейти на плечо (появляется отек и скованность кисти). Вскоре эти боли становятся постоянными и чаще всего усиливаются в ночное время, распространяясь по руке, лопатке и шее.
Диагностика остеохондроза
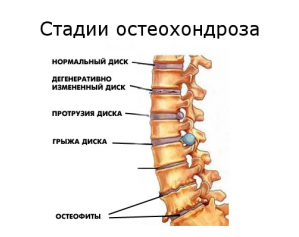
Диагностика остеохондроза в типичных случаях не представляет никаких трудностей. Необходимо пройти полное неврологическое, рентгенологическое и ортопедическое обследование. Неврологическое исследование назначается для того чтобы установить рефлексы, так как некоторые такие рефлексы могут отсутствовать при ущемлении нервных корешков. Для того чтобы выявить, есть ли в организме воспалительный процесс, назначается анализ крови. И, конечно же, назначается рентгенологическое исследование, которое покажет смещение позвонков и степень их изношенности. В настоящее время для диагностики заболеваний позвоночника существуют такие инструментальные методы исследования, как ультразвуковое исследование, рентгенография, томография, миелография, компьютерная томография, магнитно-резонансная томография, контрастная дискография, электроспондилография.
Электроспондилография относится к современной компьютерной функциональной диагностике, позволяющей выявить заболевание на ранней стадии его развития, а также определить уровень поражения и осуществить контроль за течением заболевания.
Ультразвуковое исследование не является одним из основных методов диагностики заболевания позвоночника. С помощью ультразвукового сканера невозможно получить контрастное и довольно четкое изображение структур позвоночника.
Томография позволяет как можно лучше рассмотреть отдельные части позвоночника, применяя рентгенологические срезы.
При миелографии применяется контрастное вещество, вводимое в спинномозговой канал. Такой метод исследования хорошо помогает исследовать спинной мозг и нервные корешки.
При методе контрастной дискографии в межпозвонковый диск вводится контрастное вещество, с помощью которого можно определить наличие патологических изменений. Магнитно-резонансная томография является современным методом исследования, при котором с помощью электромагнитных волн можно получить изображение органов и тканей. Этот метод не оказывает негативного влияния на здоровье человека, поэтому его можно применять неоднократно по мере необходимости. При помощи данного исследования выявляются патологические изменения в межпозвонковых дисках, грыжа диска, а также многие другие заболевания позвоночника.
При проведении компьютерной диагностики, так же как и при проведении рентгенографии, применяется рентгенологическое исследование. Применяя компьютерную томографию, можно выявить патологические изменения костной ткани.
Рентгенография является безболезненным исследованием, которое позволяет оценить характер поражения позвоночника (травматический или нетравматический). С помощью рентгенографии можно выявить опухоли и переломы позвоночника, костные разрастания и другие поражения позвоночника. Такое исследование является наиболее частым в диагностике остеохондроза.
Лечение остеохондроза
Лечение остеохондроза является довольно сложной задачей, так как еще не нашли методы лечения, которые могли бы остановить процессы старения организма человека. Но, если правильно подобрать курс лечения остеохондроза, можно не только замедлить процесс развития данного заболевания, но и предотвратить его осложнения.
При лечении остеохондроза в первую очередь необходимо обеспечить покой больного. При сильном проявлении симптомов заболевания больного госпитализируют и назначают постельный режим, пока не пройдет период обострения. При данном заболевании необходимо, чтобы кровать больного была жесткой, поэтому под матрас рекомендуется положить щит, сделанный из дерева.
Лечение включает в себя три этапа:
симптоматическое лечение, которое назначается для устранения основных симптомов остеохондроза;
оперативное лечение, которое позволяет устранить деформации позвоночника и спинномозговые грыжи;
назначение восстановительной терапии, то есть реабилитация больного.
При симптоматическом лечении основной задачей является устранение болевого синдрома. Для этих целей больному назначают прием противовоспалительных препаратов и анальгетиков. Своевременное удаление болевого синдрома помогает предотвратить возникновение депрессии, связанной с хронической болью, а также предупредить патологические изменения позвоночника.
Кроме противовоспалительных средств, больному назначают прием препаратов, улучшающих циркуляцию крови. Эти препараты помогают вовремя предотвратить появление различных изменений на уровне внутренних органов.
Новым направлением в лечении остеохондроза является назначение препаратов, которые восстанавливают хрящевую ткань. Данные препараты обладают регенерирующим и противовоспалительным действием, а также восстанавливают поврежденную хрящевую ткань суставов, в результате чего улучшается их подвижность, исчезают боли, которые возникают при движении.
Кроме перечисленных лекарственных средств, больному назначаются антидепрессанты и витаминно-минеральный комплекс. Также назначаются физиотерапевтические процедуры, лечебная гимнастика и мануальная терапия.
Хирургическое лечение остеохондроза назначается в исключительных случаях. Показаниями к оперативному лечению являются подвывихи позвонков, довольно выраженная деформация позвоночного столба, а также образование спинномозговой грыжи.
Лечение остеохондроза в нашем медицинском центре проводится ударно-волновой терапией (УВТ) и фотодинамической терапией.
.jpg) Акустическая ударная волна с определенными характеристиками воздействует на патологически измененные участки тканей, способствуя рассасыванию фиброзных участков, разрушению микрокристаллов солей кальция и их удалению из мышц, сухожилий и связок. При этом также происходит значительное усиление микроциркуляции и обмена веществ в зоне воздействия.
Акустическая ударная волна с определенными характеристиками воздействует на патологически измененные участки тканей, способствуя рассасыванию фиброзных участков, разрушению микрокристаллов солей кальция и их удалению из мышц, сухожилий и связок. При этом также происходит значительное усиление микроциркуляции и обмена веществ в зоне воздействия.
Эффект проявляется в снижении или исчезновении болевого синдрома, мышечного спазма, повышении эластичности связок и сухожилий, что позволяет увеличить объем движений в позвоночнике и суставах.
Перед лечением всех больных осматривает врач-ортопед, выполняются рентгеновские снимки пораженной области, а при необходимости – ультразвуковое исследование суставов и сухожилий, магнитно-резонансная компьютерная томография. Затем устанавливают диагноз заболевания и показания к ударно-волновой терапии. Всем пациентам определяют противопоказания к лечению УВТ.

Высокая квалификация наших сотрудников и накопленный ими огромный опыт применения ударно-волновой терапии позволяют достигать максимально положительного эффекта лечения остеохондроза.
Ударно-волновая терапия проводится на современном аппарате Мастерпульс МП 200.
Кроме всех перечисленных исследований, также необходимо пройти осмотр у невролога, ортопеда и мануального терапевта. В диагностике остеохондроза немаловажную роль играют и жалобы больного. Поэтому, перед тем как обратиться к врачу, необходимо постараться вспомнить все боли, которые беспокоят, а также как они появляются и при каких обстоятельствах затихают. Все эти мелочи понадобятся для правильной постановки диагноза, так как многие симптомы имеют большое сходство и с другими заболеваниями.
Курс лечения остеохондроза методом УВТ состоит из 5-7 сеансов. Сеанс проводится 1 раз в 5-7 дней.
Преимущества метода УВТ:
эффективность;
хорошая переносимость (не требует применения обезболивания);
уменьшает потребность в применении других методов, особенно оперативного лечения;
быстрое купирование боли без анальгетиков;
возможность использовать на хронической стадии заболевания и при его первичных проявлениях;
проводится в амбулаторных условиях, не требует госпитализации, не нарушает привычный ритм жизни пациента.
Профилактика остеохондроза
 Для профилактики остеохондроза, а также, чтобы исключить его обострения, рекомендуется применять несколько простых правил, которые помогут снизить нагрузку на позвоночник:
Для профилактики остеохондроза, а также, чтобы исключить его обострения, рекомендуется применять несколько простых правил, которые помогут снизить нагрузку на позвоночник:
1. Рекомендуется заниматься плаванием и как можно чаще висеть на турнике.
2. Чтобы мышцы спины не атрофировались, необходимо чаще двигаться – гулять на свежем воздухе и делать физические упражнения.
3. Если нет возможности избежать поднятия тяжестей, то брать их нужно не наклонившись, а присев.
4. Нужно стараться всегда держать спину ровно.
5. Необходимо стараться избегать сквозняков и переохлаждения.
6. Важно своевременно лечить болезни опорно-двигательного аппарата, так как они способствуют появлению остеохондроза.
7. Необходимо часто менять положение тела, особенно, если работа связана с длительным сидением.
Большую роль в профилактике остеохондроза имеет правильное питание. Еще с детства нужно включать в рацион ребенка продукты, которые содержат магний, кальций, фосфор, марганец, а также витамины А и С. Витамином А очень богаты овощи и фрукты оранжевого и желтого цвета. А витамином С богаты сладкий перец, ягоды, зелень и, конечно же, шиповник и лимон. Необходимо также в меню включать кисломолочные продукты, сыр, капусту, кукурузу, различные орехи, а также яйца, печень и бобовые.
Еще с давних времен считалось, что здоровье человека зависит от его позвоночника. Если позвоночник здоров, то и у человека будет хорошее самочувствие. Наша современная медицина тоже подтверждает, что здоровье человека определяется здоровьем позвоночника. Поэтому, чтобы сохранить свое здоровье на долгие годы, необходимо щадить и беречь свой позвоночник еще с ранних лет. А при появлении каких-либо изменений с его стороны необходимо сразу же обращаться за помощью, чтобы вовремя предотвратить развитие заболевания.
Кравченко О.М., врач ортопед-травматолог высшей категории, медицинский центр «В надежных руках», г. Краснодар.
Источник