Болит позвоночник и ломит ноги

При заболеваниях пояснично-крестцового отдела часто боль в спине отдает в ногу (ягодицы, бедро, голень, тыл стопы). Как правило, боли сильнее с одной стороны. Причина – в анатомических особенностях строения позвоночника. Смежные позвонки, соединяясь друг с другом межпозвонковыми дисками и суставами, образуют небольшой зазор на боковой поверхности позвоночника, который называется межпозвоночное отверстие. Через него проходят спинномозговые нервы, небольшая артерия и вена, кровоснабжающая корешки спинного мозга.
Основные причины боли в спине и ногах
Спинномозговые нервы образуют нервные стволы. Самым крупный из них – парный седалищный нерв, который уходит через ягодичную область в нижние конечности. При остеохондрозе, грыже или протрузии межпозвонкового диска, спондилезе и других болезнях возможно ущемление корешков спинного мозга, образующих седалищный нерв. В результате происходит отек, воспаление, нарушение кровообращения и недостаток кислорода в ущемленных спинномозговых нервах, из-за чего возникает резкая и сильная боль в спине и ногах по ходу седалищного нерва.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Корешковые синдромы
Описанные явления в медицине называют корешковым синдромом (радикулопатия) – это комплекс неврологических симптомов, возникающий при ущемлении или раздражении спинномозговых нервов. Боль в спине и конечностях часто встречается при межпозвонковой грыже, протрузиях, при других заболеваниях позвоночника.
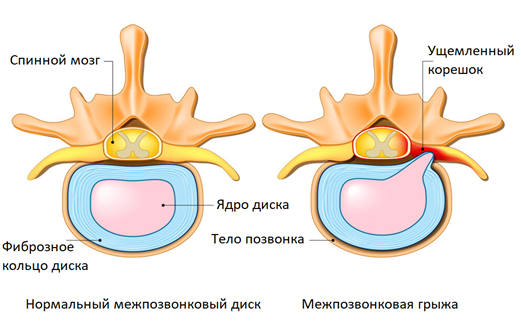
При корешковом синдроме боли сопровождаются различными неврологическими симптомами. Помимо боли возможны нарушения чувствительности – пациенты жалуются на онемение, покалывание, жжение на коже. Снижена болевая чувствительность. Кожа холодная даже в самый жаркий день. При запущенном корешковом синдроме может наблюдаться атрофия и слабость мышц нижних конечностей. Но самым ярким симптомом остается боль по ходу нервов, интенсивность которой варьирует от легкой ноющей до невыносимой.
Рассмотрим варианты корешковых синдромов и причины их возникновения по отдельности.
Ишиас (ишиалгия)
Ишиасом называют хронические боли в нижних конечностях, чаще всего возникающие при протрузии/грыже 5 поясничного/1-2 крестцового позвонка. Характер боли в острый период описывается пациентами как жгучая, стреляющая, сверлящая, тянущая. Боль распространяется по ходу седалищного нерва, через ягодицу, наружную поверхность бедра и голени, до тыла стопы. Усиление болей провоцируется поворотами, наклонами туловища, поднятием тяжести, вынужденной необходимостью длительно находится в положении стоя, холодной погодой. При ишиалгии боли в самом позвоночнике могут отсутствовать.
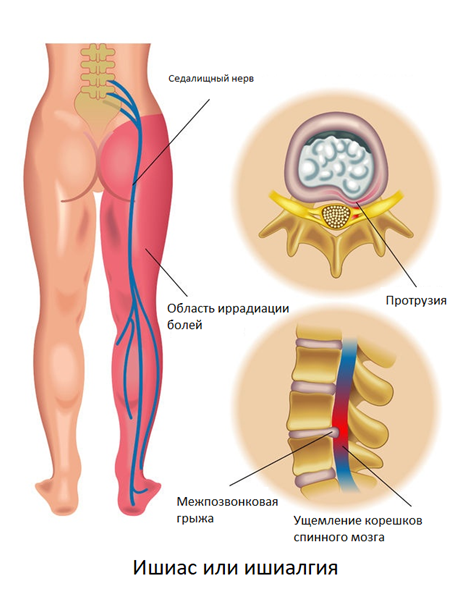
Интенсивность болей зависит от расположения межпозвонковой грыжи, в меньшей степени от ее размеров. Характерный признак – боли возникают с одной стороны, реже – с двух сторон.
Прострел болей в пояснице (люмбаго, люмбалгия)
Люмбаго – острая внезапно появившаяся боль в нижней части спины. Чаще всего причиной люмбалгии становится остеохондроз или протрузия/грыжа межпозвонкового диска. В отличие от ишиаса боли локализуются в одной точке, в проекции пораженного сегмента позвоночника. Провоцирующим фактором служит поднятие тяжести, физические нагрузки, сквозняк, продувающий поясницу, особенно после тяжелой работы.
Характерный симптом – вынужденное положение, попытки разогнуть поясницу приводят к усилению боли. Причина в резком спазме мышц спины, возникающем в ответ на сильную боль. Длительность приступа болей при люмбалгиях может варьировать от нескольких минут до дней и даже недель. Покой и жесткая постель могут облегчать боль у некоторых пациентов.
Люмбализация и сакрализация
Люмбализация и сакрализация – аномалии развития позвонков в пояснично-крестцовом отделе позвоночника. При люмбализации первый и/или второй позвонок крестцового отдела в процессе развития принимает форму, характерную для поясничных позвонков, с сохранением подвижности (в норме позвонки крестцового отдела позвоночника к 18 годам полностью срастаются, образуя крестцовую кость или крестец). При сакрализации 5 и/или 4 поясничные позвонки в процессе развития принимают особенности позвонков крестцового отдела позвоночника и срастаются с ним в одно целое.
И та, и другая аномалия приводят к нарушению биомеханики позвоночника, неправильному распределению нагрузок. Нередко сакрализация и люмбализация сопровождаются другими аномалиями (расщепление дужек позвонков, уплощение тел позвонков). Все это приводит к развитию остеохондроза позвоночника, провоцирует образование грыж и протрузий, которые в свою очередь становятся причиной люмбаго и ишиаса.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Защемление седалищного нерва (люмбоишиалгия)
Ущемление спинномозговых нервов, образующих седалищный нерв, как было сказано выше, является следствием остеохондроза, грыж и протрузий межпозвонковых дисков. И чаще всего это состояние сопровождается как острой болью внизу спины (люмбаго), так и острыми, тянущими болями по ходу седалищного нерва в ногах (ишиалгия). Данное состояние называется люмбоишиалгия.
Локализация болей в спине и ногах
Локализация болей в пояснице и нижних конечностях зависит от того, как расположена протрузия или грыжа межпозвоночного диска. Различают боковые, центральные (горизонтальные грыжи) и внутренние (грыжа Шморля) грыжи межпозвонкового диска.
Боль отдает в правую ногу
Боли, отдающие в правую ногу, возникают при боковой или горизонтальной грыже межпозвонкового диска, возникшие справа. При этом происходит ущемление правого спинномозгового нерва, и боли, соответственно, будут иррадиировать в правую ногу.
Боль отдает в левую ногу
Боли, иррадиирующие в левую ногу, возникают при грыжах/протрузиях левой половины межпозвонкового диска.
Боли внизу спины и в пояснице
Изолированные боли в пояснице по типу люмбаго возникают при центральном расположении грыжи или протрузии, строго на 12 часов. В таком случае грыжевое выпячивание направлено в позвоночный канал, отсутствует ущемление спинномозговых нервов в межпозвонковом отверстии, как это происходит при боковых грыжах. Из-за чего отсутствуют боли, иррадиирующие в ноги. Источником боли становится растянутая грыжей задняя продольная связка позвоночника.
Виды сильной боли в спине, отдающие в ноги
Характер болей при грыжах/протрузиях пояснично-крестцового отдела сильно зависит от расположения грыжи, индивидуальных особенностей пациента (диаметр межпозвонковых отверстий, диаметр позвоночного канала, возраста и выраженности дегенеративно-дистрофических изменений). Размер грыжи также может влиять на выраженность болевого синдрома.
Тянущие, жгучие, стреляющие боли в спине и ногах характерны для острого периода болезни, сразу после начала приступа люмбоишиалгии. Они плохо снимаются анальгетиками, и могут длится 1-2 недели до улучшения.
Ноющие боли в спине и ногах часто носят хронический характер и могут длится годами, если пациент пренебрегает визитом к врачу-невропатологу или лечением. Периодически могут наступать периоды обострения, связанные с физическими нагрузками или поднятием тяжестей.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Как диагностируют боли в спине и ногах
Первый этап диагностики причин болей в спине с иррадиацией в ноги – консультация опытного врача-невропатолога. Корешковый синдром может диагностироваться во время обычного неврологического осмотра. Характерным признаком является положительный симптом Ласега, который заключается в усилении боли в ноге при ее поднятии вверх в положении лежа на спине. Его также называют симптомом натяжения корешков спинного мозга.
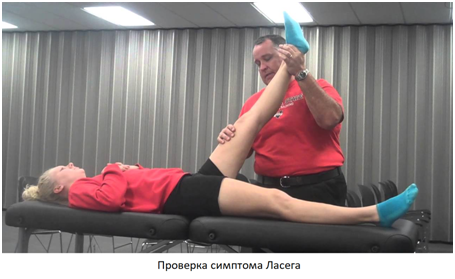
Неврологический осмотр выявляет и другие нарушения – снижение чувствительности кожи к боли, отсутствие или смазанность рефлексов, атрофические явления, слабость мышц нижних конечностей. Для подтверждения диагноза оптимальнее всего использовать магнитно-резонансную томографию пояснично-крестцового отдела позвоночника.
Как облегчить приступ боли в спине и ногах
Для облегчения болей в спине и ногах можно использовать короткий курс (2-3 дня) нестероидных противовоспалительных средств или НПВС. Препараты этого ряда обладают возможностью бороться с воспалением, и могут снимать боли различного происхождения. При ущемлении седалищного нерва они имеют среднюю эффективность. Категорически запрещается принимать НПВС более 5 дней из-за высокого риска осложнений в виде язвы желудка и желудочного кровотечения. Покой и жесткая постель могут облегчать боли у некоторых пациентов. Однако у других эти меры могут приводить к усилению болей. Следует постараться найти оптимальную позу, в которой боли становятся слабее. Также может быть эффективным ношение ортопедического корсета – он снимает боли за счет разгрузки больного позвоночника, выполняя роль мышечного каркаса.
Как лечить боль в спине, отдающую в ноги
В период острых болей рекомендуется покой, прием обезболивающие препаратов, а также препаратов, устраняющих спазм мышц спины. После стиханий острой боли назначают физиотерапию, массаж, лечебную гимнастику, которые входят в программу реабилитации всех пациентов с заболеваниями и травмами позвоночника.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Боль в спине отдает в ногу, к какому врачу обратиться
Наличие болей в нижней части спины с болями, отдающими в ноги – признак неврологических нарушений, диагностикой и лечением которых занимается врач-невропатолог. Задача терапии в острый период – борьба с воспалением корешков спинного мозга, улучшение микроциркуляции, устранение мышечного спазма. Затем, после стиханий болей, врач-невропатолог назначает физиотерапевтическое лечение, лечебную гимнастику и ЛФК, для укрепления мышц спины и создания мышечного корсета.
Следует помнить, что боли в спине, отдающие в ноги, могут наблюдаться и при других заболеваниях позвоночника – это частый симптом при опухолях, рассеянном склерозе, при туберкулезе и метастазах в позвонки. Вот почему важно обращаться к действительно хорошим специалистам, с большим опытом и багажом знаний.
Источник
Функционирование скелета человека происходит в тесном взаимодействии с мышечной системой, нервной системой, внутренними органами. Поэтому логично, что нарушение работы одной из частей системы может сопровождаться появлением патологии в другой.
Частой жалобой пациентов является разнообразная по силе и продолжительности боль в ноге, отдающая в бедро или голень. Одной из причин таких жалоб может быть патология позвоночника.
Одной из наиболее распространенных причин возникновения изменения межпозвоночных дисков и позвонков является отсутствие физической активности. Постоянный сидячий образ жизни, нежелание заниматься спортом или хотя бы пару раз в день проводить разминку – все это сказывается на здоровье. Мы приходим домой после целого дня сидячей работы, ужинаем и расслабляемся на диване. Отсутствие движений в позвоночнике, его постоянное пребывание в одном положении – факторы, из-за которых на один из отделов приходится более сильная нагрузка, чем на другие. Из-за этого развиваются деформации позвоночника.
Кроме отсутствия активности в позвоночнике, проблемы могут возникнуть и по другим причинам:
1. Травмы;
2. Недостаток витаминов и полезных веществ;
3. Остеопороз и другие заболевания опорно-двигательного аппарата;
4. Чрезмерные нагрузки на позвоночник.
Одной из проблем людей пожилого возраста являются боли в спине, это связано со снижением устойчивости к физическим нагрузкам, накоплению сопутствующей патологии.
Травматическое повреждение позвоночника опасно для лиц любого возраста: у пожилых замедленны процессы регенерации тканей, в молодом возрасте – возможно смещение позвонков и дисков.
Важно! Следите за уровнем кальция и других укрепляющих элементов в организме. Они влияют на прочность костей. Неправильное питание, склонность к алкоголю, курению и другим вредным привычкам, отсутствие в рационе белковой пищи, овощей и других полезных продуктов сильно ослабляет функционирование органов и соединений, из-за чего возникают неприятные последствия.
Проблемы с позвоночником также наблюдаются у грузчиков и других групп людей, чья работа тесно связана с переносом тяжестей. Неправильное положение спины во время подъема вещей большого веса вызывает перегрузки позвоночника. После этого развивается деформация и смещение позвонков в этих отделах и появляется боль, отдающая в ногу.
Стадии развития дегенерации позвоночника
Большинство проблем больной может не заметить сразу. Это обусловлено тем, что на ранних стадиях протекания болезней все симптомы практически незаметны. Лишь иногда чувствуется отдаленный болевой синдром, который часто воспринимается как усталость. В состоянии покоя неприятное ощущение пропадает. При остеохондрозе первой степени больной может чувствовать легкую скованность, желание размять спину с утра, иногда усталость. Зачастую этим признакам не придают значения, и болезнь протекает дальше. А ведь именно в начале ее развития, при диагностике, назначается наиболее простое и щадящее лечение.
Вторая степень характерна уже более выраженными симптомами:
1. У пациента болит спина, отдает в бедро, колено, голень или стопу.
2. Снижается подвижность. В зависимости от места деформации (шейный, грудной или поясничный отделы), становится тяжело повернуться или наклониться, а любая попытка сделать это сопровождается неприятными ощущениями.
Совет. Любой из вышеуказанных факторов – повод обратиться за консультацией к медикам, а своевременное лечение позволит остановить течение остеохондроза и не допустить формирование разрастаний. Так как третья стадия характерна усилением всех вышеуказанных недугов, ее лучше не допускать, ведь выздоровление сильно затянется.
Почему при таких болезнях, как остеохондроз, боль отдает в ногу?
Сквозь отверстия позвоночника проходят корешки спинного мозга, сосуды, питающие спинной мозг и структуры позвоночника. При смещении дисков, позвонков, деформации межпозвонковых суставов возможно появление сдавления корешков и сосудов. Если задействован поясничный отдел позвоночника, то боли идут по ходу нерва: от поясницы в ногу. При значительном воздействии на нерв возможно появление онемения в зоне болей, похудание и слабость мышц, связанных с этим корешком.
Еще одним механизмом появления болей в пояснице с иррадиацией в ноге является защитное напряжение мышц спины. Оно направлено на иммобилизацию пораженного участка позвоночника, ограничение движений в нем.
Возможные заболевания, вызывающие иррадиацию в конечности
Существует множество проблем со спиной, которые дают подобный эффект. Самыми распространенными считаются:
Радикулит | Также именуется корешковым синдромом. Обусловлен дисфункцией нервных окончаний. |
Ишиалгия | Сдавление седалищного нерва, причем отдача происходит в бедро и стопу или голень. |
Люмбаго или поясничный прострел | Острый болевой синдром вовлекает мышцы спины, сопровождается выраженным ограничением движений в пояснице. |
Люмбализация | Срастание элементов позвоночника. Может быть обнаружена после достижения возраста в 20 лет, и являться врожденной патологией. При этом количество позвонков может быть увеличено. |
Люмбалгия | Проявляется болями в поясничном отделе без выраженного напряжения мышц |
Диагностика
Внимание! Поставить корректный диагноз может лишь врач-специалист, так как огромное количество признаков присущи тем или иным болезням. Самостоятельно верно диагностировать заболевание практически невозможно.
При выявлении доктор должен опросить пациента, взять необходимые анализы, и при необходимости направить на рентген/МРТ/УЗИ. Последние методы очень помогают в установке диагноза, так как качественные снимки отображают все изменения в структуре костной ткани, а магнитно-резонансная томография способна предоставить максимально подробную информацию даже о небольших изменениях в позвоночнике.
Анализы позволяют определить уровень тех или иных полезных веществ в организме. В первую очередь обращают внимание на кальций (отвечает за прочность скелета), витамин D (способствует хорошей усвояемости кальция), и магний. Если наблюдается недостаток того или иного элемента, это может предоставить более полную картину и ускорить диагностирование.
Анализы направлены на выявление невертеброгенных заболеваний, которые могут проявляться болями в спине (ревматические, гематологические, урологические, гинекологические).
Лечение
«Проводить самостоятельно какие-либо мероприятия по устранению неприятных признаков не стоит – обязательно нужно предварительно проконсультироваться с медиками»
В книгах и интернете можно найти множество действующих способов по уменьшению болевого синдрома. Не стоит забывать, что курс терапии подбирается врачом-неврологом индивидуально в каждом случае. Например, при выраженном болевом синдроме, наличии воспаления, нельзя применять согревающие процедуры, массаж, физиотерапию.
Как правило, врачи назначают комплекс мероприятий для конкретного пациента, учитывающий стадию и степень поражения, сопутствующие заболевания, реакцию пациента на предыдущее лечение.
Рассмотрим вариант с остеохондрозом.
Чтобы вернуть позвоночник в необходимое положение и укрепить его, назначается следующий курс:
1. Медикаменты. Больной должен принимать укрепляющие препараты, а при необходимости – анальгетики.
«Золотым стандартом» лечения является сочетание нестероидных противовоспалительных препаратов и миорелаксантов.
2. Физиотерапия. Благотворно воздействует на разрастания, постепенно устраняя лишние ткани. Чаще всего применяется лазерная, ударно-волновая и электротерапия. Пациент посещает процедуры по 2-3 раза в неделю в течение месяца, затем делает перерыв и снова возвращается к воздействиям.
3. Лечение физическими факторами (лазером, магнитным полем, ульразвуком, различными волнами и тп.) используется во все стадии течения заболевания. В первую очередь назначаются процедуры с обезболивающим, расслаблющим действием. При стихании болевого синдрома те, которые стимулируют работу спинного мозга, сосудов в пораженной зоне. В период реабилитации помогают фибромодулирующие, методики.
4. Лечебная гимнастика. Позволяет придать позвонкам правильное положение, расслабить и укрепить мышцы тела. местоположение путем физического воздействия на них. Упражнения должны назначаться исключительно врачом, а проводить их первые разы нужно под надзором медиков, чтобы быть уверенным в правильности выполнения. Существует несколько правил, которые позволяют достичь максимальной продуктивности:
- Занимайтесь плавно, без резких движений;
- Упражнения выполнять перед приемом пищи, чтобы витамины, поступающие внутрь вместе с пищей или с медикаментами, лучше усвоились;
- Проводить тренировки по несколько раз в день, для качественного эффекта.
5. Массажи. Опытные массажисты позволят расслабить мышцы и улучшить кровоток в пораженном участке, чтобы ускорить обмен веществ. Это очень важно на любой стадии заболевания.
6. Диета. Правильное питание, поступление витаминов и полезных элементов, исключение из рациона жирной еды – залог здорового и крепкого скелета.
Если же были обнаружены воспаления (например, при бурсите), некоторые методы противопоказаны до устранения воспаления. Человеку необходимо принимать противовоспалительные препараты, и в это время, дабы не усугубить ситуацию со спиной, не перегружаться, пребывая в состоянии покоя.
Правила, облегчающие лечение и ускоряющие этот процесс
Чтобы быстро достигнуть ремиссии, не нужно перегружаться, изнуряться тренировками и диетами, ежедневно посещать массажи и подобные мероприятия. Достаточно придерживаться правильного распорядка дня, хорошо питаться и соблюдать другие предписания, среди которых:
- Отказаться от алкоголя и курения, которые оказывают разрушающее действие на кости;
- Правильно питаться. Весь дневной рацион лучше разделить на 5-6 приемов пищи, вместо привычных 3, и кушать небольшими порциями. Чтобы получить насыщение, нужно медленно, с наслаждением пережевывать каждый кусочек, тем самым растягивая трапезу. Исключите из пищи жареные блюда – готовьте на пару, варите, запекайте, тушите, только не жарьте. Количество соли и специй также необходимо снизить. Употребляйте много белка, фруктов и овощей, вареного мяса (кроме свинины), бобов, пейте свежевыжатые соки, компоты и кисели. Благотворно влияют на хрящи натуральные желе с фруктами. На первое можно готовить овощные супы, куриные бульоны и борщ без зажарки;
- После трапезы займитесь легким спортом – не гимнастикой, а, например, простой спортивной ходьбой. Так вы хорошо разгоните кровь и не позволите организму набрать лишний вес, что очень важно в подобных случаях;
- Если во время гимнастики вы почувствовали неприятные хрусты или усиление боли, прекратите занятие и обратитесь к врачу.
- Следите за осанкой. Хоть порой и тяжело держать спину ровно, это необходимо для улучшения ситуации. Поддерживать осанку нужно и после выздоровления.
Польза оздоровительных санаториев и бассейнов
Нередко в ходе лечения и после его завершения, чтобы защититься от перехода заболевания в хроническое, пациенты обращаются в специальные реабилитационные центры или санатории. Здесь вернуть или поддержать корректное состояние скелета помогут опытные ортопеды и другие врачи, которые имеют большой опыт в врачебном деле. Кроме того, выздоровлению будут способствовать кабинеты физиотерапии с множеством видов воздействия на больной участок природными факторами и специальные тренажеры для любого отдела. Занятия назначаются и ведутся исключительно врачами. Здесь же вы сможете соблюдать правильное питание и диету.
Плаванье же благотворно влияет на опорно-двигательный аппарат, расслабляя его, но при этом поддерживая в тонусе. Бассейн – отличная альтернатива лечебной гимнастике, и прекрасный способ вернуть подвижность суставам.
Источник
